Первая помощь при больших кровопотерях » МРОО «Вымпел-В»
Острое малокровие наблюдается при потере организмом значительного количества крови. Потеря даже полутора литров крови представляет большую опасность для жизни человека.При остром малокровии пострадавший жалуется на слабость, отмечается бледность, запавшие глаза, пульс слабый и учащенный; больной выглядит осунувшимся, апатичным, на лбу у него выступает холодный пот. Иногда происходит непроизвольное мочеиспускание и опорожнение кишечника. Из-за острого малокровия, вызванного потерей крови, наступает шок. Наконец, пострадавший падает в обморок и теряет сознание.
ЧТО ЖЕ ПРОИСХОДИТ В ОРГАНИЗМЕ ЧЕЛОВЕКА ПРИ ЗНАЧИТЕЛЬНОЙ КРОВОПОТЕРЕ?
В результате уменьшения объема крови в кровеносной системе органы тела страдают из-за недостаточного снабжения кислородом; сильнее всего это сказывается на деятельности мозга и обмене веществ. Несмотря на целый ряд адаптационных защитных механизмов, мозг и гормональная система не в состоянии уравновесить патологические перемены, происходящие в организме.
 Если и в этой фазе пострадавшему не будет оказана соответствующая помощь, то в результате паралича расположенных в продолговатом мозгу дыхательного и кровеносного центров, обусловленного недостатком кислорода, наступит смерть.
Если и в этой фазе пострадавшему не будет оказана соответствующая помощь, то в результате паралича расположенных в продолговатом мозгу дыхательного и кровеносного центров, обусловленного недостатком кислорода, наступит смерть.Первая помощь. При значительной кровопотере необходимы срочные меры первой помощи. Прежде всего следует остановить кровотечение, если оно не прекратилось в результате потери сосудами тонуса, что наблюдается при значительных кровопотерях. Даже если кровотечение остановлено, тем не менее, на рану следует наложить давящую повязку. Пострадавшему расстегивают одежду, воротник. При сохранении сознания и отсутствии ранений пищеварительного тракта больного следует напоить чаем; черный кофе в таких случаях не рекомендуется. Затем пострадавшего укладывают на спину с несколько опущенной головой, руки и ноги приподнимают и даже подвешивают. Такое положение способствует кровоснабжению мозга и тем самым поддерживает его деятельность.
Пострадавшего необходимо срочно транспортировать в лечебное учреждение.
Чем опасно кровотечение из носа
Чем опасно кровотечение из носа
Носовые кровотечения обычно легко прекращать, но иногда они могут быть причиной смерти. Можно, хотя это и звучит неправдоподобно, умереть от потери крови вследствие кровотечения из носа. Кровотечения из носа особенно опасны при приеме антикоагулянтов, например, кумарина. Большинство носовых кровотечений начинаются в полости носа, на стенке, которая разделяет ноздри и называется носовой перегородкой. Обычно кровотечение можно прекратить, аккуратно закрыв нос марлей или ватой, можно их пропитать тромбином (Thrombinum) или неосинефрином (Neosynephrine). (Предварительно следует убедиться, что нет противопоказаний к использованию этих препаратов). Кроме того, помочь остановить кровотечение могут сдавливание носа снаружи, а также запрокидывание головы и применение пакета со льдом.
Эти меры позволяют остановить большинство носовых кровотечений. Нельзя прочищать нос (сморкаться) в течение, по крайней мере, шести часов после его обработки.
Местонахождение некоторых кровотечений, возникших глубоко в каналах носового прохода, труднодоступно и, соответственно, на них сложно воздействовать. Расположенные там крупные кровеносные сосуды дают при повреждении более сильное кровотечение. Естественно, кровь будет течь на заднюю стенку горла, требуя постоянного сглатывания. Необходимо немедленно получить медицинскую помощь, до того как произойдет потеря слишком большого количества крови.
Носовые кровотечения наиболее опасны для людей с высоким кровяным давлением. Большинство случаев кровотечения из носа происходит из-за трещин или язв в носовом проходе, часто из-за сухого воздуха, хронического аллергического застоя слизи в носовом проходе или из-за выроста, так называемого полипа. Если человек болен и принимает лекарства, разжижающие кровь, включая аспирин, или регулярно потребляет слишком много алкоголя, риск потерять много крови в результате обычного носового кровотечения особенно велик.
Если вы мечтаете водить автомобиль, для начала нужно записаться в автошколу. Если же вы хотите повысить мастерство вождения, желательно поучиться у автоинструктора в городе Москва индивидуально. Теория, подкрепленная практичесими занятиями – вот залог успешного вождения.
Остановка носового кровотечения: профессиональное лечение в Одессе
Методы остановки крови из носа
Для диагностики доктор собирает анамнез, осматривает пациента, выполняет остановку носового кровотечения. При необходимости назначает медикаментозное лечение и дополнительное обследование.
Нельзя выделить один универсальный метод, применимый ко всем ситуациям. Оптимальный способ сможет подобрать исключительно ЛОР, основываясь на результатах первичного осмотра, характере и причинах кровотечения, его массивности и побочных симптомах.
Исходя из этого отоларинголог выбирает определенный метод остановки крови:
- если проблема возникла из-за повреждения сосудов в передних отделах носа, врач использует метод передней тампонады.
 В носовую полость вводится длинный тампон и укладывается особым образом – гармошкой. Не стоит пытаться осуществить эту манипуляцию дома: неправильно введенный тампон усугубит проблему. Такой метод проводится амбулаторно.
В носовую полость вводится длинный тампон и укладывается особым образом – гармошкой. Не стоит пытаться осуществить эту манипуляцию дома: неправильно введенный тампон усугубит проблему. Такой метод проводится амбулаторно.
В клинике ЛОРИКА в Одессе производится современный способ тампонады: безболезненный и более безопасный, чем традиционная манипуляция. Специальную ленту или губку пропитывают антибактериальной мазью или гелем, чтобы избежать воспалительного процесса, и вводят в полость носа. После остановки крови пациент может вернуться домой.
- при серьезных массивных кровотечениях в задних отделах отоларингологи прибегают к методу задней тампонады. Большой диаметр сосудов заднего отдела способствует возникновению обильных кровопотерь. Они почти никогда не могут остановиться сами по себе – только после квалифицированной медицинской помощи. Задняя тампонада – сложная процедура, которая выполняется только в условиях стационара.
Довольно часто в ЛОРИКУ приходят с рецидивирующими кровотечениям – когда из-за регулярных повреждений на слизистой появляются эрозии, которые время от времени кровят.
Для устранения такого рода проблем применяется другой метод – прижигание. Такая терапия требует немалого опыта и мастерства отоларинголога и помогает эффективно избавиться от проблемы всего за один сеанс. Сначала врач обрабатывает место кровотечения анестетиком, чтобы избежать неприятных ощущений во время процедуры, а затем прижигает. Как правило, после этого конкретная проблема решается раз и навсегда.
Все вышеперечисленные приемы для остановки крови сопровождаются медикаментозной терапией, чтобы не только убрать внешние признаки, но и решить суть проблемы.
Информация для доноров — Дозировка дачи крови и ее компонентов, влияние на организм донора
Взятие от донора крови и ее компонентов допустимо только при условии, что здоровью донора не будет причинен вред.
Влияние кроводачи на организм донора
Стандартный объем заготовки крови 450(±10%)мл без учета количества крови, взятой для анализов (до 40 мл). У лиц с массой тела менее 50 кг, объем одной кроводачи не должен превышать 12 % объема циркулирующей крови (ОЦК), который в норме составляет 6,5-7 % от массы тела (Приказ МЗРФ № 364 от 14. 09.2001г).
09.2001г).
Каждая кровопотеря в объеме 350-500 мл вызывает ряд изменений в организме донора: снижаются показатели гемоглобина (при взятии до 500 мл крови уровень гемоглобина в течение 5 дней уменьшается на 2-10% по сравнению с исходным и восстанавливается в течение месяца), уменьшается число эритроцитов с первых часов после взятия крови и в течение последующих 5 дней на 3-10Χ5/л; полное восстановление исходных показателей красной крови наблюдается к 15-30 дню.
По типу регенерации красной крови, всех доноров условно делят на 3 группы. В первой группе (гиперрегенераторный тип) показатели гемоглобина и эритроцитов после дачи крови превышают исходные цифры; во второй группе (регенераторный тип) эти показатели не изменяются; в третьей группе (гипорегенераторной) содержание гемоглобина и эритроцитов под влиянием дачи крови снижается. Доказано, что у лиц, дававших кровь многократно, восстановление показателей периферической крови происходит быстрее, чем у первичных доноров. Это объясняется «тренировкой» кроветворных органов повторными кровопусканиями.
Реакция на взятие крови индивидуальная. Она зависит от многих факторов: психоэмоционального состояния, питания, бытовых условий доноров, физической нагрузки, погодных условий.
Потеря небольшого объема крови (до 500мл) сопровождается изменениями, имеющими двоякое происхождение. Сразу после дачи крови или же в ближайшие часы развивается так называемая стрессовая реакция на обстановку и процедуру взятия крови, зависящая от типа нервной системы и гормональных особенностей донора, и реакция на потерю клеток и веществ, содержащихся в крови. Непосредственно после взятия крови у доноров отмечается изменения некоторых гемодинамических показателей: снижение венозного и артериального давления, ускорение тока крови, незначительное учащение пульса. Реакция на кровопотерю непродолжительная, нормализация сердечно-сосудистой деятельности наступает в течение 30-60 минут. В этот период донорам рекомендуется отдых.
После донации у некоторых доноров может наблюдаться некоторое снижение мышечной силы, а также увеличение процента ошибок при решении проверочных математических и логических задач.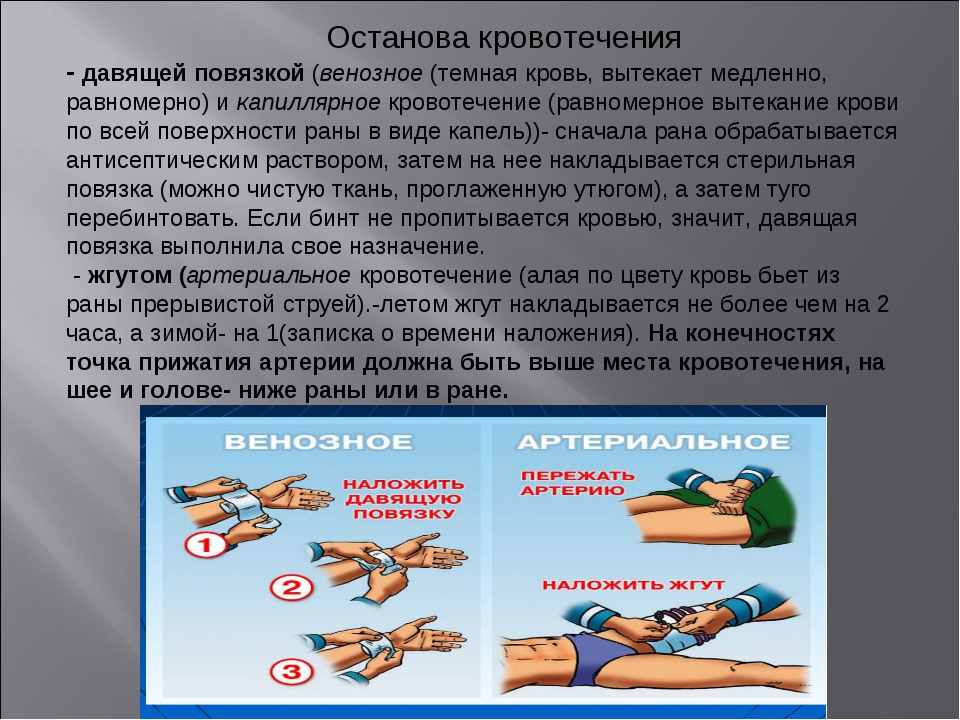 Это указывает на изменения регулирующих механизмов нервной системы, что сказывается на трудовой деятельности. В связи с этим донорам, работа которых связана с большим эмоциональным напряжением и требует быстрых и точных реакций (например, водители транспорта, крановщики, высотники и др.), не рекомендуется приступать к ней непосредственно после дачи крови.
Это указывает на изменения регулирующих механизмов нервной системы, что сказывается на трудовой деятельности. В связи с этим донорам, работа которых связана с большим эмоциональным напряжением и требует быстрых и точных реакций (например, водители транспорта, крановщики, высотники и др.), не рекомендуется приступать к ней непосредственно после дачи крови.
Повторные взятия крови благоприятно влияют на центральную нервную систему, а через нее на обменные процессы всего организма. В частности, среди кадровых доноров отмечен значительно меньший процент лиц с явлениями атеросклероза, чем среди людей, впервые привлекаемых к донорству.
Влияние процедуры плазмофереза на организм донора
Донорский плазмаферез – это метод получения плазмы путем разделения консервированной донорской крови на плазму и клеточные компоненты, с последующим их возвратом донору.
Изучение влияния плазмафереза на организм донора, проведенное в Центральном, Ленинградском и Кировском НИИГПК, показали, что как однократные, так и многократные процедуры существенно не влияют на морфологический состав крови, т. к. отделенные от плазмы клеточные элементы, возвращенные донору через 30-50 минут сохраняют биологическую полноценность и продолжают функционировать в кровеносном русле, не отличаясь от других клеток. Плазмаферезы не оказывают влияния и на функциональное состояние печени доноров, о чем можно судить по отсутствию заметных изменений белковообразовательной функции печени, ее ферментативной активности, а также печеночных факторов свертывания крови.
к. отделенные от плазмы клеточные элементы, возвращенные донору через 30-50 минут сохраняют биологическую полноценность и продолжают функционировать в кровеносном русле, не отличаясь от других клеток. Плазмаферезы не оказывают влияния и на функциональное состояние печени доноров, о чем можно судить по отсутствию заметных изменений белковообразовательной функции печени, ее ферментативной активности, а также печеночных факторов свертывания крови.
Установлено, что у половины доноров после плазмафереза наблюдается кратковременное снижение общего белка, связанное с перераспределением плазменных и тканевых белков, но не с нарушением их синтеза в печени. Через 16-18 часов при достаточном содержании белков в пище донора белковая формула крови нормализуется. Данное обстоятельство сделало возможным регламентировать у доноров плазмы короткие интервалы (7-14 дней) между плазмаферезами.
Проведенные исследования подтвердили безопасность процедуры плазмафереза и целесообразность широкого использования этого метода для увеличения заготовки донорской плазмы в объеме до 12 л. от одного донора в течение года.
от одного донора в течение года.
После плазмафереза состояние донора удовлетворительное, реакции наблюдаются крайне редко, и обычно связаны с недостаточной подготовкой донора к процедуре (натощак, нарушение сна, переутомление и др).
Прерывистый и автоматический плазмаферез проводится в соответствии с инструкциями Минздрава России. Максимальный объем плазмодачи в России установлен в размере 600 мл.
Повреждение сосудов: классификация и первая помощь при травмах артерий или вен
Причины травмы сосудов могут быть разные: автомобильные аварии, повреждения действующими механизмами на производстве и в быту, травмирование острыми предметами, огнестрельные раны, разрывы сосудов при вывихах и переломах костей. Различают открытые и закрытые повреждения сосудов.
Открытые повреждения сосудов сопровождаются нарушением кожных покровов, при этом происходит полный разрыв кровеносного сосуда или частичное повреждение стенок сосудов (артерий и вен). Обычно таким травмам сопутствуют заметные наружные кровотечения.
Обычно таким травмам сопутствуют заметные наружные кровотечения.
Закрытые травмы кровеносных сосудов происходят под воздействием тупых предметов, при падении или ушибах, целостность кожных покровов при этом не нарушается. Внутренние кровотечения при закрытых травмах гораздо сложнее диагностировать, соответственно, выше риск недооценить угрозу жизни человека. Диагностика внутреннего кровотечения происходит на основании клинических признаков повреждения сосудов: увеличивающаяся гематома (при неполном разрыве артерий — пульсирующая), бледность кожных покровов, учащение пульса, снижение давления, боли. При интенсивном кровотечении у потерпевшего может развиться геморрагический шок — острое, требующее неотложной помощи состояние, вызванное нарушением гемодинамики, вплоть до потери сознания, резкого падения давления, тахикардии, остановки сердца.
Осложнения травмы сосудов, особенно крупных магистральных артерий и вен, могут проявиться в виде ложных аневризм (чрезмерное растяжение и выпячивание стенки сосуда), посттравматических венозно-артериальных свищей.
Повреждения сосудов относятся к категории травм, при которых жизненно важно правильно оказать первую медицинскую помощь, оперативно вызвать врачебную бригаду и доставить потерпевшего в больницу. Это снизит угрозу ампутаций, поможет сохранить работоспособность поврежденных частей тела, сократит период реабилитации, во многих случаях — спасет жизнь. Важно не допустить ошибки при оказании первой помощи.
Как действовать, если вы столкнулись с травмой сосудов и кровотечением
Главная задача при любой ране с кровотечением — остановить или уменьшить потерю крови. Необходимо крепко прижать рану имеющимся под рукой мягким чистым предметом. Для этих целей можно использовать одежду, носовой платок, салфетку — они помогут равномерно распределить давление на поврежденные ткани.
При всех манипуляциях и во время ожидания медицинской помощи пострадавший должен находиться в горизонтальном положении. При повреждении конечностей, их лучше приподнять выше уровня сердца или максимально согнуть в суставе. Когда кровотечение ослабнет, можно наложить давящую повязку. При этом бинт или полосу ткани накладывают поверх тампонирующего материала, постепенно перенося давление с фиксирующей руки на повязку. Если ожидается быстрое прибытие медиков, лучше самостоятельно давящую повязку не накладывать.
Необходимо также до приезда врачей попытаться оценить вид кровотечения по следующим признакам: кровь алая и бьет струей — повреждена артерия, темная кровь, медленно вытекает — венозное кровотечение.
При венозном кровотечение можно наложить повязку на центр раны — и остановить кровь. В этом случае нет необходимости накладывать жгут. Более того, если при венозном кровотечении наложить артериальный жгут — выше раны, то венозное кровотечение усилится. Можно нанести вред потерпевшему. Поэтому если от давящей повязки есть эффект, дополнительно кровоостанавливающий жгут накладывать не нужно.
Более того, если при венозном кровотечении наложить артериальный жгут — выше раны, то венозное кровотечение усилится. Можно нанести вред потерпевшему. Поэтому если от давящей повязки есть эффект, дополнительно кровоостанавливающий жгут накладывать не нужно.
Если кровотечение сильное, явно артериальное, необходимо выше места кровотечения передавить кровоток в поврежденной конечности с помощью жгута — это может спасти человеку жизнь.
Артериальный жгут обязан быть в аптечке в любом транспорте, медучреждении. Жгут накладывают, предварительно проложив под него одежду или ткань, затягивают очень сильно и обязательно фиксируют время наложения жгута. Во время холодной погоды наложение жгута не должно длиться более 1 часа, при теплой погоде — до 2 часов. Потом следует или добраться до больницы, или изменить положение жгута, сняв и наложив его снова. Нельзя использовать для изготовления жгута тонкие материалы, которые могут повредить кожу.
В стационаре врач оценивает клинические признаки повреждения сосудов, наличие угрозы жизни пострадавшего. Оценивается также возможность сохранения жизнеспособности и восстановления функций поврежденной конечности или органа. Сосудистый хирург может восстановить проходимость артерий и вен, сшить сухожилия и нервы, которые пострадали.
Оценивается также возможность сохранения жизнеспособности и восстановления функций поврежденной конечности или органа. Сосудистый хирург может восстановить проходимость артерий и вен, сшить сухожилия и нервы, которые пострадали.
Возможность восстановления зависит от многих факторов: размер повреждений, время после травмы, состояние потерпевшего и многое другое. При значительных повреждениях, связанных с нарушением питания всей конечности, и отсутствии экстренной помощи вероятность вернуть жизнь поврежденной конечности снижается. Например, при ампутации пальца — у врача есть около суток на реплантацию. При травмах плеча или предплечья — уже 6 часов, в течение которых можно рассчитывать на восстановление жизнеспособности.
Для диагностики внутренних кровотечений используется компьютерная томография и лапароскопия. При проведении лапароскопии можно одновременно оказать оперативную помощь и остановить внутреннее кровотечение.
Вопрос — ответ
Можно ли визуально оценить уровень наружной кровопотери?
Ориентировочно пятно крови на полу или одежде размером 30 х 30 см — соответствует 100 мл потерянной крови; 1 кв. м поверхности — приблизительно 1 л вытекшей крови.
м поверхности — приблизительно 1 л вытекшей крови.
Можно ли пострадавшему давать пить при оказании помощи?
Нежелательно. Лучше просто смачивать губы. Выпитая жидкость может препятствовать дальнейшему проведению наркоза. Необходимо дождаться врачей скорой помощи — при необходимости они наладят поставку жидкости в организм через вену.
Можно ли собрать кровь и перелить обратно больному?
Этот метод носит название реинфузия аутокрови. Его применение возможно в плановом порядке, в условиях стационара, с использованием специального оборудования и реагентов. Обычно кровь, которую теряет пострадавший после травмы, успевает свернуться и непригодна для переливания.
Можно ли осуществить прямое переливание крови пострадавшему?
Прямое переливание крови в Украине запрещено. Кровь должна быть протестирована на инфекции, и только после этого она может поступить в организм больного.
Можно ли обработать рану спиртсодержащими антисептиками?
Нежелательно заливать рану спиртом — это причиняет дополнительную боль и может ухудшить состояние потерпевшего. Можно очистить рану от явных загрязнений, от кусков одежды. Если в ране остался ранящий предмет, лучше не пытаться удалять его самостоятельно — это может вызвать усиление кровотечения. Кроме того, расположение предмета в ране поможет хирургу четко сориентироваться в характере повреждений.
Можно очистить рану от явных загрязнений, от кусков одежды. Если в ране остался ранящий предмет, лучше не пытаться удалять его самостоятельно — это может вызвать усиление кровотечения. Кроме того, расположение предмета в ране поможет хирургу четко сориентироваться в характере повреждений.
Геморрагии у собаки. Причины и первая помощь питомцу.
В нормальном состоянии кровь находится внутри сосудов. Из-за повреждений и других факторов, провоцирующих нарушение их целостности, может возникать кровотечение. Это процесс выхода крови из просвета, образованного в стенках сосуда в мягкие ткани, в подкожное пространство или наружу вне полости тела.
В зависимости от серьезности раны, характера повреждения в целом и вида задетого сосуда, отличается степень и тип кровотечения. Оно может быть незначительным с минимальными потерями или наоборот сильным с большими объемами, которые измеряют литрами. Кровь может выходить по капельке без напора. Или наоборот течь непрерывной струей, со значительным давлением изнутри.
Геморрагия может отличаться по симптомам, что зависит от вида поврежденного сосуда. Оно может быть:
- Венозным. Его легче остановить, так как внутреннее давление почти отсутствует. Вытекает постоянной равномерной струей.
- Артериальным. Сопровождается сильным давлением, быстро течет сильной пульсирующей непрерывной струей, поэтому сложно поддается остановке.
- Капиллярным. Поверхностное, проявляется как медленно растущие капли крови на коже по внешней части повреждения. Потери крови небольшие, течение останавливается быстро.
- Смешанным. Одновременно повреждаются и кровоточат артерии, вены. Самое сложное в лечении.
Явные признаки могут проявиться сразу после повреждения или быть скрытыми несколько дней. Соответственно это называется первичной и вторичной геморрагией.
Кровотечение может быть:
- Наружным, когда кровь свободно выходит в наружу по отношению к телу.
 Диагностируется легко, так как имеет явные симптомы с начала возникновения.
Диагностируется легко, так как имеет явные симптомы с начала возникновения. - Внутренним, когда кровь скапливается внутри полости тела, выходит под давлением, которое называется экстравазатом. Диагностируется сложнее, так как не имеет явных симптомов, что усложняет дальнейшее лечение.
Опасность в том, что у собак чаще всего возникает внутренняя геморрагия. Первое время патология не имеет внешних симптомов, поэтому ее сложно обнаружить вообще, а тем более вовремя. Чтобы не упустить момент, хозяину питомца нужно быть бдительным. Важно знать внешние симптомы, чтобы не допустить осложнения и вовремя оказать помощь любимому питомцу.
Виды кровотечений у собак и причины их возникновения
Причины патологии могут быть совершенно разными. Физические повреждения и другие факторы могут спровоцировать наружное или внутреннее кровотечение у собак. В зависимости от причин, места возникновения различают разные виды геморрагии:
- Носовые.
 Появляются чаще всего в результате механической травмы внутренней или внешней части носа. Кровотечение может быть разной силы: вытекать тонкой струей, крупными каплями. Внешние симптомы обычно шокируют хозяина, вызывают растерянность. Но, чтобы оказать правильную помощь, необходимо взять себя в руки и применить следующий алгоритм действий:
Появляются чаще всего в результате механической травмы внутренней или внешней части носа. Кровотечение может быть разной силы: вытекать тонкой струей, крупными каплями. Внешние симптомы обычно шокируют хозяина, вызывают растерянность. Но, чтобы оказать правильную помощь, необходимо взять себя в руки и применить следующий алгоритм действий:
- Не паниковать самому и успокоить питомца. Необходимо ограничить любые телодвижения собаки, исключить активное поведение и физические нагрузки. Важно обеспечить покой, поскольку любая подвижность повышает артериальное давление, что усиливает кровотечение. Это мешает успешно его остановить.
- Оказать первую помощь собаке: подготовить и наложить холодный компресс на голову или переносицу. Держать его до видимого проявления улучшений.
- После прекращения кровотечения важно обратиться к ветеринару. Специалист поможет определить истинную причину опасных симптомов.
Последнее действие важно, так как причиной может быть не только физическая травма носа, но и другие факторы: полипы в полости носа, опухоли, застрявшие предметы. Или более серьезные, например, воспаление в поджелудочной железе. Внутренние невидимые для хозяина причины представляют угрозу жизни питомца. Поэтому важны своевременные действия даже после устранения течения крови.
Или более серьезные, например, воспаление в поджелудочной железе. Внутренние невидимые для хозяина причины представляют угрозу жизни питомца. Поэтому важны своевременные действия даже после устранения течения крови.
- В легочных структурах. Это сложная внутренняя патология, которая имеет яркие внешние проявления. Здесь нельзя обойтись без помощи ветеринара, и нужно действовать быстро, безотлагательно, оказывать правильную помощь, чтобы исключить осложнения, летальный исход для собаки. Причины легочного кровотечения связаны с любым механическим повреждением грудной клетки. Это может быть следствием попадания в автомобильную аварию, когда собаку сбивает транспорт или сильно ударяет, падения на твердые предметы и других физических травм. Еще одна причина – хронические заболевания легких. Внешние симптомы явно заметны: кровь в небольшом количестве периодически вытекает из носа или рта питомца, возникает кашель с кровяными выделениями. Если такое происходит, необходимо незамедлительно выполнить следующие действия:
- Самое главное – полностью обездвижить животное, сразу вызвать ветеринара.
- Если клиника находится далеко, то не нужно тратить время просто так. Дожидаясь доктора, необходимо остановить кровотечение. Использовать кровеостанавливающее лекарство Викасол с витамином K, который способствует увеличению свертываемости крови. Действует на внутренние процессы в организме, поэтому эффективен в борьбе с кровотечениями.
- Затем, нужно плотно перетянуть грудную клетку собаки подходящей тканью, тугим эластичным бинтом или другим средством. Затем влить в рот раствор хлористого кальция (одна доза составляет 10 мл). Лекарство необходимо для нормализации передачи нервных импульсов, работы сердца и свертываемости крови. Потери крови отрицательно сказываются на организме питомца. Поэтому полезно дать обычные капли для сердца.
- Через 6 часов нужно повторить эти действия, чтобы максимально стабилизировать состояние и отвезти собаку к ветеринару.
Обращение в ветклинику обязательное, так как требуется немедленное лечение для спасения жизни.
- Из пасти. Является следствием внутренних заболеваний или травм. Патологии слизистой оболочки или других частей ротовой полости могут вызывать такие симптомы. Травмы челюсти, заболевания зубов, переломы также провоцируют кровяные выделения. Здесь нужно неотложное обращение в ветклинику.
- Внутренние из кишечника или желудка. Причиной геморрагии этого типа могут стать воспаление стенок органов, физические повреждения, вызванные попаданием внутрь различных предметов. Кровотечение в кишечнике обычно происходит из-за сильных травм, ударов и других факторов. Патология сопровождается явными симптомами, на которые нужно сразу отреагировать после их появления. Первый признак – изменение характеристик кала. На начальной стадии заболеваний фекалии становятся похожими на деготь по структуре. Уже при таких изменениях нужно обращаться к ветеринару. Более запущенная стадия кровотечения в желудке и верхней части ЖКТ сопровождается другими признаками: собака необычно часто просится в туалет, кал приобретает черный цвет. Испражнения имеют ярко красный цвет, если патологии возникают в толстой и прямой кишке. При наличии этих признаков необходимо:
- Обеспечить животному полный покой и сразу вызвать ветврача на дом.
- Облегчить ему боль холодным компрессом.
- Не делать никаких процедур до приезда специалиста (не нужны клизмы, промывания, еда, питье и другие действия).
- Кал с кровяными выделениями. Симптом может возникать не только из-за кровотечений в кишечнике, желудке. Причинами могут стать: механическое повреждение анального прохода, геморрой, наличие опухолевых образований в прямой кишке или ее выпадение, патологии слизистых оболочек. В таких случаях выделения крови будут постоянными и в значительных объемах. Если кровяной кал появляется нерегулярно, не обильно, то причиной могут быть запор, долгое отсутствие позывов в туалет. Тогда нужно пересмотреть рацион питания собаки, не давать ему кости, так как они провоцируют запор.
- Моча с кровью у собаки появляется при различных заболеваниях почек, мочевого пузыря и мочевой системы в целом, при прогрессирующих патологиях. Симптомы отклонений проявляются не только выделениями крови, но и другими признаками. Собака испытывает частые позывы в туалет, чувствует боль и дискомфорт при естественном процессе, что видно по внешнему поведению животного. Если хозяин замечает такие изменения, не нужно предпринимать какие-либо действия, чтобы лечить проблему самостоятельно. Все, что может сделать владелец питомца – обратиться к доктору. Ветеринар сможет сделать правильный вывод, если картина не будет размыта действием любых препаратов, манипуляций. Поэтому важно ничего не предпринимать, а просто вызвать врача.
- Маточное кровотечение провоцирует ряд различных факторов: опухолевое новообразование, полученная травма, продолжительное прогрессирующее воспаление. Другими причинами могут быть гормональный дисбаланс, воспаление внутренней оболочки матки (эндометрит). Не проходящие осложнения после родов также могут стать причиной геморрагия. У здоровой собаки-самки секрет выделяется только перед родами, является нормальным признаком естественного физиологического процесса. После родов из влагалища выходят лохии – вещество зеленовато-бурого цвета. В нормальном состоянии это должно длиться дольше 1-2 суток. Если после родов возникают кровотечения, это признак серьезных патологий, это ненормально. Этот симптом означает, что матка в данный момент сильно наполнена кровью, сокращения отсутствуют, и любое механическое повреждение может привести к сильному кровотечению. Поэтому нужно незамедлительно обратиться к ветеринару. Может быть и внутреннее кровотечение матки, при котором нет внешних выделений. Определить его можно по поведению собаки. Животное вялое, апатичное, отказывается от еды и питья долгое время.
Как оказать первую помощь собаке при кровотечениях
Комплекс мер, которые нужно предпринять, чтобы оказать животному первую помощь в критический момент, подбирается в зависимости от вида кровотечения. Если по признакам предполагается внутренняя геморрагия, хозяин без опыта не сможет остановить процесс. Нужно обращаться за помощью к доктору.
Ветеринар подбирает комплекс мер только после выявления диагноза и определения типа кровотечения. Поскольку симптомы внутренней патологии выявляются не сразу, а только спустя несколько часов или даже суток, по выявлении проблемы меры нужно предпринимать незамедлительно.
При носовой геморрагии необходимо ограничить телодвижения собаки, в особенности его головы. Поскольку это только усиливает давление и поток крови. Нужно сделать холодный компресс, например, из льда, и приложить его к переносице или голове. Это облегчит болевые ощущения и будет содействовать прекращению кровотока. Однако этот метод будет эффективен только если были повреждения слизистой оболочки носа. Если причина более глубокая, например, внутренние патологии, то нужна квалифицированная помощь доктора.
Если кровотечение наружное, то в зависимости от типа поврежденного сосуда и симптомов повреждения, необходимо принять соответствующие меры.
- Венозное кровотечение останавливают при помощи повязки из бинта. Если это не помогает, то необходимо перетянуть жгутом ниже раны и через некоторое время послаблять его, чтобы не возникло атрофии тканей из-за недостаточного притока крови. А лучше всего обойтись тугой повязкой на рану, и в течение 2-3 часов отвезти питомца в больницу.
- Артериальную геморрагию можно остановить только с помощью тугого жгута, который накладывается выше раны, а не на нее.
- Капиллярное кровотечение останавливается под действием холода. Это провоцирует сужение образовавшегося просвета и прекращение кровотока.
Маточное кровотечение остановить самостоятельно невозможно, и не имеет смысла. Поскольку требуется вмешательство специалистов наряду с надлежащим лечением.
Первая помощь при кровотечениях
Вначале доктор диагностирует причину появления кровотечения, а затем подбирает подходящее лечение. В зависимости от конкретной ситуации, применяются следующие виды процедур:
- Инфузионные растворы. Вливание препаратов помогает поддерживать артериальное давление, которое неизбежно падает при больших кровопотерях. А также повысить естественное поступление крови в сосуды по всему организму.
- Эритроцитарная масса или переливание основных компонентов, цельной крови.
- Бандаж на живот, грудную клетку помогает сохранить и повысить давление в брюхе, уменьшить процесс кровопотери в артериях.
- Насыщение кислородом. Когда теряются большие объемы крови, в организме наступает нехватка кислорода. Чтобы восполнить недостаток, собаку помещают в бокс или надевают маску, катетер для кислородотерапии.
- Анестезия с обезболиванием.
- Восстановление потерянного объема крови с помощью препаратов (Викасол с витамином K и аналоги). Выполняется в первое время после обнаружения проблемы.
В некоторых случаях может потребоваться операция. Применяется малоинвазивная методика лапароскопия. Она позволяет определить причину кровотечения, выполнить диагностику органов брюшной полости, провести устранение геморрагии.
Профилактика геморрагии
- Избегать механических травм брюшной полости.
- Не запускать инфекционные и хронические заболевания у собаки.
- Постоянно следить за животным, его поведением, чтобы вовремя выявить проблему. Особенно за самками перед и после родов.
- Не пренебрегать обращением к ветеринару. Лучше пусть это будет только профилактической проверкой, чем оперативным вмешательством или экстренной помощью.
Кровотечение из варикозных вен
Знакома ситуация? Вы приходите к врачу, показываете свои варикозно расширенные вены на ногах, задаете кучу вопросов, получаете рекомендации по лечению и откладываете проблему в долгий ящик. Естественно если по данным ультразвукового обследования вены не работают — флеболог предлагает вам оперативное лечение. Но оперироваться вы не спешите, авось и так сойдет. Многие пациенты, столкнувшиеся с варикозом, вообще не спешат обращаться к врачу с данной проблемой. Одно из самых опасных осложнений варикоза, которое мы рассмотрим в данной статье, это кровотечение из варикозных узлов на ногах.
Причины варикозного кровотечения
Не секрет, что при варикозной болезни стенка вены сильно истончается, из-за её растяжения. Выражается внешне это как выступающие над поверхностью кожи синеватые варикозные узлы. При отсутствии правильного лечения и не соблюдения рекомендаций врача стенки вен истончаются настолько, что даже при незначительном травматическом повреждении может случиться довольно сильное кровотечение. Из-за потери крови человек может умереть так и не дождавшись врача скорой помощи. Самая проблемная зона где наиболее часто возникают кровотечения — это узловатые вены на лодыжках и голенях.
Факторы возникновения кровотечений:
- Нарушение целостности кожи в месте вариксов (узлов) — проколы, осаднения, удары, порезы.
- Надрывы вен в следствии повышенной физической нагрузки, при спортивных нагрузках.
- Повреждение вен при заболеваниях: гипертонический криз, сильный кашель (при пневмонии, бронхите), в процессе физиологических родов (при натуживании).
- Передавливание вен тесной, неудобной одеждой — венозное давление резко повышается и сосуд лопается.
Клиническая картина
Травматическое
В следствие повреждении кожи ног в месте варикозно расширенных узлов. Даже маленький порез в месте узла может быть источником обильного кровотечения. Для снижения венозного давления необходимо принять горизонтальное положение. Нужно помнить, что стоя кровь остановить невозможно.
Внезапный (спонтанный) без видимой причины разрыв венозных стенок. В подавляющем большинстве случаев в зону риска входят пациенты с запущенным варикозом, с ярко выраженным рисунком выступающих вен, особенно в стадии трофических язв.
Название говорит само за себя. Разрыв венозного сосуда без повреждения кожных покровов. Бывает так же спонтанное и травматическое. В зависимости от величины поврежденного сосуда — интенсивное и необильное. Внешне выглядит как гематома (синяк). Если больной знает, что ушибов не было, но в области варикозных вен стали появляться синяки — стоит немедленно обратиться к врачу.
Всегда сопровождается нарушением целостности как варикозных вен, так и собственно кожи над ними. Как правило эти кровотечения всегда обильные.
Характерной особенностью кровотечений из варикозно расширенных вен на ногах является отсутствие болей.
В чем кроется опасность?
Из-за отсутствия болевых ощущений человек не замечает момент возникшего кровотечения. При обнаружении крови на теле в нас просыпается инстинкт самосохранения, в кровь выбрасывается адреналин — из-за чего повышается давление, учащается пульс — все это приводит к еще большему выделению крови из поврежденного сосуда, в следствии развивается шок, приводящий к обмороку и смертельному исходу. Таким больным как можно скорее нужно оказать первую помощь еще до приезда скорой.
Первая помощь при кровотечении из варикозно расширенных вен нижних конечностей
При обнаружении кровотечений из варикозных вен необходимо:
- сохранять спокойствие, вызвать скорую помощь, следовать перечисленным ниже указаниям:
- На место поврежденной вены нужно уложить стерильную марлевую салфетку или сложенный в несколько раз бинт, можно так же использовать гемостатическую губку. При отсутствии под рукой аптечки подойдет чистая, сложенная в несколько раз ткань.
- Поверх повязки необходимо наложить эластичный бинт, не создавая сильного сдавливания.
- Приложить к пораженному месту пакет со льдом или холодный предмет на 15−20 минут (при отсутствии льда или холодных предметов — осуществить сдавление места кровотечения кулаком).
- Уложить больного на спину и запрокинуть ноги вверх, ожидая приезда бригады скорой помощи.
- После прекращения кровотечения необходимо еще около 30 минут полежать с поднятыми ногами. Если кровотечение остановлено нужно до конца дня соблюдать постельный режим.
- Нужно помнить, что кровоостанавливающий жгут накладывать без соответствующей квалификации нельзя. При наложении жгута выше источника венозного кровотечения можно усугубить процесс еще большей кровопотерей (эти случаи довольно распространены во врачебной практике).
Период восстановления после кровопотери
В течение нескольких дней после эпизода кровотечения, нельзя принимать препараты, разжижающие кровь (Аспирин, Кардиомагнил, Тромбо-Асс и др.). Нужно контролировать свое артериальное давление. Недопустимы резкие подъемы с кровати (нужно подниматься не спеша, сначала присесть на кровати, затем попробовать встать, держась за спинку). В ближайшие дни исключить прием горячих ванн, посещение бани, сауны, массажного кабинета, поднятие тяжестей.
Несколько слов о профилактике
Глупо знать о проблеме и ничего не делать, чтоб её решить. Зачем ждать, когда появится кровотечение из тех сосудов, которые уже никогда не будут работать как прежде. Если на ваших ногах такие вены присутствуют — не нужно ждать, а нужно идти к врачу решать проблему — методов много, от склеротерапии до удаления через маленькие проколы (минифлебэктомии). При жалобах на отеки ног, ночные судороги, появлении сосудистых звездочек на боковой поверхности стоп и голенях, при тяжести в икроножных мышцах — необходимо сразу обратиться к флебологу. Современная медицина шагает семимильными шагами в области флебологии, в течении последних 2−3-х лет, и предлагает массу лекарств и средств для избавления от варикоза на ранних стадиях.
Чтоб избежать кровотечений из варикозных вен прежде всего необходимо ограничить физические нагрузки, соблюдать диету, носить компрессионный трикотаж. Если все-таки случилось кровотечение из варикозных вен, необходимо срочно вызвать «скорую», сохранять спокойствие, прижать кровоточащий сосуд кулаком, по возможности наложить повязку.
Жить на «пороховой бочке» и соблюдать все рекомендации сможет не каждый. Во всем мире врачи и пациенты отдают предпочтение современным методам лечения варикоза — лазерному лечению или склеротерапии (склеиванию).
Записаться на прием к хирургу-флебологу
Врач хирург-флеболог— Нисин Андрей Александрович
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Гиповолемический шок: причины, симптомы и диагностика
Что такое гиповолемический шок?
Гиповолемический шок — это опасное для жизни состояние, которое возникает, когда вы теряете более 20 процентов (одной пятой) крови или запасов жидкости в вашем организме. Эта серьезная потеря жидкости не позволяет сердцу перекачивать достаточное количество крови к вашему телу. Гиповолемический шок может привести к органной недостаточности. Это состояние требует немедленной неотложной медицинской помощи.
Гиповолемический шок является наиболее распространенным типом шока, наиболее восприимчивым к нему являются очень маленькие дети и пожилые люди.
Гиповолемический шок возникает в результате значительных и внезапных потерь крови или жидкости в организме. Кровопотеря такой величины может произойти из-за:
Помимо реальной кровопотери, потеря жидкостей организма может вызвать уменьшение объема крови. Это может произойти в следующих случаях:
Кровь переносит кислород и другие важные вещества к вашим органам и тканям. Когда происходит сильное кровотечение, в кровотоке недостаточно крови, чтобы сердце могло быть эффективным насосом. Как только ваше тело теряет эти вещества быстрее, чем оно может их заменить, органы вашего тела начинают отключаться, и возникают симптомы шока.Артериальное давление резко падает, что может быть опасно для жизни.
Симптомы гиповолемического шока зависят от степени потери жидкости или крови. Однако все симптомы шока опасны для жизни и требуют неотложной медицинской помощи. Симптомы внутреннего кровотечения трудно распознать, пока не появятся симптомы шока, но внешнее кровотечение будет заметно. Симптомы геморрагического шока могут проявиться не сразу. Пожилые люди могут не испытывать этих симптомов до тех пор, пока шок не пройдет значительно.
Некоторые симптомы более срочные, чем другие.
Легкие симптомы
Легкие симптомы могут включать:
Серьезные симптомы
К серьезным симптомам, к которым следует относиться серьезно и требовать неотложной медицинской помощи, относятся:
Признак внешнего кровотечения видимый, обильное кровотечение из участка тела или область травмы.
Признаки и симптомы внутреннего кровотечения включают:
Хотя некоторые симптомы, такие как боль в животе и потоотделение, могут указывать на что-то менее неотложное, например, вирус желудка, вам следует немедленно обратиться за медицинской помощью, если вы видите группы этих симптомов вместе.Это особенно актуально для более серьезных симптомов. Чем дольше вы ждете, тем больший ущерб может быть нанесен вашим тканям и органам.
Если у вас есть признаки кровотечения или геморрагического шока, немедленно обратитесь за медицинской помощью.
Без лечения гиповолемический шок приведет к смерти. Гиповолемический шок требует неотложной медицинской помощи. Немедленно позвоните в службу 911, если вы заметили у человека симптомы шока. До прибытия респондентов:
- Попросите человека лечь ровно, подняв ноги примерно на 12 дюймов.
- Не двигайте человека, если вы подозреваете травму головы, шеи или спины.
- Держите человека в тепле, чтобы избежать переохлаждения.
- Не давайте человеку жидкости через рот.
Головы не поднимать. Удалите видимую грязь и мусор с места травмы. Не удаляйте заклеенное стекло, нож, палку, стрелу или другие предметы, застрявшие в ране. Если в этом месте нет мусора и из него не выступает какой-либо видимый предмет, завяжите ткань, например рубашку, полотенце или одеяло, вокруг места травмы, чтобы свести к минимуму кровопотерю.Надавите на эту область. По возможности привяжите ткань к ране или скотчем.
Недостаток крови и жидкости в организме может привести к следующим осложнениям:
Эффекты гиповолемического шока зависят от скорости, с которой вы теряете кровь или жидкости, и количества крови или жидкостей, которые вы теряете. Степень ваших травм также может определить ваши шансы на выживание. Хронические заболевания, такие как диабет, перенесенный инсульт, заболевание сердца, легких или почек, или прием антикоагулянтов, таких как кумадин или аспирин, могут увеличить вероятность того, что у вас возникнут дополнительные осложнения от гиповолемического шока.
Часто нет предварительных предупреждений о поражении электрическим током. Напротив, симптомы, как правило, возникают только тогда, когда вы уже испытываете это заболевание. Медицинский осмотр может выявить признаки шока, такие как низкое кровяное давление и учащенное сердцебиение. Человек, испытывающий шок, также может быть менее отзывчивым, когда врач отделения неотложной помощи задает ему вопросы.
Сильное кровотечение распознается сразу, но иногда внутреннее кровотечение не обнаруживается, пока не появятся признаки геморрагического шока.
Помимо физических симптомов, ваш врач может использовать различные методы тестирования, чтобы подтвердить, что вы испытываете гиповолемический шок.К ним относятся:
Ваш врач может назначить другие анализы в зависимости от ваших симптомов.
Попав в больницу, человек с подозрением на гиповолемический шок будет получать жидкости или продукты крови через внутривенный шланг, чтобы восполнить потерю крови и улучшить кровообращение. Лечение сосредоточено на контроле потери жидкости и крови, восстановлении утраченного и стабилизации повреждений, вызванных и возникших в результате гиповолемического шока. Это также будет включать, если возможно, лечение травмы или заболевания, вызвавшего шок.
К ним относятся:
- переливание плазмы крови
- переливание тромбоцитов
- переливание эритроцитов
- внутривенные кристаллоиды
Врачи могут также назначать лекарства, которые увеличивают насосную силу сердца, чтобы улучшить кровообращение и получить кровь там, где это необходимо. К ним относятся:
- дофамин
- добутамин
- адреналин
- норэпинефрин
Антибиотики могут применяться для предотвращения септического шока и бактериальных инфекций.
Тщательный кардиологический мониторинг определит эффективность получаемого вами лечения.
Гиповолемический шок опасен для всех, но особенно опасен для пожилых людей. Пожилые люди, которые испытывают гиповолемический шок, имеют более высокий уровень смертности, чем их более молодые сверстники. Они хуже переносят шок, и раннее лечение для предотвращения других осложнений имеет жизненно важное значение. Это можно усложнить, поскольку у пожилых людей симптомы шока могут проявляться позже, чем у более молодых людей.
Общие осложнения геморрагического шока включают:
- повреждение почек
- повреждение других органов
- смерть
У некоторых людей также может развиться гангрена из-за нарушения кровообращения в конечностях. Эта инфекция может привести к ампутации пораженных конечностей.
Восстановление после гиповолемического шока зависит от таких факторов, как предыдущее состояние здоровья пациента и степень самого шока.
Людям с более легкой степенью шока будет легче восстановиться.Если в результате шока произошло серьезное повреждение органа, восстановление может занять гораздо больше времени, и потребуется дальнейшее медицинское вмешательство. В тяжелых случаях повреждение органа может быть необратимым.
В целом ваш прогноз будет зависеть от количества потерянной крови и типа полученной травмы. Перспектива лучше всего у здоровых пациентов, у которых не было серьезной кровопотери.
Гиповолемический шок: причины, симптомы и диагностика
Что такое гиповолемический шок?
Гиповолемический шок — это опасное для жизни состояние, которое возникает, когда вы теряете более 20 процентов (одной пятой) крови или запасов жидкости в вашем организме.Эта серьезная потеря жидкости не позволяет сердцу перекачивать достаточное количество крови к вашему телу. Гиповолемический шок может привести к органной недостаточности. Это состояние требует немедленной неотложной медицинской помощи.
Гиповолемический шок является наиболее распространенным типом шока, наиболее восприимчивым к нему являются очень маленькие дети и пожилые люди.
Гиповолемический шок возникает в результате значительных и внезапных потерь крови или жидкости в организме. Кровопотеря такой величины может произойти из-за:
Помимо реальной кровопотери, потеря жидкостей организма может вызвать уменьшение объема крови.Это может произойти в следующих случаях:
Кровь переносит кислород и другие важные вещества к вашим органам и тканям. Когда происходит сильное кровотечение, в кровотоке недостаточно крови, чтобы сердце могло быть эффективным насосом. Как только ваше тело теряет эти вещества быстрее, чем оно может их заменить, органы вашего тела начинают отключаться, и возникают симптомы шока. Артериальное давление резко падает, что может быть опасно для жизни.
Симптомы гиповолемического шока зависят от степени потери жидкости или крови.Однако все симптомы шока опасны для жизни и требуют неотложной медицинской помощи. Симптомы внутреннего кровотечения трудно распознать, пока не появятся симптомы шока, но внешнее кровотечение будет заметно. Симптомы геморрагического шока могут проявиться не сразу. Пожилые люди могут не испытывать этих симптомов до тех пор, пока шок не пройдет значительно.
Некоторые симптомы более срочные, чем другие.
Легкие симптомы
Легкие симптомы могут включать:
Серьезные симптомы
К серьезным симптомам, к которым следует относиться серьезно и требовать неотложной медицинской помощи, относятся:
Признак внешнего кровотечения видимый, обильное кровотечение из участка тела или область травмы.
Признаки и симптомы внутреннего кровотечения включают:
Хотя некоторые симптомы, такие как боль в животе и потоотделение, могут указывать на что-то менее неотложное, например, вирус желудка, вам следует немедленно обратиться за медицинской помощью, если вы видите группы этих симптомов вместе. Это особенно актуально для более серьезных симптомов. Чем дольше вы ждете, тем больший ущерб может быть нанесен вашим тканям и органам.
Если у вас есть признаки кровотечения или геморрагического шока, немедленно обратитесь за медицинской помощью.
Без лечения гиповолемический шок приведет к смерти. Гиповолемический шок требует неотложной медицинской помощи. Немедленно позвоните в службу 911, если вы заметили у человека симптомы шока. До прибытия респондентов:
- Попросите человека лечь ровно, подняв ноги примерно на 12 дюймов.
- Не двигайте человека, если вы подозреваете травму головы, шеи или спины.
- Держите человека в тепле, чтобы избежать переохлаждения.
- Не давайте человеку жидкости через рот.
Головы не поднимать.Удалите видимую грязь и мусор с места травмы. Не удаляйте заклеенное стекло, нож, палку, стрелу или другие предметы, застрявшие в ране. Если в этом месте нет мусора и из него не выступает какой-либо видимый предмет, завяжите ткань, например рубашку, полотенце или одеяло, вокруг места травмы, чтобы свести к минимуму кровопотерю. Надавите на эту область. По возможности привяжите ткань к ране или скотчем.
Недостаток крови и жидкости в организме может привести к следующим осложнениям:
Эффекты гиповолемического шока зависят от скорости, с которой вы теряете кровь или жидкости, и количества крови или жидкостей, которые вы теряете.Степень ваших травм также может определить ваши шансы на выживание. Хронические заболевания, такие как диабет, перенесенный инсульт, заболевание сердца, легких или почек, или прием антикоагулянтов, таких как кумадин или аспирин, могут увеличить вероятность того, что у вас возникнут дополнительные осложнения от гиповолемического шока.
Часто нет предварительных предупреждений о поражении электрическим током. Напротив, симптомы, как правило, возникают только тогда, когда вы уже испытываете это заболевание. Медицинский осмотр может выявить признаки шока, такие как низкое кровяное давление и учащенное сердцебиение.Человек, испытывающий шок, также может быть менее отзывчивым, когда врач отделения неотложной помощи задает ему вопросы.
Сильное кровотечение распознается сразу, но иногда внутреннее кровотечение не обнаруживается, пока не появятся признаки геморрагического шока.
Помимо физических симптомов, ваш врач может использовать различные методы тестирования, чтобы подтвердить, что вы испытываете гиповолемический шок. К ним относятся:
Ваш врач может назначить другие анализы в зависимости от ваших симптомов.
Попав в больницу, человек с подозрением на гиповолемический шок будет получать жидкости или продукты крови через внутривенный шланг, чтобы восполнить потерю крови и улучшить кровообращение.Лечение сосредоточено на контроле потери жидкости и крови, восстановлении утраченного и стабилизации повреждений, вызванных и возникших в результате гиповолемического шока. Это также будет включать, если возможно, лечение травмы или заболевания, вызвавшего шок.
К ним относятся:
- переливание плазмы крови
- переливание тромбоцитов
- переливание эритроцитов
- внутривенные кристаллоиды
Врачи могут также назначать лекарства, которые увеличивают насосную силу сердца, чтобы улучшить кровообращение и получить кровь там, где это необходимо.К ним относятся:
- дофамин
- добутамин
- адреналин
- норэпинефрин
Антибиотики могут применяться для предотвращения септического шока и бактериальных инфекций.
Тщательный кардиологический мониторинг определит эффективность получаемого вами лечения.
Гиповолемический шок опасен для всех, но особенно опасен для пожилых людей. Пожилые люди, которые испытывают гиповолемический шок, имеют более высокий уровень смертности, чем их более молодые сверстники.Они хуже переносят шок, и раннее лечение для предотвращения других осложнений имеет жизненно важное значение. Это можно усложнить, поскольку у пожилых людей симптомы шока могут проявляться позже, чем у более молодых людей.
Общие осложнения геморрагического шока включают:
- повреждение почек
- повреждение других органов
- смерть
У некоторых людей также может развиться гангрена из-за нарушения кровообращения в конечностях. Эта инфекция может привести к ампутации пораженных конечностей.
Восстановление после гиповолемического шока зависит от таких факторов, как предыдущее состояние здоровья пациента и степень самого шока.
Людям с более легкой степенью шока будет легче восстановиться. Если в результате шока произошло серьезное повреждение органа, восстановление может занять гораздо больше времени, и потребуется дальнейшее медицинское вмешательство. В тяжелых случаях повреждение органа может быть необратимым.
В целом ваш прогноз будет зависеть от количества потерянной крови и типа полученной травмы.Перспектива лучше всего у здоровых пациентов, у которых не было серьезной кровопотери.
Гиповолемический шок: причины, симптомы и диагностика
Что такое гиповолемический шок?
Гиповолемический шок — это опасное для жизни состояние, которое возникает, когда вы теряете более 20 процентов (одной пятой) крови или запасов жидкости в вашем организме. Эта серьезная потеря жидкости не позволяет сердцу перекачивать достаточное количество крови к вашему телу. Гиповолемический шок может привести к органной недостаточности. Это состояние требует немедленной неотложной медицинской помощи.
Гиповолемический шок является наиболее распространенным типом шока, наиболее восприимчивым к нему являются очень маленькие дети и пожилые люди.
Гиповолемический шок возникает в результате значительных и внезапных потерь крови или жидкости в организме. Кровопотеря такой величины может произойти из-за:
Помимо реальной кровопотери, потеря жидкостей организма может вызвать уменьшение объема крови. Это может произойти в следующих случаях:
Кровь переносит кислород и другие важные вещества к вашим органам и тканям.Когда происходит сильное кровотечение, в кровотоке недостаточно крови, чтобы сердце могло быть эффективным насосом. Как только ваше тело теряет эти вещества быстрее, чем оно может их заменить, органы вашего тела начинают отключаться, и возникают симптомы шока. Артериальное давление резко падает, что может быть опасно для жизни.
Симптомы гиповолемического шока зависят от степени потери жидкости или крови. Однако все симптомы шока опасны для жизни и требуют неотложной медицинской помощи. Симптомы внутреннего кровотечения трудно распознать, пока не появятся симптомы шока, но внешнее кровотечение будет заметно.Симптомы геморрагического шока могут проявиться не сразу. Пожилые люди могут не испытывать этих симптомов до тех пор, пока шок не пройдет значительно.
Некоторые симптомы более срочные, чем другие.
Легкие симптомы
Легкие симптомы могут включать:
Серьезные симптомы
К серьезным симптомам, к которым следует относиться серьезно и требовать неотложной медицинской помощи, относятся:
Признак внешнего кровотечения видимый, обильное кровотечение из участка тела или область травмы.
Признаки и симптомы внутреннего кровотечения включают:
Хотя некоторые симптомы, такие как боль в животе и потоотделение, могут указывать на что-то менее неотложное, например, вирус желудка, вам следует немедленно обратиться за медицинской помощью, если вы видите группы этих симптомов вместе. Это особенно актуально для более серьезных симптомов. Чем дольше вы ждете, тем больший ущерб может быть нанесен вашим тканям и органам.
Если у вас есть признаки кровотечения или геморрагического шока, немедленно обратитесь за медицинской помощью.
Без лечения гиповолемический шок приведет к смерти. Гиповолемический шок требует неотложной медицинской помощи. Немедленно позвоните в службу 911, если вы заметили у человека симптомы шока. До прибытия респондентов:
- Попросите человека лечь ровно, подняв ноги примерно на 12 дюймов.
- Не двигайте человека, если вы подозреваете травму головы, шеи или спины.
- Держите человека в тепле, чтобы избежать переохлаждения.
- Не давайте человеку жидкости через рот.
Головы не поднимать.Удалите видимую грязь и мусор с места травмы. Не удаляйте заклеенное стекло, нож, палку, стрелу или другие предметы, застрявшие в ране. Если в этом месте нет мусора и из него не выступает какой-либо видимый предмет, завяжите ткань, например рубашку, полотенце или одеяло, вокруг места травмы, чтобы свести к минимуму кровопотерю. Надавите на эту область. По возможности привяжите ткань к ране или скотчем.
Недостаток крови и жидкости в организме может привести к следующим осложнениям:
Эффекты гиповолемического шока зависят от скорости, с которой вы теряете кровь или жидкости, и количества крови или жидкостей, которые вы теряете.Степень ваших травм также может определить ваши шансы на выживание. Хронические заболевания, такие как диабет, перенесенный инсульт, заболевание сердца, легких или почек, или прием антикоагулянтов, таких как кумадин или аспирин, могут увеличить вероятность того, что у вас возникнут дополнительные осложнения от гиповолемического шока.
Часто нет предварительных предупреждений о поражении электрическим током. Напротив, симптомы, как правило, возникают только тогда, когда вы уже испытываете это заболевание. Медицинский осмотр может выявить признаки шока, такие как низкое кровяное давление и учащенное сердцебиение.Человек, испытывающий шок, также может быть менее отзывчивым, когда врач отделения неотложной помощи задает ему вопросы.
Сильное кровотечение распознается сразу, но иногда внутреннее кровотечение не обнаруживается, пока не появятся признаки геморрагического шока.
Помимо физических симптомов, ваш врач может использовать различные методы тестирования, чтобы подтвердить, что вы испытываете гиповолемический шок. К ним относятся:
Ваш врач может назначить другие анализы в зависимости от ваших симптомов.
Попав в больницу, человек с подозрением на гиповолемический шок будет получать жидкости или продукты крови через внутривенный шланг, чтобы восполнить потерю крови и улучшить кровообращение.Лечение сосредоточено на контроле потери жидкости и крови, восстановлении утраченного и стабилизации повреждений, вызванных и возникших в результате гиповолемического шока. Это также будет включать, если возможно, лечение травмы или заболевания, вызвавшего шок.
К ним относятся:
- переливание плазмы крови
- переливание тромбоцитов
- переливание эритроцитов
- внутривенные кристаллоиды
Врачи могут также назначать лекарства, которые увеличивают насосную силу сердца, чтобы улучшить кровообращение и получить кровь там, где это необходимо.К ним относятся:
- дофамин
- добутамин
- адреналин
- норэпинефрин
Антибиотики могут применяться для предотвращения септического шока и бактериальных инфекций.
Тщательный кардиологический мониторинг определит эффективность получаемого вами лечения.
Гиповолемический шок опасен для всех, но особенно опасен для пожилых людей. Пожилые люди, которые испытывают гиповолемический шок, имеют более высокий уровень смертности, чем их более молодые сверстники.Они хуже переносят шок, и раннее лечение для предотвращения других осложнений имеет жизненно важное значение. Это можно усложнить, поскольку у пожилых людей симптомы шока могут проявляться позже, чем у более молодых людей.
Общие осложнения геморрагического шока включают:
- повреждение почек
- повреждение других органов
- смерть
У некоторых людей также может развиться гангрена из-за нарушения кровообращения в конечностях. Эта инфекция может привести к ампутации пораженных конечностей.
Восстановление после гиповолемического шока зависит от таких факторов, как предыдущее состояние здоровья пациента и степень самого шока.
Людям с более легкой степенью шока будет легче восстановиться. Если в результате шока произошло серьезное повреждение органа, восстановление может занять гораздо больше времени, и потребуется дальнейшее медицинское вмешательство. В тяжелых случаях повреждение органа может быть необратимым.
В целом ваш прогноз будет зависеть от количества потерянной крови и типа полученной травмы.Перспектива лучше всего у здоровых пациентов, у которых не было серьезной кровопотери.
Гиповолемический шок: причины, симптомы и диагностика
Что такое гиповолемический шок?
Гиповолемический шок — это опасное для жизни состояние, которое возникает, когда вы теряете более 20 процентов (одной пятой) крови или запасов жидкости в вашем организме. Эта серьезная потеря жидкости не позволяет сердцу перекачивать достаточное количество крови к вашему телу. Гиповолемический шок может привести к органной недостаточности. Это состояние требует немедленной неотложной медицинской помощи.
Гиповолемический шок является наиболее распространенным типом шока, наиболее восприимчивым к нему являются очень маленькие дети и пожилые люди.
Гиповолемический шок возникает в результате значительных и внезапных потерь крови или жидкости в организме. Кровопотеря такой величины может произойти из-за:
Помимо реальной кровопотери, потеря жидкостей организма может вызвать уменьшение объема крови. Это может произойти в следующих случаях:
Кровь переносит кислород и другие важные вещества к вашим органам и тканям.Когда происходит сильное кровотечение, в кровотоке недостаточно крови, чтобы сердце могло быть эффективным насосом. Как только ваше тело теряет эти вещества быстрее, чем оно может их заменить, органы вашего тела начинают отключаться, и возникают симптомы шока. Артериальное давление резко падает, что может быть опасно для жизни.
Симптомы гиповолемического шока зависят от степени потери жидкости или крови. Однако все симптомы шока опасны для жизни и требуют неотложной медицинской помощи. Симптомы внутреннего кровотечения трудно распознать, пока не появятся симптомы шока, но внешнее кровотечение будет заметно.Симптомы геморрагического шока могут проявиться не сразу. Пожилые люди могут не испытывать этих симптомов до тех пор, пока шок не пройдет значительно.
Некоторые симптомы более срочные, чем другие.
Легкие симптомы
Легкие симптомы могут включать:
Серьезные симптомы
К серьезным симптомам, к которым следует относиться серьезно и требовать неотложной медицинской помощи, относятся:
Признак внешнего кровотечения видимый, обильное кровотечение из участка тела или область травмы.
Признаки и симптомы внутреннего кровотечения включают:
Хотя некоторые симптомы, такие как боль в животе и потоотделение, могут указывать на что-то менее неотложное, например, вирус желудка, вам следует немедленно обратиться за медицинской помощью, если вы видите группы этих симптомов вместе. Это особенно актуально для более серьезных симптомов. Чем дольше вы ждете, тем больший ущерб может быть нанесен вашим тканям и органам.
Если у вас есть признаки кровотечения или геморрагического шока, немедленно обратитесь за медицинской помощью.
Без лечения гиповолемический шок приведет к смерти. Гиповолемический шок требует неотложной медицинской помощи. Немедленно позвоните в службу 911, если вы заметили у человека симптомы шока. До прибытия респондентов:
- Попросите человека лечь ровно, подняв ноги примерно на 12 дюймов.
- Не двигайте человека, если вы подозреваете травму головы, шеи или спины.
- Держите человека в тепле, чтобы избежать переохлаждения.
- Не давайте человеку жидкости через рот.
Головы не поднимать.Удалите видимую грязь и мусор с места травмы. Не удаляйте заклеенное стекло, нож, палку, стрелу или другие предметы, застрявшие в ране. Если в этом месте нет мусора и из него не выступает какой-либо видимый предмет, завяжите ткань, например рубашку, полотенце или одеяло, вокруг места травмы, чтобы свести к минимуму кровопотерю. Надавите на эту область. По возможности привяжите ткань к ране или скотчем.
Недостаток крови и жидкости в организме может привести к следующим осложнениям:
Эффекты гиповолемического шока зависят от скорости, с которой вы теряете кровь или жидкости, и количества крови или жидкостей, которые вы теряете.Степень ваших травм также может определить ваши шансы на выживание. Хронические заболевания, такие как диабет, перенесенный инсульт, заболевание сердца, легких или почек, или прием антикоагулянтов, таких как кумадин или аспирин, могут увеличить вероятность того, что у вас возникнут дополнительные осложнения от гиповолемического шока.
Часто нет предварительных предупреждений о поражении электрическим током. Напротив, симптомы, как правило, возникают только тогда, когда вы уже испытываете это заболевание. Медицинский осмотр может выявить признаки шока, такие как низкое кровяное давление и учащенное сердцебиение.Человек, испытывающий шок, также может быть менее отзывчивым, когда врач отделения неотложной помощи задает ему вопросы.
Сильное кровотечение распознается сразу, но иногда внутреннее кровотечение не обнаруживается, пока не появятся признаки геморрагического шока.
Помимо физических симптомов, ваш врач может использовать различные методы тестирования, чтобы подтвердить, что вы испытываете гиповолемический шок. К ним относятся:
Ваш врач может назначить другие анализы в зависимости от ваших симптомов.
Попав в больницу, человек с подозрением на гиповолемический шок будет получать жидкости или продукты крови через внутривенный шланг, чтобы восполнить потерю крови и улучшить кровообращение.Лечение сосредоточено на контроле потери жидкости и крови, восстановлении утраченного и стабилизации повреждений, вызванных и возникших в результате гиповолемического шока. Это также будет включать, если возможно, лечение травмы или заболевания, вызвавшего шок.
К ним относятся:
- переливание плазмы крови
- переливание тромбоцитов
- переливание эритроцитов
- внутривенные кристаллоиды
Врачи могут также назначать лекарства, которые увеличивают насосную силу сердца, чтобы улучшить кровообращение и получить кровь там, где это необходимо.К ним относятся:
- дофамин
- добутамин
- адреналин
- норэпинефрин
Антибиотики могут применяться для предотвращения септического шока и бактериальных инфекций.
Тщательный кардиологический мониторинг определит эффективность получаемого вами лечения.
Гиповолемический шок опасен для всех, но особенно опасен для пожилых людей. Пожилые люди, которые испытывают гиповолемический шок, имеют более высокий уровень смертности, чем их более молодые сверстники.Они хуже переносят шок, и раннее лечение для предотвращения других осложнений имеет жизненно важное значение. Это можно усложнить, поскольку у пожилых людей симптомы шока могут проявляться позже, чем у более молодых людей.
Общие осложнения геморрагического шока включают:
- повреждение почек
- повреждение других органов
- смерть
У некоторых людей также может развиться гангрена из-за нарушения кровообращения в конечностях. Эта инфекция может привести к ампутации пораженных конечностей.
Восстановление после гиповолемического шока зависит от таких факторов, как предыдущее состояние здоровья пациента и степень самого шока.
Людям с более легкой степенью шока будет легче восстановиться. Если в результате шока произошло серьезное повреждение органа, восстановление может занять гораздо больше времени, и потребуется дальнейшее медицинское вмешательство. В тяжелых случаях повреждение органа может быть необратимым.
В целом ваш прогноз будет зависеть от количества потерянной крови и типа полученной травмы.Перспектива лучше всего у здоровых пациентов, у которых не было серьезной кровопотери.
Почему у меня тяжелые месячные? Обильное менструальное кровотечение (меноррагия) | Everyday Health
Хотя может показаться, что вы теряете много крови, когда у вас начнутся месячные, на самом деле сложно (или, по крайней мере, непрактично) измерить менструальный цикл. В результате вы можете не знать, попадает ли ваша кровь в пределы того, что считается «нормальным», или указывает на сильное менструальное кровотечение или меноррагию.
«Очень часто женщины не осознают, что у них сильное кровотечение, потому что это нормальное количество крови для них», — говорит Вивиан Коннор, доктор медицины, гинекологический хирург клиники Кливленда во Флориде в Уэстоне.«Но это , а не нормально. Я видел, как женщины приходили очень, очень анемичными, с низким показателем крови, потому что у них было кровотечение; они почти кровоточат ».
Насколько тяжело для определенного периода?Хотя то, что считается «нормальным», может сильно различаться, средний период:
- Происходит каждые 21-35 дней, в среднем около 28 дней
- Длится от двух до семи дней
- Дает общую кровопотерю в размере примерно от 2 до 3 столовых ложек
Но когда дело доходит до обильных менструальных кровотечений, количество потерянной крови не так важно, как влияние на жизнь женщины, объясняет доктор.Коннор.
«Нормальный менструальный цикл не влияет на способность женщины нормально функционировать», — говорит Коннор. «Если [вас] беспокоит необходимость часто бегать в ванную комнату или [вы] испытываете сильную боль или дискомфорт, это ненормально».
Когда следует беспокоиться о тяжелом месячном?Если вы испытываете какие-либо из этих признаков и симптомов обильных менструаций, вы можете записаться на прием к лечащему врачу или гинекологу.
- Ваши месячные длятся более семи дней.
- Вы впитываете один или несколько тампонов или подушечек в течение часа в течение нескольких часов подряд.
- Надо удвоить санитарную защиту.
- Вы просыпаетесь ночью, чтобы сменить гигиенические принадлежности.
- У вас болезненные менструальные спазмы.
- У вас выделяются сгустки менструальной крови размером больше четверти.
- Вы теряете так много крови, что чувствуете усталость, утомление или одышку, что является признаком анемии или низкого содержания железа в крови.
- Вы отменяете или сокращаете занятия из-за обильных менструаций.
Существует множество причин обильных менструальных кровотечений, таких как:
- Аденомиоз , который возникает, когда ткань эндометрия растет и внедряется в мышцу матки
- Рак , например, рак матки или шейки матки, особенно при женщины в постменопаузе или те, у кого был аномальный Пап-тест
- Гормональный дисбаланс , который может возникнуть, если уровень эстрогена или прогестерона снижен, что, в свою очередь, может повлиять на способность вашего организма регулировать наращивание слизистой оболочки матки или эндометрия, пролитие во время менструации
- Внутриматочные средства (ВМС) — обильные менструальные кровотечения могут быть побочным эффектом использования негормональных ВМС для контроля рождаемости
- Лекарства , такие как противовоспалительные препараты, гормональные препараты и разжижители крови
- Менопауза : Когда вы приближаетесь к менопаузе и начинаете пропускать месячные, кровотечение может быть больше нормы во время кровотечения, но у женщин любого возраста может наблюдаться обильное менструальное кровотечение
- Нерегулярная овуляция , которая может привести к гормональному дисбалансу и повлиять на ваш кровоток
- Миома матки , доброкачественные новообразования, которые могут появиться в ткани матки в детородном возрасте
- Полипы матки или небольшие доброкачественные новообразования, которые могут развиваться в слизистой оболочке матки
- Болезнь фон Виллебранда , которая является наследственным нарушением свертываемости крови с нарушением свертываемости крови
- , например проблемы с печенью или почками, заболевание щитовидной железы, инсулинорезистентность, ожирение, синдром поликистозных яичников, эндометриоз или воспалительное заболевание органов малого таза
Посоветуйтесь с врачом, чтобы определить основную причину обильного менструального кровотечения, что может помочь сообщить о наиболее подходящем курсе лечения.
Как узнать, что вызывает у меня обильные месячные?Ваш врач проведет оценку и, вероятно, задаст вам множество вопросов о вашем менструальном цикле и о том, как он влияет на качество вашей жизни. Подумайте о том, чтобы вести журнал периодов для нескольких циклов, в котором записывать, сколько дней у вас было кровотечение, насколько тяжелым был ваш кровоток и сколько гигиенических средств вам нужно, чтобы его контролировать, а затем поделитесь этим журналом со своим врачом.
Оттуда, чтобы определить причину вашего обильного менструального кровотечения, ваш врач может назначить один или несколько из следующих тестов:
- Анализ крови для выявления анемии, заболеваний щитовидной железы и проблем со свертыванием крови
- Эндометрия биопсия для оценки ткани матки на наличие аномалий или новообразований
- Пап-тест для оценки клеток шейки матки на наличие инфекции, воспаления или рака
- Ультразвук для оценки структуры матки, яичников и таза
В зависимости от того, что обнаруживают эти первоначальные тесты, ваш врач может назначить дополнительные тесты или процедуры:
- Соногистерография для поиска проблем в слизистой оболочке матки
- Гистероскопия для более детального осмотра матки
- Расширение и выскабливание (D&C) , чтобы выяснить причину чрезмерного кровотечения
Если ваш врач определит, что основное заболевание способствует обильному менструальному кровотечению, лечение этого состояния часто помогает облегчить периоды.Но сильное менструальное кровотечение также можно эффективно лечить, даже если оно не вызвано каким-либо заболеванием.
Точный план лечения, который рекомендует ваш врач, будет зависеть от множества факторов, в том числе:
- Основная причина кровотечения
- Серьезность состояния и кровотечение
- Насколько хорошо вы реагируете на определенные виды лечения
- Ваша история болезни
- Ваше общее состояние здоровья
- Ваш возраст
- Ваши будущие планы деторождения
- Ваше качество жизни
- Ваши личные предпочтения
Далее ваш врач может порекомендовать различные варианты лечения:
- Нестероидные противовоспалительные средства лекарственные препараты (НПВП) , такие как ибупрофен или напроксен, которые доступны без рецепта и могут помочь уменьшить кровопотерю и облегчить спазмы
- Антифибринолитические препараты , такие как транексамовая кислота или аминокапроновая кислота, которые используются для улучшения свертывания крови и остановить кровотечение
- Оральные контрацептивы , например, в малых дозах Противозачаточные таблетки, чтобы помочь регулировать менструальный цикл и уменьшить менструальное кровотечение
- Гормональная терапия , например эстроген или прогестерон, для устранения любого основного гормонального дисбаланса, который может способствовать обильному менструальному кровотечению
- Гормональные ВМС, , которые выделяют гормоны для истончения слизистой оболочки матки и уменьшения менструального кровотечения и спазмов
- Добавки железа для лечения любой основной анемии
- Назальные спреи для лечения нарушений свертываемости крови, таких как болезнь фон Виллебранда или легкая гемофилия
Если эти методы лечения не Выполнив трюк, ваш врач может порекомендовать одно из следующих хирургических вмешательств:
- D&C , которое можно использовать как в качестве диагностического, так и лечебного инструмента, хотя процедуру, возможно, придется повторять с течением времени
- Оперативная гистероскопия , который используется для удаления полипов и миомы, исправления аномалий в матки и удалите часть слизистой оболочки матки, чтобы уменьшить менструальный цикл
- Эмболизация маточной артерии или сфокусированная ультразвуковая хирургия , которые представляют собой два типа процедур, используемых для уменьшения миомы матки с целью уменьшения кровотока
- Миомэктомия , который полностью удаляет миому матки
- Абляция или резекция эндометрия — два разных подхода, которые используются для разрушения или удаления части слизистой оболочки матки для облегчения менструации
- Гистерэктомия , при которой хирургическим путем удаляется вся матка для полного прекращения менструации
Открытый разговор с врачом поможет вам получить ответы на вопросы и подобрать правильное лечение, чтобы справиться с тяжелыми менструациями.
Как организм заменяет кровь?
Во время сдачи цельной крови мы стремимся взять чуть меньше пинты (около 470 мл) крови, что составляет не более 13% от объема вашей крови. После донорства ваше тело обладает удивительной способностью восстанавливать все утраченные клетки и жидкости.
Возьмите эритроциты. Миллионы из них создаются и умирают каждую секунду. Когда вы сдаете кровь, вы теряете эритроциты, и организму нужно вырабатывать больше для их замены. Специальные клетки в почках, называемые перитубулярными клетками, ощущают снижение уровня кислорода в крови (из-за потери эритроцитов) и начинают секретировать белок, называемый эритропоэтином.Он проходит через кровоток, пока не достигает костного мозга (мягкой жировой ткани внутри костных полостей). Костный мозг производит стволовые клетки, строительные блоки, которые организм использует для создания различных кровяных телец — красных кровяных телец, лейкоцитов и тромбоцитов. Эритропоэтин посылает сигнал стволовым клеткам, говоря, что большее количество из них должно развиваться в эритроциты, а не в белые клетки или тромбоциты.
Ваше тело производит около двух миллионов новых эритроцитов каждую секунду, поэтому их запасы не займет много времени.А как насчет ваших лейкоцитов и тромбоцитов? Ряд других белков-мессенджеров также стимулирует выработку этих клеток в костном мозге, и в течение следующих нескольких дней их уровень нормализуется.
Зачем ждать?
Мужчины-доноры должны ждать минимум 12 недель между сдачей цельной крови и женщинами-донорами 16 недель. Так зачем ждать? Что ж, в отличие от лейкоцитов и тромбоцитов, на замену всех эритроцитов уходит несколько недель. Между эритроцитами и вашим здоровьем существует важная связь, потому что именно эти клетки или, скорее, красный гемоглобин, который они содержат, забирают кислород вокруг вашего тела.Гемоглобин содержит железо, и некоторое его количество теряется с каждой сдачей крови. Чтобы компенсировать это, железо мобилизуется из запасов железа в организме, и организм также увеличивает количество железа, которое он усваивает с пищей и питьем. У мужчин обычно больше запасов железа, чем у женщин. Любой дефицит железа может привести к снижению уровня гемоглобина и, в конечном итоге, если его не лечить, к железодефицитной анемии. Этот дефицит может вызвать у вас чувство усталости, поэтому мы не только просим доноров-мужчин подождать 12 недель, а доноров-женщин — подождать 16 недель, чтобы сдать цельную кровь, мы также проверяем ваш уровень гемоглобина каждый раз, когда вы даете кровь.Мы следим за тем, чтобы у вас уровень гемоглобина был выше 125 г / л для женщин и 135 г / л для мужчин.
Уровни железа
В организме железо хранится в виде двух белков — ферритина (у мужчин на его долю приходится около 70 процентов запасенного железа, у женщин — 80 процентов) и гемосидерина. Белки содержатся в печени, костном мозге, селезенке и мышцах. Если из хранилища взять слишком много железа и не восполнить его из пищевых источников, запасы железа могут истощиться и уровень гемоглобина упадет. После сдачи крови у большинства людей уровень гемоглобина возвращается к норме через шесть-двенадцать недель.Мы просим вас подождать 16 недель, чтобы убедиться, что, если вы являетесь преданным и постоянным донором, который никогда не пропускает пожертвование, мы не рискуем снизить уровень гемоглобина в долгосрочной перспективе. Вы можете повысить уровень железа, употребляя в пищу разнообразные продукты, богатые железом. В среднем мужчинам необходимо заменять около 1 мг железа в день, женщинам — 2 мг. При сбалансированной диете получение достаточного количества железа не должно быть проблемой. Такие продукты, как нежирное красное мясо, птица, рыба, листовые зеленые овощи, коричневый рис, чечевица и бобы, могут повысить уровень гемоглобина.Витамин C способствует усвоению железа, поэтому, чтобы получить максимальную пользу от еды, выпивайте стакан фруктового сока, богатого витамином C, во время еды.
Напиток
Объем крови составляет примерно восемь процентов веса вашего тела. Около 55 процентов крови состоит из плазмы, из которых 90 процентов — вода. Таким образом, хотя вы сдаете менее пинты крови за раз, почти половина из них — это вода. Вот почему для вас важно пить много воды (мы хотели бы, чтобы вы выпили не менее 500 мл) непосредственно перед пожертвованием и сразу после того, как вы сделали пожертвование.После сдачи крови важно заменить жидкость, чтобы нормализовать объем крови. Почки также играют свою роль в контроле объема крови, регулируя количество натрия и воды, теряемых с мочой.
Чувство обморока
После сдачи крови некоторые люди могут чувствовать слабость. Когда организм теряет кровь, особые нервные клетки в стенках артерий шеи, называемые барорецепторами, ощущают, что ваше кровяное давление упало. Кровеносные сосуды сужаются, чтобы компенсировать эту потерю и поддерживать нормальное кровяное давление.Например, слишком быстрое вставание может вызвать резкое падение артериального давления и вызвать головокружение. Лежание на кушетке восстанавливает приток крови к мозгу, поскольку ваша голова будет на одном уровне с сердцем. Также поможет сесть на край кровати для донорства, свесив ноги вниз в течение как минимум двух минут, так как это позволит вашему кровяному давлению стабилизироваться, прежде чем вы встанете. Если вы чувствуете слабость, наши сотрудники попросят вас остаться на сеансе, пока вы снова не почувствуете себя хорошо.
Внутреннее кровотечение — симптомы, причины, лечение
Внутреннее кровотечение — это кровопотеря, происходящая внутри вашего тела. Поскольку оно происходит внутри вашего тела, внутреннее кровотечение может сначала остаться незамеченным. Если кровотечение быстрое, может скопиться достаточно крови, чтобы надавить на внутренние структуры или образовать выпуклость или изменение цвета под кожей. Сильное внутреннее кровотечение может вызвать шок и потерю сознания.
Симптомы различаются в зависимости от места и скорости кровопотери.Медленное внутреннее кровотечение может вызвать постепенное развитие анемии, что приведет к потере энергии, усталости, одышке и бледности. Желудочно-кишечное кровотечение может вызвать кровь в стуле или рвоту. Точно так же кровотечение из мочевыводящих путей может сделать мочу кровавой.
Гемофилия (редкое наследственное заболевание, при котором кровь не свертывается в норме) или другие нарушения свертываемости крови, противосвертывающие препараты и травмы являются одними из факторов риска внутреннего кровотечения. Медицинские состояния, такие как заболевание печени, и длительный прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен (Адвил, Мотрин), напроксен (Напросин, Алев) и индометацин (Индоцин), также могут повышать риск. внутреннего кровотечения.
Хотя внутреннее кровотечение может иногда проходить само по себе, оно может иметь очень серьезные последствия. Как правило, лечение включает стабилизацию жизненно важных функций, таких как кровообращение и дыхание, определение места кровотечения, контроль кровопотери и устранение любых повреждений, связанных с кровотечением. Переливание крови может потребоваться, если было потеряно значительное количество крови.
Внутреннее кровотечение может иметь серьезные, даже опасные для жизни последствия. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас или у кого-то из ваших близких есть серьезные симптомы, такие как:
Кровотечение во время беременности
Моча с кровью или розовым цветом (гематурия) или отсутствие мочи
Боль в груди, давление или учащенное сердцебиение (тахикардия)
Холодная и липкая кожа, бледная кожа или бледность, синеватый оттенок губ или ногтей.

 В носовую полость вводится длинный тампон и укладывается особым образом – гармошкой. Не стоит пытаться осуществить эту манипуляцию дома: неправильно введенный тампон усугубит проблему. Такой метод проводится амбулаторно.
В носовую полость вводится длинный тампон и укладывается особым образом – гармошкой. Не стоит пытаться осуществить эту манипуляцию дома: неправильно введенный тампон усугубит проблему. Такой метод проводится амбулаторно. Диагностируется легко, так как имеет явные симптомы с начала возникновения.
Диагностируется легко, так как имеет явные симптомы с начала возникновения. Появляются чаще всего в результате механической травмы внутренней или внешней части носа. Кровотечение может быть разной силы: вытекать тонкой струей, крупными каплями. Внешние симптомы обычно шокируют хозяина, вызывают растерянность. Но, чтобы оказать правильную помощь, необходимо взять себя в руки и применить следующий алгоритм действий:
Появляются чаще всего в результате механической травмы внутренней или внешней части носа. Кровотечение может быть разной силы: вытекать тонкой струей, крупными каплями. Внешние симптомы обычно шокируют хозяина, вызывают растерянность. Но, чтобы оказать правильную помощь, необходимо взять себя в руки и применить следующий алгоритм действий: