Аллергия на загар. Какие заболевания могут провоцировать солнечные лучи | Здоровая жизнь | Здоровье
Почему у одних на солнце появляется красивый загар, а у других — зудящие волдыри и красная сыпь? Ультрафиолетовое излучение может вызывать различные аллергические реакции, их нужно различать, чтобы правильно лечить заболевание.
Как возникают солнечная крапивница и фотодерматозы и чем их лечить? Об этом рассказала доктор медицинских наук, профессор кафедры кожных и венерических болезней им. В. А. Рахманова Сеченовского университета, PhD (Великобритания) Елена Борзова.
От волдырей до шока
Юлия Борта, АиФ.ru: Елена Юрьевна, каким образом появляется солнечная крапивница?
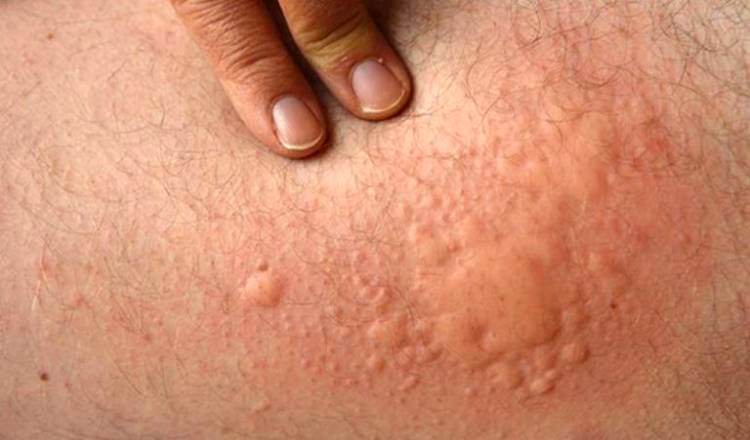
Елена Борзова: Солнечная крапивница возникает достаточно быстро, зачастую меньше чем через 5 минут после воздействия на кожу солнечного излучения. Намного реже — в течение 20 минут. К примеру, у лиц с повышенной чувствительностью к солнечному излучению (фоточувствительностью) буквально через несколько минут под открытым солнцем может начаться солнечная крапивница. На коже появляются зудящие волдыри. Однако и разрешается солнечная крапивница быстро, через 15-30 минут, максимум до 1 часа. Но, раз появившись, солнечная крапивница может возникать вновь. Пациентам с солнечной крапивницей стоит выйти на открытое солнце, например, поехать на пикник, и сразу возникает реакция. Преимущественно солнечная крапивница возникает на открытых участках тела. А поскольку солнечная крапивница возможна как реакция на различные диапазоны ультрафиолетового излучения, в летний период иногда тонкая одежда тоже не спасает от возникновения зудящих волдырей. Возможно проникновение ультрафиолетовых лучей через оконное стекло в помещении или через автомобильные стекла.
Иногда бывают более тяжелые симптомы: головная боль, учащённое сердцебиение, общее ухудшение самочувствия вплоть до обморочного, а в самых тяжёлых случаях возможен анафилактический шок. Поэтому такие пациенты должны своевременно обследоваться и диагностироваться у специалистов.
Солнечная крапивница может протекать длительно, хронически. У одних высыпания преобладают в весенне-летний период, у других могут наблюдаться в течение года. Но всегда они обусловлены ультрафиолетовым излучением. У некоторых пациентов заболевание может самостоятельно проходить, т. е. наблюдается спонтанная ремиссия.
— Как отличить солнечную крапивницу от солнечного ожога или других вариантов аллергии на солнечный свет?
— Существуют различные фотодерматозы — заболевания с поражением кожи, возникающие под действием ультрафиолетового излучения. Например, фотоаллергическй контактный дерматит — это воспалительный процесс кожи, возникающий в местах сочетанного воздействия лекарственного препарата или косметического средства и ультрафиолетового излучения у лиц с повышенной чувствительностью к данным препаратам. В отличие от солнечной крапивницы фотоаллергический контактный дерматит обычно проявляется в течение более отсроченного периода, через несколько часов после интенсивного воздействия ультрафиолетового излучения. И проходит он намного дольше. Для детальной дифференциальной диагностики требуются консультация специалиста и дообследование, включая фототестирование.
— У кого чаще бывают реакции на солнечное излучение?
— Чаще всего болеют в возрасте от 20 до 40 лет. Выше риск, если у родственников были похожие реакции на солнечное излучение, в случае приема некоторых лекарственных препаратов. В целом это недостаточно изученная область.
— Что происходит с организмом при солнечной крапивнице? Почему возникает такая реакция на солнце?
— Предполагается, что под действием солнечного излучения изменяется структура некоторых белков в кожных покровах и они становятся фотоаллергенами. Измененные белки могут вызывать выработку иммуноглобулинов класса Е, которые находятся на поверхности тучных клеток кожи. В результате такой активации тучных клеток в них начинается высвобождение гистамина и других медиаторов, которые вызывают образование зудящего волдыря на кожных покровах.
Когда опасны апельсины?
— Я слышала, что некоторые косметические и парфюмерные средства, лекарства тоже могут спровоцировать реакции на солнечное излучение.
— Косметические средства и лекарства могут спровоцировать фотоаллергический контактный дерматит. Наиболее часто аллергическая реакция возникает на солнцезащитные кремы и нестероидные противовоспалительные препараты. Её могут спровоцировать ряд препаратов в кардиологии, для лечения сахарного диабета, некоторые диуретики, антибиотики, особенно доксициклин, тетрациклин, фторхинолоны, сульфаниламиды, некоторые пероральные контрацептивы и даже некоторые антигистаминные препараты. Помимо этого, парфюмерные средства на основе мускуса, эфирных масел, например, бергамотового, апельсинового. Поэтому рекомендуется не использовать парфюмерные средства, если планируете принимать солнечные ванны, посещать пляж.
— Как же так? Солнцезащитные средства призваны защищать от солнца, но могут вызывать проблемы во время загорания.
— Некоторые из них действительно могут. Ведь такие средства — это композиция из очень многих ингредиентов, на отдельные из которых и возникает реакция у лиц с повышенной чувствительностью к этим компонентам. Поэтому важно в случае возникновения реакции на фотозащитные средства проконсультироваться у специалиста, исключить контактный дерматит и выбрать безопасный препарат.
Кстати, некоторые овощи и фрукты, растения тоже могут вызывать фотоаллергические реакции. Это дудник, борщевик, из продуктов — сельдерей, петрушка, фенхель, инжир, некоторые цитрусовые. Причем у лиц с высокой чувствительностью даже прикосновение к лицу может вызвать реакцию, если остались следовые количества на кончиках пальцев после контакта, скажем, с сельдереем или петрушкой.
Фоточувствительностью могут сопровождаться некоторые заболевания, например, красная волчанка, порфирия и пеллагра.
— Возможна ли солнечная крапивница в наших средних широтах или она проявляется только на южных курортах?
— Солнечная крапивница относится к редким вариантам крапивницы, провоцируется ультрафиолетовым излучением различного диапазона: ультрафиолетовыми лучами спектра А и В, а также видимым спектром. Безусловно, она возможна и в средних широтах. В Шотландии провели исследование, которое показало, что даже в северных широтах заболевание хоть и редко, но встречается.
Селфи для врача
— Как лечат солнечную крапивницу и фотодерматозы?
— При возникновении симптомов надо как можно раньше обратиться к специалисту для дифференциальной диагностики. Для подтверждения солнечной крапивницы и других фотодерматозов фототестирование является обязательным. C помощью фототестирования определяют диапазон солнечного излучения, который вызывает данное заболевание. При фотоаллергическом контактном дерматите применяются фотоаппликационные тесты с препаратами, которые подозреваются в развитии данной реакции.
Очень многие пациенты приходят к аллергологу-иммунологу или дерматологу, когда возвращаются из отпуска, через несколько недель после возникновения аллергической реакции. В такой ситуации достаточно сложно интерпретировать симптомы. Поэтому желательно сфотографировать изменения на коже в случае их возникновения во время отдыха на пляже и своевременно обратиться к специалисту.
Лечение тоже имеет принципиальные отличия. При крапивнице — неседативные антигистаминные препараты, при хроническом течении возможны более специализированные подходы. Фототерапия успешно проводится у нас в клинике, является эффективным методом и представляет собой воздействие нарастающими дозами ультрафиолетового облучения для выработки толерантности. При солнечной крапивнице возможны и тяжелые варианты вплоть до системных реакций организма, которые могут потребовать неотложной помощи. В случае фотоаллергического контактного дерматита необходимо исключить виновный фотоаллерген, при нем используются топические глюкокортикостероиды и другие препараты.
Правила безопасности на солнце
- Старайтесь не загорать во время наиболее активного солнечного излучения, с 10-11 до 16 часов.
- Перед выходом на пляж желательно не пользоваться дезодорантами, кремами, духами.
- Обязательно применяйте солнцезащитные средства с высоким фактором защиты.
- Перед приёмом солнечных ванн исключите продукты, которые могут вызывать фотоаллергические реакции.
- По возможности носите одежду, защищающую от активного солнечного излучения. Если у человека подтверждена солнечная крапивница, то ему рекомендуется избегать воздействия солнечных лучей и носить одежду и головные уборы, защищающие от солнечного света.
- Если возникли кожные проявления, обращайтесь к специалисту.
Виды аллергии на коже, какие бывают высыпания на фото
Разные виды аллергии на коже проявляются характерными симптомами. Волдыри, везикулы, бляшки, возникновение которых сопровождается зудом – признаки аллергической реакции в организме. Из статьи вы узнаете, как отличить один вид аллергии от другого.
Как выглядит аллергия
Даже самые слабо выраженные аллергические проявления очень опасны, так как маскируются под другие заболевания. Аллергия напрямую связана с нарушениями иммунной системы. Она многолика и распознать ее самостоятельно трудно. Выглядит по-разному, например, в виде узелков, точек, волдырей различных размеров. Правильный диагноз может поставить только врач.
Первая помощь при аллергии — выведение аллергенов из желудка и кишечника с помощью гелевидного энтеросорбента Энтеросгель.
Насыщенный водой гель мягко очищает слизистую от аллергенов. Энтеросгель не прилипает к слизистой, а бережно обволакивает и способствует восстановлению.
Собранные аллергены надежно удерживаются в глобулярной структуре геля и выводятся из организма.
Прочие порошковые сорбенты имеют мельчайшие частицы, которые, как пыль, забиваются в ворсинках стенок кишечника, травмируют и препятствуют восстановлению слизистой.
Фотографии с пояснениями помогут разобраться с разновидностями сыпи на коже, понять с какой патологией связана высыпка.
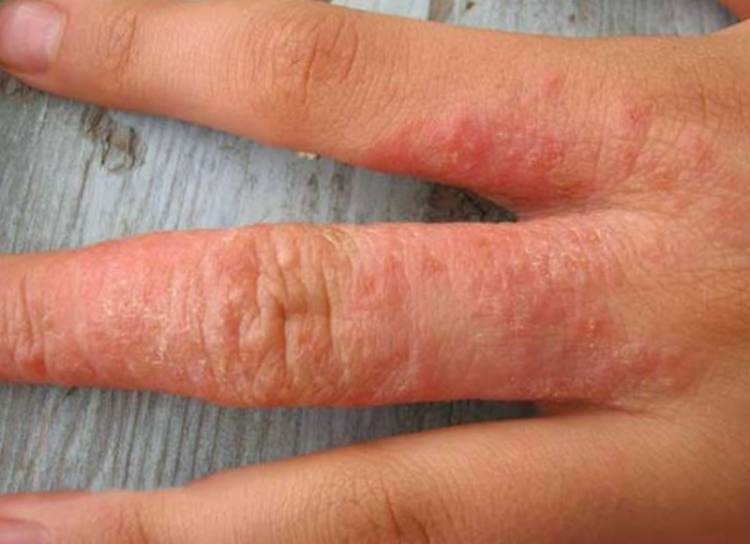
Аллергический контактный дерматит
Аллергический контактный дерматит относится к реакциям замедленного типа. Встречается у людей молодой и средней возрастной группы. Развивается после контакта с нержавеющими металлическими сплавами, из которых создают бытовые изделия (украшения, ключи, кухонная утварь, часы) и предметами медицинского предназначения (зубные коронки).
От момента контакта кожи с аллергеном до начальных симптомов проходит не менее 10-14 дней. Патология проявляется зудом, отечностью кожных покровов, ярким покраснением. На фоне перечисленных симптомов возникают папулы, пузырьки, которые лопают и оставляют мокнущие эрозии. Как на фото ниже.
Таким образом, для аллергического контактного дерматита характерна аллергическая реакция экзематозного типа. На месте контакта с аллергеном появляются крупные сосудистые красные пятна, занимающие обширную площадь (эритема). Позже возникают пузырьки (везикулы) – полостные образования величиной с горошину, которые располагаются внутри эпидермиса и содержат в себе мутную жидкость.
Симптоматика варьирует от транзиторной эритемы до сильного отека с пузырями и язвами. Для высыпаний свойственна определенная локализация (кольцевидная полоска эритемы под браслетом от часов). Хотя обычно сыпь ограничивается местом контакта, она может распространяться вследствие аутоэкзематизации и расчесов.
Крапивная сыпь
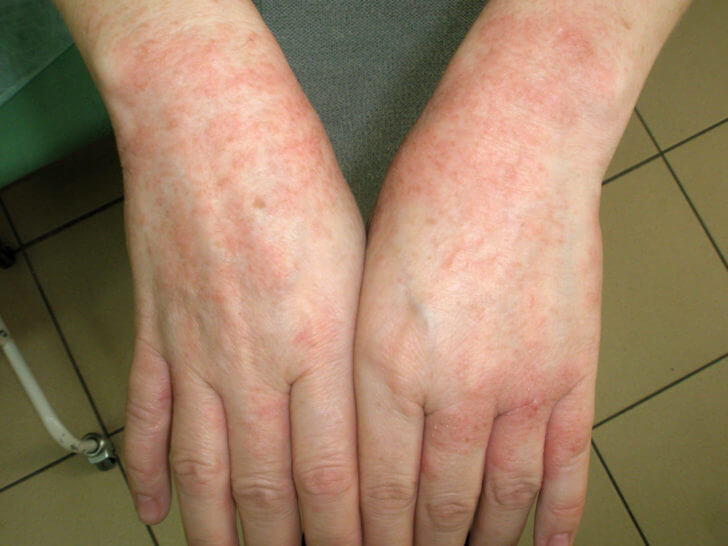
Крапивница. Частое аллергическое заболевание при котором наблюдаются распространенные высыпания на коже в виде сильно зудящих, приподнятых из-за отека элементов. Волдыри красного цвета, бледнеют при надавливании. Варьируют в размерах от нескольких миллиметров до величины ладони. Высыпка появляется почти мгновенно, сохраняется до 24 часов, исчезает быстро и бесследно. Болезнь может быть острой и хронической. К последней относят холодовую, солнечную, тепловую, аквагенную крапивницу. Во многих случаях причинный фактор установить не удается.
Уртикарная сыпь представляет собой отек сосочкового слоя кожи, часто появляется при укусах насекомых и выглядит вот так.
Волдыри не имеют полости, возвышаются над уровнем кожи. Отличаются плотностью, интенсивным зудом, розово-красным или перламутрово-белым цветом. Склонны к слиянию с формированием крупных участков с большим количеством экскориаций (царапин), возникающих при расчесах. Вторичных элементов не бывает.
Вторичная реакция на медикаменты
Лекарственная аллергия. Сопровождается общими или местными клиническими признаками. Развивается только при повторном введении препаратов. Возникает как осложнение при лечении других патологий, и как профессиональное заболевание у медицинских работников.
Аллергия на теле проявляется в виде васкулитов, мультиформной эритемы, макулопапулезной экзантемы, фиксированной лекарственной сыпи, эксфолиативного дерматита. Клинические признаки варьируют в зависимости от пациента и лекарства. Один и тот же препарат может провоцировать разные реакции у разных людей.
При медикаментозной аллергии диагностируются рецидивирующие единичные или множественные, хорошо ограниченные пятна. Чаще отмечается экзантема (кореподобные высыпания), реже крапивница. Патологическая сыпь в виде пятен, папул, везикул спонтанно исчезает после прекращения приема лекарства, оставляет гиперпигментацию. Вот как она может выглядеть.
Кореподобные высыпания
Пятнистая сыпь при медикаментозной аллергии
Атопическая экзема
Атопическая экзема (дерматит). Диагностируется у людей с генетической предрасположенностью. Дебют обычно происходит в детском возрасте на первом году жизни. К 3-5 годам большинство детей выздоравливает. У трети пациентов переходит во взрослую фазу. В процесс вовлекаются любые участки кожи.
Очаги располагаются ограничено на коже вокруг губ или проявляться множественно в местах локтевых, подколенных сгибов, в области шеи. При заболевании отмечается сухость, уплотнение кожных покровов, гиперпигментация, выраженный рисунок. Местами – отрубевидные чешуйки, геморрагические корочки и линейные трещины. Симптоматика всегда сопровождается сильным зудом.
При заболевании папулы (узелки) бледно-розового цвета возвышаются над поверхностью кожи. Формируются в эпидермисе или дерме. Имеют ровную поверхность, неправильное очертание и нечеткие границы. Наблюдаются на фоне неостро-воспалительной эритемы. В динамике возможно развитие вторичных пигментных пятен, лихенизации, трещин. Увидеть, как выглядит аллергическое высыпание на коже при атопическом дерматите можно на фото.
При слиянии зудящих папулезных высыпаний кожа утолщается, становится шероховатой и сухой. Борозды увеличиваются, делаются более глубокими и возвышенными. В связи с этим появляется подчеркнутый ромбовидный рисунок с расположенными в правильном порядке четырехугольными или полигональными петлями. Такое изменение кожных покровов называется лихенификацией.
Фотодерматозы, или аллергия на солнце
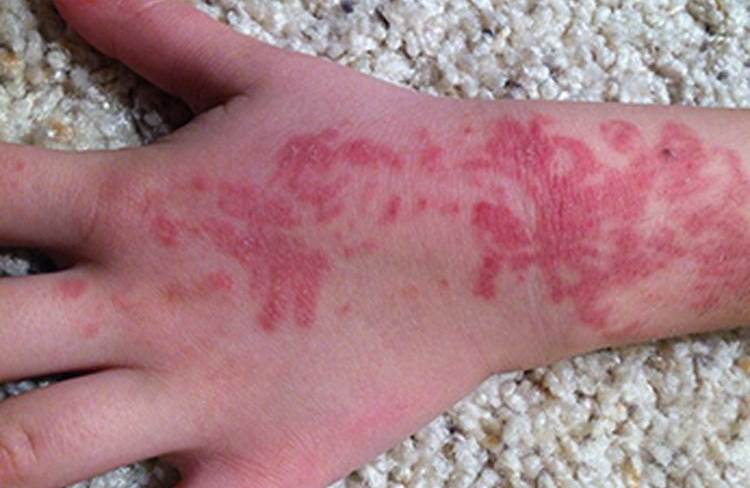
Аллергические реакции могут развиваться под влиянием солнца. К распространенным фотодерматозам относят солнечную почесуху. Заболевание регулярно проявляется ранней весной, смягчается по признакам к средине лета.
Характеризуется появлением узелков, которые могут сливаться. В результате этого эпидермис утолщается, лихенифицируется. На коже диагностируют изменения в виде бляшек. Она покрывается экскориациями и геморрагическими корками вследствие зуда и расчесов. Это наглядно демонстрирует нижерасположенное фото. В дальнейшем пораженные участки пигментируются. К другим фотодерматозам относят солнечную экзему, солнечный хейлит, стойкую эритему.
Аллергия на холод
Холодовая аллергия. Наблюдается после общего или местного охлаждения в любое время года. Причины появления неизвестны. Не существует точных объяснений, почему у одних людей она развивается, а у других нет. Провоцирующий фактор – купание в холодной воде, питье холодных напитков, контакт рук со льдом, снегом, водой. Признаки наблюдаются во время охлаждения или через некоторое время после согревания.
На коже возникает отек и волдыри, которые сохраняются до 2 часов. Их появление сопровождается покраснением, жжением и зудом. Локализация – лицо, кисти рук, то есть открытые участки кожи.
В некоторых случаях волдыри сохраняются на протяжении недели и дольше, обнаруживаются не там, где кожа подвергалась воздействию холода, а вокруг охлажденного участка. Аллергия обычно исчезает в течение 3-5 лет после дебюта, но может упорно рецидивировать.
Инсектная аллергия
Инсектная аллергия. Возникает при укусе, ужалении насекомыми, а также после вдыхания продуктов их жизнедеятельности или частиц тел. Наиболее частые симптомы – отек, покраснение, зуд после укусов комаров, мошек, ос и пчел.
В результате реакции на слюну кровососущего насекомого, которая попадает при укусе в организм человека, в клинической картине доминируют местные проявления. Появляется отек, жжение в месте укуса, зуд. В дальнейшем отечность распространяется по телу, могут воспаляться регионарные лимфоузлы. Наблюдается полиморфная папулезная, буллезная, геморрагическая сыпь. На фото элемент уртикарной сыпи.
В некоторых случаях развивается эритематозная реакция, которая напоминает рожистое воспаление. Ужаление перепончатокрылых насекомых вызывает более серьезную реакцию от умеренного локального покраснения и отечности до эритемы и сильного отека, который может сохраняться более 10 дней.
Пищевая аллергия
Пищевая аллергия. Аллергические высыпания могут быть результатом реакции на пищевые продукты. Наиболее характерные признаки – крапивница, атопический дерматит, ангионевротические отеки, уртикарные и неуртикарные высыпания.
Одним из типичных проявлений считается наличие орального аллергического синдрома. Он выражается отеком и зудом в области губ, языка, твердого или мягкого неба. После употребления пищевого аллергена нередко возникает онемение языка, зуд в ушах. У сенсибилизированных лиц аллергия вызывается употреблением молока, яиц, морепродуктов, арахиса.
К немедленным симптомам относят эритему, крапивницу, кореподобную сыпь. Высыпания в виде красных пятен могут сочетаться с отеком век и губ. Они не возвышаются над уровнем кожи, не имеют полости. Это результат изменений в эпидермисе, гиподерме, дерме. Смотрите фото ниже.
Ангионевротический отек
Аллергический ангионевротический отек. Острая реакция, которая вызывается пищевыми аллергенами, медикаментами, пыльцой, ядом насекомых. При осмотре наблюдается локализованное вздутие подкожной ткани и глубоких слоев дермы.
Чаще отек располагается в области век, губ, языка, а также на тыльной стороне рук и ног. В местах с хорошо развитой подкожной жировой клетчаткой. Развивается в течение минут или нескольких часов, обычно реакция проявляется через 15-30 мин после контакта с аллергеном. Может сопровождаться зудом, но во многих случаях он отсутствует. Отек плотный, безболезненный, асимметричный. Сочетается с крапивницей. Кожа в области отека обычно бледная. Местные изменения сохраняются несколько часов или дней, затем исчезают без следа.
Аллергия на латекс
Латексная аллергия. Риск появления возрастает у лиц с атопическими реакциями в прошлом. Чаще встречается у женщин в возрасте 30 лет. Наблюдается после контакта с любым изделием из латекса. Диагностируется после надувания воздушных шариков, работы в резиновых перчатках, после вагинальных и ректальных исследований с использованием презервативов.
Клинические симптомы проявляются на теле в виде контактного дерматита, крапивницы. Аллергические реакции могут протекать по немедленному типу, начинаются в течение нескольких минут после соприкосновения с раздражителем. Выражаются гиперемией кожных покровов, сильным зудом и отеком. Реже возникают реакции замедленного типа. Проявляются через 6-72 ч после контакта, прогрессируют от легкого дерматита до появления волдырей. На фото ярко выраженные симптомы латексной аллергии.
Аллергия при паразитозах
Аллергическое воспаление при глистно-паразитарных инвазиях. Наиболее аллергенными свойствами обладают эхинококк, аскариды, трихинелла спиральная. В основе аллергических реакций лежит механизм, сформировавшийся как защитная реакция организма человека, направленная на борьбу с паразитом.
Клинически сенсибилизация к аллергенам гельминтов выражается крапивницей, отеком Квинке. Пальпаторно в местах высыпаний могут обнаруживаться небольшие уплотнения. Ведущий симптом – кожный зуд, который беспокоит чаще ночью и в утреннее время, усиливается после приема сладкой пищи. Характер аллергической сыпи разнообразный: от уртикарных до папулезных, герпетиформных и полиморфных пятен. Возможно одновременное присутствие указанных элементов. На фото представлен один из вариантов высыпки.
Особенностью паразитарной аллергии считается торпидность течения, склонность к рецидивам, резистентность к противоаллергическому лечению. Гельминтозы склонны не только вызывать разные аллергические реакции, но и отягощать уже имеющиеся заболевания, способствуя их непрерывно рецидивирующему течению.
Аллергические васкулиты кожи
Аллергический васкулит. Заболевание относят к полиэтиологическим дерматозам, но решающим в развитии считается аллергический компонент. Его причина – лекарственные препараты, хронические интоксикации, инфекционные факторы, эндогенные аллергены при пищеварительных нарушениях. В основе васкулита лежит аллергическая реакция сосудов дермы.
Существуют разные виды аллергических васкулитов с поражением сосудов разного калибра, вплоть до магистральных. При узелковом периартериите кожа вовлекается в 10% случаев. По ходу сосудов появляются немногочисленные узелки, которые не отличаются стойкостью, не оставляют атрофии. Часто наблюдается сочетание узелковых и узловатых высыпаний размерами от горошины до грецкого ореха. Локализация – нижние конечности. В центре элемента высыпки возможен некроз.
Кожные симптомы при аллергическом артериолите – папулезные, уртикарные, геморрагические высыпания. При геморрагическом типе течения высыпания папуло-эритематозные с компонентами пурпуры, при полиморфно-нодулярном – сыпь уриткароподобная коричневато-красного цвета с формированием пузырьков, корочек, пигментацией. Вот как это выглядит.
Узловатая эритема характеризуется возникновением дермо-гиподермальных узлов, розово-красного цвета, возвышающихся над поверхностью кожи. Расположение – голени, ягодицы, реже верхние конечности и лицо. Один элемент существует на коже от 1,5-3 недель. Узлы оставляют после себя пигментные пятна.
Аллергия к клещам домашней пыли
Аллергия на пыль. Домашняя пыль играет важную роль в развитии аллергических заболеваний. Основным ее компонентом являются клещи, которые питаются эпителием кожи человека. В результате своей жизнедеятельности они продуцируют аллергены, большая часть их находится в фекальных шариках. Экскременты клещей сохраняются в пыли помещений до 4 лет. Они поднимаются в воздух, оседают в дыхательных путях человека.
На коже аллергия к домашней пыли проявляется в виде атопического дерматита. Из симптомов выделяют покраснение, сыпь как на фото ниже, жжение и зуд в местах поражения.
Теперь вы знаете какие бывают аллергии. Их достаточно много, симптомы во многом схожи. Поэтому для получения правильного диагноза лучше обратиться к врачу.
Фототоксичность и фотоаллергия | EUROLAB
- Новости и блоги
- Главная страница
- Новости медицины
- Здравоохранения
- Спецтема
- Новости клиник
- Блоги
- Инфографика
- Гиды по здоровью
- Аллергии
- Анемии
- Артериальная гипертензия
- Бессонница и расстройства сна
- Болезни артерий, вен и лимфатических сосудов
- Болезни глаз
- Болезни желудочно-кишечного тракта
- Болезни зубов
- Болезни легких, бронхов и плевры
- Болезни ног и стоп
- Болезни сердца
- Болезни уха, горла и носа
- Болезни щитовидной железы
- Боль в спине
- Бронхиальная астма
- Витамины и микроэлементы
- ВИЧ / СПИД
- Восстановительная медицина
- Генитальный герпес
- Гепатит А
- Гепатит В
- Гепатит С
- Головная боль и мигрень
- Грипп
- Заболевания, передающиеся половым путем (ЗППП)
- Изжога и гастроэзофагеальная рефлюксная болезнь
- Лейкемии
- Остеоартрит
- Пищевые расстройства
- Простуда
- Приготовление здоровой пищи
- Псориаз
- Рак
- Рак кожи и меланома
- Рак лёгких
- Рассеянный склероз
- Ревматоидный артрит
- Рецепты здорового питания
- Сахарный диабет
- Синдром раздраженного кишечника
- Трансплантация органов и тканей
- Фибромиалгия
- Холестерин
- Экзема
- Физиотерапия
- Обязательное медицинское страхование в России
- Здоровье от А до Я
- Энциклопедия
- Ангиология
- Боли
- Венерология
- Врожденные пороки (тератология человека)
- Гастроэнтерология
- Гематология
- Генетика
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Комунальная гигиена
- Косметология
- Маммология
- Научные статьи
- Неврология
- Онкология
- Паразитарные болезни
- Патологическая анатомия
- Педиатрия
- Первая медицинская помощь
- Психическое здоровье
- Радиология
- Ревматология
- Скорая и неотложная медицинская помощь
- Стоматология
- Токсикология и Наркология
- Урология
- Эндокринология
- Другое о здоровье
- Видеогалерея А-Я
- Первая помощь от А до Я
- Тесты от А до Я
- Заболевания А-Я
- Лечение заболеваний А-Я
- Анатомия человека А-Я
- Врачебные специальности А-Я
- Анализы А-Я
- Медицинские термины А-Я
- Советы астролога
- Сексуальный гороскоп
- Лекарства
- Справочник лекарств
- Комплексные биологические препараты
- Витамины и БАДы
- АТХ (АТС) — Классификация
- Каталог производителей
- Ароматерапия (ароматы и эфирные масла)
- Лекарственные растения и гомеопатия
- Здоровая жизнь
- Женское здоровье
- Беременность и роды
- Бесплодие и репродуктивный статус
- Контрацепция (контроль рождаемости)
- Экстракорпоральное оплодотворение (ЭКО)
- Красная волчанка
- Рак молочной железы (рак груди)
- Рак яичников
- Недержание мочи у женщин
- Гинекология
- Маммология
- Диеты
- Рецепты здоровья и красоты от звезд
- Мужское здоровье
- Выпадение волос (облысение)
- Рак предстательной железы
- Подагра
- Импотенция (эректильная дисфункция)
- Недержание мочи у мужчин
- Урология
- Кожа и красота
- Проблемная кожа
- Пластическая хирургия
- Здоровье ребёнка
- Синдром дефицита внимания с гиперактивностью
- Воспитание ребёнка
- Детская вакцинация
- Педиатрия
- Психическое здоровье
- Депрессия
- Здоровье и душевное равновесие
Аллергическая сыпь у взрослых: фото симптомы и лечение
Аллергические заболевания — это одна из распространенных проблем в современной медицине. За последние годы резко возросло количество людей, страдающих данной патологией. Многие из них имеют неспецифические симптомы проявлений, что может составлять большую проблему для дальнейшего лечения.
Причины появления
Такая распространенная проблема как высыпания на коже, является следствием воздействия на организм различных факторов. При контакте с аллергеном, выступающим в роли антигена происходит выработка внутренней средой организма специализированных веществ, являющихся антителами. В результате сложных биохимических реакций происходит формирование иммунных комплексов, которые нейтрализуют действие агента. Но тем не менее подобные процессы характеризуются появлением специфических симптомов, характерных для аллергической реакции.
Среди чужеродных факторов, приводящих к появлению сыпи можно выделить следующие:
- химические средства, содержащиеся в бытовой химии, декоративной и ухаживающей косметике;
- предметы одежды, выполненные преимущественно из синтетических материалов;
- лекарственные средства;
- продукты, чаще всего фрукты;
- пыльца различных растений;
- шерсть домашних и диких животных;
- металл, который содержится на фурнитуре предметов одежды, а так же аксессуарах.
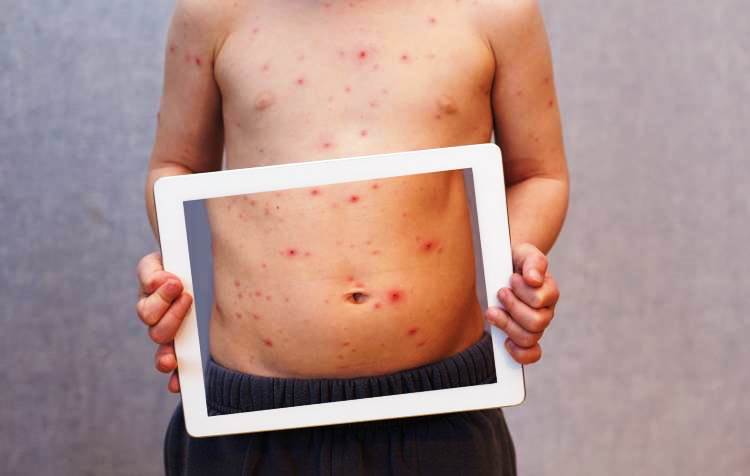
Сыпь на принятие антибиотиков
Это один из опасных и достаточно выраженных симптомов аллергии на лекарственные средства. Именно антибиотики, та группа, которая чаще всего выступает в роли чужеродных агентов. Проявляется уже после повторного воздействия препарата.
Со стороны кожных покровов выражается развитием фото сенсибилизации, кожной сыпи, в самых тяжелых случаях синдромом Лайелла и Стивенса-Джонсона.
Формы и виды высыпаний
- Крапивница. Она представляет собой участок кожи, который напоминает волдырь, приподнимающийся над поверхностью кожи, имеющий более яркую окраску (интенсивность зависит от характера и выраженности процесса). Образования могут располагаться по-отдельности, либо сливаться в единое образование, характеризуются нестерпимым зудом.


- Контактный дерматит. Проявления наступают в результате контакта патологического агента с кожей, в результате чего появляются высыпания, имеющие полиморфный характер. В некоторых случаях они представляют собой пузырьки, содержащие прозрачную жидкость.

- Атопический дерматит. Выражаются появлением высыпаний, имеющих узелковую структуру, а так же инфильтрацию. Имеют вид бляшек с закругленной нечеткой границей. В некоторых случаях напоминают волдыри, к которым в последствии присоединяется мокнутие и развитие нагноительных элементов.

- Экзема. Представляет собой раздражение на поверхности кожи, которое характеризуется сильным зудом и развитием шелушения.

Симптомы
К основным проявлениям аллергической реакции, особенно на начальных этапах являются:
- повышенная сухость кожных покровов, характеризующаяся шелушением и появлением трещин;
- отечность, различной степени выраженности;
- изменение цвета пораженного участка, от неярко выраженной до темно-бордового;
- зуд и раздражение.
Кроме местных проявлений могут присоединяться симптомы относительно других органов, а так же интоксикация, выражающаяся повышением температуры, слабостью, нарушением общего самочувствия.
Лечение
Терапия высыпаний на коже включает в себя несколько направлений.
В первую очередь это использование немедикаментозных средств. Основой терапии считают лекарственные препараты. Для получения быстрого эффекта применяют и народные методы.
К немедикаментозным методам относят:
- ограничение или полное исключение аллергена из окружающей обстановки, а так же из продуктов питания;
- употреблять большое количество жидкости, лучше если это будет очищенная питьевая вода, она способствует быстрому выведению скопившихся в организме иммунных комплексов;
- уменьшение вредного воздействия на кожу агрессивных факторов внешней среды;
- исключение стрессового воздействия, а так же длительной инсоляции, применения химических средств из группы бытовой химии, декоративной и уходовой косметики;
- максимальное исключение употребления лекарств, кроме жизненно необходимых.
Основной группой медикаментозных средств, применяемых при аллергических высыпаниях являются антигистаминные препараты.
Они помогают справиться с такими патологическими симптомами, как сильный зуд, жжение, отеком. Оказывают легкое седативное воздействие. При этом препараты последнего поколения не оказывают влияния на концентрацию внимания.
Относятся к лекарствам, воздействующим на весь организм. Разделяются на несколько поколений, последние имеют преимущества в отсутствии эффекта привыкания, а так же минимальным побочным реакциям.
К данной группе относится:
Иногда употребление лекарств не дает полного эффекта, в этом случае можно прибегнуть к использованию мазей местного действия. Самые популярные мази, которые помогают от аллергических высыпаний (снимают зуд, отек):
- Бепантен
- Протопик
- Цинковая мазь и т.д.
Более сильные мази, это те, которые в своем составе содержат гормоны:
- Адвантан
- Гистан
- Синафлан
- Эколом
Лечение народными средствами так же является достаточно популярным. Это связано с тем, что высыпания не всегда чувствительны к препаратам, а так же эффект от комплексной терапии намного выше.
Народные средства
Народные методы подразделяются на несколько видов, это местные и системные средства.

К общим относятся те, которые применяются внутрь и действуют преимущественно на выведение аллергенов из организма, уменьшение их образования, а так же снижение других проявлений аллергической реакции. Данными методами считаются:
- Крапивный настой. Всеми известное растение широко используется при аллергических реакциях с различными симптомами. Готовят его путем смешивания листьев молодой крапивы и водки в объеме 500 мл. Убирают полученную смесь в темное и прохладное место и дают настояться в течение двух недель, после чего ее можно употреблять внутрь. Рекомендуемая дозировка составляет 1 чайную ложку, которую предварительно разводят в чистой кипяченой воде комнатной температуры. Нельзя добавлять настойку в горячую воду, так все полезные вещества испарятся. Если спиртовые растворы принимать запрещено, то можно употреблять водный настой растения. Для этого листья помещаются в такой же объем, но только воды. После чего пьют смесь неразведенной. Курс терапии не должен превышать 10 дней, так как крапива кроме противоаллергического действия обладает и свойством сгущения крови, что может привести к серьезным последствиям.
- Сельдерей. Данное средство способствует снятию зуда от кожных высыпаний, а так же болевые ощущения. Ускоряет заживляющие процессы за счет ускорения процесса кровообращения. Для лечения используют сок, который выжимают и употребляют в объеме 1 столовой ложки три раза в день. Время приема может быть различным, но преимущественно это будет время перед приемом пищи. Курс лечения в среднем составляет не больше семи дней.
Из местных, можно использовать:
- Укропный сок. Для этого предварительно очищенную траву пропускают через мясорубку или соковыжималку для получения свежего сока, после чего полученный раствор наносят на марлевую салфетку и прикладывают к высыпаниям на поверхность кожи. Время экспозиции составляет в среднем пол часа, после чего не требуется смывания сока. Укроп помогает снять проявления кожного зуда.
- Сок клевера. Единственным недостатком данного способа является поиск свежего растения, так как именно в нем содержится большее количество полезных веществ и сока.
- Так же справиться с проявлениями высыпаний при аллергии помогут ванночки, чаще всего это ромашка и календула. Для этого нужно взять сухую смесь, которую запаривают кипяченой водой. В зависимости от выраженности и мест наибольших проявлений можно применять небольшие ванночки, либо погружать в приготовленные раствор все тело. Преимуществом данного метода является простота приготовления и доступность растений, так как смеси можно без труда найти в аптеке.
- Багульник, который предварительно готовится в настое, а в последствии выливается в нужный объем воды.
Через сколько проходит?
Длительность сохранения кожных проявлений аллергии строго индивидуальна, и зависит от множества факторов. Основными из них являются вид проявления, время действия аллергена, способ терапии, а так же чувствительность организма. При неярко выраженных признаках, а так же быстром и эффективном лечении признаки аллергии исчезают в среднем через 2 недели.
Выраженная реакция сохраняется на теле около 1,5 месяцем, в самых тяжелых случаях может достигать нескольких месяцев.
Видео: Полный обзор о крапивнице
Аллергия на солнце

- Патогенез фотодерматита
- Классификация типов кожи
- Классификация фотодерматозов
- Фототравматические реакции
- Фототоксические реакции
- Фотоаллергические реакции
- Клиническая картина солнечных фотодерматозов
- Диагностика
- Профилактика
- Лечение
- Литература
Патогенез фотодерматита
Те, кто хотя бы раз в жизни сталкивался с аллергией, знает, что аллергия – это патологическая реакция организма на белок. В солнечных лучах не содержится белка, однако реакцию они вызывают самую настоящую – аллергическую. Почему так происходит?
Патогенез солнечного дерматита заключается в том, что солнечные лучи лишь провоцируют накопление аллергенов в теле человека. То есть по своей сути солнечная аллергия – это лишь провоцирующий фактор, настоящей причиной дерматоза становится различная патология внутренних органов или воздействие внешних факторов.
- Заболевания печени, почек, надпочечников;
- Авитаминоз;
- Бытовая химия;
- После воздействий на кожу: пилинг, татуаж…;
- Попадание на открытую кожу сока растений, в составе которых есть фуранокумарины. Эти соединения называются фотосенсибилизирующими, то есть могут повышать чувствительность кожи человека к солнечному свету. В России к таким растениям относят борщевик – Heracleum, в Европе это дудник лекарственный и лесной – Angelica archangelica и sylvestris.
- Существует еще одна причина развития фотодерматоза – прием определенных групп лекарственных препаратов:
- Противовоспалительные;
- Цитостатики;
- Антигистаминные;
- Оральные контрацептивы;
- Сердечно-сосудистые;
- Антибиобики: фторхинолон, сульфаниламидные препараты….
- И последняя причина развития солнечной аллергии – эндокринные нарушения и нарушения пигментного обмена.
Все эти химические вещества, или патологические вещества, вырабатывающиеся в организме в результате поражения внутренних органов, вступают в реакцию с ультрафиолетовыми лучами, что провоцирует развитие фотодерматоза.
Аллергия на солнце может провоцироваться как под воздействием ультрафиолетовых лучей в диапазоне от 320 до 400 нм, так и под воздействием видимого спектра: от 400 до 800 нм.
В зоне риска находятся люди с белой кожей, или имеющие множество родинок по всему телу.
Классификация типов кожи
Прежде чем приступать к разговору о различных видах фотодерматита, необходимо разобраться, какие типы кожи бывают. Воздействие ультрафиолетовых лучей на кожу напрямую зависит от типа кожи. Различают следующие виды фототипа:
Тип I — рыжие. Ожоги возникают всегда.
Тип II — слабо загорающие блондины. Ожоги возникают всегда.
Тип III – европейцы со средним загаром. Иногда возникают ожоги.
Тип IV – легко загорающие азиаты, индейцы. Редко бывают ожоги.
Тип V – люди с умеренной пигментацией и всегда загорелой кожей – мулаты и метисы.
Тип VI – люди с глубокой пигментацией – негроиды. Ожогов не бывает.
Классификация фотодерматозов
Аллергия на солнце проявляется примерно у 20% населения земного шара, причем самая легкая степень солнечного дерматита – полиморфная световая сыпь – наблюдается у 10%, то есть у половины всех больных фотодерматитом. Также к фотодерматозу относят наиболее тяжелую форму – некоторые виды порфирий.
К сожалению, до сих пор не выведена единая классификация солнечных дерматитов.
- Классификация по клинической характеристики фотодерматозов.
- Классификация по патогенезу:
- Генетические;
- Дегенеративно-дистрофические;
- Метаболические;
- Прочие фотодерматозы.
- Классификация по фото чувствительности кожи.
- Классификация по длине волны света (наиболее распространенная):
- Поражения, вызванные воздействием чрезвычайной интенсивности или длительные по времени:
— солнечные ожоги;
— фотостарение кожи;
— острые актинические дерматиты;
— предопухолевые или опухолевые поражения кожи;
— солнечный эластоз.
- Поражения, развивающиеся из-за дефицита естественных кожных протекторов:
— пигментная ксеродерма;
— альбинизм.
- Поражения, усиливающиеся после инсоляции (облучения):
— красная волчанка;
— хлоазма;
— болезнь Дарье;
— дерматомиозит.
- Поражения, вызванные присутствием в коже или на коже веществ, усиливающих солнечное воздействие – фуранокумарины. А также вещества, которые вызывают ответную реакцию иммунной системы в ответ на фото активацию.
Типы фотореакций при развитии аллергии на солнце
Фототравматические реакции
Данный вид реакций возникает в ответ на длительное воздействие УФ на кожу или воздействие большой интенсивности. При этом факторы естественной защиты могут быть либо в норме, либо наблюдается их дефицит.
Фототравматические реакции могут быть острыми или хроническими.
- Острые фототравматические реакции.
- Солнечный ожог, который классифицируется как острое воспаление кожи. Он развивается в очень короткое время у людей с I-II фототипом кожи.
Солнечный ожог проявляется отеком кожи, развитием пузырей, общей реакцией по типу головных болей и повышением температуры тела. При несильном воздействии солнечный ожог через несколько дней перейдет в загар. При более сильном поражении может наступить шелушение, гипопигментация или гиперпигментация, однако рубцов не бывает.
При данном типе реакции УФ-лучи нарушают структуру ДНК клеток эпидермы кожи. Начинается воспаление, медиатором которого случит гистамин, простагландины, серотонин, кинины. Глубокие солнечные ожоги являются фактором риска развития рака кожи – меланомы. Частые повторяющиеся солнечные ожоги приводят к раннему старению кожи – актиническому старению или геродермии.
- Фотостарение – актиническое старение или солнечная геродермия – данная патология развивается при частом регулярном воздействии Уф-излучения, в результате чего наблюдается кумулятивный эффект.
В данном случае УФ-лучи повреждают белки, нуклеиновые кислоты и липиды клеточных мембран. Обладая накопительным эффектом, эти повреждения вызывают дегенерацию эпидермиса. Кожа теряет тонус, становится сухой, грубой, морщинистой, появляются пигментные пятна. При адекватном лечении данное состояние обратимо.
- Солнечный кератоз – повреждение кожи, развивающееся в результате постоянного воздействия солнечных лучей на людей с I-III фото типом кожи. Лучи с длиной волны 280-300 нм повреждают кератиноциты, в результате чего на коже появляются ороговевающие чешуйки, спаянные с кожей. Цвет и размер таких чешуек значительно варьирует, они спонтанно ремиссируют. Вероятность развития злокачественного новообразования в этом случае 1 к 1000 ежегодно. Данная патология по современной классификации отнесена к предраковым состояниям.
- Пигментная ксеродерма – редкое наследственное заболевание, в результате которой наблюдается повышенная фоточувствительность, развитие пигментации, а также атрофия кожи, различная неврологическая симптоматика. Данное состояние осложняется высоким риском перерождения в злокачественный процесс.
Заболевание развивается в младенческом возрасте. Появляется фотодерматит, фотобоязнь, слезотечение, конъюктивит. Базальноклеточный рак, меланома и другие виды раков кожи развивается уже в детском возрасте. Прогноз, к сожалению, неблагоприятный.
Фототоксические реакции.
Подобные реакции развиваются при наличии в организме фотосенсибилизирующих веществ. Эти вещества могут попадать в организм извне или вырабатываться внутри. Если отменить воздействие фотосенсибилизирующего вещества, то кожа может оставаться чувствительной к свету в течение еще нескольких месяцев.
Различают несколько типов фототоксических реакций:
- Солнечная крапивница или немедленная эритема;
- Отсроченная реакция, проявляющаяся ожогом. Этот тип проявляется через 16-24 часа.
- Отсроченная меланиновая гиперпигментация, которая развивается через 72-96 часов.
Типичным примером экзогенной сенсибилизации являются дерматиты в ответ на воздействие растений, например — луговой дерматит (после контакта с борщевиком), воздействие бытовой химии, косметических и парфюмерных средств.
Примером эндогенной сенсибилизации служит порфирия – наследственное заболевание, в результате которых в организме накапливаются порфирины.
Клиническая картина этих заболеваний сходная: при контакте с солнечными лучами возникает реакция по типу солнечного ожога, возникает жжение, отек, боль, эритема, могут развиться геморрагические высыпания.
Фотоаллергические реакции.
Существует две основные теории развития данного типа реакций.
Первая: по данной теории химическое вещество способно адсорбировать солнечный свет, в результате чего возникает стабильный фото продукт. Этот фото продукт контактирует с белком и образуется антиген.
Вторая: здесь ученые предполагают, что УФ-облучение может генерировать образование свободных радикалов, которые в свою очередь взаимодействуют с эпидермальными белками. В результате вновь образуются антигены.
- Полиморфный фотодерматоз, или солнечная экзема, солнечная почесуха. При проведении лабораторных исследований становится ясно, что в патогенезе данного заболевания огромную роль играет иммунная система – повышается количество IgA. Главным признаком данного процесса является полиморфизм высыпаний.
- Стойкая солнечная эритема – достаточно редкое заболевание. На коже возникает четко очерченная эритема синюшно-красного цвета с зудом и жжением.
- Световая оспа – патогенез данного состояния неизвестен. Впервые патология была открыта в 1862 году и была отнесена к порфириновым заболеваниям. Однако зависимость от нарушения порфиринового обмена в дальнейшем не была обнаружена. Заболевание проявляется в первые годы жизни, явно выражена сезонность. Световая оспа обладает характерными высыпаниями: средние и мелкие пузыри с вдавлением посередине и прозрачным содержимым – геморрагическим или гнойным. После отторжения корочки пузыря остаются оспенновидные рубчики, отсюда и название заболевания.
- Хронический дерматоз, или ретикулоид актинический – редкое заболевание, болеют только мужчины, по гистологии напоминает лимфому, однако заболевание доброкачественное.
- Солнечная крапивница – не очень часто встречающийся фотодерматоз, доказан иммунологический механизм развития высыпаний.
Клиническая картина солнечных фотодерматозов
Учитывая огромное количество заболеваний, известных в быту как аллергия на солнце, невозможно перечислить все клинические проявления. Однако мы можем вывести общий принцип развития данной реакции.
- Поражаются только те участки кожи, которые были на свету или воздействовали с растениями, косметическими средствами, бытовой химией.
- Реакция может наступать как немедленного типа, то есть примерно через 15 минут после контакта с солнцем, так и через несколько суток.
- Воспаление, покраснение, отек кожи.
- Появление различных видов высыпаний, характер которых будет зависеть от вида фотодерматоза.
- Появление зуда и жжения кожи.
- Четкая сезонность фотодерматозов, то есть преимущественно в конце весны и весь летний период.
- В отдельных случаях развивается конъюнктивит, слезотечение, фотофобия.
- Может возникнуть бронхоспазм, резкое падение давления, потеря сознания.
Диагностика
Диагностика солнечных фотодерматозов ставится на основании семейного анамнеза, клиники заболевания, истории развития заболевания и лабораторных методов обследования.
При малейшем подозрении на развитие фотодерматоза необходимо пройти обязательное обследование. Существует огромное количество вариантов аллергии на солнце, некоторые из которых могут привести даже к развитию рака кожи. Поэтому не стоит легкомысленно относиться даже к такой довольно обыденной вещи, как солнечный ожог. Каждая патология имеет под собой определенную причину, которая при невнимательном отношении может привести к критическим последствиям.
Профилактика
Первым, что необходимо знать о профилактике солнечных фотодерматозов: солнечные лучи воздействуют не только напрямую, но и отраженным светом!
1.Если у Вас уже развивалась аллергия на солнце, необходимо отказаться от провоцирующих факторов. Для этого отменить или заменить (обязательно это должен делать врач) лекарственные средства, вызывающие развитие фотодерматоза. Обратите внимание на !солнцезащитные крема!, парфюмерию, косметику, бытовую химию.
2.Необходимо носить одежду из натуральных тканей, желательно, полностью покрывающую все тело.
3.Наиболее активное солнце с 12 до 16 часов, в это время необходимо находиться в помещении.
4.Загорать можно и нужно под зонтом или тентом. И даже в этом случае пользоваться дополнительными средствами защиты – кремами, так как УФ-лучи отражаются от песка.
5.Наносить солнцезащитные крема при плавании в воде, так как в воде кожа также подвержена воздействию солнечного света, причем, даже в большем количестве, так как капельки воды обладают эффектом линзы.
6.Если вы выходите на солнце, то не пользуйтесь парфюмерией и увлажняющими кремами, содержащими спирт. Спирт только спровоцирует развитие солнечного ожога.
7.Используйте солнцезащитные средства.Среди товаров интернет — магазина Аллерджифри имеется солнцезащитный крем, который безопасен для аллергиков и эффективен в плане профилактики фотодерматозов
Лечение
Лечение аллергии на солнце может быть общей и местной.
Местная терапия – это всевозможные мази, крема с кортикостероидами, настойки лекарственных трав, назначают влажные обертывания с кортикостероидными мазями.
Общая терапия:
- НПВС (нестероидные противовоспалительные препараты, например, аспирин, анальгин, ибупрофен и др.).
- Кортикостероиды.
- Каротиноиды.
- Витамин Е, липоевая кислота, никотиновая кислота.
- Метаболические препараты.
- Антиоксиданты.
- Изредка применяется фотохимиотерапия.
Литература:
- Совершенствование терапии больных полиморфным фотодерматозом с учетом клинических, иммуногенетических и морфологических показателей: автореферат диссертации на соискание ученой степени к.м.н.: специальность 14.00.11 / Иноятов Аваз Шавкатович; М-во здравоохранения Республики Узбекистан, Ташк. мед. акад. — Ташкент: 2008
- «Фотодерматозы: клиника, лечение, профилактика» Елькин В.Д, Счастливцева Л.В., Болотова А.А., Плотникова Е.В., Митрюковский Л.С.
- Н. Ф. Яровая, кандидат медицинских наук, доцент ГОУ ДПО РМАПО, Москва Журнал «Лечащий врач» от 05-06/2009
- Brawan J., Andersen W., Lee J., Labadie R., Solares G. Photoaging versus intrinsic aging: a morphologic assessment of facial skin // J Cutan Pathol. 1995; 22 (2): 154–159.
- Finkel P. Sun protection factor and UVA protection labelling in Europe // Euro Cosmetics. 1999; 4: 34–38.
ФОТОДЕРМАТОЗЫ. КЛАССИФИКАЦИЯ. СОЛНЕЧНЫЙ ОЖОГ. * My dermatology
Фотодерматозы
Реакция кожи на солнечные лучи
Классификация фотодерматозов
Острые
• Солнечный ожог.
• Фототоксические реакции:
— лекарственные;
— фотофитодерматит.
• Фотоаллергические реакции:
— лекарственные;
— солнечная крапивница.
• Идиопатические:
— полиморфный фотодерматоз;
— солнечная почесуха;
— световая оспа.
Хронические
• Солнечная геродермия.
• Стойкая солнечная эритема.
• Старческое лентиго.
• Солнечный кератоз.
• Злокачественные опухоли кожи:
— базальноклеточный рак;
— плоскоклеточный рак;
— меланома.
Острые либо хронические
• Поздняя кожная порфирия.
• Вариегатная порфирия.
• Эритропоэтическая протопорфирия.
• Пигментная ксеродерма.
• Пеллагра.
Дерматологи считают большой удачей, когда удается сразу выяснить причину сыпи. Если речь идет о фотодерматозах, установ- ление этиологической роли солнечного света не только значительно сужает круг возможных диагнозов, но и дает возможность быстро улучшить состояние больного, отменив фотосенсибилизирующие препараты или назначив солнцезащитные средства. Термином «фотодерматоз» обозначают избыточную реакцию на световое, обычно солнечное, излучение, которая развивается через минуты, часы или сутки после облучения и длится недели или месяцы. Острые фотодерматозы делят на две группы.
• Протекающие по типу солнечного ожога. Проявления: эритема, отек, везикулы и пузыри. Примеры: фототоксические реакции на лекарственные средства и фотофитодерматит.
• Протекающие по типу сыпи. Проявления: пятна, папулы, бляшки, везикулы, зуд, мокнутие и крапивница. Примеры: полиморфный фотодерматоз, фотоаллергическая реакция на сульфаниламиды.
Среди хронических фотодерматозов наибольшего внимания заслуживает солнечная геродермия — разнообразные дегенеративные изменения кожи, обусловленные повторяющимся воздействием солнечного света (см. с. 240).
Диагноз
Диагностика фотодерматозов представлена в приложении 3 в виде таблиц и рисунков.
Солнечный ожог
Солнечный ожог — это острое воспаление кожи в ответ на действие естественного (солнечного) или искусственного ультрафиолетового излучения. Воспаление начинается спустя некоторое время после облучения и проходит самопроизвольно. Солнечный ожог проявляется эритемой, а в тяжелых случаях — везикулами, пузырями, отеком кожи и болью. Сыпи — пятен, папул и бляшек — никогда не бывает. Ультрафиолетовое излучение делят на два основных диапазона: УФ-В, вызывающее солнечный ожог (коротковолновая область, длина волны 290—320 нм), и УФ-А (длинноволновая область, длина волны 320— 400 нм). В последнее время выделяют также два поддиапазона УФ-А: с длиной волны 340—400 нм и 320—340 нм. Единица измерения ультрафиолетового облучения — биодоза, то есть минимальная продолжительность облучения, при которой возникает четко очерченное покраснение кожи. Биодозу выражают в минутах либо в количестве энергии на единицу площади: мДж/см2 (УФ-В) или Дж/см2 (УФ-А). Для людей с белой кожей одна биодоза УФ-В составляет 20—40 мДж/см2 (примерно 20 мин в июньский полдень в умеренных широтах), а одна биодоза УФ-А — 15—20 Дж/см2 (120 мин в тех же условиях). При действии УФ-В эритема развивается через 12—24 ч и исчезает через 72—120 ч; при действии УФ-А эритема возникает через 4—16 ч и исчезает через 48—120 ч. Синонимы: combustio Solaris, фототравматическая реакция.
Эпидемиология
Типы светочувствительности кожи
От солнечных ожогов чаще всего страдают люди с белой кожей, которые совсем не загорают или загорают с трудом. Загар — это индуцированная меланиновая пигментация кожи, развивающаяся под действием ультрафиолетовых лучей. Кроме индуцированной существует конституциональная меланиновая пигментация, которая определяет цвет кожи основных человеческих рас. По способности загорать у людей белой расы выделяют 4 типа светочувствительности кожи. Определение типа светочувствительности проводят на основании самооценки. На вопрос «Легко ли вы загораете?» люди с I и
II типами светочувствительности отвечают отрицательно, люди с III и IVтипами светочувствительности — положительно. Светочувствительность кожи I типа: независимо от цвета глаз и волос (то есть фенотипа) человек через 30 мин пребывания на солнце получает солнечный ожог и никогда не загорает. Светочувствительность II типа: человек легко получает солнечные ожоги, но с трудом загорает. Светочувствительность
III типа: пребывание на солнце вызывает легкий ожог, который затем переходит в загар, нередко весьма интенсивный. Светочувствительность IV типа: человек легко загорает, не получая солнечных ожогов. Светочувствительность I и II типов отмечается у 25% жителей США. Светочувствительность кожи V типа свойственна людям со смуглой кожей, светочувствительность VI типа — неграм.
Раса
Даже у мулатов и негров при длительном пребывании на солнце возможны солнечные ожоги. Типы светочувствительности кожи у разных этнических групп специально не исследовали; однако известно, что у некоторых азиатов и латиноамериканцев кожа имеет I и II типы светочувствительности.
Возраст
Пожилые люди и дети младшего возраста менее склонны к солнечным ожогам.
География
Сол нечный ожог можно получ ить на любой широте. Коренное население тропических стран с детства привыкает к солнцу и крайне редко получает ожоги. Люди, приезжающие в отпуск в солнечные страны и проводящие много времени на пляже, страдают от солнечных ожогов чаще всего.
Анамнез
Лекарственные средства
На фоне приема некоторых препаратов — хлортиазида, фуросемида, доксициклина, фенотиазинов, налидиксовой кислоты, ами-одарона, напроксена, псораленов — солнечный ожог бывает более сильным. Эти препараты вызывают фототоксические реакции.
Жалобы
При легком ожоге — зуд, иногда мучительный; при тяжелом ожоге — боль.
Общее состояние
При тяжелом солнечном ожоге нередки головная боль, озноб, жар, общая слабость. У людей со светочувствительностью кожи I и II типов головная боль и недомогание появляются даже после кратковременного пребывания на солнце.
Семейный анамнез
Тип светочувствительности кожи определен генетически.
Физикальное исследование
Внешний вид
Лихорадка, слабость и вялость при тяжелом солнечном ожоге создают впечатление интоксикации.
Основные физиологические показатели
При тяжелом ожоге — тахикардия.
Кожа
Элементы сыпи. Сливная эритема (рис. 11-1), отек, везикулы, пузыри — на участках кожи, подвергшихся облучению. Других высыпаний нет. Цвет. Ярко-красный.
Пальпация. Пораженная кожа отечна и болезненна.
Локализация. Только облученные участки кожи. Ожог можно получить и через одежду. В этом случае степень ожога будет зависеть от толщины одежды, длительности облучения и типа светочувствительности кожи.
Слизистые
Возможен ожог красной каймы губ. У альпинистов бывает солнечный ожог языка — при дыхании открытым ртом.
Дифференциальный диагноз
Солнечный ожог
Фототоксические реакции (в анамнезе — прием лекарственных средств), системная красная волчанка (эритема-бабочка), эри-тропоэтическая протопорфирия (эритема, везикулы, отек, геморрагическая сыпь и изредка — волдыри).
Дополнительные исследования
Патоморфология кожи
В эпидермисе, дерме и подкожной клетчатке — воспалительная реакция. Эпидермис: так называемые «обожженные клетки» (разрушенные кератиноциты), экзоцитоз лимфоцитов, вакуолизация меланоцитов и кле- ток Лангерганса. Дерма: набухание эндоте-лиальных клеток сосудов дермы и подкожной клетчатки. Если ожог вызван УФ-А, лимфоцитарная инфильтрация дермы и изменения сосудов выражены сильнее.
Серологические реакции
Определяют титр антинуклеарных антител для исключения системной красной волчанки.
Общий анализ крови
При системной красной волчанке бывает лейкопения.
Диагноз
Анамнез (облучение) и клиническая картина (локализация поражения).
Патогенез
Природа хромофоров — молекул, которые поглощают энергию ультрафиолетовых лучей в эпидермисе и дерме, — окончательно не установлена. Полагают, что под действием УФ-В происходит нарушение структуры ДНК. Медиатором воспалительных реакций, вызванных УФ-А и УФ-В, служит гистамин. Кроме того, в патогенезе солнечного ожога, вызванного УФ-В, участвуют и другие медиаторы — серотонин, простагландины, ли-зосомальные ферменты и кинины.
Клиническое значение
Тяжелые, сопровождающиеся пузырями солнечные ожоги, полученные в молодости, — фактор риска меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи — солнечной геродермии.
Течение
Солнечные ожоги в отличие от термических не принято делить на степени согласно глубине поражения. Рубцы после солнечных ожогов обычно не образуются. Нередко наблюдается стойкая гипопигментация, по-видимому, обусловленная гибелью меланоцитов.
Лечение и профилактика
Профилактика
Существует множество эффективных солнцезащитных средств — лосьонов, гелей и кремов. Людям со светочувствительностью кожи I и II типов рекомендуют как можно меньше бывать на солнце, особенно с 11:00 до 14:00.
Рисунок 11-1. Солнечный ожог. Обожженная кожа ярко-красная, слегка отечна, болезненна. На шее и спине отчетливо видна граница между открытыми и закрытыми от солнца участками
Умеренный солнечный ожог
Местное лечение. Влажные обертывания, мази с кортикостероидами. Общее лечение. Аспирин, индометацин.
Тяжелый солнечный ожог
Постельный режим. Может потребоваться госпитализация в ожоговое отделение, ин- фузионная терапия, профилактика инфекционных осложнений и т. п. Местное лечение. Влажные обертывания, мази с кортикостероидами. Общее лечение. Врачи часто назначают кор-тикостероиды внутрь, но в контролируемых клинических испытаниях их эффективность пока не подтверждена.
Фотодерматоз: виды, лечение, причины, симптомы.
Фотодерамтозы – это кожные заболевания, причиной которых является солнце (от photos — свет), хотя ради справедливости стоит сказать, что не только солнечные лучи, но и все ультрафиолетовое излучение, которое можно получить в солярии, при лечении кварцевыми лампами и т.д. является провоцирующим фактором для развития этой болезни.
Важно заметить, что как недостаток ультрафиолетового излучения вызывает ряд проблем со здоровьем (рахит, кальций не усваивается в организме, нарушается целостность костей), так и его избыток приводит к плохим последствиям, в первую очередь для кожи.
В данной статье мы поговорим о вреде, который приносит нашей коже солнце, и о том как от него защищаться.

Виды фотодерматозов
В зависимости от того, сколько необходимо солнца, чтобы возникли на коже проблемы выделяют следующие виды фотодерматоза:
Фототравматическая реакция или солнечный дерматит — это реакция возникает у всех людей на земном шаре, даже у негроидной расы от долго пребывания под палящим солнцем. Нет ни одного человека на земле, кожа которого не пострадает от длительного пребывания на солнцепеке. Конечно, у негроидной расы есть своеобразная защита в большом содержании темного пигмента меланина, который отвечает за приобретение загара, но и они крайне редко, но могут получить ожоги.
Кстати, загар – это попытка кожи защититься от солнечного излучения, а у белых людей, меланина поменьше и кожа не способна, так хорошо «защищаться». Этот фотодерматоз может проявляться в острой или хронической форме:
Острая форма фотодерматоза — это солнечный ожог, который проявляется в виде покраснения и пузырей на коже, которые возникают у людей с белой, нежной кожей после пребывания на ярком солнце. Изменения на коже проявляются через 2-4 часа после солнечного воздействия. Удивительно, но солнечный ожог можно получить и путешествуя по заснеженным вершинам гор.
Солнце, падая на снег, отражается от него и возникает так называемый ледниковый ожог. Лечение острого фотодерматоза заключается в защите кожи от солнца с помощью фотопротекторных средств, если возник ожог, советуют смазывать чем-то очень жирным оливковым маслом, сметаной, борным вазелином.
Хроническая форма фотодерматоза – это болезнь моряков и крестьянок, тех, кто постоянно работает на открытом палящем солнце. Обычно симптомы начинаются с лица или шеи, где появляется сильный загар с утолщением кожи и складками, затем возникают сосудистые звездочки, трещины, бородавчатые образования. Тяжелым осложнением может стать появление опухоли на коже.
Лечение — нужно защищать кожу от солнца с помощью светозащитных средств. Также применяют следующие мази от фотодерматоза: метилурацил , актовегин, салициловая и гормональные мази. Искусственное ультрафиолетовое излучение (ртутно- кварцевая лампа, электросварка и др.) вызывает фотодерматоз с отмиранием участков кожи.

Фотодинамический фотодерматоз (фотодерматит) – это аллергия на солнце, которая возникает у некоторых людей под воздействием обычного солнечного света. В организме человека находятся вещества фотосенсибилизаторы, которые поглощают свет и делают кожу «чувствительной» к солнцу. В зависимости от вида этих молекул различают два вида реакций кожи:
Фототоксическая реакция – эта реакция обусловлена облигатными (т.е присутствующими всегда в организме) фотосенсибилизаторами. Их воздействие на кожу является «накопительным», оно может сразу никак и не проявиться, но со временем оно станет очевидным. Облигатные фотосенсибилизаторы производятся самим организмом и в кожу поступают через кровь, или попадают на нее извне.
В организме облигатные фотосенсибилизаторы содержатся в порфиринах. Это пигмент, который образуется в костном мозге или он может попасть в организм через употребление определенной пищи. Порфирин входит в состав гемоглобина. Печень выполняют огромную роль в обменных процессах порфирина. Если возникают какие-либо нарушения с печенью, то порфирины тоже страдают (нарушение в работе порфирин называется порфирии) а это в свою очередь может проявиться и на коже, например при появлении такой болезни, как поздняя кожная порфирия.
Внешними источниками фотосенсибилизаторов являются:
- Отходы нефти, смазочные материалы, различные смолы.
- Фурокумарин – вещество, которое производится растениями (укроп, кориандр) или цитрусовыми фруктами. Оно также содержится в эфирных маслах (лавандовое, бергамотовое), которое входит в состав парфюмерии. Фотодерматит появившийся в результате сока растений называется фотофитодерматитом, самым распространенным является береговой фотофитодерматит ( от трав, растущих на берегу).
- Пигменты растений, которые в большой концентрации находятся в осоке или водорослях.
Симптомы фототоксической реакции : На открытых частях тела возникает покраснение кожи и на пятне могут возникнуть пузырьки. Этот фотодерматоз можно спутать с многоформной экссудативной эритемой.
Если перед пребыванием на солнце произвести обильное возлияние на кожу лица и шеи (или других участков тела) определенной парфюмерии (о чем писали выше), то эфирные масла, входящие в состав этих косметических средств, вызовут гиперчувствительность к солнечному свету, что приведет к образованию фотодерматоза. Высыпания в виде покраснения и пузырьков будут находиться в том месте на коже, куда попал одеколон и принимать такие же очертания, как и пятно от одеколона.
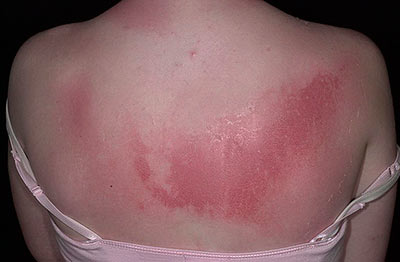
Если же сок растений послужил причиной образования фотодерматоза, то высыпания проявляются примерно через двое суток (например, при купании в водоемах с заросшими берегами). При этом на теле и конечностях появляются красные пятна с пузырями, принимающих странные формы в виде вытянутых, длинных «стеблей».
Если чувствительные к солнцу клетки появились из-за того, что произошел сбой в печени, то может появиться поздняя кожная порфирия. При развитии этой патологии порфирины (клетки, связанные с фотосенсибилизаторами) откладываются на коже, и ее восприимчивость к солнцу возрастает в несколько раз, под действием солнечного света порфирины выделяют ядовитые разрушительные вещества, ослабляющие прочное соединение между внешним и внутренним слоем кожи.
Кожные проявления в этом случае более тяжелые — на лице и на тыльной стороне рук появляются пузыри, лопаясь, они превращаются в рану, а после остается рубец. Провоцирующим факторами является ультрафиолетовое излучение или маленькие травмы.
Прогрессируя, болезнь приводит к тому, что кожа постепенно приобретает темный оттенок, на щеках, на лбу появляются морщины , глазницы западают и болезнь буквально делает человека старше своего возраста. В некоторых местах кожа может стать как «папиросная» бумага.
Порфирин выводится из организма с мочой, у больных моча приобретает розовой или красный оттенок, т.к. концентрация уропорфирина в моче возрастает. Красноватыми даже могут стать зубы у некоторых больных.
У женщин могут появиться высыпания и на голенях. Печень страдает от алкоголя и приема лекарственных средств, поэтому среди больных мужчин немало тех, кто любит «заглянуть» в бутылку, а среди женщин есть те, кто принимает оральные контрацептивы.
Фотоаллергические реакции — это вторая возможная реакция, обусловленная действием фотосенсибилизаторов. Но так, как они факультативные, т.е. действующие определенный отрезок времени, то реакция организма на них напоминает аллергию. Факультативные фотосенсибилизаторы также вырабатываются внутри организма или попадают извне на кожу.
Большинство фотоаллергических реакций связано с внешними фотосенсибилизаторами, которые попадают на кожу через косметические продукты: моющие средства, губные помады, содержащие эозин или гормональные, антигистаминные мази. Они могут также с пищей попасть в организм( щавель, лебеда), через прием лекарств или через женские гормоны, а кровь доставляет их в кожу.

Внутренние фотосенсибилизаторы образуются при дефиците белка. Специалисты затрудняться объяснить полный механизм развития данного фотодерматоза, скорее всего факультативные фотосенсибилизаторы не способны сами вызвать гиперчувствительность кожи к солнечному свету, они просто нарушают порфириновый обмен и происходит фотоаллергическая реакция.
По своим симптомам этот фотодерматоз напоминает некоторые распространенные кожные болезни, поэтому он называется солнечной экземой, т.к. появляется покраснение с мелкими пузырями, которые лопаются и сочатся, солнечной крапивницей из-за волдырей, солнечным пруриго из-за отечных прыщиков, которые зудят.
Лечение фотодерматоза
При лечении фотодерматоза, важно помнить о защите нашей кожи от солнца, поэтому обязательно использовать солнцезащитные крема при длительном нахождении под палящим солнцем. Лечение фотодерматоза включает в себя:
- Прекращение, если возможно, ультрафиолетового излучения.
- Для снятия боли нужно покрасневшую кожу смазывать увлажняющими и жирными средствами (растительными маслами, сметаной, вазелином), гормональной и мазью и принимать антигистаминные препараты.
- При действии фотосенсибилизаторов нужно принять меры для пресечения их деятельности, поэтому назначают никотиновую кислоту, антигистаминные препараты, необходимо также пополнять запасы витаминов группы В, PP , С. Наружно использовать мазь от фотодерматоза метилурацил или ее аналоги.
- Если действие фотосенсибилизаторов, связано с патологиями порфиринов, то при поздней кожной порфирии нужно произвести диагностику, чтобы определить концентрацию порфиринов. При этом необходимо восстановить функции печени с помощью отказа от алкоголя, молочной диеты, приема витаминов и лекарств. При лечении этой болезни применяют старинный метод – кровопускание (флеботомия) для нормализации пофиринового обмена, также для этого используют препараты с сульфатом меди, с гидрокарбонатом натрия, унитиол.
- Если аллергия на солнцем возникает под влиянием первых слабых солнечных лучей, то используют метод привыкания: до наступления жаркой погоды постепенно воздействуют УФ- излучением, увеличивая продолжительность и мощность до появления покраснения на коже.
Смотрите также другие кожные болезни.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 13 мая 2020 г.
Что такое солнечная аллергия (светочувствительность)?

Аллергия на солнце — это реакция иммунной системы на солнечный свет, чаще всего в виде зудящей красной сыпи. Наиболее распространенные места включают в себя «V» шеи, тыльную сторону кистей, внешнюю поверхность рук и голени. В редких случаях кожная реакция может быть более серьезной, вызывая крапивницу или небольшие волдыри, которые могут даже распространиться на кожу в одетых местах.
Аллергия на солнце возникает из-за изменений на коже, подвергшейся воздействию солнца. Непонятно, почему в организме развивается такая реакция. Однако иммунная система распознает некоторые компоненты измененной солнцем кожи как «чужеродные», и организм активирует свою иммунную защиту против них. Это вызывает аллергическую реакцию, которая проявляется в виде сыпи, крошечных волдырей или, в редких случаях, кожной сыпи другого типа.
Аллергия на солнце возникает только у некоторых чувствительных людей, и в некоторых случаях она может быть вызвана всего несколькими короткими моментами пребывания на солнце.Некоторые формы аллергии на солнце передаются по наследству.
Некоторые из наиболее распространенных типов солнечной аллергии:
Actinic prurigo (наследственный PMLE) — Эта унаследованная форма PMLE встречается у людей из числа американских индейцев, включая популяции американских индейцев Северной, Южной и Центральной Америки. Его симптомы обычно более выражены, чем симптомы классического PMLE, и часто начинаются раньше, в детстве или подростковом возрасте. У нескольких поколений одной и той же семьи может быть история проблемы.
Фотоаллергическая сыпь — При этой форме солнечной аллергии кожная реакция вызывается воздействием солнечного света на химическое вещество, нанесенное на кожу (часто ингредиент солнцезащитного крема, ароматизаторов, косметических средств или мазей с антибиотиками) или попавшее внутрь. лекарство (часто отпускаемое по рецепту). К распространенным рецептурным лекарствам, которые могут вызвать фотоаллергическую сыпь, относятся антибиотики (особенно тетрациклины, фторхинолоны и сульфаниламиды), обезболивающие ибупрофен (адвил, мотрин и другие) и напроксен натрия (алев, напросин и другие), а также диуретики от высокого кровяного давления и сердечных сокращений. отказ.
Солнечная крапивница — Эта форма солнечной аллергии вызывает крапивницу (большие зудящие красные шишки) на коже, подвергшейся воздействию солнца. Это редкое заболевание, чаще всего поражающее молодых женщин.
Симптомы
Симптомы различаются в зависимости от конкретного типа солнечной аллергии:
PMLE — PMLE обычно вызывает зудящую или жгучую сыпь в течение первых двух часов после пребывания на солнце.Сыпь обычно появляется на подверженных воздействию солнечных лучей участках шеи, верхней части груди, рук и голеней. Кроме того, может быть от одного до двух часов озноб, головная боль, тошнота и недомогание (общее недомогание). В редких случаях PMLE может проявляться в виде красных бляшек (плоских, приподнятых участков), небольших пузырьков, заполненных жидкостью, или крошечных участков кровотечения под кожей.
Актиническая пруриго (наследственный PMLE) — Симптомы аналогичны симптомам PMLE, но обычно они сосредоточены на лице, особенно вокруг губ.
Фотоаллергическая сыпь — обычно вызывает зудящую красную сыпь или крошечные волдыри. В некоторых случаях кожная сыпь распространяется и на кожу, прикрытую одеждой. Поскольку фотоаллергическая сыпь является формой реакции гиперчувствительности замедленного типа, кожные симптомы могут проявиться только через один-два дня после пребывания на солнце.
Солнечная крапивница — крапивница обычно появляется на непокрытой коже в течение нескольких минут после воздействия солнечного света.
Диагностика
Если у вас легкие симптомы PMLE, вы можете самостоятельно диагностировать проблему, задав себе следующие вопросы:
- Есть ли у меня зудящая сыпь, которая появляется только на коже, подвергшейся воздействию солнца?
- Моя сыпь всегда начинается в течение двух часов после пребывания на солнце?
- Появляются ли мои симптомы сначала ранней весной, а затем постепенно становятся менее серьезными (или исчезают) в течение следующих нескольких дней или недель?
Если вы ответите «да» на все эти вопросы, возможно, у вас умеренный PMLE.
Если у вас более серьезные симптомы, связанные с солнцем, особенно крапивница, волдыри или небольшие участки кровотечения под кожей, ваш врач должен будет поставить диагноз. В большинстве случаев ваш врач может подтвердить, что у вас PMLE или актиническая почесуха, на основе ваших симптомов, истории болезни, семейного анамнеза (особенно происхождения американских индейцев) и простого осмотра вашей кожи. Иногда могут потребоваться дополнительные тесты, в том числе:
- Биопсия кожи, при которой небольшой кусочек кожи удаляется и исследуется в лаборатории
- Анализы крови для исключения системной красной волчанки (СКВ или волчанки) или дискоидной системной красной волчанки
- Фототестирование, при котором небольшой участок вашей кожи подвергается измеренному количеству ультрафиолетового света. Если симптомы на коже появляются после этого воздействия, тест подтверждает, что кожная сыпь связана с солнцем.
Если у вас есть симптомы фотоаллергической сыпи, для диагностики может потребоваться некоторая детективная работа. Ваш врач начнет с рассмотрения ваших текущих лекарств, а также любых лосьонов для кожи, солнцезащитных кремов или одеколонов, которые вы используете. Врач может посоветовать вам временно перейти на альтернативное лекарство или исключить определенные продукты по уходу за кожей, чтобы посмотреть, исчезнут ли при этом ваши кожные симптомы. При необходимости врач направит вас к дерматологу, врачу, специализирующемуся на кожных заболеваниях.Дерматолог может провести фотопатч-тест, диагностическую процедуру, при которой небольшой участок кожи подвергается воздействию ультрафиолетового света и небольшого количества исследуемого химического вещества, обычно лекарства или ингредиента в продукте по уходу за кожей.
Если у вас есть симптомы солнечной крапивницы, ваш врач может подтвердить диагноз с помощью фототестирования для воспроизведения ваших ульев.
Ожидаемая длительность
Продолжительность реакции зависит от типа солнечной аллергии:
PMLE — Сыпь PMLE обычно исчезает в течение двух-трех дней, если вы избегаете дальнейшего пребывания на солнце.В течение весны и лета многократное пребывание на солнце может вызвать затвердевание, естественное снижение чувствительности кожи к солнечному свету. У некоторых людей закаливание развивается всего через несколько дней пребывания на солнце, но у других это занимает несколько недель.
Актиническая почесуха (наследственный PMLE) — В умеренном климате актиническая почесуха следует сезонному образцу, аналогичному классическому PMLE. Однако в тропическом климате симптомы могут сохраняться круглый год.
Фотоаллергическая сыпь — Продолжительность непредсказуема. Однако в большинстве случаев кожные симптомы исчезают после того, как химическое вещество-вредитель обнаружено и больше не используется.
Солнечная крапивница — Отдельные ульи обычно исчезают в течение от 30 минут до двух часов. Однако они обычно возвращаются, когда кожа снова подвергается воздействию солнца.
Профилактика
Чтобы предотвратить симптомы аллергии на солнце, необходимо защищать кожу от воздействия солнечных лучей.Попробуйте следующие предложения:
- Перед выходом на улицу нанесите солнцезащитный крем с фактором защиты от солнца (SPF) не менее 30 и выше, с широким спектром защиты как от ультрафиолетовых лучей А, так и от ультрафиолетовых лучей В.
- Нанесите крем для загара на губы. Выберите продукт, разработанный специально для губ, с SPF 30 или более.
- Ограничьте время на открытом воздухе, когда солнце находится на пике — в большинстве частей континентальной части Соединенных Штатов примерно с 10 часов утра.м. до 15:00
- Носите солнцезащитные очки с защитой от ультрафиолета.
- Носите длинные брюки, рубашку с длинными рукавами и шляпу с широкими полями.
- Помните о средствах для ухода за кожей и лекарствах, особенно об определенных антибиотиках, которые могут вызвать фотоаллергическую сыпь. Если вы принимаете лекарства по рецепту и обычно проводите много времени на открытом воздухе, спросите своего врача, следует ли вам принимать какие-либо особые меры предосторожности, чтобы избежать пребывания на солнце во время приема лекарства.
Лечение
Если у вас аллергия на солнце, лечение всегда должно начинаться со стратегий, описанных в разделе «Профилактика». Это уменьшит пребывание на солнце и предотвратит ухудшение ваших симптомов. Другие методы лечения зависят от конкретного типа солнечной аллергии:
PMLE — При легких симптомах либо прикладывайте прохладные компрессы (например, прохладную влажную салфетку) к участкам зудящей сыпи, либо опрыскивайте кожу струей прохладной воды.Вы также можете попробовать безрецептурный пероральный (внутрь) антигистаминный препарат, такой как дифенгидрамин или хлорфенирамин (оба продаются под разными торговыми марками), чтобы уменьшить зуд, или крем, содержащий кортизон. При более серьезных симптомах врач может посоветовать пероральный антигистаминный или кортикостероидный крем рецептурного действия. Если эти средства не эффективны, ваш врач может назначить фототерапию, лечение, которое вызывает укрепление кожи за счет постепенного воздействия на вашу кожу возрастающих доз ультрафиолетового света в кабинете врача.Во многих случаях в течение трехнедельного периода дается пять воздействий ультрафиолетового света в неделю. Если стандартная фототерапия не поможет, ваш врач может попробовать комбинацию псоралена и ультрафиолетового света, называемую ПУВА; противомалярийные препараты; или таблетки бета-каротина.
Актиническая почесуха (наследственный PMLE) — Варианты лечения включают отпускаемые по рецепту кортикостероиды, талидомид (таломид), PUVA, противомалярийные препараты и бета-каротин.
Фотоаллергическая сыпь — Первая цель лечения — выявить и устранить лекарство или средство по уходу за кожей, которые вызывают аллергическую реакцию.Кожные симптомы обычно можно лечить с помощью кортикостероидного крема.
Солнечная крапивница — При легкой крапивнице вы можете попробовать безрецептурный пероральный антигистаминный препарат для снятия зуда или крем против зуда, содержащий кортизон. При более тяжелых формах крапивницы врач может посоветовать рецептурный антигистаминный или кортикостероидный крем. В крайних случаях врач может назначить фототерапию, ПУВА или противомалярийные препараты.
Когда звонить профессионалу
Позвоните своему лечащему врачу или дерматологу, если у вас есть:
Зудящая сыпь, не поддающаяся лечению без рецепта
Сыпь, поражающая большие участки тела, в том числе части, закрытые одеждой
Устойчивая сыпь, которая покрывает открытые солнцу участки лица, особенно если вы женщина или лицо индейского происхождения.
Аномальное кровотечение под кожей в местах, подверженных воздействию солнца
Немедленно обратитесь за неотложной помощью, если у вас внезапно появились крапивница вместе с опухолью вокруг глаз или губ, обморок или затрудненное дыхание или глотание.Это могут быть признаки опасной для жизни аллергической реакции.
Прогноз
Если у вас аллергия на солнце, прогноз обычно очень хороший, особенно если вы постоянно пользуетесь солнцезащитными кремами и защитной одеждой. Большинство людей с PMLE или актинической почесухой значительно улучшаются в течение пяти-семи лет после постановки диагноза, и почти каждый человек с фотоаллергической сыпью может быть вылечен, избегая определенного химического вещества, которое вызывает аллергию на солнце.
Из всех форм солнечной аллергии солнечная крапивница, скорее всего, представляет собой долговременную проблему.Однако у некоторых людей состояние со временем проходит.
Внешние ресурсы
Национальный институт артрита и костно-мышечной и кожных заболеваний
http://www.niams.nih.gov/
Американская академия дерматологии
http://www.aad.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
.Фоточувствительность: определение и обучение пациентов
Фоточувствительность — это крайняя чувствительность к ультрафиолетовым (УФ) лучам солнца и других источников света. Большинство людей подвержены риску получения солнечных ожогов при длительном пребывании на солнце.
Воздействие УФ-лучей также может привести к повреждению кожи и раку кожи. У светочувствительных людей может появиться кожная сыпь или ожоги даже после ограниченного пребывания на солнце.
Некоторые химические вещества повышают чувствительность к солнцу.Они могут вызывать два разных типа светочувствительных реакций: фототоксические и фотоаллергические.
Фототоксичные
Фототоксические реакции возникают, когда новое химическое вещество в вашем теле взаимодействует с ультрафиолетовыми лучами солнца. Например, такие лекарства, как доксициклин и тетрациклин, являются наиболее частой причиной этого типа реакции.
В результате появляется кожная сыпь, похожая на сильный солнечный ожог, которая обычно развивается в течение 24 часов после пребывания на солнце.
Фотоаллергические
Фотоаллергические реакции могут развиваться как побочный эффект некоторых лекарств.Они также могут возникать из-за химических веществ, содержащихся в косметических продуктах и солнцезащитных кремах.
Эти типы реакций на солнце, как правило, занимают несколько дней, прежде чем появляется сыпь после пребывания на солнце.
Симптомы светочувствительности варьируются от легких до тяжелых. Наиболее частый симптом — обильная кожная сыпь или солнечный ожог. Сыпь может вызывать зуд, а может и не вызывать его. В некоторых случаях солнечный ожог может быть настолько сильным, что появляются волдыри. В тяжелых случаях может возникнуть мокнутие кожи и шелушение.
Количество пребывания на солнце, необходимое для реакции, сильно варьируется.У некоторых людей очень незначительное пребывание на солнце может вызвать сыпь или ожог, в то время как у других продолжительное пребывание вызовет реакцию.
Светочувствительность — частый побочный эффект различных лекарств, в том числе:
- определенных антибиотиков
- химиотерапевтических препаратов
- диуретиков
Некоторые медицинские состояния также могут вызывать светочувствительность. К ним относятся:
Красная волчанка
Волчанка — заболевание соединительной ткани. Красные пятна, бугорки и пурпурные пятна могут образовываться на участках кожи, подверженных воздействию солнца.
Полиморфная световая сыпь
У людей с этим заболеванием может появиться зудящая сыпь, когда они находятся на солнце. По мере продолжения пребывания на солнце и повышения устойчивости к ультрафиолетовому излучению симптомы обычно появляются реже. Женщины в два-три раза чаще, чем мужчины, заболевают этим заболеванием.
Актиническая почесуха
У людей с этим заболеванием после пребывания на солнце могут появиться красные шишки, которые могут превратиться в чешуйчатые пятна. Это заболевание может возникать круглый год, даже зимой, когда воздействие солнца менее вероятно.
Вашему врачу потребуется полный анализ вашей истории болезни и лекарств, которые вы в настоящее время принимаете, чтобы поставить правильный диагноз. Они обратят внимание на развитие и характер высыпаний в зависимости от вашего пребывания на солнце. В некоторых случаях врач может порекомендовать биопсию кожи.
Если кожная реакция уже развилась, лечение может уменьшить дискомфорт и воспаление кожи. Безрецептурные обезболивающие могут облегчить боль, а для уменьшения воспаления может быть назначен крем с кортикостероидами.
Некоторые химические вещества могут вызывать светочувствительность, и их следует избегать. Эти химические вещества можно найти в некоторых лекарствах и продуктах, например в некоторых формах химиотерапии. Однако иногда избежать приема этих препаратов невозможно.
Лучший способ предотвратить симптомы светочувствительности — ограничить время, которое вы проводите на солнце. Светочувствительные люди всегда должны использовать солнцезащитный крем на улице.
Покрытие и защита кожи также могут помочь предотвратить реакцию.Светочувствительные люди могут уменьшить симптомы, надев шляпы, солнцезащитные очки и рубашки с длинными рукавами на улице.
Эти простые советы помогут защитить вашу кожу и вести здоровый образ жизни.
.