Антибиотики широкого спектра действия нового поколения
Антибиотиками называют обширную группу лекарственных препаратов, действие которых направлено на борьбу с болезнями инфекционного характера. За последние годы список этих средств претерпел некоторые изменения. Большую популярность обрели антибиотики широкого спектра действия нового поколения. Есть современные препараты, которые направлены на устранение возбудителя определенного заболевания. Более предпочтительными оказываются лекарства узконаправленного действия, поскольку они не влияют на нормальную микрофлору.
Статьи по темеКак работают антибиотики нового поколения
Медицинские сотрудники успешно применяют антибактериальные средства благодаря тому факту, что протекающие жизненно важные процессы в клетках человеческого организма отличаются от подобных процессов бактериальной клетки. Данные препараты нового поколения действуют избирательно, оказывая влияние лишь на клетку патогенного микроорганизма, не затрагивая человеческие. Классификация происходит в зависимости от того, каким путем оказывают влияние на жизнедеятельность микроорганизмов.


Одни препараты подавляют синтез внешней клеточной мембраны бактерии, которая отсутствует в человеческом организме. К таким относят цефалоспорины, антибиотики пенициллинового ряда и др. Другая группа практически полностью подавляет белковый синтез в клетках бактерий. К последним принадлежат макролиды, антибиотики тетрациклинового ряда. Список препаратов широкого действия делится по принципу противобактериальной активности. В инструкции обязательно указывается область активности таблеток.
Одни препараты оказывают широкий спектр действия, проявляя эффективность по отношению ко многим бактериям, а другие могут иметь узкую направленность, нацеленную на определенную группу бактерий. Почему так происходит? Дело в том, что вирусы, бактерии характеризуются разным строением и функционированием, поэтому то, от чего гибнут бактерии, не оказывает влияния на вирусы. Антибиотики широкого спектра действия используются, когда:
- возбудители болезни проявляют устойчивость к влиянию узконаправленного препарата;
- выявлена суперинфекция, виновниками которой являются несколько типов бактерий;
- производится профилактика возникновения инфекций после хирургических вмешательств;
- лечение назначается на основании клинических симптомов, то есть эмпирически. В этом случае не выясняется конкретный возбудитель. Это уместно при распространенных инфекциях, опасных быстротекущих болезнях.
Особенности антибиотиков широкого спектра действия
Препараты широкого спектра действия нового поколения являются универсальными средствами, которые могут бороться с отитом, воспалением лимфоузлов, простудой, сопровождающими ее кашлем, насморком и пр. Какой бы возбудитель ни стал причиной болезни, средства одолеют микроба. Каждое вновь разработанное лекарство обладает более совершенным, улучшенным влиянием против патогенных микроорганизмов. Считается, что новое поколение антибиотиков наносит минимальный ущерб организму человека.
Список антибиотиков нового поколения с широким спектром действия

 Список существующих антибиотиков широкого спектра действия нового поколения включает много препаратов, как дешевых, так и более дорогих. Самыми частыми в использовании из всех групп препаратов являются пенициллины, макролиды, фторхинолоны, цефалоспорины. Они выпускаются в форме растворов для инъекций, таблеток и др. Лекарства нового поколения характеризуются улучшенными фармакологическими действиями, если их сравнивать с более старыми лекарствами. Итак, список таков:
Список существующих антибиотиков широкого спектра действия нового поколения включает много препаратов, как дешевых, так и более дорогих. Самыми частыми в использовании из всех групп препаратов являются пенициллины, макролиды, фторхинолоны, цефалоспорины. Они выпускаются в форме растворов для инъекций, таблеток и др. Лекарства нового поколения характеризуются улучшенными фармакологическими действиями, если их сравнивать с более старыми лекарствами. Итак, список таков:- группа тетрациклина: «Тетрациклин»;
- пенициллины: «Ампициллин», «Амоксициллин», «Тикарциклин», «Билмицин»;
- фторхинолоны: «Гатифлоксацин», «Левофлоксацин», «Ципрофлоксацин», «Моксифлоксацин»;
- карбапенемы: «Меропенем», «Имипенем», «Эртапенем»;
- амфениколы: «Хлорамфеникол»;
- аминогликозиды: «Стрептомицин».
Названия узконаправленных сильных антибиотиков
Бронхит


При бронхите в большинстве случаев прописывают антибиотики нового поколения широкого спектра действия, однако выбор препарата должен основываться на результатах лабораторного исследования мокроты. Лучшим лекарством считается то, которое оказывает губительное влияние непосредственно на бактерию, которая вызвала болезнь. Такой подход объясняется тем, что исследование отнимает от 3 до 5 дней, а лечить бронхит необходимо как можно раньше, чтобы не возникло осложнений. Часто прописывают следующие антибактериальные препараты:
- Макролиды – назначаются при индивидуальной непереносимости пенициллина. Широко применяются «Кларитромицин», «Эритромицин».
- Пенициллин – давно используются в медицине, в связи с чем некоторые микроорганизмы выработали устойчивость к действующему веществу. Поэтому препараты были усилены добавками, которые блокируют действие вырабатываемых микроорганизмами ферментов с целью снижения активности пенициллина. Самыми эффективными считаются «Амоксиклав», «Панклав», «Аугментин».
- Фторхинолоны – используются для лечения хронического бронхита в период обострения. Большой эффективностью характеризуются «Левофлоксацин», «Моксифлоксацин», «Ципрофлоксацин».
- Цефалоспорины – назначаются в случае обструктивных форм болезни. Современными антибиотиками считаются «Цефуроксим», «Цефтриаксон».
Гайморит


При гайморите используются такие антибиотики нового поколения, как цефалоспорины и макролиды. Это самые эффективные лекарства от гайморита, которые используются, когда за пенициллином не наблюдается положительной динамики лечения. Современные антибиотики «Цефуроксин», «Цецефокситин», «Цефахлор», «Цефотаксим», «Цефексим» наминают по структуре пенициллиновые препараты, но способны угнетать развитие и полностью уничтожать бактерии. Такие макролиды, как «Макропен», «Азитромицин» показывают высокую эффективность при тяжелых случаях.
Ангина


До недавнего времени для лечения ангины применялись пероральные антибиотики пенициллинового ряда, поскольку они показывали самые лучшие результаты. Но последние фармакологические исследования показали, что цефалоспорины нового поколения обладают большей эффективностью во время терапии инфекций ротоглотки бактериального характера. Их действие основывается на ингибировании синтеза мембраны бактериальных клеток, и они обладают большей устойчивостью к ферментам микроорганизмов, направленных на разрушение действующего вещества.
Эффективными показателями обладает препарат «Цефалексин», который характеризуется высокой степенью всасываемости из желудочно-кишечного тракта. Самыми безопасными антибиотиками для лечение тонзиллярных патологий считаются макролиды. При их применении не наблюдается расстройств работы пищеварительного тракта, а также токсических реакций со стороны центральной нервной системы. К макролидам относят: «Спирамицин», «Лейкомицин», «Эритромицин», «Азиромицин», «Кларитромицин», «Диритромицин», индийский «Азитрал».
Простуда и грипп


При простуде и гриппе следующие импортные и отечественные антибиотики нового поколения показывают высокую эффективность:
- «Сумамед» – относится к ряду макролидов. При лечении осложненных простудных хворей считается альтернативным препаратом второй линии. Обладает широким антибактериальным спектром, редко вызывает расстройства кишечника и желудка, действует на протяжении семи дней с приема последней таблетки. Для детей применять нельзя.
- «Цефаклор» – антибиотик второго поколения, показывает высокую активность по отношению к большинству респираторных инфекций.
- «Цефамандол» – второе поколение цефалоспоринов, антибиотик в уколах широкого спектра действия, характеризуется мощным бактерицидным эффектом, выпускается в ампулах, вводится как внутримышечный.
- «Рулид» – макролидный антибиотик, имеет узкий спектр антибактериального действия, ограниченный возбудителями воспалительных процессов ЛОР-органов и респираторных инфекций.
- «Кларитромицин»
- «Авелокс» – сильный таблетированный антибиотик группы фторхинолонов последнего поколения, оказывает быстрый бактерицидный эффект.
Узнайте, как выбрать противогриппозные препараты для детей и взрослых.
Цистит


Ранее традиционно использовались для лечения цистита «Фурадонин», «Бисептол», «5-Нок». Однако им на смену пришли антибиотики нового поколения, более сильные, эффективные. Современные лекарства позволяют улучшить состояние уже в первый день и быстро излечиться от недуга:
- «Юнидокс Солютаб» – эффективно борется с циститом, обладает пролонгированным действием. Принимается раз в сутки.
- «Монурал» – антибиотик длительного действия, накапливаемый в моче и быстро уничтожающий бактерии. Благодаря способности длительно сохранять лечебную концентрацию дает провести короткий курс лечения.
- «Норбактин» – назначается реже, нежели два предыдущих, поскольку его нужно принимать два раза в день и пить очень много жидкости, что не всегда комфортно для пациента.
Противогрибковые препараты в таблетках


Перед назначением противогрибковых препаратов следует установить возбудителя, поскольку для каждого вида есть свое эффективное средство и дозировка. Современные препараты делятся по поколениям: если первые обладали эффективностью по отношению к некоторым грибкам, то следующие создавались с учетом многих разновидностей грибковой инфекции:
- Полиеновые антибиотики первого поколения – «Леворин», «Нистатин», «Амфотерицин В». Используются для лечения дерматомикозов и молочницы в гинекологии.
- Антибактериальные средства второго поколения – «Кетоконазол», «Клотримазол», «Миконазол» для инфекций мочеполовой системы.
- Третьего поколения – «Тербинафин», «Антраконазол», «Нафтифин», «Флуконазол».
- Антибиотики широкого спектра действия четвертого поколения – «Позаконазол», «Вориконазол», «Равуконазол», «Каспофунгин».
Антибиотики для глаз


В последние годы в практику офтальмологии внедрился целый ряд эффективных средств антибактериальной терапии местного, такие как глазные капли, и системного применения. К последним относят «Максаквин», который используется для лечения хламидийного конъюнктивита и бактериального кератита. Для местного использования используются новые глазные мази с антибиотиком широкого спектра действия и капли «Тобрекс», «Окацин», «Витабакт», «Эубетал», «Колбиоцин».
Пневмония


При пневмонии антибиотики нового поколения показывают стойкий бактерицидный и бактериостатический эффект по отношению к стрептококкам, стафилококкам, микоплазмам, хламидиям, бактериям группы кишечной палочки и иным микроорганизмам:
- В случае преобладания грамотрицательных бактерий назначаются «Цефотаксим», «Цефтазидим», «Цефтриаксон».
- При преобладании грамположительных кокков выписывают «Цефуроксим», «Цефазолин», «Цефоксин».
- При атипичном течении недуга – «Азитромицин», «Цефтриаксон», «Мидекамицин», «Цефтазидим».
- В случае преобладания грибковой инфекции выписывают по рецепту взрослым «Флуконазол» и цефалоспорины третьего поколения.
- Анаэробная инфекция – «Линкомицин», «Метронидазол», «Клиндамицин».
- Цитомегаловирусная пневмония – «Ацикловир», «Ганцикловир», «Цитотект».
- Пневмоцистная пневмония – макролиды и «Котримоксазол».
Узнайте подробнее о том, как выбрать антибиотики при пневмонии.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Самые сильные антибиотики в таблетках широкого спектра действия
Среди людей, сталкивающихся с медициной исключительно в роли пациентов, широко распространено заблуждение о том, что антибиотики являются панацеей против простудных заболеваний, и при сильном недомогании без их приема не обойтись. Это не совсем верно. Действительно, антибиотики – это сильные препараты, способные эффективно устранять рост численности болезнетворных организмов, однако в большинстве случаев простудных заболеваний они бесполезны.

Антибиотики способны воздействовать на бактерии, некоторые из них – на паразитов и грибки, тогда как большинство простудных заболеваний вызваны вирусами. Вирусы – это патогены совершенно иной структуры, чем бактерии, поэтому препараты-антибиотики на них никак не воздействуют.
Самые сильные антибиотики
Понятие «сильный антибиотик» сложнее, чем кажется на первый взгляд. Дело в том, что антибиотики классифицируются на группы в зависимости от их химической структуры. Среди этой группы лекарств бывают как препараты, синтезируемые в лабораториях, так и получаемые из натурального сырья, но чаще всего встречается промежуточный вариант – природное вещество, стабилизируемое лабораторными методами.
Каждое из таких веществ обладает эффективностью против определенного ряда бактерий. Самые сильные антибиотики – это препараты широкого спектра действия, которые эффективны одновременно в отношении грамотрицательных и грамположительных бактерий. Однако применение таких препаратов оправдано далеко не всегда – как правило, антибиотики широкого спектра действия обладают высокой токсичностью для организма и негативно отражаются на его микрофлоре.
Самый мощный антибиотик в мире – это Цефепим, препарат IV поколения цефалоспоринового ряда. Его высокая эффективность обеспечивается не только за счет широкого спектра возбудителей, на которых воздействует вещество, но и за счет новизны соединения. Вводят его в уколах, т.к. выпускается он в виде активного вещества для разведения.

Дело в том, что бактерии – это быстро мутирующие существа, которые могут изменять конфигурацию организмов последующих поколений таким образом, что препараты утратят свою эффективность в борьбе с такими мутировавшими бактериями. Поэтому антибиотики с новейшей структурой всегда будут эффективнее, чем предыдущие лекарства, за редким исключением.
Сильные антибиотики при простуде
Лечение антибиотиками при простуде оправдано только в том случае, если после вирусной инфекции у пациента развилось бактериальное осложнение болезни. Такое нередко бывает из-за снижения иммунитета. Вирусная инфекция ослабляет организм и делает его более восприимчивым к заражению, и даже небольшого штамма болезнетворного микроорганизма становится достаточно для заражения бактериями.
Часто при подобных ситуациях даже самый сильный антибиотик может не помочь пациенту выздороветь, т.к. необходимо в дополнение к нему проводить противовирусную терапию. Антибиотики не помогают и в случае неосложненной вирусной инфекции. Если была диагностирована ОРВИ, т.е. так называемая «простуда», то лечение производится симптоматически.
Вирусы, в отличие от бактерий, не имеют специфических средств лечения. Двигатель процесса выздоровления – это силы естественной иммунной системы человека. Поэтому при лечении вирусных инфекций важно оставаться дома, соблюдать постельный режим и избегать потенциальных ситуаций заражения, т.е. общественных мест.
Антибиотики в таблетках
Сильнейшие антибиотики в таблетках могут принадлежать к различным группам средств. Таблетки, т.е. пероральная форма лекарственного средства, являются наиболее удобной для употребления. Они не требуют стерильности и специальных навыков, пациент может принимать их самостоятельно, находясь на амбулаторном лечении. Однако их можно использовать не всегда, например, нежелательно принимать таблетки при болезнях ЖКТ.

Перечислим одни из самых сильных на сегодняшний день:
- Авелокс;
- Цефиксим;
- Амоксиклав;
- Рулид;
- Юнидокс Солютаб;
- Сумамед.
При выборе лекарства не стоит руководствоваться только известным названием антибиотика. Подбором таблеток должен заниматься врач, опираясь на результаты анализа, состояние пациента, восприимчивость конкретного штамма антибиотика к тому или иному препарату, а также другие показатели.
Рассмотрим основные группы новейших антибиотиков, имеющих более широкое применение, чем все предыдущие, за счет высоких показателей.
Антибиотики цефалоспоринового ряда являются мощнейшими препаратами широкого спектра действия. Эти лекарства на протяжении своего развития прошли несколько поколений:
- I поколение. Цефазолин, Цефадроксил, Цефалексин – препараты, работающие против стафиллококков.
- II поколение. Цефаклор, Цефуроксим, Цефамандол – лекарства, способные устранить кишечную и гемофильную палочку.
- III поколение. Цефтибутен, Цефтазидим, Цефотаксим, Цефтриаксон – применяются при лечении пневмонии и инфекций органов малого таза, в т.ч. пиелонефрит.
- IV поколение. Цефепим. Действенный, но токсичный препарат из всей группы. Лекарства на основе Цефепима могут иметь такие побочные эффекты, как нефротоксичность, т.е. негативное влияние на почки, которое может повлечь за собой снижение их функции вплоть до отказа.
В целом, цефалоспорины – это одни из самых безопасных средств среди антибиотиков с минимальным количеством побочных эффектов, однако это все еще серьезные лекарства, которые без должного внимания к правилам их употребления могут нанести вред, а не пользу здоровью.
Макролиды
Эти лекарства назначают при поражении организма, связанном с грамположительными бактериями. Они также считаются антибиотиками широкого спектра действия, т.к. внутри группы грамположительных бактерий они эффективны против нескольких групп патогенов.
Перечислим популярные препараты группы:
- Азитромицин;
- Джозамицин;
- Олеандомицин;
- Эритромицин.
Макролиды действуют бактериостатически , т.е. приостанавливают размножение бактерий, позволяя естественным силам организма уничтожить возбудителей болезни. Такой принцип действия наименее токсичен для человека и его нормальной микрофлоры, и вместе с тем высокоэффективен. Для макролидов нехарактерны недостатки относительно низких концентраций в тканях. Лекарство накапливается быстро и удерживается в клетках надолго, что позволяет пользоваться минимально эффективной дозой, избегая интоксикации организма.
Фторхинолоны
Фторхинолоны – антибиотики, положительная черта которых заключается в быстрой проницаемости в ткани и продолжительной высокой концентрации в организме. Они представлены двумя поколениями веществ:
- I поколение. Эффективны против синегнойной палочки и широкого спектра грамотрицательных бактерий.
- II поколение. Фторхинолоны второго поколения тоже эффективны против многих представителей грамотрицательных бактерий, но не обладают эффективностью против синегнойной палочки.
Врачи прописывают препараты этой группы при самых различных инфекционных заболеваниях: хламидиозе, туберкулезе, гнойных поражениях тканей и т.д.
Пенициллины
Пенициллины – это самые первые из открытых человечеством лекарства против бактерий. Пенициллины признают самыми сильными — они обладают большой силой в борьбе с возбудителями и действуют на широкий спектр бактерий. Эти препараты хорошо выводятся, и поэтому считаются малотоксичными. Однако на сегодняшний день, несмотря на то, что это очень сильные антибиотики, многие бактерии научились вырабатывать фермент – пенициллазу, в результате чего препараты этой группы на них не действуют.
Распространенными препаратами этой группы являются:
- Амоксициллин;
- Ампиокс;
- Оксациллин;
- Ампициллин.
Некоторые врачи все еще препараты этой группы используют в своей повседневной практике, однако большинство медиков склоняется к тому, что пенициллины сейчас назначать не имеет смысла, когда есть лекарства, гораздо менее токсичные для пациента. Распространение пенициллинов в нашей стране связано с двумя факторами: «старой закалкой» врачей, не привыкших доверять новым препаратам, и низкая стоимость пенициллинов в сравнении с современными группами лекарств.
Таким образом, сегодняшний фармацевтический рынок предлагает несколько вариантов групп мощных антибиотиков. Каждая из них в большей или меньшей степени охватывает широкий спектр бактерий, против которых оказывает воздействие.
Чтобы лечение было безопасным и действенным, пациент сдает анализ на ПЦР, в ходе которого лаборанты опытным путем выяснят, какая группа лекарств лучше всего подойдет для лечения.
При простуде использовать препараты широкого спектра действия неоправданно, как правило, они слишком токсичны. Такие лекарства необходимы при сложных бактериальных поражениях, когда действуют одновременно два или больше вида бактерий.
Все, что вам нужно знать про антибиотики. Часть 1

Доброго времени суток, дорогие друзья!
Вы не поверите: сегодня я, наконец, решилась начать с вами разговор об антибиотиках. Не раз от вас поступала такая просьба. Но я не хотела затрагивать эту тему.
И для этого есть 2 причины:
Причина номер один.
Я очень не хочу давать вам инструмент для самостоятельных рекомендаций антибиотиков, потому что я категорически против этого!!!
Прочитав эту статью, вы поймете, почему.
Знаю-знаю, для кого-то из вас этот вопрос даже не обсуждается. Это рецептурные средства, и никакие уговоры покупателей не заставят вас взять на себя роль лечащего врача.
Но так бывает далеко не всегда…
Причина номер два. Как я уже вам говорила, рассказывать о препаратах специалистам, многие из которых в разы лучше меня разбираются в этой теме, мягко говоря, некорректно.
Но вы все равно просите поговорить об этом.
Посему сегодня мы с вами начнем обсуждать базовые вопросы, которые, на мой взгляд, вам нужно знать про антибиотики.
Мы разберем:
- Что такое антибиотики?
- Почему не все противомикробные средства относятся к антибиотикам?
- Как они делятся?
- Как действуют антибиотики?
- Почему иногда они не работают?
- Как предупредить резистентность микробов к антибиотикам?
- Каковы принципы рациональной антибиотикотерапии?.
- Почему вам не следует самостоятельно рекомендовать антибиотики?
Самое печальное, что тема антибиотиков волнует не только вас, специалистов фармбизнеса.
Ежемесячно, только в Яндексе, около МИЛЛИОНА человек ищут информацию об антибиотиках.
Посмотрите, что они спрашивают:
- Антибиотики для дыхательных путей и мочевого пузыря.
- Антибиотики детям и беременным. (Кошмар!).
- Антибиотики при гастрите, ранах, хламидиозе.
- Антибиотик «хороший», «мощный», «мягкий», «лучший».
- Антибиотик наружный и внутренний.«Стафилококковый» и даже «гормональный» антибиотик. Во как!
И все в таком же духе…
Страшно представить, что там они вычитают, как поймут, и какие действия предпримут.
Очень хочется, чтобы благодаря вам грамотность населения в этом вопросе повысилась, и чтобы в вашей аптеке больше никогда не звучала фраза: «дайте мне какой-нибудь антибиотик».
Ну что же, приступим.
Что такое антибиотики?
Казалось бы, термин «антибиотик» объясняет сам себя: «анти»-против, «биос» – жизнь. Получается, что антибиотики – это вещества, действие которых направлено против чьей-то жизни.
Но здесь не все так просто.
Термин «антибиотик» предложил когда-то американский микробиолог Ваксман для обозначения веществ, ВЫРАБАТЫВАЕМЫХ МИКРООРГАНИЗМАМИ, способных нарушить развитие других микроорганизмов-противников или уничтожить их.
Да, друзья, в невидимом для нас мире тоже идут войны. Целью их является защита своих территорий или захват новых.

Несмотря на то, что микробы – это преимущественно одноклеточные создания, которым не повезло с серым веществом, у них хватило ума разработать мощное оружие. С его помощью они борются за свое существование в этом безумном мире.
Человек обнаружил сей факт еще в середине 19 века, но выделить антибиотик ему удалось только спустя столетие.
В то время как раз шла Великая Отечественная война, и если бы не это открытие, наши потери в ней оказались бы в несколько раз больше: раненые попросту умирали бы от сепсиса.
Первый антибиотик пенициллин был выделен из плесневого гриба Penicillium, за что и получил такое название.
Открытие пенициллина произошло случайно.
Британский бактериолог Александр Флеминг, изучая стрептококк, посеял его на чашку Петри и по своей забывчивости «промариновал» его там больше, чем это требовалось.
А когда взглянул туда, то обомлел: вместо разросшихся колоний стрептококка увидел плесень. Получается, что она выделила некие вещества, уничтожившие сотни стрептококковых семейств. Так был открыт пенициллин.

Сейчас антибиотиками называют вещества ПРИРОДНОГО или ПОЛУСИНТЕТИЧЕСКОГО происхождения, когда с исходной молекулой химичат, добавляя к ней другие вещества, чтобы улучшить свойства антибиотика.
В частности, цефалоспорины и пенициллины были получены из плесневых грибов, а аминогликозиды, макролиды, тетрациклины, левомицетин – из бактерий, обитающих в почве (актинобактерий).
Вот почему, противомикробные средства, к примеру, группы фторхинолонов (ципрофлоксацин, офлоксацин и др. «флоксацины») НЕ ОТНОСЯТСЯ к антибиотикам, хотя оказывают мощное антибактериальное действие: у них нет природных аналогов.
Классификация антибиотиков
По химическому строению антибиотики делятся на несколько групп.
Назову не все, а наиболее популярные группы и торговые названия:
- Пенициллины (Ампициллин, Амоксициллин Амоксиклав, Аугментин).
- Цефалоспорины (Супракс, Зиннат, Цефазолин, Цефтриаксон).
- Аминогликозиды (Гентамицин, Тобрамицин, Стрептомицин).
- Макролиды (Сумамед, Клацид, Вильпрафен, Эритромицин).
- Тетрациклины (Тетрациклин, Доксициклин).
- Линкозамиды (Линкомицин, Клиндамицин).
- Амфениколы (Левомицетин).
По механизму действия выделяют 2 группы:
- Бактерицидные – уничтожают микробов.
- Бактериостатические — подавляют их рост и размножение, а уж дальше с ослабленными микробами расправляется иммунная система.
Бактерицидное действие оказывают, к примеру, пенициллины, цефалоспорины, аминогликозиды.
Бактериостатическое – макролиды, тетрациклины, линкозамиды.
Но это деление условно. Бактерицидные антибиотики на некоторых микробов оказывают бактериостатическое действие, а бактериостатические в высоких концентрациях бактерицидное.
Бактерицидные средства по логике вещей более мощные, да и действуют быстрее. Им отдают предпочтение при тяжелых инфекциях на фоне сниженного иммунитета.
Бактериостатические препараты назначают либо при инфекции средней тяжести на фоне нормального иммунного статуса, либо при хроническом процессе, либо для долечивания после бактерицидных антибиотиков.
По спектру действия выделяют:
- Антибиотики широкого спектра действия.
- Антибиотики узкого спектра действия.
К первой группе относится большинство антибиотиков.
Ко второй – например, старичок бензилпенициллин, который активен в отношении стафилококков, да и то далеко не всех, стрептококков, гонококков и нескольких других микробов.
Разумеется, врачи чаще назначают антибиотики широкого спектра действия, поскольку крайне редко берется посев на флору, чтобы выявить нарушителя спокойствия человеческого организма, дабы пульнуть по нему самым подходящим средством.
Как действуют антибиотики?
Стратегия у антибиотиков разных групп различна.
Одни из них подавляют синтез основного компонента клеточной стенки бактерий, которая обеспечивает ее форму (палочка, кокк) и защищает клетку от различных внешних воздействий. Без нее микробы погибают. Так действуют пенициллины и цефалоспорины.
Другие препараты повреждают цитоплазматическую мембрану, находящуюся под клеточной стенкой. Через нее происходит обмен веществ бактерии с внешней средой, доставляются необходимые вещества и удаляются конечные продукты обмена. Поврежденная мембрана не в состоянии выполнять свои функции, поэтому рост и развитие микроба останавливается.
Третьи угнетают синтез белка внутри самой клетки. Это приводит к замедлению процессов жизнедеятельности, и клетка «засыпает». Таков механизм действия у макролидов, аминогликозидов, тетрациклинов, линкозамидов.
Как развивается резистентность микробов к антибиотикам?
Казалось бы, с открытием антибиотиков все врачебное сообщество должно было вздохнуть с облегчением: ура! инфекция побеждена!
Но не тут-то было.
Бактерии – как и мы с вами, живые существа. Они тоже хотят есть, пить, жениться, рожать детей.
Поэтому, когда человек начинает их травить антибиотиками, они включают свою «голову», может быть, даже созывают заседание своей «МикроДумы» и разрабатывают свой антитеррористический пакет. 

И в нем они «прописывают», как будут защищать СВОЮ жизнь и достоинство, а также жизни и достоинства своих жен, детей, внуков и правнуков.
Для этого они «назначают» на ответственную должность определенные ферменты (бета-лактамазы), которые будут переводить антибиотик в неактивную форму. О них мы подробнее поговорим в следующий раз.
Либо микробы решают так изменить свой образ жизни (обмен веществ), что антибиотики сильно на него повлиять не смогут.
Либо они все силы бросают на укрепление своих рубежей, чтобы уменьшить их проницаемость для противомикробных средств.
В результате человека лечат стандартным в данном конкретном случае антибиотиком и в стандартной для данного заболевания дозировке, а он не действует или действует очень слабо.
Почему?
Потому что микроб сказал – микроб сделал!  Ферменты (бета-лактамазы) работают, образ жизни изменен, рубежи укреплены. Антитеррористический пакет функционирует!
Ферменты (бета-лактамазы) работают, образ жизни изменен, рубежи укреплены. Антитеррористический пакет функционирует!
Результатом этого является формирование устойчивости (резистентности) микроба к антибиотику, которая, между прочим, передается по наследству. По этой причине, даже если дедушка-микроб уйдет в мир иной, для его потомства антибиотики будут так же безвредны, как для нас стакан воды.

Но невосприимчивость микроорганизма к антибиотику формируется не сразу.
Мне представляется это таким образом.
В каждом семействе, даже микробном, есть особи более сильные и более слабые. Поэтому из 10 микробов, к примеру, 7 будут чувствительны к антибиотику, а 3 слабо чувствительны.
То есть в первые дни лечения погибнут 7 из 10.
Если провести весь необходимый курс, то погибнут и оставшиеся трое, которые слабо чувствительны к препарату.
Если прервать лечение раньше срока, то погибнут только 7, а трое останутся, и начнут думу думать насчет антитеррористических мер.
И когда в следующий раз человек примет этот же антибиотик, то микробное семейство уже встретит его полностью подготовленным.
А если принимать антибиотик в недостаточной дозировке, кроме формирования к нему устойчивости со стороны микроба , это ни к чему не приведет.
Теперь я думаю, вам понятно, как предупредить резистентность микробов к антибиотикам?
Если не очень, то давайте перечислим…
Принципы рациональной антибиотикотерапии
Принцип 1. Антибиотик должен назначаться строго по показаниям.
Например, многие любят назначать себе антибиотик по каждому чиху.
«Чих», если он не аллергический, это, как правило, проявление вирусной диверсии, а не бактериальной. А на вирусы, как вам хорошо известно, антибиотики не действуют. Для этого есть другие средства.
В дальнейшем, если, не дай Бог, случится что посерьезнее, и врач выпишет этот антибиотик, то он может оказаться неэффективным, поскольку микробы (а многие заболевания вызываются условно-патогенными микробами, живущими в нас) уже как следует подготовились.
В итоге лечение затягивается, а в ряде случаев даже возникают осложнения.
Принцип 2. Лечение должно проводиться в рекомендуемых для каждого конкретного случая дозировках.
Для подбора дозы препарата необходимо знать:
- Тип инфекции.
- Тяжесть заболевания.
- Возраст больного.
- Вес пациента.
- Функцию почек.
Рекомендуя антибиотик посетителю аптеки, знаете ли вы все это?
Сильно подозреваю, что нет.
Поэтому я категорически не советую вам самостоятельно подбирать препарат этой группы покупателю.
Я понимаю, что вами в данном случае руководят добрые чувства, но этим самым вы оказываете медвежью услугу.
Принцип 3. Длительность приема антибиотика должна быть, как минимум, 5-7 дней. Исключение составляют некоторые антибиотики, которые принимаются 3 дня.
А у нас частенько бывает так : через 2 дня полегчало, значит, хватит пить препарат, «сажать печень».
Принцип 4. В идеале антибиотик должен назначаться с учетом чувствительности к нему вызвавшего болезнь микроба. Это тоже можно определить только в условиях лечебно-профилактического учреждения.
Принцип 5. Антибиотик должен назначаться с учетом противопоказаний, которых вы тоже не знаете. Не всякий посетитель вспомнит все свои болячки, а лечащий врач их знает или видит их перечень в амбулаторной карте.
Учитывая все выше сказанное, мне хочется вас спросить:
Вы хотите РЕАЛЬНО помочь посетителю?
Если ваш ответ «ДА», то пожалуйста, не советуйте ему антибиотик!
На этом мы с вами сегодняшний разговор про антибиотики закончим.
А домашнее задание будет таким:
В свете того, о чем мы с вами только что говорили, попробуйте объяснить покупателю, почему вы сами не можете рекомендовать ему препарат этой группы.
В следующий раз мы разберем особенности основных групп антибиотиков, их отличия друг от друга, показания и противопоказания к применению.
А какие еще у вас есть вопросы по этой группе средств?
После того, как пройдем тему антибиотиков, планирую сделать для вас, мои дорогие подписчики, шпаргалку по дозировкам препаратов, вызывающих наибольшие трудности.
Так что если вы еще не подписаны на рассылку, присоединяйтесь! Форма подписки имеется в конце каждой статьи и в правом верхнем углу страницы. Если что-то не получится, посмотрите вот здесь инструкцию.
Свои вопросы по сегодняшней теме, комментарии, дополнения пишите внизу в окошечке комментариев.
И не забывайте кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться ссылкой на статью со своими коллегами.
До новой встречи на блоге «Аптека для человека»!
С любовью к вам, Марина Кузнецова
Антибактериальные препараты – 8 групп антибиотиков, список лучших
Антибактериальные препараты – особая группа лекарственных средств. Основная их цель – уничтожение бактериальной инфекции в организме. В соответствии с типом возбудителя подбирается и антибиотик. Многообразие патогенных агентов обуславливает большое количество видов этой группы препаратов.
Группы антибиотиков – классификация
Антибактериальные препараты – это продукты жизнедеятельности (натурального происхождения или синтетические аналоги) живых бактериальных микроорганизмов, которые призваны избирательно подавлять развитие клеток других организмов. Впервые термин «антибиоз» (жизнь против жизни) предложил Пастер, а вещества, реализующие этот процесс, начали именовать антибиотиками. Эта группа включает сотни препаратов, различных по химическому составу и структуре.
Они отличаются также по спектру и механизму работы, однако действие антибиотиков всегда направлено против патогенных микроорганизмов. В соответствии с химическим составом их и объединяют в следующие группы:
- b-лактамы: пенициллины, цефалоспорины, карбопенемы, монолактамы;
- макролиды и группа линкомицина;
- тетрациклины;
- хлорамфениколы;
- аминогликозиды;
- полиены;
- прочие (антибиотики различного химического строения).
Антибактериальные препараты – список
Постоянное изменение патогенных микроорганизмов, устойчивость их к воздействию препаратов требует постоянного совершенствования лекарственных средств. Ученые непрерывно работают над созданием новых антибактериальных средств. В связи с этим список антибиотиков постоянно расширяется. Однако существуют лекарственные средства, которые лучше других зарекомендовали себя в процессе лечения, чаще используются во врачебной практике – лучшие антибиотики по мнению врачей. При этом схожее название антибиотиков совсем не означает их аналогичность.
Препараты пенициллины
Пенициллиновая группа антибиотиков – одна из старейших. Входящие в состав препаратов вещества продуцируются многими видами плесени из рода Penicillium. Они обладают эффективностью в отношении большинства грамположительных и некоторых грамотрицательных микроорганизмов. По своему строению это бета-лактамы. Главной особенностью этих соединений является наличие в составе молекулы четырехчленного бета-лактамного кольца.
Такая структура обуславливает уникальные терапевтические свойства пенициллинов, среди которых:
- низкая токсичность;
- редкие побочные эффекты;
- большой диапазон дозировок.
По своему химическому строению современные пенициллины весьма разнообразны. С учетом данной особенности выделяют 6 основных групп пенициллинов:
- Естественные пенициллины: бензилпенициллины, бициллины, феноксиметилпенициллин.
- Изоксазолпенициллины: клоксациллин, оксациллин.
- Амидинопенициллины: амдиноциллин, ацидоциллин.
- Аминопенициллины: ампициллин, амоксициллин.
- Карбоксипенициллины: тикарциллин, карбенициллин.
- Уреидопенициллины: азлоциллин, мезлоциллин.
Препараты макролиды
Антибиотики макролиды – большой класс антибактериальных препаратов. В основе их химической структуры находится макроциклическое лактонное кольцо. Оно и обуславливает частично антибактериальный эффект макролидов: нарушение синтеза белка на рибосомах клетки патогенных микроорганизмов. В результате таких изменений наблюдается выраженный бактериостатический эффект – торможение развития бактерий.
Некоторые из этих лекарств именуются антибактериальными препаратами обладающими антихеликобактерной активностью (Омепразол). Кроме антибактериального действия, макролиды обладают:
- иммуномодулирующей активностью;
- противовоспалительным действием.
Макролиды относятся к группе малотоксичных антибиотиков, поэтому часто применяются в клинической практике. Они показывают высокую эффективность в отношении грамположительных кокков, внутриклеточных форм бактерий:
Для лечения врачами используются различные типы макролидов:
- 14-членные – Эритромицин, Кларитромицин;
- 15-членные – Азитромицин;
- 16-членные – Мидекамицин, Джозамицин.
Антибиотики цефалоспорины

Цефалоспориновая группа является одним из самых обширных классов антибактериальных средств. Высокая их эффективность и низкая токсичность обуславливают частую применяемость. Среди основных свойств цефалоспоринов необходимо выделить:
- выраженное бактерицидное действие;
- широкий терапевтический диапазон;
- синергизм с аминогликозидами;
- разрушаются β-лактамазами расширенного спектра.
Чтобы разграничивать большое количество лекарственных средств этой группы, нередко медики разделяют их на пероральные и парентеральные (по преимущественной активности). Однако большее распространение получила классификация цефалоспоринов по поколениям. Она отражает не только историю совершенствования этой группы лекарственных средств, но и степень их эффективности.
I поколение | II поколение | III поколение | IV поколение |
Парентеральные | |||
Цефалотин Цефазолин | Цефуроксим Цефокситин Цефотетан | Цефотаксим Цефтриаксон Цефоперазон сульбактам | Цефепим Цефпиром |
Пероральные | |||
Цефалексин Цефадроксил | Цефаклор Цефуроксимаксетил | Цефиксим Цефтибутен | |
Антибиотики фторхинолоны
Если проследить историю развития этой группы антибиотиков, то препараты фторхинолоны длительное время использовались исключительно для лечения инфекций мочевыводящих путей. Однако детальное изучение свойств и механизмов действия этой группы позволило сделать выводы относительно возможности широкого применения фторхинолонов в медицине при лечении системных инфекций. В результате они стали одной из самых динамично развивающихся групп антибактериальных средств. Отчасти это обусловлено и широким спектром действия.
Сейчас в медицинской практике используется 4 поколения фторхинолонов. Усовершенствование этой группы антибиотиков охватило широкий спектр патогенных микроорганизмов. В зависимости от типа бактерии, выраженности симптомов заболевания, состояния больного врачи принимают индивидуально решение о назначении того или иного лекарства.
I поколение – нефторированные | II поколение – «грамотрицательные» | III поколение – «респираторные» | IV поколение – «респираторные» + «антианаэробные» |
Налидиксовая кислота Оксолиновая кислота Пипемидовая кислота | Ципрофлоксацин Норфлоксацин Офлоксацин Пефлоксацин Ломефлоксацин | Спарфлоксацин Левофлоксацин | Моксифлоксацин |
Антибиотики аминогликозиды
Аминогликозиды – группа синтетических и полусинтетических, природных антибиотиков, которые схожи по химическому строению, спектру противомикробной активности. Свое название они получили из-за наличия в молекуле аминосахаридов, которые соединены гликозидной связью и имеют агликоновый фрагмент – гексозу. Количество остатков аминосахаров у разных аминогликозидов разное. За счет этого аминогликозиды – антибактериальные препараты широкого спектра действия.
Аминогликозиды принято различать по спектру действия и механизму возникновения резистентности. Согласно этим факторам, выделяют 4 поколения аминогликозидов:
- 1 поколение: Стрептомицин, Канамицин, Мономицин;
- 2 поколение: Гентамицин;
- 3 поколение: Тобрамицин, Амикацин, Нетилмицин;
- 4 поколение: Изепамицин.
Антибиотики амфениколы
Главным антибиотиком из этой группы препаратов является хлорамфеникол. По своей структуре это продукт жизнедеятельности Streptomyces venezuelae. Стереоизомер, присутствующий в составе, обладает выраженными антибактериальными свойствами. Благодаря данному компоненту, амфениколы – антибактериальные препараты широкого спектра. Они проявляют эффективность в отношении большого количества грамположительных и грамотрицательных микроорганизмов, спирохет и даже некоторых вирусных форм (возбудители пситтакоза, трахомы).
Данные антибактериальные препараты нередко становятся препаратами выбора при неэффективной терапии пенициллинами, сульфаниламидами:
- Синтомицин
- Левомицетин.
Монобактамы и карбапенемы
Антибиотики монобактамы отличаются от других антибактериальных средств сверхшироким спектром действия. К помощи этих лекарств врачи прибегают в тех случаях, когда отмечается отсутствие эффекта от применения других антибиотиков. Нередко их именуют резервными и применяют для терапии тяжелых внутри больничных инфекций. Представителем монобактамов является азтреонам. К карбопенемам, антибиотикам со схожими свойствами, относятся:
- Меропенем;
- Эр-тапенем;
- Имипенем-циластатин.
Бактериофаги – препараты антибактериального действия
Когда пациенту показана антибактериальная терапия, препараты врачи подбирают с учетом возбудителя заболевания. Нередко в современной практике используются бактериофаги – антибактериальные препараты природного происхождения. По сути, это микроорганизмы, которые способны точечно уничтожать только болезнетворные бактерии. Существуют и комбинированные фаги:
- коли-протейный;
- клебсиелл поливалентный;
- Секстафаг (поливалентный).
Использование антибактериальных препаратов

Правильное применение антибиотиков позволяет в несколько раз сократить продолжительность лечения. При назначении препарата широкого спектра действия можно наблюдать снижение показателей смертности при угрожающих жизни инфекциях (сепсис, перитонит). Важное значение имеет соблюдение показаний для применения лекарства, правильный подбор препарата, дозировки и кратности приема лекарственного средства.
Показания для приема антибиотиков
При необходимости назначения медицинских препаратов врачи пользуются рекомендациями ВОЗ. При этом антибиотики распределяют по группам согласно необходимости использования. Данная градация разработана с целью снижения растущей угрозы антибиотикорезистентности в мире, для сохранения эффективности антибактериальных препаратов.
Показания к применению антибиотиков регулярно пересматривают. Среди основных можно выделить:
- инфекции бактериальной этиологии: заболевания верхних дыхательных путей, органов ЖКТ, малого таза;
- воспалительные процессы, сопровождающиеся поражением органов бактериями – антибиотики при воспалении используют как дополнительные препараты.
Антибиотики не используются при:
- острых респираторных инфекциях;
- острых кишечных инфекциях с не выявленным возбудителем;
- лихорадках, лейкоцитозах, бактериальная природа которых не доказана.
Чувствительность к антибактериальным препаратам
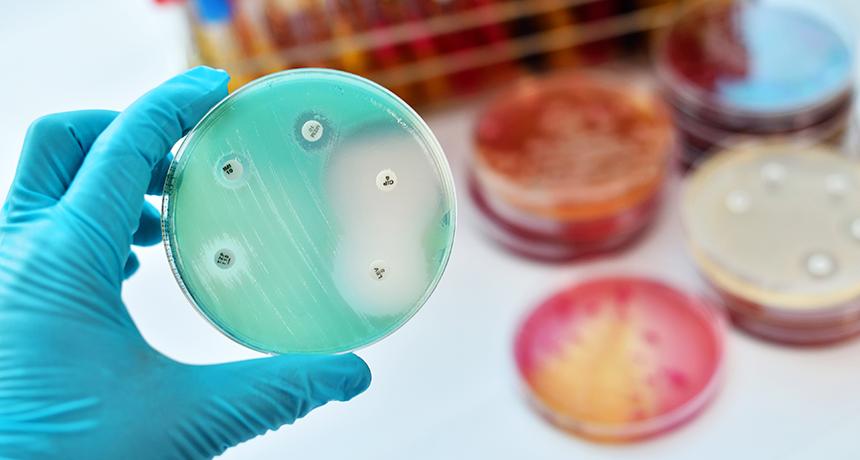
Перед назначением препаратов врачи устанавливают чувствительность к антибиотикам. Этот метод помогает подобрать эффективный препарат для лечения в конкретном случае. Определение чувствительности бактерий к антибактериальным препаратам возможно 2 методами:
- Диффузионные: с использованием дисков с антибиотиками и с помощью Е-тестов.
- Методы разведения: в жидкой питательной среде, в агаре.
Прием антибиотиков
Лечение антибиотиками должно инициироваться исключительно врачами. Специалисты определяют необходимость применения, тип препарата и подбирают дозировку лекарства. После того, как установлено какие антибиотики использовать врачи придерживаются определенных правил при лечении:
- Правило соответствия – используют в соответствии с типом возбудителя.
- Правило ограничения – дозировка определяется врачом.
- Правило сочетания – комбинировать можно не все антибиотики.
- Правило длительности – при отсутствии эффекта бактерицидный антибиотик заменяют или отменяют через трое суток, бактериостатический – спустя 5 суток.
список с названиями, назначение врача, состав и противопоказания
Антибиотики – большая группа лекарственных препаратов, каждый из которых характеризуется своим спектром действия, показаниями к применению. Все назначаемые при бактериальной инфекции антибиотики могут воздействовать на микроорганизмы бактерицидно или бактериостатически. В первом случае бактерии погибают, а во втором микроорганизмы лишаются возможности размножаться. Отсутствие потомства приводит к гибели патогенов и их полному исчезновению.
Применяемые при бактериальной инфекции антибиотики могут вводиться в организм самыми разными способами. Препараты производят для всех возможных путей введения. Есть таблетки и капсулы для приема внутрь, растворы для внутривенного, внутримышечного введения, спреи, мази, свечи.

Особенности приема
Применение антибиотиков при бактериальной инфекции должно выполняться по следующим правилам:
- Антибиотики должны назначаться врачом. Выбор препарата зависит от характера, тяжести патологии.
- Противомикробные препараты не используются для лечения вирусных инфекций.
- Эффективность терапии антибиотиком оценивается в первые трое суток лечения. Если он оказывает желаемый эффект, то курс продолжается. В противном случае врач решает вопрос о замене медикамента.
- Во время приема препарата могут возникать побочные эффекты в виде тошноты, появления неприятного привкуса во рту. Эти проявления не всегда требуют отмены препарата. Зачастую достаточно скорректировать дозу, чтобы уменьшить побочное действие препарата. Точные меры по нейтрализации побочного действия препарата определяются лечащим врачом.
- В результате приема может возникнуть диарея. При появлении жидкого стула необходимо незамедлительно обратиться к врачу. Не стоит пытаться самостоятельно лечить диарею, возникшую на фоне приема антимикробного препарата.
- Запрещается самостоятельно изменять дозировку. В малых дозах препараты могут быть опасны, так как у микроорганизмов вырабатывается устойчивость к ним.
- Применять препарат следует строго в определенное время, чтобы поддерживать нужный уровень концентрации вещества в крови.
- Антибиотики должны применяться строго или до еды, или после – в зависимости от вида препарата. В противном случае лекарство будет хуже усваиваться. Особенности приема необходимо уточнить у лечащего врача.
Классификация антибиотиков
За последние сто лет создано огромное количество антибиотиков. При бактериальной инфекции применяют самые разные препараты. Какие-то только из антибиотиков только вводят в клиническую практику, а какие-то уже не применяют.
Все противомикробные препараты делят на следующие виды:
- По происхождению. Выделяют натуральные, полусинтетические, синтетические препараты. Природные получают из клеток растений, животных. Полусинтетические – путем модификации природных молекул, а синтетические получают в лабораторных условиях.
- Деление по направлению действия. Антибиотики могут применяться при кишечных, нейрохирургических инфекциях, патологиях дыхательных, мочевыводящих путей, половой системы, кожи, мягких тканей и пр.

Резистентность
В результате приема антибиотиков при бактериальной инфекции у детей и взрослых может возникать резистентность. Основной механизм развития этого явления заключается в генетической мутации, происходящей в бактериях. Бактерии получают информацию о генетической устойчивости и переносят эти сведения следующим поколениям. В результате у микроорганизмов изменяется обмен веществ, появляется невосприимчивость к определенному веществу. Исчезает мишень для воздействия антибиотика.
Резистентность возникает из-за нерегулярного применения препаратов, вопреки инструкции. Причиной может также быть самостоятельное лечение, без консультации с врачом.
Действие антибиотиков
При бактериальной или вирусной инфекции антибиотики назначаются, таким образом, понятно. На вирусы они никакого действия не оказывают, но могут назначаться при присоединении к вирусной бактериальной инфекции.
Антибиотики делят на две большие группы:
- Бактериостатические. Они препятствуют размножению патогенных микроорганизмов.
- Бактерицидные. Препараты, вызывающие гибель патогенных микроорганизмов.
Механизм биологического действия обеих групп основывается на следующем:
- подавляется синтез клеточной стенки — подобным образом на бактерии воздействуют пенициллины, цефалоспорины, фосфомицины, гликопептиды, карбопенемы, монобактамы;
- воздействует подавляюще на функции ДНК: сюда относятся препараты групп триметопримы, нитроимидазолы, анзамицины, нитрофураны;
- подавление синтеза белков на рибосомах: макролиды, линкозамины, левомицетины, аминогликозиды, тетрациклины;
- нарушение функции мембран: имидазолы, полимиксины, грамицидины, полиеновые препараты.
Группы антибактериальных препаратов
Бактериальные инфекции лечатся антибиотиками, которые должны подбирать индивидуально для каждого больного.
В основе классификации антибиотиков лежит химическая структура. Так, в одну группу включены препараты, имеющие схожую формулу, но отличающиеся некоторыми фрагментами.
Пенициллиновая группа
Это одна из первых групп препаратов, выведенная на основе пенициллина. В эту группу включают: природный бензилпенициллин, вырабатываемый грибами; полусинтетические препараты «Метициллин», «Нафциллин»; синтетические медикаменты, такие как «Карбенициллин», «Тикарциллин».
В эту группу входят другие пенициллиновые медикаменты: «Амоксициллин», «Оксациллин», «Ампициллин», «Амоксиклав». Все они обладают широким спектром действия, безопасны для применения детьми и беременными, но зачастую вызывают аллергические реакции.
Цефалоспориновая группа
Цефалоспориновые антибиотики при бактериальной инфекции у детей и взрослых применяют в тех случаях, когда пенициллиновый ряд не дает желаемого результата или же у пациентов есть аллергическая реакция.
Цефалоспорины вырабатываются грибами и способны убивать микроорганизмы. Выделяют несколько поколений антибактериальных препаратов:
- первое поколение: «Цефалексин», «Цефрадин», «Цефазолин»;
- второе поколение: «Цефсулодин», «Цефамандол», «Цефуроксим»;
- третье поколение: «Цефотаксим», «Цефодизим», «Цефтазидим»;
- четвертое поколение: «Цефпиром».
Различие поколений — в спектре действия. Более поздние препараты обладают широким спектром действия и считаются более эффективными.
Макролиды
При бактериальной инфекции назначают антибиотики из группы макролидов. Они считаются самыми безопасными средствами, которые могут применять даже беременные. Представителями группы являются: «Азитромицин», «Джозамицин», «Лейкомицин», «Ровамицин».
Достоинством медикаментов группы является способность проникать в клетки человеческого организма. Из-за этой специфики макролиды применяют для лечения микоплазмоза, хламидиоза.
Аминогликозиды
Бактериальная инфекция лечится антибиотиками с таким спектром действия, который позволяет уничтожить патогенные микроорганизмы. Так, препараты группы аминогликозидов эффективны в отношении грамотрицательных аэробных бактерий. Эти лекарства являются токсичными и могут привести к серьезным осложнениям. Их назначают в редких случаях для лечения фурункулеза, инфекции мочеполовой системы. К препаратам группы относятся «Гентамицин», «Амикацин», «Канамицин».
Тетрациклиновая группа
Лечение антибиотиками бактериальной инфекции у детей и взрослых предполагает использование и тетрациклиновой группы. В нее входят синтетические и полусинтетические препараты, такие как «Тетрациклин», «Миноциклин», «Доксициклин». Они эффективны в отношении большинства патогенных микроорганизмов.
Недостатком препаратов является то, что они способны вызывать устойчивость у бактерий. Причем если таковая возникнет, то микроорганизмы будут устойчивы ко всем препаратам группы.
Фторхинолоны
К этой группе относятся полностью синтетические препараты, не имеющие природного аналога. Все фторхинолоны делятся на две группы. В первую входят такие препараты, как «Пефлоксацин», «Ципрофлоксацин», «Норфлоксацин». Вторая группа включает «Левофлоксацин», «Моксифлоксацин».
Фторхинолоны чаще всего применяются для лечения дыхательных путей, лор-органов.
Другие группы
А какие антибиотики при бактериальной инфекции еще могут быть назначены? Помимо вышеуказанных, есть следующие группы:
- Линкозамиды. В нее входят природный антибиотик «Линкомицин» и его производный препарат «Клиндамицин». Достигнутый эффект зависит от концентрации медикамента.
- Карбапенемы. Современные препараты, оказывающие воздействие на разные микроорганизмы. Препараты данной группы относятся к антибиотикам резерва и используются в сложных случаях, когда другие медикаменты неэффективны. Представителями группы являются «Имипенем», «Эртапенем».
- В отдельную группу выделяют антибиотики, оказывающие воздействие на туберкулезную палочку. К ним относятся: «Рифампицин», «Изониазид» и другие.
- Для лечения микозов применяют противогрибковые антибактериальные средства: «Нистатин», «Флюконазол».
Применение
Подбирая терапию, врач должен определить, какие антибиотики лечат бактериальную инфекцию эффективнее всего. После этого определяется форма препарата, схема применения. К основным способам введения лекарств относятся:
- Пероральный метод. Предполагает прием антибиотиков через рот. Принимают лекарственный препарат в виде таблеток, капсул, сиропа, порошка. Кратность приема зависит от препарата. Например, пенициллины применяют четыре раза в день по одной таблетке, а «Азитромицин» — по одной таблетке в сутки. Каждый препарат имеет свои особенности приема: во время или после приема пищи, до еды. От правильности использования зависит эффективность применения препарата, выраженность побочных действий. Детям чаще всего назначают антибиотики в виде сиропа. Это связано с тем, что им проще принимать жидкую лекарственную форму, чем таблетки или капсулы.
- Инъекции. Активнее всего действует препарат при введении его внутримышечно или внутривенно. Недостаток метода – болезненность укола. Данный метод введения применяют при тяжелом и среднетяжелом течении болезни.
- Местное использование. Антибиотики выпускаются в форме мазей, гелей, кремов, предназначенных для местного использования. Данный метод применяется для доставки активного вещества непосредственно к месту воспаления на коже или слизистых. Местные средства используют в офтальмологии, дерматологии.
Какие антибиотики принимать при бактериальной инфекции тому или иному пациенту, решает только врач. Он же определяет способ применения с учетом уровня всасываемости, общего состояния пациента. Некоторые медикаменты вводятся только одним способом.

Чувствительность к препаратам
Каждый организм привыкает к любым условиям, и микроорганизмы — не исключение. При длительном воздействии противомикробных препаратов у бактерий вырабатывается устойчивость. Из-за этой особенности было введено понятие устойчивости.
Выбор препарата основывается на знания ученых о чувствительности бактерии к антибиотику. В идеальных условиях доктора подбирают препараты, оказывающие воздействие на те бактерии, которые привели к патологии. Однако чтобы провести анализ по выявлению чувствительности патогена к препарату, необходимо несколько дней, а за это время инфекция может привести к серьезному осложнению, вплоть до летального исхода. Чтобы не терять времени, врачи подбирают препарат с учетом эпидемиологической обстановки в регионе. Обычно применяют препараты широкого спектра действия.
Как только результат анализа будет готов и станет известен возбудитель, доктор может сменить препарат на более эффективный. Также замена лекарства выполняется при отсутствии эффекта на третьи сутки терапии.
Эффективность препаратов
А обязательно ли пить антибиотики при бактериальной инфекции и всегда ли они помогают? При бактериальной и грибковой инфекции принимать противомикробный препарат обязательно. Это единственный способ избавиться от патогенных микроорганизмов.
Есть бактерии, которые мирно существуют в человеческом организме. Они считаются условно-патогенными. Но при создании определенных условий эти «безобидные» бактерии становятся причиной болезни. Примером может служить проникновение кишечной палочки в простату по мочевыводящим путям.

Алкоголь и антибиотики
При одновременном приеме алкоголя и антибиотиков усиливается нагрузка на печень. Наличие в крови антибактериального препарата и спиртосодержащего напитка приводит к сильной нагрузке на печень – она не успевает обезвредить спирт. В результате повышается вероятность развития неприятных симптомов, таких как тошнота, расстройство кишечника, рвота.

Некоторые препараты на химическом уровне взаимодействуют с алкоголем. К таким относятся «Метронидазол», «Левомицитин» и другие. Одновременный прием спиртного и подобных антибиотиков способен привести к судорогам, вызвать одышку и даже привести к летальному исходу.
Как их пить правильно, когда это бесполезно, а когда опасно — The Village
Антибактериальные препараты делятся на группы, отличаются своим воздействием и нежелательными эффектами. Степень тяжести побочных эффектов и вероятность аллергии на антибиотик — то, что влияет на выбор антибактериального препарата в каждом конкретном случае. Реакция на препарат зависит не только от самого средства, но и от организма пациента. Если у человека есть хронические заболевания, их течение может ухудшиться во время приема назначенного антибиотика. Поэтому так важно рассказывать врачу о сопутствующих заболеваниях и наличии аллергии, даже если она была очень давно. Симптомы последней — кожный зуд, отек дыхательных путей или даже анафилактический шок (обычно после инъекции антибиотика), когда давление резко падает, возникает полуобморочное состояние и человеку требуется срочная реанимация.
Головокружение, головная боль, тошнота, рвота, вздутие живота, жидкий стул — частые проявления в ответ на антибактериальную терапию. Но это не весь список токсических реакций. Некоторые антибиотики гепатотоксичны (амфотерицин, эритромицин) — ухудшают работу печени и повышают риск желтухи, а в 60-е годы прием антибиотиков и вовсе мог обернуться потерей слуха. Виной тому вещества группы аминогликозидов: неомицин, стрептомицин, канамицин, гентамицин, амикацин. Раньше ими лечили кишечные инфекции (сегодня эту проблему научились решать по-другому — как правило, без антибиотиков). В настоящее время старые аминогликозиды применяются крайне редко и только по строгим показаниям (например, при гнойных инфекциях брюшной полости и малого таза в сочетании с другими средствами) — их вытеснили более современные и безопасные препараты.
Частым осложнением антибиотикотерапии является развитие так называемой антибиотик-ассоциированной диареи. Обычно ее не нужно лечить дополнительно, но если недомогания сохраняются спустя два-три дня после курса антибиотиков, стоит показаться врачу. «Причиной такой диареи может оказаться активизировавшаяся Clostridium difficile — бактерия толстого кишечника, которая в определенных условиях (под влиянием антибиотика) может активно размножиться и перейти в разряд патогенных микробов, — объясняет Марина Лаур. — Чтобы решить проблему, необходимо пропить другие антимикробные препараты (метронидазол, ванкомицин), сдерживающие рост бактерии».
Редким, но очень серьезным осложнением антибиотикотерапии является нарушение кроветворения. Его вызывает антибиотик «Левомицетин», который из-за его высокой токсичности не выпускают в таблетках и капсулах в целом ряде стран, но Россия к ним не относится. «Раньше „Левомицетин“ отлично помогал в борьбе с менингококковой инфекцией, но сейчас он уступил место более современным и менее токсичным антибиотикам (цефалоспоринам третьего и четвертого поколений, карбапенемам), — отмечает Екатерина Степанова. — Иногда по старинке люди пьют „Левомицетин“ при лечении поносов, однако это ничем не обосновано. Еще есть глазные капли с данным антибиотиком, эффективность которых также невелика». В аптеках «Левомицетин» отпускается по рецепту, но даже если препарат назначил врач, то прежде, чем его принимать, стоит показаться другому специалисту и поискать альтернативное средство.
Достаточно большая группа антибактериальных препаратов используется в педиатрии. Но есть антибиотики, которые противопоказаны в детском возрасте из-за способности влиять на рост и отсутствия данных об их безопасности. К примеру, тетрациклиновые антибиотики нельзя принимать до девяти лет, фторхинолоны — до 15 лет. При назначении антибиотика доза препарата должна быть рассчитана с учетом возраста и веса ребенка.
С большой осторожностью принимать антибиотики следует беременным, если без такого лечения действительно не обойтись (например, в случае пневмонии, пиелонефрита, холецистита). Они особенно опасны в первом триместре беременности, когда идет закладка основных органов и систем будущего организма. При беременности абсолютно противопоказаны тетрациклины (могут привести к нарушению формирования костей, зубов у плода), аминогликозиды (могут вызывать ото- и нефротоксичность), а также левомицетин, сульфаниламиды и нитрофураны. Беременным женщинам назначают только относительно безопасные антибиотики, официально разрешенные при беременности: пенициллины, цефалоспорины, макролиды.
Всё об антибиотиках — CMT Научный подход
В России, как и во многих других странах, антибиотики отпускаются без рецепта. Но, если верить исследованиям, далеко не все применяют их по назначению. Так, согласно статистике, около 50% россиян самостоятельно назначают себе антибиотики при простудных заболеваниях, а около 95% населения хранит их в аптечке «на всякий случай». Паникеры начинают принимать их при первых же симптомах ОРВИ, однако, как мы знаем, использование их, в лучшем случае, абсолютно бесполезно. Нецелесообразная антибиотикотерапия порождает массу проблем. От применяемых не по назначению антибиотиков ежегодно погибает около 20 тысяч человек, растет количество антибиотикорезистентных микроорганизмов.
Так кто же такие – антибиотики? Из чего их получают? Каков их механизм действия? Как они влияют на органы и системы?
История
Зальман Ваксман — один из отцов антибиотиков
Антибиотики — вещества природного или полусинтетического происхождения, подавляющие рост живых клеток. Термин был введен в обращение З. Ваксманом — американским микробиологом, получившим в 1952 году Нобелевскую премию за открытие стрептомицина. Сам термин «антибиос» был придуман Л. Пастером и нес определенный смысл: «жизнь, против жизни».
Первым антибиотиком был пенициллин, выделенный из грибка «пенициллинум нотатум». Наблюдения за взаимоотношениями культуры стрептококка и грибка были начаты Флемингом в одной из Лондонских больниц в 20-х годах прошлого века. Однако его выступление на втором Международном конгрессе микробиологов не произвело впечатления — возможно, из-за того, что он был не слишком искусным оратором. Дальнейшая же история изучения пенициллина связана с именами «Оксфордской группы» — Говардом Флори и Эрнстом Чейном. Чейн занимался выделением пенициллина, а Флори – испытанием его на животных. Первое испытание пенициллина состоялось в 1941 году, на умирающем от сепсиса лондонском полицейском. Добиться улучшения состояния удалось, но запасы препарата были слишком малы — больной погиб.
Та самая чашка Петри с культурой Staphylococcus sp., в которой Александр Флеминг (Alexander Fleming), вернувшись из отпуска, обнаружил вместо бактериальных колоний плесень Penicillium notatum.
1928 г.
В 1945 году Флеминг, Чейн и Флори были удостоены Нобелевской премии. Пенициллин же, оптимально сочетая в себе высокую антибактериальную активность и безопасность для человека, с успехом используется до сих пор.
Не заставило себя долго ждать и открытие антибиотиков других групп: в 1939 году был выделен грамицидин, в 1942 – стрептомицин, в 1945 – хлортетрациклин, в 1947 – левомицетин (хлорамфеникол), а уже к 1950 году было описано более 100 антибиотиков. Со временем выяснилось, что существующие антибиотики недостаточно активны в отношении микроорганизмов. Это и послужило поводом для начала химических исследований и создания полусинтетических антибиотиков. С тех пор были открыты различные группы антибактериальных средств. Так, в России на сегодняшний день используется около 30 групп антибиотиков. Среди них различают препараты с антибактериальным, противопаразитарным, противогрибковым и противоопухолевым действиями. Так же были сформированы и постулаты антибиотикотерапии.
Основные правила антибактериальной терапии можно сформулировать следующим образом:
1. Установить возбудителя заболевания;
2. Определить препараты, к которым возбудитель наиболее чувствителен;
3. При неизвестном возбудителе использовать либо препарат с широким спектром действия, либо комбинацию двух препаратов, суммарный спектр которых включает вероятных возбудителей;
4. Начинать лечение надо как можно раньше;
5. Дозы препаратов должны быть достаточными для того, чтобы обеспечить в клетках и тканях препятствующие размножению (бактериостатические) или уничтожающие бактерии (бактерицидные) концентрации;
6. Продолжительность лечения должна быть достаточной; снижение температуры тела и ослабление других симптомов не являются основанием для прекращения лечения;
7. Значительную роль играет выбор рациональных путей введения препаратов, учитывая, что некоторые из них не полностью всасываются из желудочно-кишечного тракта, плохо проникают через гематоэнцефалический барьер;
8. Комбинированное применение антибактериальных средств должно быть обоснованным, так как при неправильном сочетании может как ослабляться суммарная активность, так и суммироваться их токсические эффекты.
Рассмотрим сами антибактериальные препараты с точки зрения характера, спектра и механизма их действия:
Антибиотики воздействуют непосредственно на этиологический фактор, и по характеру действия бывают бактериостатические и бактерицидные:
- Бактериостатические препараты тормозят рост и размножение микроорганизмов. Они не вызывают их гибели. При этом допускается, что механизмы имунной защиты в состоянии самостоятельно справиться с уничтожением и эллиминацией микробов. К бактериостатическим препаратам относятся: макролиды, клиндамицин, стрептограмины, хлорамфеникол, тетрациклины.
- Бактерицидные препараты приводят к гибели микроорганизмов, организму необходимо лишь обеспечить их выведение. К ним относятся: бета-лактамные антибиотики, аминогликозиды, фторхинолоны, гликопептиды и другие (триметоприм, метронидазол, рифампицин и т.д).
Каким же образом происходит обезвреживание? Существует несколько механизмов действия антибиотиков:
- Нарушение синтеза клеточной стенки путем ингибирования синтеза пептидогликана (пенициллин, цефалоспорин, монобактамы), образования димеров и переноса их к растущим цепям пептидогликана (ванкомицин), синтеза хитина (никкомицин). Антибиотикам, действующим по данному механизму, присущ бактерицидный характер действия, они не действуют на покоящиеся клетки и L-формы (лишенные клеточной стенки) бактерий.
- Нарушение функционирования мембран из-за нарушения их целостности, образования ионных каналов, связывания ионов в комплексы, растворимые в липидах и нарушения их транспортировки (нистатин, грамицидины, полимиксины).
- Подавление синтеза нуклеиновых кислот: ДНК (стрептомицин, гризеофульвин, рифампицин, рифамицин, ванкомицин) и РНК (брунеомицин, рубомицин, оливомицин).
- Нарушение синтеза белка клеткой (тетрациклины, макролиды).
- Нарушение синтеза пуринов и пиримидинов (азасерин, саркомицин).
- Ингибирование дыхательной цепи (антимицины, олигомицины).
Для удобства в применении, принято классифицировать антибиотики и по спектрам антимикробного действия:
- Действующие преимущественно на грамположительную микрофлору: биосинтетические пенициллины, оксациллин, макролиды I поколения, линкомицин, рифампицин, рифамицин, ристомицин, ванкомицин.
- Действующие преимущественно на грамотрицательную микрофлору: полимиксин.
- Широкого спектра действия: полусинтетические пенициллины (кроме оксациллина), цефалоспорины, макролиды II поколения, тетрациклины, аминогликозиды.
- Противогрибковые антибиотики: нистатин, леворин, амфотерицин В, микогептин, гризеофульвин и др.
- Противоопухолевые антибиотики: оливомицин, рубомицин и др.
Ценность антибиотиков, как лекарств, несомненно, очень высока. Открытие этих препаратов позволило избавиться от множества, ранее смертельных, инфекций. Но микроорганизмы достаточно быстро адаптируются к изменяющимся условиям среды.
Выделяют несколько «основных» механизмов резистентности:
ИЗМЕНЕНИЕ МИШЕНИ ДЕЙСТВИЯ.
ФЕРМЕНТАТИВНАЯ ИНАКТИВАЦИЯ АНТИМИКРОБНОГО ПРЕПАРАТА.
АКТИВНОЕ ВЫВЕДЕНИЕ АНТИМИКРОБНОГО ПРЕПАРАТА ИЗ МИКРОБНОЙ КЛЕТКИ (ЭФФЛЮКС).
НАРУШЕНИЕ ПРОНИЦАЕМОСТИ МИКРОБНОЙ КЛЕТКИ ДЛЯ АНТИМИКРОБНОГО ПРЕПАРАТА
ФОРМИРОВАНИЕ МЕТАБОЛИЧЕСКИХ «ШУНТОВ».
Метициллин-резистентный золотистый стафилококк
Появление антибиотикорезистентных штаммов бактерий несомненно опасно и для того человека, у которого они выделены, и для многих других людей. Рост устойчивости приводит к утяжелению течения инфекционных заболеваний, повышению смертности, увеличению расходов на здравоохранение.
1. Пенициллины:
Бензилпенициллин
Старейшая, но не теряющая своей актуальности группа. Являются β-лактамным антибиотиками и имеют в своей структуре четырехчленное β-лактамное кольцо. В свою очередь делятся на природные (биосинтетические) – выделяемые определенными штаммами плесневых грибов, и полусинтетические – получаемые путем лабораторной модификации.
По механизму действия все пенициллины являются бактерицидными, они блокируют финальные этапы синтеза пептидогликана и тем самым приводят к гибели бактерий. Это в свою очередь и объясняет низкую токсичность пенициллинов для человека, клеткам которого не характерен синтез пептидогликана. Для воздействия на бактерии, которые, путем синтеза ферментов β-лактамаз, приобрели устойчивость, были созданы комбинированные с клавулановой кислотой (ингибитором β-лактамаз) препараты. По классическим источникам, имеют достаточно широкий спектр действия, а полусинтетические, благодаря кислотоустойчивости и защищенности от β-лактамаз расширяют его в разы. Но, ввиду растущей резистентности микроорганизмов, пенициллины не всегда производят достаточный лекарственный эффект.
Классификация:
Биосинтетические
- натриевая, калиевая и новокаиновая соли бензилпенициллина
- пролонгированные (Бициллин-3, Бициллин-5, Ретарпен)
- феноксиметилпенициллин
Полусинтетические
- Ампициллин (Г- >Г+)
- Оксациллин (устойчив к пенициллиназе, кислотоустойчив)
- Ампиокс (Ампициллин + Оксациллин)
- Амоксициллин (кислотоустойчив, торговые наименования – Амоксициллин, Амоксил-КМП, Бактокс, Грамокс, Оспамокс, Флемоксин, Хиконцил, Э-Мокс).
- Амоксициллин + клавулановая кислота (амоксиклав)
Пенициллины обладают самой низкой токсичностью в ряду антибиотиков. Основными побочными действиями являются аллергические реакции (крапивница, отек Квинке, анафилактический шок), расстройства со стороны ЖКТ (тошнота, рвота, диарея, при использовании ампициллина и ингибиторозащищенных – псевдомембранозный колит). Отдельные виды могут вызывать гиперкалиемию (чаще бензилпенициллина-К-соль), гипернатриемию (чаще бензилпенициллина-Na-соль), неаллергическую макулопапулезную (ампициллиновую) сыпь, так же болезненность в месте введения, анемию, тромбоцитопению, нейтропению, транзиторную гематурию у детей.
Лекарственные взаимодействия
- Пенициллины нельзя смешивать в одном шприце или в одной инфузионной системе с аминогликозидами ввиду их физико-химической несовместимости.
- При сочетании ампициллина с аллопуринолом возрастает риск «ампициллиновой» сыпи.
- Применение высоких доз бензилпенициллина калиевой соли в сочетании с калийсберегающими диуретиками, препаратами калия или ингибиторами АПФ предопределяет повышенный риск гиперкалиемии.
- Требуется соблюдать осторожность при сочетании пенициллинов, активных в отношении синегнойной палочки, с антикоагулянтами и антиагрегантами ввиду потенциального риска повышенной кровоточивости. Не рекомендуется сочетать с тромболитиками.
- Следует избегать применения пенициллинов в сочетании с сульфаниламидами, так как при этом возможно ослабление их бактерицидного эффекта.
- Холестирамин связывает пенициллины в ЖКТ и уменьшает их биодоступностьпри приеме внутрь.
- Пероральные пенициллины могут понижать эффективность пероральных контрацептивов за счет нарушения энтерогепатической циркуляции эстрогенов.
- Пенициллины способны замедлять выведение из организма метотрексата за счет ингибирования его канальцевой секреции.
2. Цефалоспорины:
Общая структура цефалоспоринов
Так же относятся к β-лактамным антибиотикам, являются одним из самых многочисленных и часто назначаемых, в виду низкой токсичности, классов. По механизму действия сходны с пенициллинами, имеют 4 поколения, каждое из которых по спектру действия опережает предыдущее.
I поколение:
- парентеральные (цефазолин)
- пероральные (цефалексин, цефадроксил)
Антибиотики активны в отношении Streptococcus spp. (S.pyogenes, S.pneumoniae) и метициллиночувствительных Staphylococcus spp. По уровню антипневмококковой активности цефалоспорины I поколения уступают аминопенициллинам и большинству более поздних цефалоспоринов. Цефалоспорины I поколения обладают узким спектром действия и невысоким уровнем активности в отношении грамотрицательных бактерий.
Основными показаниями к применению Цефалоспорина являются предоперационная профилактика в хирургии, а так же лечение инфекций кожи и мягких тканей. К применению Цефазолина – стрептококковый тонзиллофарингит, внебольничные инфекции кожи и мягких тканей, легкой степени тяжести.
II поколение:
- парентеральные (цефуроксим)
- пероральные (цефаклор, цефуроксим аксетил)
При сходном антимикробном спектре цефуроксим более активен в отношении Streptococcus spp. и Staphylococcus spp. Спектр действия цефалоспоринов II поколения в отношении грамотрицательных микроорганизмов шире, чем у представителей I поколения, клиническое значение имеет активность цефуроксима в отношении гонококков. Благодаря устойчивости цефуроксима к β-лактамазам, он активен в отношении M. Catarrhalis, Haemophilus spp., E.coli, Shigella spp., Salmonella spp., P.mirabilis, Klebsiella spp., P.vulgaris, C.diversus.
Основными показаниями к применению являются – внебольничные инфекции верхних дыхательных путей, госпитализационная внебольничная пневмония, внебольничные инфекции кожи и мягких тканей, инфекции мочевыводящих путей, периоперационная подготовка в хирургии.
III поколение:
- парентеральные (цефотаксим, цефтриаксон, цефтазидим, цефоперазон, цефоперазон+сульбактам)
- пероральные (цефиксим, цефибутен)
Базовыми АБ в этой группе являются цефтриаксон и цефотаксим, которые обладают высокой активностью в отношении Streptococcus spp.,золотистого стафилококка, коринебактерий, менингококка, гонококков, H.influenzae и M.catarrhalis,пенициллиноустойчивых пневмококка и зеленящего стрептококка. Обладают высокой активностью в отношении практически всего семейства Enterobacteriaceae. Цефтазидим и цефоперазон обладают также активностью в отношении P.aeruginosа, но существенно меньшей активностью в отношении стрептококков. Цефиксим и цефибутен малоактивны в отношении Streptococcus spp., семейства Enterobacteriaceae и пневмококков.
Показаниями являются средней степени и тяжелые внебольничные и нозокомиальные инфекции нижних дыхательных путей, мочевыводящих путей, кожи, мягких тканей, костей, суставов, интраабдоминальные инфекции, инфекции органов малого таза, менингит, сепсис, инфекции на фоне иммунодефицита. Цефиксим и цефибутен так же назначаются при пиелонефрите легкой и средней степени тяжести у детей, беременных и кормящих женщин.
IV поколение:
- парентеральные (цефепим)
Близок по параметрам к препаратам III поколения, но так же имеет высокую активность в отношении P.aeruginosa, Enterobacter spp., C.freundii, Serratia spp., M.morganii, P.stuartii, P.rettgeri и неферментирующих микроорганизмов.
Показаниями являются тяжелые инфекции нижних дыхательных путей, мочевыводящих путей, кожи, мягких тканей, костей, суставов, вызванные полирезистентной микрофлорой, сепсис.
К частым побочным эффектам цефалоспоринов относятся аллергические реакции, нарушение функции ЖКТ. Также могут наблюдаться судороги со стороны ЦНС, холестаз и псевдохолелитиаз со стороны печени.
Аллергия перекрестная ко всем цефалоспоринам, так же может наблюдаться перекрестная с пенициллинами.
В связи с низкой экскрецией у детей и пожилых людей, период полувыведения цефалоспоринов у них увеличивается.
Сочетание с аминогликозидами или петлевыми диуретиками, может вызвать нефротоксический эффект. Антациды уменьшают всасывание пероральных форм.
3. Карбапенемы:
Общая структура карбапенемов
Так же относятся к β-лактамным антибиотикам, по сравнению с пенициллинами и цефалоспоринами более устойчивы к действию β-лактамаз. К ним относятся импинем и меропенем . Механизм действия сходен с таковым у пенициллинов и цефалоспоринов.
Обладают более широким спектром активности, действуя на многие Г+ и Г- бактерии. К ним чувствительны стафилококки, стрептококки, включая пневмококки, гонококки, менингококки, бактерии семейства Enterobacteriaceae, спорообразующие и неспорообразующие анаэробы.
Показаниями являются тяжелые инфекции, вызванные полирезистентной и смешанной микрофлорой: нижних дыхательных путей, мочевыводящих путей, интраабдоминальные, органов малого таза, кожи и мягких тканей, сепсис. Эндокардит, инфекции костей и суставов (только импинем). Менингит (только меропенем).
Частые побочные эффекты: аллергические, нарушение функции ЖКТ, со стороны ЦНС – головокружение, тремор, судороги.
Аллергические реакции перекрестные со всеми карбапенемами, у 50% пациентов так же с пенициллинами. Нельзя применять с другими β-лактамными антибиотиками в виду их антагонизма.
4. Монобактамы:
1 — пенициллины,
2 — цефалоспорины.
β-лактамное кольцо выделено красным
Относятся к β-лактамным антибиотикам, в клинической практике применяется азтреонами имеющий узкий спектр антибактериальной активности.
Азтреонам используется как препарат резерва для лечения инфекций вызванных Г- микрофлорой. Активен в отношении бактерий семейства Enterobacteriaceae, P.aeruginosa в том числе в отношении штаммов, устойчивых к аминогликозидам, пенициллинам, цефалоспоринам.
Учитывая узкий спектр действия азтреонама, его следует назначать в сочетании с АБ активными в отношении Г+ микрофлоры. Препарат редко вызывает аллергические реакции, но часты реакции со стороны ЖКТ, Печени, ЦНС, почек. Доза корригируется у пациентов с почечной и печеночной недостаточностью. Азтреонам не следует сочетать с карбапенемами в виду их лекарственного антагонизма.
5. Аминогликозиды:
Стрептомицин
Препараты этого класса являются практически ровесниками пенициллинов, первые из них открыты в 1944 году. В настоящее время насчитывается три поколения аминогликозидов.
I поколение:
- стрептомицин
- неомицин
- канамицин
II поколение:
- гентамицин
- тобрамицин
- нетилмицин
III поколение:
По механизму действия препараты являются бактерицидными, обеспечивается он путем блокирования синтеза белка на рибосомах.
Основное значение препараты имеют при лечении нозокомиальных инфекций вызванных Г- анаэробами, инфекционного эндокардита. Стрептомицин и канамицин активны в отношении M.tuberculosis, амикацин же более активен в отношении атипичных микобактерий. Стрептомицин так же активен в отношении возбудителей чумы, туляремии, бруцеллеза.
Назначаются в качестве эмпирической терапии при сепсисе невыясненной этиологии, инфекционном эндокардите, посттравматических и послеоперационных менингитах, лихорадке у пациентов с нейтропенией, нозокомиальной пневмонии, пиелонефрите, интраабдоминальных инфекциях, инфекции органов малого таза, диабетической стопе, остеомиелите, септическом артрите.
В качестве местной терапии при инфекциях глаз.
В качестве специфической терапии: стрептомицин при лечении чумы, туляремии, бруцеллеза, туберкулеза; гентамицин при лечении туляремии; канамицин при туберкулезе.
Обладают нефротоксическим и ототоксическим эффектами. Могут приводить к нарушениям вестибулярного аппарата, блокировать нервно-мышечную передачу.
Аминогликозиды нельзя смешивать вместе β-лактамами и гепарином ввиду их физико-химической несовместимости.
Нефротоксичность и ототоксичность усиливается при комбинировании их с другими нефро- и ототоксичными препаратами: полимиксином В, амфотерецином В, этакриновой кислотой, фуросемидом, ванкомицином.
Нервно-мышечная блокада усиливается при комбинации с препаратами для ингаляционного наркоза, опиоидными анальгетиками, сульфатом магния.
6. Тетрациклины:
Базовая химическая структура тетрациклинов
Как и пенициллины, являются одним из самых ранних классов антибиотиков. Были открыты в 40х годах прошлого века, в настоящее время их применение ограничено. Обладают бактериостатическим эффектом, связанным с нарушением синтеза белка в микробной клетке.
В настоящее время многие микроорганизмы обрели резистентность к тетрациклинам, но препараты (природный тетрациклин и синтетический доксициклин) сохраняют свое значение при риккетсиозах, хламидийных инфекциях, тяжелой угревой сыпи.
Тетрациклины обладают большим количеством побочных эффектов. Они нарушают функции ЖКТ, воздействуют на ЦНС (головокружение, повышение внутричерепного давления), вызывают нарушения метаболизма (нарушение белкового обмена с преобладанием катаболизма, нарастание азотемии), ведут к нарушениям образования костной ткани, вызывают перекрестные ко всем тетрациклинам аллергические реакции. Тетрациклины обладают очень высоким гепатотоксическим эффектом, вплоть до развития жировой дистрофии или некроза печени. Факторами риска гепатотоксичности являются: быстрое внутривенное введение, исходные нарушения функции печени, беременность, почечная недостаточность.
При приеме тетрациклинов внутрь одновременно с антацидами, содержащими кальций, алюминий и магний, с натрия гидрокарбонатом и холестирамином может снижаться их биодоступность вследствие образования невсасывающихся комплексов и повышения рН желудочного содержимого.
Не рекомендуется сочетать тетрациклины с препаратами железа, поскольку при этом может нарушаться всасывание и тех, и других.
Карбамазепин, фенитоин и барбитураты усиливают печеночный метаболизм доксициклина и уменьшают его концентрацию в крови, что может потребовать коррекции дозы данного препарата или замены его на тетрациклин.
При сочетании с тетрациклинами возможно ослабление эффекта эстрогеносодержащих пероральных контрацептивов.
Тетрациклины могут усиливать действие непрямых антикоагулянтов вследствие ингибирования их метаболизма в печени, что требует тщательного контроля протромбинового времени.
Имеются сообщения о том, что при сочетании тетрациклинов с препаратами витамина А возрастает риск синдрома псевдоопухоли мозга.
Антибиотики были и остаются препаратами, вокруг которых клубится множество мифов.
Миф 1: Антибиотики можно применять без назначения врача.
Бесконтрольное применение антибиотиков часто приводит к возникновению резистентных микроорганизмов, что является достаточной проблемой для мировой медицины. Количество эффективных препаратов снижается, а, по мнению ученых, для того чтобы восстановилась активность антибиотика, необходимо прекратить его использование не менее, чем на 40 лет.
Миф 2: Необходимо начинать прием антибиотика при первом же проявлении симптомов ОРЗ.
В большинстве случаев, острые респираторные заболевания имеют вирусную этиологию. Антибиотики же, как мы знаем, не способны воздействовать на вирусы. Вместе с этим, препараты достаточно токсичны, чтобы вызвать побочные эффекты в ослабленном организме.
Миф 3: Длительность антибиотикотерапии должна составлять не менее 10-14 дней.
Арсенал современных антимикробных препаратов дает возможность и однократного приема, и приема краткими курсами. Длительность лечения же зависит от характера заболевания. Так при неосложненных инфекциях дыхательных путей применение соответствующих препаратов происходит курсом в 3-5 дней, а при хроническом остеомиелите растягивается на несколько месяцев.
Миф 4: Антибиотики можно применять пару дней, и, если станет легче, отменить.
В силу растущей резистентности микроорганизмов, прием антибиотиков должен быть целесообразным, курсовым и варьироваться от степени эффективности препарата. Даже при улучшении состояния необходимо продолжить курс лечения до своего окончания.
Миф 5: Существуют антибиотики, которыми можно лечиться часто.
Это не так, все антибиотики являются достаточно токсичными препаратами и имеют большое количество побочных эффектов. Это могут быть и аллергические проявления, и расстройства функций жкт, печени, почек, и неврологические расстройства, нарушения со стороны органов кроветворения и многое другое.
Миф 6: Антибиотики убивают все живое, и принимать их категорически нельзя.
Правильно подобранный антибиотик в большей степени воздействует на микроорганизм, но не следует забывать, что борьба эта происходит в теле больного и, соответственно, структуры его организма реагируют на происходящее. Глупо было бы отрицать отсутствие побочных эффектов, но все они устраняются, после окончания лечения.
Миф 7: Антибиотики нарушают функцию ЖКТ и поэтому их необходимо применять вместе с бифидопрепаратами.
Доказательств эффективности совместного приема нет никаких. Соответственно, это лишь увеличит стоимость лечения, но не принесет эффекта.
Миф 8: Антибиотики необходимы при пищевых отравлениях.
Отравления чаще всего вызываются не самими микроорганизмами, а их токсинами. В борьбе же с токсинами антибиотики не эффективны.
Миф 9: Антибиотики стоит применять при лихорадке.
Да, как бы это глупо не звучало, но такое слышится довольно часто. Антибиотики не обладают жаропонижающим эффектом, и поэтому применение их при повышении температуры бессмысленно.
Миф 10: Антибиотики следует запивать молоком, соком цитрусовых.
Молоко может привести к нейтрализации антибиотика в желудке, а цитрусовые соки наоборот тормозят инактивацию антибиотиков, что, в свою очередь, может приводить к передозировке.
Антибиотики являются одной из немногих групп лекарственных средств, которые в 50% случаев применяются нерационально и необоснованно. Часто это происходит по вине самих пациентов, которые назначают их себе, своим родственникам и коллегам, копируя некогда услышанную тактику лечения. Назначают они их себе от ОРВИ (по данным ВЦИОМ 46% Россиян уверены, что антибиотики в борьбе с вирусами не менее эффективны, чем в борьбе с бактериями), от болей в животе и горле, в качестве жаропонижающих и противокашлевых средств. Нередко, по тем же показаниям, они назначаются и провизорами в аптеках.
Но, со времен своего открытия, антибиотики остаются одним из самых важных прорывов в медицине. Если, конечно, правильно их применять…
Автор: Елена Лисицына
Опубликовано в журнале «Medach», 31.12.2014
Источники:
- Жизнь против жизни: антибиотики
- Антибиотиик и антимикробная терапия
- Популярные мифы и заблуждения относительно антибиотиков среди практических врачей
- Antibiotics
Simple English Wikipedia, бесплатная энциклопедия
Бактерии, растущие на чашке с агаром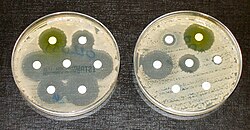 Тесты на устойчивость к антибиотикам: бактерии наносятся штрихами на чашку, на которую помещены белые диски, пропитанные антибиотиком. Бактерии в культуре слева чувствительны к антибиотику на каждом диске, что показано темными прозрачными кольцами, где бактерии не выросли. Те, кто справа, полностью восприимчивы только к трем из семи протестированных антибиотиков. [1]
Тесты на устойчивость к антибиотикам: бактерии наносятся штрихами на чашку, на которую помещены белые диски, пропитанные антибиотиком. Бактерии в культуре слева чувствительны к антибиотику на каждом диске, что показано темными прозрачными кольцами, где бактерии не выросли. Те, кто справа, полностью восприимчивы только к трем из семи протестированных антибиотиков. [1] Антибиотик (или антибактериальный ) — это химическое соединение, которое убивает бактерии или замедляет их рост.Они используются как лекарство для лечения заболеваний, вызванных бактериями. Первым обнаруженным антибиотиком был пенициллин, природный антибиотик, вырабатываемый грибком. Производство антибиотиков впервые началось в 1939 году, а в наши дни они производятся путем химического синтеза. Антибиотики нельзя использовать для лечения вирусов.
Сегодня люди опасаются, что антибиотики не повлияют на бактерии. Бактерии эволюционируют, и уже многие штаммы бактерий сопротивляются обычным антибиотикам. [2] При воздействии антибиотиков большинство бактерий быстро умирают, но некоторые могут иметь мутации, которые делают их немного менее восприимчивыми.Затем эти бактерии размножаются и образуют большую колонию, на которую антибиотик в меньшей степени влияет.
Частично эта проблема вызвана чрезмерным и неправильным использованием антибиотиков. Если кто-то заболел вирусом, антибиотики не повлияют на вирус. Некоторые врачи все равно прописывают антибиотики, чтобы пациенту казалось, что его лечат от болезни.
Другая проблема в том, что многие люди неправильно используют антибиотики. Люди часто прекращают прием лекарства, когда начинают чувствовать себя лучше.Но антибиотики не убивают сразу все вредные бактерии. Более устойчивые бактерии не умирают сразу. Когда кто-то прекращает прием антибиотика слишком быстро, эти устойчивые бактерии могут размножаться и выжить. Тогда антибиотик не работает так хорошо, потому что он меньше влияет на бактерии.
Антибиотики могут быть наиболее эффективным способом лечения бактериальных инфекций. Ключ к этому можно найти в работах Пастера. У него была культура микробов сибирской язвы, которые оставались на воздухе.В них образовались колонии многих грибов, но бациллы сибирской язвы исчезли. Медицинская наука в то время не была готова увидеть последствия этого.
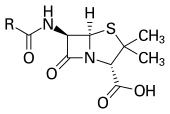
Это был 1928 год, когда началось изучение антибиотиков. Александр Флеминг, лондонский бактериолог, культивировал стафилококка . В одной чашке Петри появилась и распространилась плесень. На питательном желатине чашки каждый участок плесени был окружен прозрачным кольцом, свободным от бактерий. Более того, извлеченное вещество способствовало заживлению инфицированных ран.
Термин антибиотик впервые был использован в 1942 году Селманом Ваксманом и его сотрудниками в журнальных статьях для описания любого вещества, продуцируемого микроорганизмом, которое антагонистично росту других микроорганизмов в высоком разведении. [3] Это определение исключает вещества, которые убивают бактерии, но не производятся микроорганизмами (например, желудочный сок и перекись водорода). Также исключены синтетические антибактериальные соединения, такие как сульфаниламиды.
С развитием медицинской химии большинство современных антибактериальных средств химически представляют собой модификации различных природных соединений. [4]
Некоторые бактерии поражаются только определенными типами антибиотиков. Антибиотики борются с инфекцией, вызванной бактериями. Пациентам могут потребоваться разные типы или разное количество антибиотиков в зависимости от того, какие бактерии вызывают проблемы со здоровьем. По этой причине антибиотики всегда следует использовать под наблюдением врача (или другого сертифицированного практикующего врача). Врач также может отслеживать побочные эффекты и при необходимости менять лечение пациента.Антибиотики очень полезны, когда ваше тело заражено бактериями. Антибиотики не убивают вирус, поэтому они бесполезны против вирусной инфекции. Перед приемом антибиотиков врач должен определить, имеет ли инфекция пациента вирусное или бактериальное происхождение. Это еще одна причина, по которой врач должен прописать антибиотики, а не полагаться на самолечение.
Тейксобактин — первый новый антибиотик, открытый за сорок лет. Он активен в отношении грамположительных бактерий, в том числе Staphylococcus aureus .Похоже, это один из антибиотиков нового класса. [5] [6]
.антибиотиков — NHS
Антибиотики используются для лечения или профилактики некоторых видов бактериальных инфекций. Они работают, убивая бактерии или предотвращая их распространение. Но они работают не на все.
Многие легкие бактериальные инфекции проходят сами по себе, без использования антибиотиков.
Антибиотики не действуют при вирусных инфекциях, таких как простуда и грипп, а также при кашле и боли в горле.
Антибиотики больше не используются для лечения:
- инфекции грудной клетки
- инфекции уха у детей
- боли в горле
Что касается антибиотиков, посоветуйтесь с врачом, нужны они вам или нет.Устойчивость к антибиотикам — большая проблема: прием антибиотиков, когда они вам не нужны, может означать, что они не будут работать на вас в будущем.
Когда необходимы антибиотики
Антибиотики могут использоваться для лечения бактериальных инфекций, которые:
- вряд ли вылечятся без антибиотиков
- могут заразить других
- может потребоваться слишком много времени, чтобы вылечить без лечения
- несут риск более серьезного осложнения
Людям с высоким риском инфицирования также могут назначать антибиотики в качестве меры предосторожности, известной как антибиотикопрофилактика.
Узнайте больше о том, когда используются антибиотики и почему они обычно не используются для лечения инфекций.
Как принимать антибиотики?
Принимайте антибиотики в соответствии с указаниями на упаковке или в информационном буклете для пациента, прилагаемым к лекарству, или в соответствии с указаниями вашего терапевта или фармацевта.
Антибиотики могут быть в виде:
- таблеток, капсул или жидкости, которую вы пьете — их можно использовать для лечения большинства типов инфекций тела легкой и средней степени тяжести
- кремы, лосьоны, спреи и капли — они часто используются для лечения кожных инфекций и инфекций глаз или уха
- инъекций — их можно вводить в виде инъекций или капельно непосредственно в кровь или мышцу, и они используются при более серьезных инфекциях
Отсутствие дозы антибиотиков
Если вы забудьте принять дозу своих антибиотиков, примите эту дозу, как только вспомните, а затем продолжайте прием антибиотиков в обычном режиме.
Но если почти пришло время для следующей дозы, пропустите пропущенную дозу и продолжайте свой обычный график дозирования. Не принимайте двойную дозу, чтобы восполнить пропущенную.
Случайный прием дополнительной дозы
Существует повышенный риск побочных эффектов, если вы примете две дозы ближе друг к другу, чем рекомендуется.
Случайный прием 1 дополнительной дозы антибиотика вряд ли причинит вам серьезный вред.
Но это увеличит ваши шансы получить побочные эффекты, такие как боль в животе, диарея, чувство или тошнота.
Если вы случайно приняли более 1 дополнительной дозы антибиотика, обеспокоены или у вас возникнут серьезные побочные эффекты, как можно скорее обратитесь к своему терапевту или позвоните в NHS 111.
Побочные эффекты антибиотиков
Как и любое лекарство, антибиотики могут вызывать побочные эффекты. Большинство антибиотиков не вызывают проблем при правильном применении, а серьезные побочные эффекты возникают редко.
Общие побочные эффекты включают:
- тошнота
- плохое самочувствие
- вздутие живота и несварение
- диарея
У некоторых людей может быть аллергическая реакция на антибиотики, особенно на пенициллин и цефалоспорины.В очень редких случаях это может привести к серьезной аллергической реакции (анафилаксии), требующей неотложной медицинской помощи.
Подробнее о побочных эффектах антибиотиков.
Соображения и взаимодействия
Некоторые антибиотики не подходят людям с определенными медицинскими проблемами, а также беременным или кормящим женщинам. Принимайте только назначенные вам антибиотики — никогда не «одалживайте» их у друга или члена семьи.
Некоторые антибиотики плохо сочетаются с другими лекарствами, такими как противозачаточные таблетки и алкоголь.
Внимательно прочтите информационную брошюру, прилагаемую к вашему лекарству, и обсудите любые проблемы со своим фармацевтом или терапевтом.
Подробнее о:
Типы антибиотиков
Существуют сотни различных типов антибиотиков, но большинство из них можно разделить на 6 групп.
- Пенициллины (такие как пенициллин и амоксициллин) — широко используются для лечения различных инфекций, включая кожные, грудные инфекции и инфекции мочевыводящих путей
- Цефалоспорины (такие как цефалексин) — используются для лечения широкого спектра инфекций, но некоторые из них также эффективны для лечения более серьезных инфекций, таких как сепсис и менингит
- Аминогликозиды (такие как гентамицин и тобрамицин) — как правило, используются только в больнице для лечения очень серьезных заболеваний, таких как сепсис, поскольку они может вызвать серьезные побочные эффекты, включая потерю слуха и повреждение почек; их обычно вводят в виде инъекций, но можно давать в виде капель при некоторых инфекциях уха или глаз
- Тетрациклины (например, тетрациклин и доксициклин) — могут использоваться для лечения широкого спектра инфекций, но обычно используются для лечения акне и кожное заболевание, называемое розацеа
- Макролиды (например, эритромицин и кларитромицин) — могут быть особенно полезны для лечения инфекций легких и грудной клетки, или в качестве альтернативы для людей с аллергией на пенициллин, или для лечения устойчивых к пенициллину штаммов бактерии
- Фторхинолоны (такие как ципрофлоксацин и левофлоксацин) — это антибиотики широкого спектра действия, которые когда-то использовались для лечения широкого спектра инфекций, особенно респираторных и мочевыводящих путей.Эти антибиотики больше не используются в плановом порядке из-за риска серьезных побочных эффектов
Последняя проверка страницы: 23 мая 2019 г.
Срок следующего рассмотрения: 23 мая 2022 г.
Лучшие варианты по рецепту и без рецепта
Зубная инфекция, иногда называемая абсцессом зуба, вызывает образование гноя во рту из-за бактериальной инфекции. Обычно это происходит по следующим причинам:
Инфекции зубов могут вызывать:
При отсутствии лечения они также могут распространяться на близлежащие области, включая ваш мозг.
Если у вас есть зубная инфекция, как можно скорее обратитесь к стоматологу, чтобы предотвратить распространение инфекции. Будьте осторожны с любой инфекцией в голове, особенно во рту, поскольку она находится близко к мозгу.Ваш стоматолог, скорее всего, пропишет антибиотик, чтобы убить бактерии, вызывающие инфекцию зубов.
Прочтите, чтобы узнать больше о типах антибиотиков, используемых для лечения зубных инфекций, и о вариантах обезболивания, отпускаемых без рецепта.
Не все зубные инфекции требуют антибиотиков. В некоторых случаях стоматолог может осушить абсцесс. В других случаях может потребоваться удаление корневого канала или удаление инфицированного зуба.
Антибиотики обычно используются в следующих случаях:
- ваша инфекция тяжелая
- ваша инфекция распространилась
- ваша иммунная система ослаблена
Тип антибиотика, который вам понадобится, зависит от типа бактерий, вызывающих инфекцию.У разных классов антибиотиков разные способы борьбы с бактериями. Ваш стоматолог захочет выбрать антибиотик, который может эффективно устранить вашу инфекцию.
Антибиотики класса пенициллина, такие как пенициллин и амоксициллин, чаще всего используются для лечения зубных инфекций.
Антибиотик метронидазол можно назначать при некоторых типах бактериальных инфекций. Иногда его назначают вместе с пенициллином, чтобы охватить большее количество видов бактерий.
Хотя антибиотики пенициллинового ряда широко используются при инфекциях зубов, у многих людей на них бывает аллергия. Обязательно сообщите стоматологу о любых аллергических реакциях, которые у вас были в прошлом на лекарства.
Если у вас аллергия на пенициллин, стоматолог может назначить другой антибиотик, например клиндамицин или эритромицин.
Если у вас есть зубная инфекция, требующая антибиотиков, вам нужно будет принимать их около недели. В зависимости от типа антибиотика вам нужно будет принимать дозу от двух до четырех раз в день.
Вы должны получить инструкции в своей аптеке с подробным описанием того, как именно следует принимать антибиотик. Вы можете спросить фармацевта, если не знаете, как принимать лекарство.
Имейте в виду, что вам, возможно, придется пройти несколько курсов антибиотиков, прежде чем они попадут в ваш организм и начнут действовать против инфекции.
Всегда принимайте полный курс антибиотиков, прописанных стоматологом, даже если кажется, что симптомы исчезли. Если вы не пройдете весь курс, некоторые бактерии могут выжить, что затруднит лечение инфекции.
Если у вас зубная инфекция, всегда следует обращаться к стоматологу. Зубы находятся очень близко к мозгу, и зубная инфекция может быстро распространиться на близлежащие области и органы.
Антибиотики нельзя отпускать без рецепта, но есть несколько вещей, которые вы можете сделать дома для облегчения перед приемом на прием, например:
- принимать безрецептурные обезболивающие, такие как ибупрофен (Адвил, Мотрин ) или ацетаминофен (тайленол)
- осторожно полоскать рот теплой соленой водой
- по возможности избегать горячих или холодных продуктов
- пытаться жевать противоположной стороной рта
- чистить мягкой зубной щеткой вокруг пораженного зуба
Вы также можете попробовать эти 10 домашних средств от абсцесса зуба.
Если у вас наблюдаются симптомы зубной инфекции, такие как постоянная пульсирующая боль, отек и чувствительность к температуре или давлению, как можно скорее обратитесь к врачу или стоматологу.
Если ваш стоматолог прописывает антибиотики, внимательно следуйте инструкциям и завершите рецепт. Даже если инфекция кажется легкой, без надлежащего лечения она может быстро стать серьезной.
.Как работают антибиотики? | Живая наука
До 20 века не существовало эффективных средств лечения инфекций, вызываемых бактериями, включая пневмонию, туберкулез, гонорею, ревматизм и инфекции мочевыводящих путей. Но в 1929 году бактериолог Александр Флеминг открыл первый настоящий антибиотик, пенициллин, открыв новую эру медицины.
С тех пор ученые нашли десятки антибиотиков, которые борются с бактериями различными способами.
Многие антибиотики, в том числе пенициллин, действуют, поражая клеточную стенку бактерий.В частности, лекарства предотвращают синтез бактериями молекулы в клеточной стенке, называемой пептидогликаном, который обеспечивает стенке прочность, необходимую для выживания в организме человека.
Но есть несколько способов подавить сборку пептидогликана — например, ванкомицин также влияет на пептидогликан, но не так, как пенициллин.
Другие антибиотики препятствуют успешной репликации ДНК у бактерий. Класс антимикробных средств, называемых хинолонами, нацелен на ДНК-гиразу, важный фермент, который помогает раскручивать ДНК для репликации.Удалив гиразу из уравнения, ципрофлоксацин и подобные антибиотики эффективно предотвращают размножение бактерий.
Некоторые антибиотики, включая тетрациклин, который используется для лечения акне, инфекций дыхательных путей и других состояний, подавляют синтез белка. Лекарства делают это, предотвращая связывание ключевых молекул с выбранными участками клеточных структур, называемых рибосомами, где происходит синтез белка. Без белков бактерии не могут выполнять жизненно важные функции, в том числе бесполое размножение.
Рифамицин, группа антибиотиков для борьбы с туберкулезом, достигает аналогичного эффекта, подавляя синтез РНК, молекулы, участвующей в трансляции ДНК организма в белки.
Другие антибиотики борются с инфекциями, не давая бактериям вырабатывать фолиевую кислоту — важный витамин — или нарушая структуру клеточной мембраны бактерии, которая контролирует, как вещества перемещаются в клетку и из нее.
Следуйте Джозеф Кастро на Twitter .Следуйте за нами @livescience , Facebook и Google+ .
.