Насколько опасна местная анестезия и что такое важное стоит о ней знать каждому
Разнообразие вариантов
Многие привыкли называть «местной анестезией» только укол у стоматолога. Однако, это понятие намного шире. В зубоврачебном кабинете применяют инфильтрационную анестезию — т.к. площадь воздействия там небольшая. Если же надо «заморозить» крупный участок тела — используют регионарную анестезию (спинальную, эпидуральную и отдельного нервного пучка), которая способствует обезболиванию достаточно крупного участка тела.
Еще существуют так называемые блокады — когда при хронических длительных болях на время снимают ощущения в каком-то конкретном участке или нервном пучке. Такой вариант применяется, например, при невралгии. Это, как правило, вынужденная мера, потому что при таких проблемах большую часть времени люди спасаются нестероидными противовоспалительными препаратами, которые либо плохо действуют, либо не действуют вообще и вызывают побочные эффекты (при длительном применении) на желудочно-кишечный тракт.
Однако стоит понимать, что такой вариант оказывает временное воздействие. Да, оно будет чуть более затяжным по времени — на несколько часов, а то и на сутки. Но после без должного лечения боль вернется снова.
А в целом регионарная анестезия предпочтительнее общей, т.к. позволяет избегать использования наркотических препаратов, а значит — мягко выходить из наркоза. В этом случае человек не будет галлюцинировать, а также уменьшается риск осложнений, как, например, развития тошноты.
Вопрос дозы
Одной из основных проблем в любом виде обезболивания является точный расчет дозы. При оперативных вмешательствах используются формулы, в которых учитывается рост и вес пациента. Работа анестезиолога в данном случае сродни ювелирной — ведь врач должен оценить параметры больного, выбрать препарат, понять, каким болевым порогом пациент обладает. Также приходится рассчитывать, на каком уровне надо будет уколоть, какие сегменты тела надо будет обезболить и т.д.
Если речь идет о регионарной анестезии, то местный анестетик влияет на чувствительную и двигательную активность того или иного участка тела, т.е. существует определенный риск, что после анестезии могут тяжелеть руки и ноги, человек может даже перестать их чувствовать. В зависимости от того, какой препарат используется, эффект может быть длительным или наоборот, кратковременным.
Особое внимание уделяется расчету дозировки при родах. Ведь тут важно и помочь женщине перенести схватки, и в то же время — не загасить их. Если перестараться, они очень легко останавливаются, а это плачевный результат. Кстати, за рубежом обезболивание в родах практикуется крайне активно, но при этом у них очень хорошо развита методика родовспоможения при помощи щипцов. Поэтому они за схватки не переживают.
Что касается расчета препарата у стоматолога, здесь используются средние показатели. И есть понятие максимально допустимой дозы, которую нельзя превышать. Но в случае с практикой зубных врачей перескочить этот порог очень сложно, т.к. избыток средства просто начнет вытекать из места прокола, а внутрь не попадет.
Нездоровая реакция
Одно из основных беспокойств людей, которым собираются ставить местную анестезию, — не возникнет ли аллергия? Тут стоит вспомнить — если человек уже лечил зубы у стоматолога, то, скорее всего, у него не проявятся нежелательные реакции. Ведь все препараты стандартные и используются уже не первое десятилетие. Перед каждой операцией анестезиолог тщательно осматривает пациента, собирает анамнез, в личной беседе уточняет, есть ли какие-то хронические заболевания и склонность к аллергии и т.д.
Также заранее человеку назначаются антигистаминные препараты, чтобы снизить риск развития проблемы в процессе и уменьшить интенсивность аллергических проявлений, если они все же будут. Сегодня нередко проводят и тест — разводят препарат в 100 раз, вводят тонкой иглой под кожу и наблюдают за реакцией. При этом стоит понимать, что от развития анафилактического шока даже при такой тщательной подготовке не застрахован никто, поэтому в операционной всегда на всякий случай есть набор средств, позволяющих снять это грозное осложнение и спасти человеку жизнь.
Пациент должен быть спокоен
Местная анестезия считается более мягкой и безопасной, чем общая — потому что она ненаркотическая. Однако нередко приходится сочетать анестетики со снотворным. И связано это, в первую очередь, с повышенной тревожностью пациентов. Так, например, при проведении простой лапароскопии врачу нужен хороший обзор внутри брюшной полости.
Хирург проводит камеру через разрезы на брюшине — чтобы там увидеть все повреждения, ему требуется, чтобы живот, образно говоря, был надут как шарик. В этом случае применяют сочетанную анестезию, когда человек расслаблен и спит за счет одних препаратов, а обезболивается за счет спинальной или эпидуральной анестезии.
Нередко, например, при проведении спинальной анестезии люди боятся, что станут инвалидами и не смогут ходить — они почему-то твердо уверены, что врач обязательно дернет рукой или ошибется, и тогда пациент окажется обездвиженным. На самом деле, в процессе введения анестетика врач даже не касается спинного мозга — препарат вводится в ликвор.
Еще один страх многих — препарат не подействует. В этом случае приходится вводить дополнительно успокоительное средство внутривенно, по необходимости добавлять дозы тех или иных препаратов. А еще есть такая проблема, как внутреннее убеждение. Если человек уже чувствует боль, бывает, что ее уже не снять ничем, настолько силен его психоэмоциональный настрой.
В общем и целом регионарная анестезия сегодня — наиболее предпочтительный вариант обезболивания, который более безопасен для человека. Но стоит помнить, что перед вмешательством анестезиолог обязан рассказать обо всех имеющихся видах обезболивания и процедуре их выполнения, а пациент — принять решение, на чем все же остановиться.
Влияние анестезии на организм человека
В данной статье рассмотрен вопрос влияния анестезии на организм человека, современные методы, используемые в анестезиологии и их последствия. Даются определения (местная, общая анестезия) и классификация видов анестезии. Делается вывод о необходимости анестезии и её последствиях, её методы, виды и влияние. Методом изучения данных о влиянии анестетика, определены основные осложнения, вызванные использованием анестезии и выявление рисков использования анестетика и мнения врачей-анестезиологов по данной теме.
Анестезия, как общая, так и местная — это медикаментозное вмешательство в организм, которое помогает избежать болевого стресса, но в свою очередь несет за собой определённые последствия. Осознание боли происходит в коре головного мозга, в ответ на импульс, посылаемый травмированной зоной, блокировка нервных окончаний помогает избежать этого.
Местная анестезия — это вид анестезии, который помогает избежать передачи болевого импульса от определённого участка. Лекарственное средство проникает через мембраны клеток, нарушая происходящие в них реакции. В результате, импульс не передается, а значит не возникает болевого ощущения. При применении местной анестезии, сознание пациента сохраняется, а эффект обезболивания длиться в среднем 1-2 часа.
Общая анестезия (так же известная, как наркоз) — это вид анестезии, который помогает избежать передачи болевого импульса от обширных зон тела (всего тела). При данном виде анестезии пациент находиться в расслабленном состоянии и крепко спит. [1]
Перед применением любого из этих видов, больной сначала проходит необходимую подготовку, которая начинается с первичного знакомства с проблемой, затем осмотр и назначение дополнительных обследований, а затем назначение лекарственной терапии. Непосредственная подготовка к операции обычно начинается накануне операции и продолжается до использования самой анестезии и называется- премедикация. Обычными составляющими премедикации являются такие средства, как Атропин, Метацин, Скополамин, Промедол и Морфий. Которые оказывают определенное влияние на организм человека.
Атропин — снижает реакцию блуждающего нерва, секрецию слюнных и бронхиальных желёз, расширяет бронхи, но имеет и пагубное влияние — тахикардия, повышение чувствительности к адреналину, расширение зрачков. Подобное влияние оказывает Метацин, но тахикардия менее выражена, а подавление секреции более. Скополамин в своём действии подобен Атропину, а также влияет на ЦНС, поэтому применяется реже.
Промедол действует, как обезболивающие и даёт успокаивающий эффект. Обезболивающий эффект даёт и Морфий, но нередко вызывает тошноту и рвоту.
Однако на основании многочисленных исследований было выявлено, что подобная премедикация может быть успешна только в 50% случаев. Поэтому существуют другие методы и схемы подготовки к анестезии и операции. Даже не сложные операции с использованием анестезии включает в себя такие этапы, как:
- Составление плана проведения
- Введение анестезии
- Поддержание состояния пациента
- Выведение анестетика
До введения анестетика должны быть подготовлены анестезиологический лечебный комплекс, необходимое оборудование, подключены приборы для диагностики, а также измерены и изучены все показатели больного. Даже малейшее упущение на этапе подготовки может дать осложнения на следующих этапах и осложнить последствия анестезии. [2]
Анестезия подразделяется на множество видов по особым характеристикам. Например, на основании путей, по которым анестетик вводиться в организм различаются следующие виды местной анестезии: поверхностная, терминальная, проводниковая, инфильтрационная, плексусная, спинальная, эпидуральная, каудальная, внутривенная (под жгутом) и внутрикосная. Методы проводниковой, плексусной, спинальной, эпидуральной, каудальной, внутривенной и внунтрикосной анестезии относятся к группе методов региональной анестезии, при которых сохраняется дыхание и сознание больного.
Общая анестезия в свою очередь включает такие виды, как: ингаляционная, неингаляционная (тотальная внутривенная анестезия, внутримышечная анестезия), комбинированная (в последнее время широкое распространение получила нейролептаналгезия), сочетанная (включает местную и общую анестезию), эндотрахеальная.
Выделяют четыре стадии анестезии: Стадия анальгезии, её также называют рауш-наркоз. Основные характерные черты этой стадии — оглушение, снижение уровня болевой чувствительности, заторможенность и помутнение сознания. Длительность этой стадии около 5 минут. За ней следует стадия возбуждения, для которой характерны отсутствие сознания из-за торможения деятельности коры головного мозга и длительное или речевое возбуждение, в результате расторможения подкорковых структур. На данной отмечается тахипное, тахикардия, повышение артериального давления, расширение зрачка, возможна рвота. Обычно стадия длиться 2-10 минут и хирургические вмешательства на её протяжении не проводятся. Для хирургических вмешательств существует хирургическая стадия и она является третьей, во время этой стадии происходит торможение коры головного мозга и подкорковых структур, теряется сознание и все виды чувствительности, отсутствует мышечный тонус, угнетаются рефлексы. Четвертая стадия известна, как стадия пробуждения после анестезии. После подачи анестетика происходит постепенное восстановление функций и свойств организма. [3]
Но проходит ли анестезия бесследно или всё же вмешательство анестетика несет за собой определённые последствия? Большинство врачей склонны к мнению, что урон от анестетика возможен, но бояться его не стоит, так как отсутствие надлежащего лечения (в том числе анестезии и последующего хирургического вмешательства) может оказаться намного губительнее для человеческого организма. Во многих случаях риск вреда анестезии оправдан, и более того, современные анестетики хорошо управляемы и при правильном использовании не несут губительных последствий организму. Конечно же при применении анестезии, как местной, так и общей необходимо оценивать все риски и уделять колоссальное внимание личным особенностям каждого пациента. Например, абсолютным противопоказанием будет являться аллергия пациента на используемое вещество или компоненты в его составе.
Итак, что же происходит в организме после анестезии? Для начала стоит ознакомиться с таким фактором, как риск. Существует мнение, что после общей анестезии есть риск не проснуться вообще. Да, такие случаи возможны, но встречаются они в основном в экстренной или нейрохирургии, правда, летальный исход в этих случаях чаще всего обусловлен не влиянием анестетика, а тяжестью общего состояния больного. В случаях плановой операции вероятность смерти пациента из-за анестезии ничтожно мала или даже равна нулю, если соблюдается техника и проводится надлежащий контроль.
В современной медицине используются различные методики и проводятся меры по снижению последствий анестезии. Однако в ряде случает эти последствия всё же не исключены. Чаще всего у пациентов, перенесших анестезию и хирургическое вмешательство наблюдаются такие осложнения, как: тошнота и рвота, болезненные ощущения в горле, головная боль, потеря ориентации в пространстве, лёгкие судорожные синдромы, зуд, боль в области спины или поясницы, ломота в мышцах, помутнение сознания. Эти осложнения чаще всего проявляются в первые 24 часа после вмешательства. Но некоторые осложнения могут продолжаться более длительное время. К ним относятся: панические атаки, нарушение или потеря памяти, расстройства сердечной системы (тахикардия, изменение частоты пульса), сбой в функционировании почек или печени. [4]
Как правило влияние анестезии выражается по-разному у разных возрастных групп. Для взрослых наиболее характерны проявления бессонницы, ухудшения или нарушения слуха и речи, головных болей, нарушений памяти и в некоторых случая даже кратковременное появление галлюцинаций. Если восстановление идёт в плановом режиме, эти осложнения не длительны. Доказано, что анестетики имеют влияние на мозг, так как блокируют в том числе и процессы, происходящие в головном мозге пациента. Поэтому пациент может испытывать некоторые проблемы после анестезии, связанные с работой головного мозга. Нарушение режима сна, депрессии или резкие колебания настроения, снижение работоспособности и синдром хронической усталости, трудности с запоминанием информации, рассеянность, снижение способности к обучению. Все эти осложнения проявляются постепенно и носят временных характер, в норме проходят в течении одного года после операции. Одним из самых опасных проявлений последствий анестезии является астенический синдром с изменением работы ЦНС.
Существует несколько вариантов объяснения причин последствий анестезии и появления астенического синдрома.
- Некоторые препараты способны влиять на артериальное давление, что может привести к микроинсульту, который чаще всего незаметен для человека, но имеет определённые последствия.
- Анестетик вызывает дисбаланс, который приводит отмиранию нервных клеток.
- Воспалительный процесс, взаимодействующий с иммунной системой. Чаще всего проявляется при отказе больного от спазмолитических средств.
Существуют определённые факторы, повышающие вероятность астенического синдрома — это пожилой или детский возраст, неправильная доза анестетика, хронические заболевания, пониженные интеллектуальные способности пациента, длительное использование обезболивающих препаратов, тяжелая послеоперационная травма. Так же большинство случаев негативного влияния анестетика на организм человека отмечается у людей, имеющих какие-либо проблемы в работе сердца. У многих пациентов с заболеваниями сердца после анестезии отмечается сжимание грудной клетки, изменение частоты пульса, болезненные ощущения в сердце, жар, замедление сердцебиения или аритмия. Такие проявления кратковременны и через определённый срок регрессируют.
Так же определённое пагубное влияние анестезия оказывает на организм женщин. Анестезиологи крайне не рекомендуют использовать анестезию во время беременности, так как анестетики очень токсичны и могут оказывать вред здоровью будущего ребёнка. Но при проведение такой операции, как кесарево сечение невозможен отказ от анестезии, что чаще всего несет за собой отрицательные воздействия на организм женщины. [5]
Для детей анестезия может быть менее опасна, так как дети быстрее отходят от последствий перенесённого, но существуют и индивидуальные особенности. Данное вмешательство может отразиться на росте и развитии маленького пациента, могут возникать аллергические реакции и нарушения в работе сердца и ЦНС.
Таким образом мы можем сделать вывод о том, что анестезия имеет определённые пагубные последствия, но в случаях хирургического вмешательства обойтись без анестезии невозможно. Так же практически все негативные последствия анестезии имеют определённый срок действия и избавиться от них полностью можно после года с момента использования анестезии. Бояться анестезии не нужно, ведь она несёт меньшие риски, чем отсутствие необходимого лечения, но даже незначительное вмешательство в организм человека должно проходить по тщательно разработанному плану, который составляется в ходе предоперационного обследования больного. По субъективному мнению, автора, боятся анестезии не стоит, главное тщательно изучить все аспекты действия и подготовиться к проведению анестетического вмешательства. Для этого необходимы комплексные врачебные исследования и консультация специалиста в данной области, с выявлением и изучением возможных рисков. Сам пациент должен осознать необходимость анестезии и принять возможность негативных последствий.
Местная | vnarkoze.ru
Это удобный способ безболезненно проводить небольшие по объёму и сложности хирургические вмешательства и манипуляции. Часто такой способ блокады нервных импульсов применяется амбулаторно. При этом у больного возникнет ощущение «окаменевшего» участка тела, куда будет введено анестетическое средство. Он будет находиться в полном сознании, но при этом перестанет чувствовать боль в обколотом участке.
Методы локального обезболивания
- Терминальный или аппликационный. Самый простой способ, который заключается в нанесении анестетика (геля, эмульсии, спрея или мази) на кожные покровы или слизистые оболочки. Местная аппликационная анестезия применяется при лечении глаз, зубов, носа, при ожогах и обморожениях. Обезболивание получается неглубоким и недолговременным. Поэтому местная анестезия в стоматологии является самым оптимальным способом обезболивания.
- Инфильтрационный. Это самый распространённый способ обезболивания в стоматологии. Уколы местной анестезии инфильтрационным способом представляют собой инъекции, которые делаются разными методами. При внутриротовом методе введения анестетик поступает в губчатое вещество кости, а при внеротовом укол делается в кожу, обезболивая небольшой участок вокруг. При введении средства под кожей образуется желвак, нечувствительный к болевым импульсам. Инфильтрация предполагает введен
Анестезия (наркоз): последствия, влияние на организм
Абсолютно все знают, что анестезия (наркоз) имеет свои последствия, оказывает влияние на организм, далеко не положительное, но и без нее при определенных обстоятельствах обойтись нельзя.
Но вот действительно ли действие наркоза всегда негативно сказывается на здоровье. Либо же опасно что-то определенное, к примеру – неправильно рассчитанное и введенное количество вещества, не совсем понятно.
Для того чтобы в этом разобраться, нужно понимать, что представляет из себя анестезия.
Что это такое?

Согласно определению, анестезия, это снижение чувствительности тела человека в целом либо же отдельного его участка к внешнему воздействию, вплоть до полной потери контроля и осознания происходящего. А по-простому, это утрата способности чувствовать боль на какое-то время, как и осознавать окружающую действительность.
Само название происходит от греческого слова «ἀναισθησία», что в буквальном переводе означает – «без чувств».
Какой бывает анестезия?
В мире существует достаточно большое количество методик классификации анестезирующих процессов, большинство из которых понятны лишь узкому кругу специалистов.
Наиболее широко принятая, «упрощенная» классификация, разделяет наркоз на такие группы:
- Местный.
- Общий.
- Ингаляционный.
Местный наркоз
К основным типам анестезии с местным эффектом относятся:
- Аппликационный – это поверхностный наркоз, наносимый на определенный участок кожи или слизистой сверху, при этом используемый препарат проникает в ткань, «отупляет» нервные окончания, приводя к почти полной потере чувствительности – применяется достаточно широко, например, при лечении зубов и в урологии.
- Инфильтрационный – при этом типе обезболивания делается инъекция, приводящая к полной блокаде нервной деятельности в отдельном участке тела, соответственно, к потере в ней чувствительности.
- Проводниковый – в этом случае, анестезирующее средство вводится в параневральную область, что влечет блокирование передачи импульса по волокну ствола крупного нерва, такой вид наркоза врачи-анестезиологи используют при операционных вмешательствах на щитовидной железе, и для обезболивания при гинекологических оперативных манипуляциях.
- Спинномозговой или спинальный – препарат при таком способе наркоза вводится в спинномозговую жидкость, внутрь позвоночного столба и блокирование чувствительности происходит на уровне корней нервных ответвлений, применяется данный тип наркоза при некоторых видах операций на ногах и позвоночнике.
- Эпидуральный – лекарственный препарат также вводится внутрь позвоночного столба, но при помощи катетера и в эпидуральную зону, обезболивание возникает за счет блокирования передачи импульсов спинным мозгом, достаточно часто используется в качестве дополнения к общему наркозу и при необходимости в акушерской практике.
Общий
В целом влияние общего вида обезболивания на человека заключается в следующем:
- Полное обратимое угнетение всей деятельности центральной нервной системы.
- Потеря памяти и осознания происходящего.
- Полное «бесчувствие» тела.
- Расслабление всех мышечных волокон в теле.
Общая форма обезболивания может быть:
- Мононаркозной – используется только один препарат.
- Смешанный – применяется два и более родственных средства.
- Комбинированный – врачи используют одновременно несколько видов препаратов из разных групп.
Ингаляционный
По способу, которым осуществляется воздействие на организм, это обезболивание может быть:
- Масочным.
- Эндотрахеальным.
- Эндобронхиальным.
Достаточно часто используется и как самостоятельная форма анестезии, и как дополняющая общее обезболивание.
Какие лекарства используются?
Некоторые препараты, которыми пользуются анестезиологи, могут выпускаться в разных формах и применяться для разного обезболивающего воздействия на организм.
Для местного наркоза
При применении обезболивания, оказывающего только местное, поверхностное воздействие, врачи, как правило, используют:
- лидокаин;
- камистад;
- тетракаин;
- проксиметакаин;
- инокаин;
- ксилокаин.
Препараты применяются выпускаемые в виде:
- Аэрозолей.
- Мазей.
- Гелей.
- Спреев.
При выборе инфильтрационного способа воздействия на организм используются:
- новокаин;
- ультракаин;
- лидокаин.
При осуществлении как проводниковой, так и спинальной анестезии, выбираются следующие препараты:
- Прокаин.
- Бупивакаин.
- Тетракаин.
- Лидокаин.
Для того, что бы человек оказался под эпидуральным наркозом, применяют:
- ропивакаин;
- бупивакаин;
- лидокаин.
Общего
Для общего внутривенного обезболивания тела человека анестезиологи обычно используют:
- Гексенал.
- Кетамин.
- Фентанил.
- Оксибутират натрия.
- Дроперидол.
- Седуксен.
- Реланиум.
- Пропанидид.
- Виадрил.
- Тиопентал натрия.
Этот способ отличается очень быстрым действием на организм, но и столь же быстро прекращают свое влияние, в среднем, любой такой препарат держит в бессознательном состоянии от 20 до 30 минут.
Ингаляционного
Для такого вида анестезии существует много препаратов, а еще больше их смесей, составы и соотношения в которых находятся на усмотрении доктора.
Наиболее часто врачи используют следующие средства и их смеси:
- закись азота;
- хлороформ;
- ксенон;
- пропофол;
- фторотан.
Возможные последствия и осложнения после наркоза
Самое частое осложнение при анестезии, это её передозировка, которая, к сожалению, не всегда бывает заметна, в ходе медицинских манипуляций, но почти всегда приводит к печальным последствиям, проявляющимся после операционного лечения, во время реабилитации организма.
Потенциальный вред, нанесенный здоровью, находится в прямой зависимости от того, каким методом был введен наркоз и какой препарат или их сочетания были использованы.
После местного наркоза
Несмотря на то что для местной анестезии практически всегда дозировка основывается на вопросе врача – больно или нет, к примеру, при лечении зубов, вред организму такой способ наносит минимальный, по сравнению с другими методами обезболивания.
Последствиями аппликации поверхностного применения анестезирующих средств являются:
- Отек.
- Аллергическая реакция.
- Легкое головокружение.
- Ощущение тошноты.
Подобные симптомы могут прийти как вследствие превышения порога индивидуальной переносимости, так и в результате повышенной чувствительности к используемому препарату, аллергии на него.
Такие же последствия могут наступить и при применении инфильтрационного метода анестезии. Оба этих способа отличаются очень щадящим влиянием и на нервную ткань, и на организм в целом, поэтому спектр применения именно этих способов избавить от боли при какой-либо процедуре очень широк – от косметологии до не особо сложных небольших операций, к примеру, удаления бородавок.
При проводниковом и спинальном местном наркозе все достаточно сложно и опасно. Среди возможных последствий неправильно рассчитанной дозы или же, неверно введенного препарата, наиболее частыми являются следующие:
- поперечный миелит;
- нейропатия;
- частичный или полный паралич крупного нерва;
- спинномозговой менингит;
- синдром «передних рогов» спинного мозга;
- судороги.
В случае если пациенту делается эпидуральный вид наркоза, ошибка анестезиолога может привести к таким осложнениям, как:
- Паралич.
- Эпидуральная гематома.
- Приступы спазматических болей в пояснице.
- Потеря или снижение чувствительности в целом.
При проведении местного обезболивания этот вид введения препарата в позвоночник наиболее рискован и опасен для больного человека.
Общего
Вред после внутривенной общей анестезии может проявиться спустя достаточно долгое время после проведения врачебных действий. К наиболее частым проблемам, возникающим после применения такого типа обезболивания относятся:
- разрушение зубов;
- общее падение активности центральной нервной системы, некая амебность в реакциях и поведении;
- судороги ног;
- появление перебоев в дыхании, его остановок и храпа во сне;
- нарушения сердечной деятельности;
- отупение, резкое падение интеллекта и мыслительных способностей;
- отмирание части мозговых клеток.
К самым тяжелым последствиям применения такого вида наркоза относится то, когда пациент не просыпается после операции, впадает в кому, которая может продлиться неопределенное количество времени, или же умирает из-за остановки сердца.
Ингаляционного
К последствиям подачи обезболивающих препаратов в легкие относится достаточно много патологий, но наиболее часто встречаются такие:
- Невозможность после операции возвращения к самостоятельному механическому дыханию, в силу разных причин – от того, что мозг «забыл» как это делать, до того, что мышечная ткань онемела и «перемерзла» и просто не подчиняется слабым после «забытья» нервным сигналам.
- Аритмия.
- Тахикардия.
- Брадикардия.
- Частичный мышечный паралич.
- Острые спазматические периодические боли в сердце.
- Внезапные остановки дыхания, спазмы горла или же судороги в легких.
Самый страшный вред, который может причинить ошибка при применении такого вида анестезии, это остановка сердца, как во время операции, так после нее.
Видео: наркоз и его последствия.
Что говорят врачи?
Любой врач-анестезиолог перед оперативным вмешательством обязательно очень долго и дотошно беседует с пациентом, к несчастью, больные люди часто не относятся к этому серьезно, буквально отмахиваясь от доктора, как от надоедающей мухи.
Однако, врач разговаривает с пациентом далеко не просто так, целью беседы является выявление возможных побочных эффектов или же какой-либо непереносимости к определенным компонентам, применяемым при анестезии.
Поэтому самое первое, о чем всегда говорят доктора, это то, что нужно быть максимально внимательным и предельно искренним в беседе с анестезиологом, так как во многом от этого разговора зависит то, проснется больной или же – нет.
Также при беседе с пациентом, анестезиологи буквально собирают, как пазл, весь анамнез жизни, чтобы выяснить, проводились ли раньше какие-либо вмешательства под наркозом, что человек ощущал. Если больной не может сказать, что ему вкалывали, то врач выспрашивает подробности заболевания, чтобы определить это самостоятельно.
Поэтому второе, что посоветует врач, вспомнить максимально подробно все детали того, о чем спрашивает анестезиолог, ведь в медицинской карте далеко не все бывает отражено. К примеру. Достаточно часто возникают ситуации, когда человеку удаляли зуб, а его потом несколько дней тошнило.
Это, как правило, говорит о непереносимости лидокаина, но в карте больного такой информации нет. Или же, в детстве человек перенес воспаление среднего уха, а к врачам при этом никто не обращался – это также исключит применение ряда препаратов.
Поэтому единственное, что советуют врачи, помимо того, что не стоит накручивать себя перед предстоящей операцией и анестезией, это – быть предельно внимательным и откровенным с анестезиологом, от действий которого зависит половина успеха операции. А его действия, в свою очередь, зависят от той информации, которой он владеет. Значит, чем больше доктор знает о больном, тем больших негативных последствий анестезии можно избежать.
Общий наркоз – последствия для организма человека Отравление.ру


Содержание статьи
Используя обезболивающие при хирургических вмешательствах, невозможно предугадать, какими будут последствия общего наркоза для организма. Переносимость анестезии зависит от различных факторов. К ним относятся возраст, пол, наличие алкогольной или наркотической зависимости, а также общее состояние здоровья и хронические патологии человека. Одной из главной опасности является то, что осложнения у людей могут проявиться спустя какое-то время после операции.
Что такое общая анестезия
Общий наркоз – разновидность обезболивания, искусственное введение человека в бессознательное состояние с возможностью возврата сознания. Применяется с целью блокировки болезненных синдромов при оперативных вмешательствах и различных медицинских процедурах. Добиться потери болевых ощущений можно с помощью специальных медикаментов, подобранных в определенной дозировке.

 Препараты способны погружать корковые центры мозга в наркотический сон различной глубины. Проникать в организм медикаменты могут различными способами: ингаляционным путем – с помощью вдыхания различных веществ, а также неингаляционным – в виде парентерального введения.
Препараты способны погружать корковые центры мозга в наркотический сон различной глубины. Проникать в организм медикаменты могут различными способами: ингаляционным путем – с помощью вдыхания различных веществ, а также неингаляционным – в виде парентерального введения.Воздействие анестетиков на организм человека проходит несколько этапов:
- Аналгезия – постепенная утрата сознания, сопровождающаяся отсутствием чувствительности.
- Стадия возбуждения, которую вызывают некоторые средства. Этап характеризуется кратковременной возбудимостью мозговых центров.
- Хирургический этап – полная потеря возбудимости и всех видов чувствительности.
- Пробуждение. Возвращение болезненных синдромов, сознания, двигательных способностей.
Степень интенсивности каждой стадии имеет связь с видом конкретного препарата, используемого для обезболивания.
Вреден или нет наркоз для организма? Все виды анестезии, как общий, так и местный наркоз, могут спровоцировать некоторые изменения в состоянии.
Разновидности наркоза
Вред наркоза зависит от его разновидности. Чаще всего разовое применение обезболивающих средств не представляет особой угрозы для человека.
Ввести больного в состояние сна могут различные препараты, включающие в себя наркотические и ненаркотические анальгетики, анестезирующие лекарства, нейролептики. Существует несколько видов общего наркоза. В зависимости от способа проникновения в тело человека выделяют:

- Ингаляционный вид – поступление медикаментозных веществ в кровеносную систему через легкие путем вдыхания газообразных средств. Используется в стоматологии.
- Неингаляционный метод. Введение лекарств внутримышечно или внутривенно, применяется реже, чем первый метод. Данный способ обезболивания можно разделить:
- классическое введение средств – рекофола, тиопетала, кетамина, – в венозную кровь, приводящее к глубокому сну с сохранением дыхательной способности и небольшим расслаблением мышц;
- нейролептаналгезия осуществляется с помощью дроперидола, фентанила. Поверхностный способ обезболивания, вызывающий сонливость и заторможенность;
- атаралгезия. Потеря болезненности с помощью транквилизаторов диазепама и фентанила;
- комбинированная анестезия. Представляет собой постепенное поступление лекарств из различных фармакологических групп: анестетиков, наркотических анальгетиков, нейролептиков, средств для ингаляций совместно с релаксантами дитилин, ардуан. При применении данные вещества блокируют нервно-мышечные импульсы, что приводит к полной утрате дыхательной способности. Такое состояние представляет опасность для детей и взрослых.
Подобное обезболивание проводят с интубированием трахеи и аппаратной ИВЛ.
Опасность общей анестезии
Риск не проснуться во время операции существует. Обезболивание работает в 99% случаев, однако в 1% может случиться непредвиденное. Во время проведения хирургического вмешательства самочувствие больного контролируют анестезиологи, которые, заподозрив неладное, предпринимают меры первой помощи.
Еще один актуальный вопрос, который задают многие пациенты: можно ли умереть от действия анестезирующих препаратов? Реакция на наркоз может стать смертельной, однако с развитием современных технологий вероятность летального исхода понизилась в несколько раз.

 В настоящее время медицинские учреждения используют различные методики, ориентированные на сохранение жизни больных, однако не исключены опасные последствия наркоза, при которых возможно значительное ухудшение самочувствия.
В настоящее время медицинские учреждения используют различные методики, ориентированные на сохранение жизни больных, однако не исключены опасные последствия наркоза, при которых возможно значительное ухудшение самочувствия.Чаще всего возникают следующие осложнения после перенесенной операции:
- тошнота;
- болезненные ощущения в горле;
- легкие судорожные синдромы;
- дезориентация в пространстве;
- головная боль;
- ощущение зуда;
- боли в районе спины и поясницы;
- мышечная ломота;
- небольшое помутнение сознания.
Наиболее часто такие проявления возникают непродолжительное время и исчезают в течение первых 24 часов после хирургических манипуляций.
При обезболивании у больных могут возникать некоторые состояния, продолжающиеся длительное время:
- панические атаки, способные нарушать привычный ритм жизни в виде ежедневных неконтролируемых приступов страха;
- нарушение памяти. Установлено несколько случаев потери памяти у детей, которые не могли вспомнить элементарный школьный материал;
- расстройство сердечной системы, учащение пульса, тахикардия;
- увеличение давления;
- сбой функции печени и почек вследствие воздействия медикаментов, применяемых при операции.
Расстройство функционирования печени и почек встречается реже, чем остальные последствия.
Около 50 лет назад негативное воздействие анестезии наблюдалось в 70% случаев. В настоящее время всего в 1-2% зафиксированы случаи летального исхода, что составляет 1 случай на 3-4 тысячи операций.
Влияние на организм

 Перед осуществлением хирургических вмешательств специалист определяет способ анестезии, в зависимости от особенностей конкретного человека. У взрослых могут наблюдаться следующие состояния:
Перед осуществлением хирургических вмешательств специалист определяет способ анестезии, в зависимости от особенностей конкретного человека. У взрослых могут наблюдаться следующие состояния:
- ухудшение сна;
- нарушение слуха и речи;
- болевые синдромы в голове;
- нарушение запоминания элементарных вещей;
- галлюцинации.
Данные проявления могут исчезать в течение 3-5 часов после применения анестетиков.
Негативные последствия после наркоза могут возникать в виде:
- удушья;
- отечности дыхательных путей;
- рвоты, при которой рвотные массы могут проникнуть в дыхательную систему;
- воспалительных процессов;
- отека головного мозга;
- почечной недостаточности;
- нарушения мозгового кровообращения;
- астении.
Как влияет наркоз на организм человека, нельзя сказать однозначно: все зависит от вида обезболивания, длительности применения, способа использования, а также индивидуальной чувствительности к веществам.
Воздействие на мозг
Обезболивание во время оперативных вмешательств влияет на мозг: ряд больных отмечают ухудшение памяти, снижение концентрации внимания, расстройство умственных способностей. Подобные осложнения проявляются постепенно, носят временный характер и продолжаются примерно год.
Одним из самых опасных последствий является астенический синдром, сопровождающийся изменениями в работе ЦНС.
К первичным симптомам относятся:

- нарушение сна, возникающее в виде бессонницы или, напротив, беспробудного сна;
- депрессивные состояния, колебания настроения;
- снижение работоспособности, частая усталость.
К вторичным, слабовыраженным признакам, относятся:
- чувство рассеянности;
- ухудшение сосредоточения;
- трудности с запоминанием;
- снижение способности к обучению.
Чаще всего такие проявления возникают в первые 3 месяца со дня операции.
Существуют предположения, из-за чего возникают данные симптомы:
- способность препара
Местная анестезия — что вам нужно знать
- CareNotes
- Местная анестезия
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что мне нужно знать о местной анестезии?
Местная анестезия — это лекарство, используемое для обезболивания небольшой части вашего тела. Он используется во время небольших операций или процедур, таких как биопсия или стоматологическая помощь.Вы не должны чувствовать боли, но вы все равно можете ощущать давление. Сообщите своему врачу, если у вас или у кого-либо из членов вашей семьи когда-либо были проблемы с анестезией.
Что произойдет во время местной анестезии?
Ваш лечащий врач сделает вам инъекцию или нанесет на кожу обезболивающее. Местная анестезия вводится непосредственно над местом проведения процедуры. Ваш лечащий врач может также назначить вам седативный или глубокий седативный эффект, чтобы помочь вам уснуть во время процедуры.Вы можете чувствовать жжение в течение нескольких секунд после местной анестезии. Это временно.
Каковы риски местной анестезии?
У вас может быть тяжелая реакция на анестезию. Даже под местной анестезией вы можете почувствовать некоторую боль. Лекарство может выйти за пределы области онемения, или вы можете принять слишком много лекарства. Эти проблемы могут стать причиной серьезных травм.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить.Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Узнать больше о местной анестезии
Сопутствующие препараты
,Общая анестезия: виды и противопоказания
Обезболивание (обезболивание) с тем или иным вмешательством хирургов, может быть двух видов:
- местное — пациент находится в сознании, обезболивается только та часть тела, на которой будет проводиться операция;
- общий — больной погружен в глубокий медикаментозный сон.
Общая и местная анестезия в равной степени находят применение в современной медицине. При местной анестезии изолируют спинальную и эпидуральную анестезию.В этих случаях пациент находится в сознании, но не владеет своей нижней частью тела, она полностью онемела и теряет чувствительность. Анестезия обычно называется анестезией.
Понятие анестезии
Анестезия — общая анестезия; По-гречески означает «онемение», «ступор». Его смысл заключается в том, что с помощью медикаментов воздействовать на центральную нервную систему и полностью блокировать нервные импульсы, которые она передает. В результате все реакции человека подавляются, и он погружается в так называемый медикаментозный сон.
Такой сон нельзя сравнивать с обычным дневным сном, когда человек может проснуться от малейшего шороха. В случае с медицинским сном практически все жизненно важные системы, кроме сердечно-сосудистой, на время отключаются от человека.
Премедикация
Перед проведением общей анестезии пациенту необходимо пройти специальную подготовку — премедикацию. Практически все люди склонны испытывать волнение или страх перед операцией. Стресс, вызванный тревогой, может негативно повлиять на ход хирургического вмешательства.В этот момент происходит огромный выброс адреналина. Это приводит к сбоям в работе жизненно важных органов — сердца, почек, легких, печени, что чревато осложнениями во время операции и после ее завершения.
По этой причине анестезиологи считают необходимым успокоить человека перед операцией. Для этого ему назначают седативные средства — это называется премедикацией. При заранее запланированных операциях премедикация проводится накануне. Что касается экстренных случаев, то прямо на операционном столе.
Основные этапы, виды и этапы общей анестезии
Анестезия проводится в три этапа:
- Вводная анестезия, или индукционная — проводится сразу после того, как пациент оказался на операционном столе. Ему вводят лекарства, обеспечивающие глубокий сон, полное расслабление и анестезию.
- Поддерживающая анестезия — Анестезиолог должен точно рассчитать количество необходимых лекарств. Во время операции постоянно контролируются все функции организма пациента: измеряется артериальное давление, контролируется частота пульса и дыхание.Важным показателем в этой ситуации является работа сердца и количество кислорода и углекислого газа в крови. Анестезиолог должен знать обо всех этапах операции и ее продолжительности, чтобы при необходимости можно было добавить или уменьшить дозу препаратов.
- Пробуждение — выход из наркоза. Точный расчет количества лекарств анестезиолог ведет также с целью вовремя вывести пациента из состояния глубокого медикаментозного сна. На этом этапе лекарства должны прекратить свое действие, и человек начинает плавно просыпаться.В него входят все органы и системы. Анестезиолог не оставляет пациента, пока он не придет в полное сознание. Дыхание пациента должно стать самостоятельным, артериальное давление и пульс стабилизироваться, рефлексы и мышечный тонус полностью прийти в норму.
Обыкновенная анестезия имеет следующие этапы:
- Поверхностная анестезия — исчезает тактильная чувствительность, не ощущается болевой порог, но есть рефлексы скелетных мышц и внутренних органов.
- Легкая анестезия — скелетные мышцы расслабляются, большинство рефлексов исчезают.Хирурги имеют возможность проводить легкие поверхностные операции.
- Полная анестезия — расслабление мышц скелетных мышц, практически все рефлексы и системы, кроме сердечно-сосудистой, блокируются. Есть возможность проведения операций любой сложности.
- Сверхглубокая анестезия — можно сказать, что это состояние между жизнью и смертью. Практически все рефлексы заблокированы, мышцы как скелетной, так и гладкой мускулатуры полностью расслаблены.
Виды общей анестезии:
- замаскированная;
- внутривенно;
- обыкновенный.
Адаптационный период после общей анестезии
После выхода пациента из общей анестезии по поводу его состояния врачи наблюдают за состоянием. Осложнения общей анестезии встречаются крайне редко. После каждой операции есть доказательства. Например, если операция производилась на брюшной полости, то некоторое время пить воду нельзя. В некоторых случаях это разрешено.Неоднозначным на сегодняшний день является вопрос о перемещении пациента после операции. Раньше считалось, что человеку в послеоперационный период желательно как можно дольше находиться в постели. Сегодня рекомендуется вставать, двигаться самостоятельно через непродолжительное время после операции. Считается, что это способствует быстрому выздоровлению.
В любом случае пациенту следует прислушиваться к рекомендациям своего врача, иначе выздоровление может затянуться.
Выбор метода обезболивания
За процесс обезболивания отвечает анестезиолог.Он вместе с хирургом и пациентом решает, какой анестезии отдать предпочтение в том или ином случае. На выбор метода анестезии влияет множество факторов:
- Объем планируемого хирургического вмешательства. Например, удаление родинки не требует общей анестезии, но хирургическое вмешательство на внутренних органах пациента является серьезным делом и требует глубокого и продолжительного медицинского сна.
- Статус пациента. Если состояние пациента тяжелое или ожидаются какие-либо осложнения операции, то о местной анестезии говорить не приходится.
- Опыт и квалификация хирурга. Анестезиолог знает о ходе операции, особенно в тех случаях, когда он впервые работает с хирургом.
- Но, конечно, анестезиолог при возможности выбора и при отсутствии противопоказаний всегда выберет тот метод обезболивания, который ему ближе, и в этом вопросе лучше положиться на него.Будь то общая или местная анестезия — главное для успеха операции.
Памятка пациенту перед операцией
Перед операцией всегда есть связь между пациентом и анестезиологом. Врач должен спросить о предыдущих операциях, какой была анестезия и как пациент перенес ее. Со стороны пациента очень важно все рассказать врачу, не упуская ни малейшей детали, так как это впоследствии может сыграть свою роль в ходе операции.
Перед операцией пациенту необходимо вспомнить о заболеваниях, которые пришлось переносить на протяжении всей жизни. Особенно это актуально при хронических заболеваниях. Также пациенту следует сообщить врачу о лекарствах, которые он вынужден принимать в данный момент. Не исключено, что помимо всего вышеперечисленного, врач задаст еще много дополнительных вопросов. Эта информация нужна ему для того, чтобы исключить малейшую ошибку в выборе метода анестезии. Серьезные осложнения общей анестезии крайне редки, если все действия как анестезиолога, так и пациента были выполнены правильно.
Местная анестезия
Местная анестезия в большинстве случаев не требует вмешательства анестезиолога. Хирурги могут самостоятельно проводить такую анестезию. Они просто прорезают медицинским изделием место оперативного вмешательства.
При местной анестезии вводится недостаточное количество лекарства и ощущается болевой порог. В таком случае не паникуйте. Необходимо попросить врача добавить препарат.
Спинальная анестезия
При спинальной (спинномозговой) анестезии инъекция производится непосредственно в область спинного мозга.Пациент ощущает только сам укол. После введения анестезии вся нижняя часть тела немеет, теряет всякую чувствительность.
Этот вид анестезии успешно применяется при операциях на ногах, в урологии и гинекологии.
Эпидуральная анестезия
При эпидуральной анестезии в область между позвоночным каналом и спинным мозгом вводится катетер, через который можно вводить обезболивающие.
Эпидуральная анестезия иногда применяется для обезболивания родов и часто — при длительных операциях в области гинекологии и урологии.
Что лучше: эпидуральная анестезия или общая анестезия? На сегодняшний день это очень спорный вопрос. У каждого свои аргументы на этот счет.
Маска для анестезии
Маска для анестезии или ингаляционная общая анестезия вводится в тело через дыхательные пути пациента. При таком наркозе сон поддерживается благодаря специальному газу, который анестезиологам подают через маску, прикрепленную к лицу пациента. Применяется для легких кратковременных операций.
Если применяется масочная анестезия, для пациента главное — слушать врача: дышать так, как он просит, делать то, что он говорит, отвечать на заданные им вопросы. При масочном наркозе больного легко усыпить, и так же легко его разбудить.
Внутривенная анестезия
При внутривенной анестезии препараты, вызывающие медикаментозный сон и расслабление, вводятся непосредственно в вену. Это позволяет добиться быстрого эффекта и качественного результата.
Внутривенная анестезия может использоваться при различных операциях. Наиболее часто встречается в классической хирургии
.Осложнений местной анестезии | Побочные эффекты местной анестезии
Местная анестезия полезна во многих стоматологических процедурах, и существует множество осложнений, связанных с техникой введения, а также с составом определенных компонентов агента, таких как аллергические реакции и другие состояния, которые подразделяются на местные и системные. Одно из наиболее частых осложнений, наблюдаемых при обмороке, которое может быть вызвано многими причинами, и стоматолог должен быть всегда готов быстро справиться с ним.
Некоторые местные осложнения, вызванные местной анестезией: — Некроз анестетика, который проявляется как локальный некроз мягких тканей, окружающих место инъекции. Осложнения могут быть такими же простыми, как вышеупомянутый некроз, или иногда тяжелыми системными осложнениями, такими как остановка сердца, которые можно увидеть, если не собрать надлежащий анамнез пациента до того, как приступить к введению агента LA.
Осложнения, вызванные местной анестезией:
Определение:
Любое отклонение от обычно ожидаемого рисунка во время или после обеспечения региональной анестезии считается осложнением, вызванным местной анестезией.
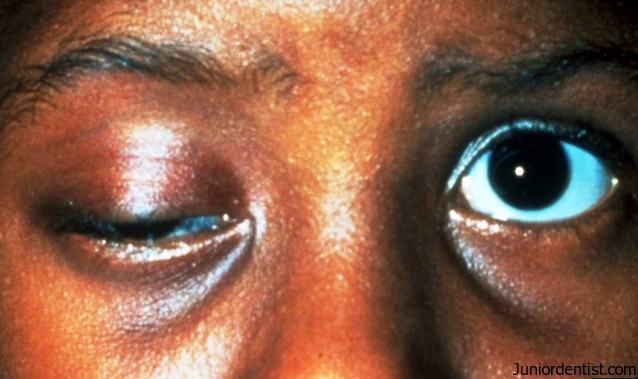
На этом изображении показан случай оккуломоторного паралича, который рассматривается как осложнение блокады нижнего альвеолярного нерва, когда он вводится в околоушную железу и влияет на лицевой нерв.
Осложнения / побочные эффекты Местная анестезия подразделяются на 3 типа:
1) Основной или Дополнительный:
A Первичное осложнение — это осложнение, которое возникает и проявляется во время анестезии. Вторичное осложнение — это осложнение, которое проявляется позже, даже если оно может быть вызвано во время введения иглы и введения раствора.
2) Легкая или тяжелая:
Легкое осложнение — это осложнение, которое демонстрирует небольшое отклонение от обычно ожидаемого паттерна и обращается вспять без какого-либо специального лечения. Тяжелое осложнение проявляется выраженным отклонением от обычно ожидаемой схемы и требует определенного плана лечения.
3) Временное или постоянное:
A Переходное осложнение — это осложнение, которое, хотя и является серьезным на момент возникновения, не оставляет остаточного эффекта.Осложнение Permanent , конечно, оставило бы остаточный эффект, даже если бы он был легким.
Осложнения / побочные эффекты можно разделить на 2 группы:
1. Относящиеся к используемым решениям:
В эту группу входят те осложнения, которые возникают в результате абсорбции раствора анестетика:
- Токсичность
- Идиосинкразия
- Аллергия
- Анафилактоидные реакции
- Инфекции, вызванные зараженными растворами
- Местное раздражение или тканевые реакции, вызванные раствором
2.Связанные с введением иглы:
В эту группу входят осложнения, связанные с введением иглы:
- Обморок (обморок)
- Тризм мышц
- Боль или гипералгезия
- Отеки
- Инфекционный
- Сломанные иглы
- Продолжительная анестезия, кроме анестезирующего раствора
- Гематома
- Случаи
- Неврологические осложнения
Осложнения также можно разделить по местным и системным эффектам:
1.Местные осложнения:
- Поломка иглы
- Боль при уколе
- Горение при впрыске
- Постоянная анестезия (Парестезия)
- Тризм
- Гематома
- Инфекция
- Отеки
- Забивание тканей
- Травма мягких тканей (губы, щека, язык, нёбо)
- Паралич лицевого нерва
- Послеоперационные внутриротовые поражения — рецидивирующий афтозный стоматит, простой герпес
- Нарушение зрения
- Внутрисосудистое введение
- Отсутствие анестезии
2.Системные осложнения:
- Токсичность при передозировке
- Аллергия
- Идиосинкразия
- Обморок
- Лекарственное взаимодействие
- Сывороточный гепатит
- Профессиональный дерматит
- Остановка дыхания
- Остановка сердца
- Гипервентиляция
Об авторе
Варун Пандула
Я Варун, стоматолог из Хайдарабада, Индия, стараюсь помочь всем понять стоматологические проблемы и методы лечения и упростить стоматологическое образование для студентов-стоматологов и стоматологического братства.Если у вас есть какие-либо сомнения, не стесняйтесь связаться со мной или прокомментировать сообщение, спасибо за посещение.
,Местная анестезия: определение и эффекты
Местная анестезия
Сегодня многие виды хирургических вмешательств можно безопасно и безболезненно выполнять в бодрствующем состоянии. Местная анестезия, также называемая местным анестетиком, обычно представляет собой одноразовую инъекцию лекарства, которая вызывает онемение небольшого участка тела. Он используется для таких процедур, как выполнение биопсии кожи или биопсии груди, восстановление сломанной кости или зашивание глубокого разреза. Вы будете бодрствовать и будете бодрствовать, и вы можете почувствовать некоторое давление, но не почувствуете боли в обрабатываемой области.
Когда используется местная анестезия?
Местные анестетики сделали возможным быстрое выполнение многих хирургических процедур с меньшей подготовкой и более коротким временем восстановления. Общая анестезия и седативный наркоз могут вызвать побочные эффекты, такие как тошнота, и врач-анестезиолог должен контролировать вас, если вам вводят эти виды анестезии — во время процедуры и в течение некоторого времени после нее. Однако при местной анестезии побочные эффекты и осложнения возникают редко и обычно незначительны.Например, вы можете почувствовать некоторую болезненность в месте введения лекарства. В редких случаях может возникнуть аллергическая реакция на анестетик.
При местной анестезии побочные эффекты и осложнения возникают редко и обычно незначительны.
Есть некоторые процедуры, которые нельзя выполнять без общей анестезии или седативных препаратов. Для других процедур может потребоваться анестезия, которая вызывает онемение большей части тела, например, ниже талии. Это называется регионарной анестезией и используется для таких процедур, как кесарево сечение, также называемое кесаревым сечением.
Но для многих процедур ваш врач порекомендует местный анестетик. Для других у вас может быть выбор. Если вы предпочитаете не принимать седативные препараты, спросите своего хирурга или врача-анестезиолога, можно ли безопасно и комфортно провести вашу процедуру под местной анестезией. Вы не только выздоровеете и быстрее вернетесь домой, но и эта процедура будет дешевле.
Иногда местная анестезия сочетается с седацией.
Врачи-анестезиологи привержены обеспечению безопасности пациентов и высококачественной помощи, а также обладают необходимыми знаниями для понимания и лечения всего человеческого тела.
,