Прямое переливание крови: показания и противопоказания
Трансфузия — метод лечения путем переливания крови. Прямое переливание крови в современной медицине применяется редко и в исключительных случаях. Уже в начале XX века был создан первый институт переливания крови (г. Москва, Гематологический научный центр РАМН). В 30-х годах на базе Центрального областного Ленинградского института переливания крови были выявлены перспективы использования не только цельной массы, но и отдельных фракций, в особенности плазмы, а также были получены первые коллоидные кровезаменители.
Виды гемотрансфузии

 В клинической практике существует ряд способов лечения: прямое переливание крови, непрямое, обменное и аутогемотрансфузия.
В клинической практике существует ряд способов лечения: прямое переливание крови, непрямое, обменное и аутогемотрансфузия.Наиболее распространенный метод – непрямое переливание компонентов: свежезамороженной плазмы, тромбоцитной, эритроцитной и лейкоцитной масс. Чаще всего их вводят внутривенно, используя специальную стерильную систему, которая подсоединена контейнеру с транфузионным материалом. Известны также методы внутриаортального, костного и внутриартериальных путей ввода эритроцитного компонента.
Новорожденным детям при тяжелых формах желтухи назначается заменное переливание крови: https://krasnayakrov.ru/donorstvo/perelivanie-krovi-u-detei.html
Путь обменного переливания осуществляется способом удаления крови больного и параллельного введения донорской в том же объеме. Такой вид лечения применяется в случае глубокой токсикации (яды, продукты распада тканей, геомолиз). Чаще всего применение этого способа показано для лечения новорожденных при гемолитической болезни. Во избежание осложнений, которые провоцируются цитратом натрия, находящимся в заготовленной крови, дополнительно практикуется добавление 10% хлорида или глюконата кальция в необходимых пропорциях (10 мл на литр).
Наиболее безопасный способ п.к.– аутогемотрансфузия, так как в данном случае материалом для введения служит предварительно заготовленная кровь самого пациента. Поэтапно консервируется большой объем (около 800 мл) и при необходимости во время операционного вмешательства осуществляется подача в организм. При аутогемотрансфузии исключается перенос вирусных инфекционных заболеваний, что возможно в случае поступления донорской массы.
Показания к прямому переливанию крови
В наши дни четких и общепризнанных критериев для определения категорического применения прямого переливания нет. С большой вероятностью можно определить только некоторые клинические проблемы и заболевания:
- при больших кровопотерях больных гемофилией, в случаях отсутствия специальных гемофильных препаратов;
- при тромбоцитопении, фибролизе, афибриногенемии – нарушении системы работы свертывания крови, при безуспешности проведения гемостатического лечения;
- отсутствие консервированных фракций и цельной массы;
- в случае травматического шока, сопровождающегося высокими кровопотерями и отсутствием эффекта от переливания заготовленного консервированного материала.
Применение этого метода также допустимо при заболеваниях лучевой болезнью, аплазии кроветворения, сепсисе и стафилококковой пневмонии у детей.
Перечень показаний и противопоказаний к переливанию крови: https://krasnayakrov.ru/donorstvo/pokazaniya-i-protivopakazaniya-pri-perelivanii.html
Противопоказания прямой трансфузии

 Прямое переливание крови недопустимо в следующих случаях:
Прямое переливание крови недопустимо в следующих случаях:- Отсутствие должного медицинского оснащения и специалистов, способных провести процедуру.
- Медицинских анализов на предмет заболеваний донора.
- Наличие острых вирусных или инфекционных заболеваний обоих участников процедуры (донора и реципиента). Это не касается детей с гнойно-септическими заболеваниями, когда подача материала осуществляется малыми дозами по 50 мл посредством шприца.
Вся процедура происходит в специализированных медцентрах, в которых осуществляется медицинское освидетельствование как донора, так и реципиента.
Каким должен быть донор?
В первую очередь донорами могут стать люди в возрасте от 18 до 45 лет, обладающих физически крепким здоровьем. Такие люди могут пополнить ряды добровольцев, желающих просто помочь ближнему, или помогают за вознаграждение. В специализированных отделениях зачастую имеется кадровый резерв, готовый предоставить помощь пострадавшему в случае острой необходимости. Главным условием для донора является его предварительный медицинский осмотр и клинический анализ на предмет отсутствия таких заболеваний как сифилис, СПИД, гепатит В.
Перед процедурой донору предоставляется сладкий чай и хлеб из белой муки, а после показан сытный обед, который обычно предоставляется клиникой бесплатно. Также показан отдых, для чего администрация медучреждения выдает справку об освобождении от трудовой деятельности на один день для предоставления руководству компании.
О правилах донорства и нормах сдачи крови: https://krasnayakrov.ru/donorstvo/pravila-perelivaniya-krovi.html
Условия эксфузии
Прямое переливание крови невозможно без клинических анализов реципиента и донора. Лечащий врач, независимо от предварительных данных и записей в медкнижке, обязан провести следующие исследования:
- определить группу реципиента и донора по системе АВ0;
- провести необходимый сравнительный анализ биологической совместимости группы и резус-фактора больного и донора;
- осуществить биологическую пробу.
Допустима подача цельной трансфузиальной среды только с идентичной группой и резус-фактором. Исключения составляют подача резус-отрицательной группы (I) больному с любой группой и резусом в объеме до 500 мл. Резус-отрицательные А(II) и В(III) можно также переливать реципиенту с АВ (IV) , как с отрицательным, так и с положительным резусом. Что касается больного с АВ (IV) положительным резус-фактором, то ему подходит любая из групп.
В случае несовместимости у пациента наблюдаются осложнения: нарушения обменных процессов, функционирования почек и печени, гемотрансфузионный шок, сбой работы сердечно сосудистой, нервной систем, работы органов пищеварения, проблемы с дыханием и кроветворения. Острый сосудистый гемолиз (распад эритроцитов) приводит к длительной анемии (2-3 месяца). Также возможны иного вида реакции: аллергические, анафилактические, пирогенные и антигенные, которые требуют незамедлительного медикаментозного лечения.
Методы осуществления трансфузии
Для осуществления прямого переливания должны быть стерильные пункты или операционные. Существует несколько способов передачи трансфузиальной среды.
- С помощью шприца и резиновой трубки доктором и ассистентом осуществляется поэтапная передача крови. Т-образные адаптеры позволяют без замены шприца провести всю процедуру. Для начала пациенту вливают хлорид натрия, в то же время медсестра делает шприцом забор материала у донора, куда добавляют 2 мл 4% цитрата натрия, чтобы кровь не свертывалась. После подачи первыми тремя шприцами с перерывами в 2-5 минут, если отмечена положительная реакция, постепенно подается чистый материал. Это необходимо для адаптации больного и проверки на совместимость. Работа делается синхронно.
- Наиболее популярным аппаратом для переливания является ПКП-210, который оснащен роликовым насосом с ручным регулированием. Синусоидальный ход трансфузиальной среды от вен донора к венам реципиента производится по синусоидальной схеме. Для этого также необходимо сделать биологическую пробу с ускоренным темпом переливания по 20-25 мл и замедлением после каждой подачи. С помощью аппарата удается перелить 50-75 мл в минуту. Осложнения могут возникнуть в случае свертывания крови и появления тромбов, которые способствуют появлению эмболии легочной артерии. Современные материалы позволяют минимизировать угрозу этого фактора (трубки для подачи массы силиконизированы изнутри).
показания, противопоказания, требования к донору
Виды переливания крови
Различают прямые виды переливания крови, а также непрямые, обменные, обратные. Наиболее распространённым видом переливания крови является внутривенная непрямая трансфузия отдельных компонентов: эритроцитов, тромбоцитов, лейкоцитов, замороженной плазмы крови. Разработаны способы введения массы эритроцитов через аорту, артерии и кости. Обменное переливание крови заключается в удалении собственной крови пациента при одновременном введении такого же количества донорской крови. Этот способ, чаще всего, применяют при тяжёлой интоксикации новорождённых.
Термин «цитратная кровь» означает, что во избежание свёртывания, её обрабатывают раствором лимоннокислого(цитрата) натрия.Именно это вещество и провоцирует у больного проблемы при переливании крови. Чтобы избежать цитратного отравления, в каждый литр крови добавляют 10 мл 10% раствора глюконата кальция, либо его хлорида. Самым безопасным считается переливание крови самого пациента.
В несколько приёмов заготавливается до 800 мл крови, которая подаётся в организм по мере надобности во время операции. Такой приём называется аутогемотрансфузией. Безопасность заключается в том, что такая кровь лишена вирусных инфекций, которые могут присутствовать в крови донора.
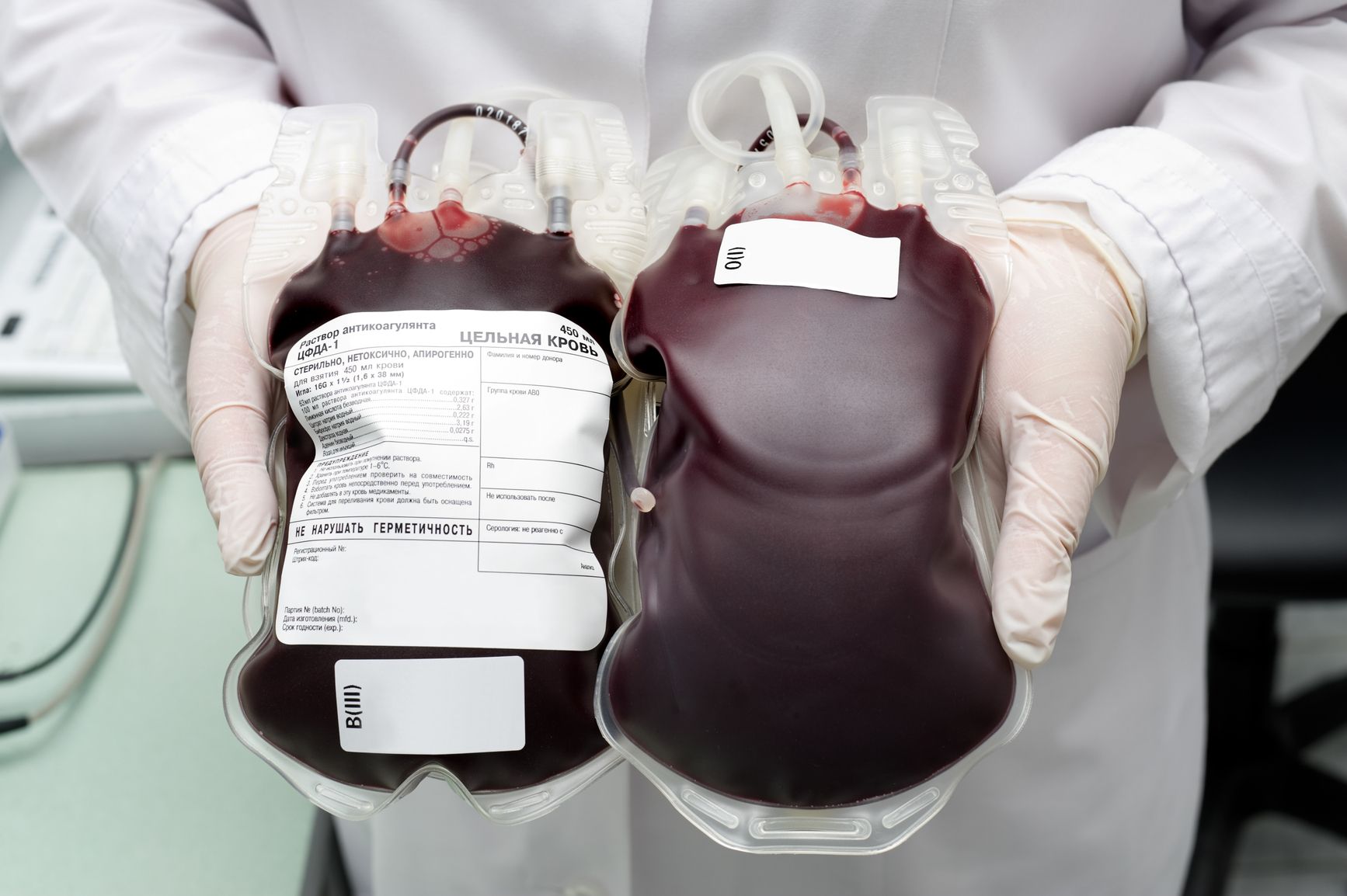 Заготовка крови
Заготовка кровиПоказания
Прямое переливание крови человека практикуют в том случае, когда возможность лечения другими способами исчерпана. Не существует чётких и общепринятых показаний для назначения обязательного непосредственного переливания.
Клинические осложнения, при которых прямое кровопереливание показано, известны:
Непосредственного переливания не удаётся миновать, если меры по остановке кровотечения не дают положительного результата.
Прямое переливание крови может быть показано при неудаче в применении консервированной крови при травматическом шоке с тяжелым кровотечением.
К непосредственному переливанию приходится прибегать в случае неудачной организации работы хирургического отделения: дефицит или отсутствие тех или иных компонентов. Врач может назначить прямую гемотрансфузию в случае лучевой болезни, стафилококковой пневмонии малолетних, сепсисе крови, при тяжёлых нарушениях кроветворения
Противопоказания
Прямое переливание крови имеет такие противопоказания как, если нет оборудования и квалифицированных специалистов для обеспечения данной процедуры. Если у донора и реципиента крови диагностированы инфекционные заболевания. Это правило не распространяется на детей, страдающих гнойными или септическими болезнями, если кровь переливается в небольших количествах, не более 50 мл при помощи шприца.
Кровепереливание не проводят при обострённом инфаркте миокарда , туберкулёзе в активной форме, сердечной и сосудистой недостаточности в острой форме.
Требования к донору
Возраст донора не менее 18 лет, вес 50 и более кг, крепкое здоровье. Донору кровушки следует пройти предварительный осмотр, иметь отрицательный диагноз на СПИД, сифилис, гепатит С и другие болезни.
 Донор должен иметь крепкое здоровье
Донор должен иметь крепкое здоровьеНе рекомендуется сдавать кровь натощак. Донор обязан позавтракать, при этом пища должна быть лёгкой и нежирной, например, сладкий чай с белым хлебом. После сдачи крови, донора следует сытно накормить за счёт медицинского учреждения. После сдачи крови донору показан отдых.
В медицинских учреждениях по переливанию крови практикуется создание кадрового резерва, который готов предоставить свои услуги в чрезвычайных ситуациях.
Условия забора крови
Прямое переливание крови проводить нельзя, если отсутствуют анализы того, кто сдаёт кровь и того, кто её получает. Врач, закреплённый за больным, вне зависимости о записей в медицинской книжке, отвечает за проведение процедуры определения группы крови и отдающего кровь, и получающего её, согласно методике АВ0. Важно определить совместимость крови обоих участников гемотрансфузии по резусу и группе. Требуется провести биологическую пробу. Обязательным условием для проведения трансфузии является полное совпадение группы крови и резус-фактора крови у донора и пациента.
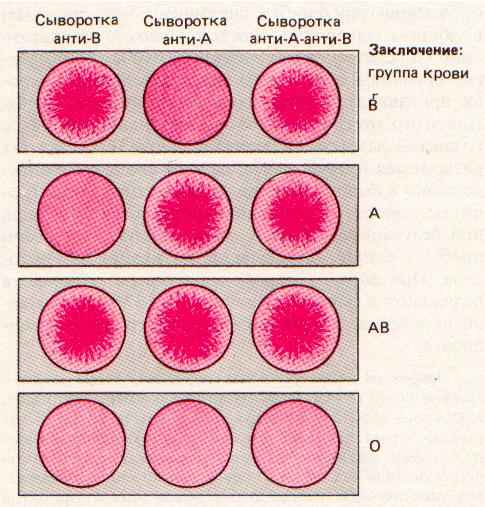 Сыворотки групп крови
Сыворотки групп кровиКогда-то общепринятым было утверждение об универсальности для всех групп крови группы А с отрицательным Rh. Это утверждение было опровергнуто, когда были открыты гемоагглютиногены.
Тем не менее, в медицинской литературе, до сих пор сообщается о допустимости переливания универсальной крови. При несовместимости крови у реципиента нарушается метаболизм, поражаются почки и печень. Переливание несовместимой крови может спровоцировать шок, нарушение работы нервной системы, органов дыхания, пищеварения, кроветворения. Одним из наиболее частых осложнений является гемолиз крови, то есть, разрушение эритроцитов. В результате у больного появляется ещё одно заболевание-анемия, лечение которого может занять месяцы. При несовместимости переливаемой крови не исключены ситуации, требующие оказания немедленной лечебной помощи.
Способы проведения
Для процедуры переливания крови необходимы помещения, в которых обеспечивается возможность проведения трансфузии в стерильных условиях.
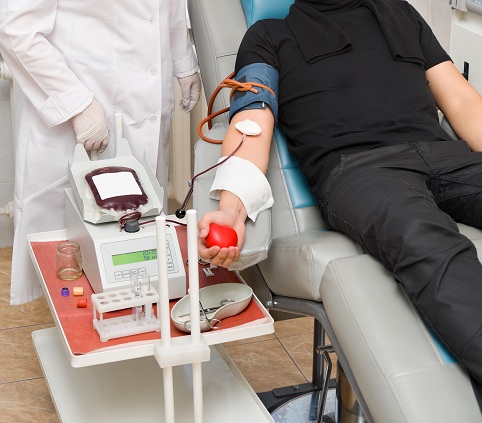 Процедура гемотрансфузии
Процедура гемотрансфузииОбычно применяют следующие способы:
- при помощи шприца, трубки из резины, врач и ассистент проводят поэтапную подачу крови. Используют переходники Т-образной формы, что позволяет проводить всю процедуру одним шприцом, без замены. Предварительно реципиенту вводят раствор хлорида натрия, одновременно, медсестра отбирает кровь у донора. Чтобы кровь не свернулась, её разбавляют 2 мл лимоннокислого натрия 4%;
- посредством пробной трёхкратной подачи шприцами, с паузами от двух до пяти минут. Если нет негативной реакции со стороны реципиента, мало-помалу подаётся новый материал. В этом и заключается биологическая проба на совместимость. Заодно, происходит адаптация пациента к донорской крови. Для проведения такой процедуры широко используется устройство для переливания марки ПКП210, оснащённое удобным для пользователя роликовым насосом ручной регулировки. Синусоидальная схема предусматривает ход переливаемой крови от вен отдающего к аналогичным сосудам принимающего.
Предварительно проводят биопробу с ускорением переливания в количестве по 25 кубиков и последующим замедлением. Таким образом удаётся перекачать до 75 мл/мин. В случае образования тромбов не исключены осложнения, проявляющиеся в форме эмболии артерий в лёких. Самое неприятное осложнение в таких случаях-это образование сгустков крови, которые могут закупорить артерии лёгких. Внутренняя поверхность трубок, подающих кровь, покрыта силиконом, что предотвращает свёртывание крови.
ПЕРЕЛИВАНИЕ крови прямое
ПЕРЕЛИВАНИЕ крови прямое, haemotransfusio directa — трансфузия крови, которую производят посредством ее перекачивания непосредственно от донора к реципиенту без предварительной консервации и стабилизации.
В современной медицине к прямому переливанию крови прибегают очень редко. В большинстве случаев среди показаний к применению прямого переливания крови отмечают:
- длительное, неподдающиеся гемостатической терапии кровотечение, у пациентов больных гемофилией.
- нарушения свертывающей системы крови, особенно при остром фибринолизе, тромбоцитопении, афибриногенемии, а также после массивной гемотрансфузии. Заболевания системы крови также являются показаниями к применению прямого переливания крови.
- травматический шок III степени в сочетании с кровопотерей более 25—50% и отсутствием эффекта от непрямого переливания крови.
Перед тем как приступить к прямому переливанию крови, донор проходит тщательное обследование. Во-первых, выясняется групповая принадлежность и резус-фактор, как донора, так и реципиента. Во-вторых, в обязательном порядке проводят биологическую пробу, которая также должна выявить, совместима ли кровь донора и реципиента. Помимо этого обязательно тестируют кровь донора на отсутствие вирусных и прочих заболеваний. Лишь после этого назначают переливание крови.
Прямое переливание крови осуществляется посредством шприца или специального аппарата.
Прямое переливание крови при помощи шприцов
Донор ложиться на каталку, которая устанавливается рядом с кроватью пациента-реципиента или рядом с операционным столом. Между столом и каталкой ставят столик с инструментами, который накрывают предварительно, стерильной простынею. На стол кладут двадцать-сорок шприцев емкостью по 20 миллилитров, специальные иглы, предназначенные для венепункции с резиновыми трубками, надетыми на их павильоны, стерильные марлевые шарики, а также стерильные зажимы.
Операция проводится медсестрой и врачом. Пациенту перед началом процедуры налаживают внутривенное вливание изотонического раствора хлорида натрия. Кровь, предназначенная для переливания, набирается в шприц, а затем пережимается резиновой трубкой, после чего вливается в вену больного. Сестра набирает в шприц кровь, пережимает резиновую трубку зажимом и передает шприц врачу, который вливает кровь в вену больного. В то время как врач вводит кровь реципиенту, медсестра набирает второй шприц. Работу необходимо осуществлять синхронно.
В случае применения системы используют аппарат ПКП-210, который снабжен роликовым насосом с ручным приводом. Систему используют в соответствии с инструкцией.
Осложнения после прямого переливания
Любая процедура по трансфузии крови является ответственной и не всегда безопасной процедурой. Прямое переливание крови сопряжено с рядом опасностей, которые обусловлены двумя важными факторами, а именно:
- биологическое действие донорской крови на организм реципиента,
- технические погрешности в проведении самой операции.
Среди осложнений, которые связаны непосредственно с самим методом переливания крови, стоит отметить свертывание крови в системе, прямо во время переливания. Для того чтобы предупредить данное осложнение широко применяются аппараты, которые обеспечивают непрерывный ток крови. Помимо этого широко используют дренажные трубки с силиконовым внутренним покрытием, что значительно снижает риск образования в них тромбов.
Если кровь начинает свертываться в системе, то появляется опасность эмболии легочной артерии при проталкивании сгустка из аппарата в сосудистое русло реципиента.
Данное осложнение дает о себе знать незамедлительно, пациент жалуется на сильные боли в груди, при этом отмечается нехватка воздуха. Помимо этого наблюдают резкое падение давления, чувство тревоги, страх перед смертью, возбуждение и повышенная потливость. Меняется цвет кожных покровов, в особенности в области шеи, лица, груди, набухают шейные вены.
В случае возникновения подобного осложнения, трансфузию крови необходимо немедленно остановить. Более того, необходимо в срочном порядке ввести внутривенно раствор промедола в дозе 1 мл 1-2% (10-20 кг) и атропина — 0,3-0,5 мл.
Часто при эмболии легочной артерии внутривенно вводятся нейролептики — дегидробензперидол и фентанил в дозе 0,05 мл/кг каждого препарата. Для того чтобы предотвратить дыхательную недостаточность, следует провести оксигенотерапию – то есть ингалировать реципиента увлажненным кислородом через носовой катетер или маску.
В большинстве случаев этого хватает для того чтобы вывести больного из тяжелого состояния в остром периоде эмболии легочной артерии. Впоследствии назначают применение антикоагулянтов прямого действия, которые препятствуют развитию эмбола, фибринолитических средств (фибринолизин, стрептаза), и способствуют восстановлению проходимости блокированного сосуда.
Помимо легочной существует и воздушная эмболия, которая представляет не меньшую опасность для реципиента. Однако воздушная эмболия вызвана чаще всего нарушениями в технике проведения процедуры трансфузии крови. Для того чтобы этого избежать, необходимо тщательным образом проверять каждую деталь, которая задействована в процессе трансплантации крови.
При воздушной эмболии характерными являются звучные, хлопающие сердечные тоны. В некоторых случаях резко могут быть выражены гемодинамические нарушения. В случае попадания в кровь более 3 мл воздуха может внезапно прекратиться кровообращение, что требует проведения неотложных реанимационных мероприятий.
Прямое переливание крови применялось практически сразу после начала переливания крови в целом. Однако в современной медицине, все большее предпочтение отдается непрямому переливанию крови, и связано это в первую очередь с тем, что прямая трансфузия не всегда возможна, с ней возникают определенные трудности и т.д.
I. Прямое (непосредственное) переливание крови. Переливание крови
Редкие невестки могут похвастаться, что у них ровные и дружеские отношения со свекровью. Обычно случается с точностью до наоборот
Библиотека Хирургия Переливание крови, виды, прямое и непрямое переливание кровиВиды переливания крови. Выделяют четыре вида переливания крови: прямое, непрямое, обратное и обменно-замещающее.
Прямое переливание крови. При данном виде переливания кровь специальной аппаратурой вводится непосредственно от донора пострадавшему. Прямое переливание осуществить технически трудно, и поэтому применяется редко.
Непрямое переливание крови. Это гемотрансфузия, при которой донор и больной разобщены во времени. Кровь от донора предварительно забирают в пластмассовые мешки емкостью 250 и 500 мл, в которых находится стабилизирующий раствор, препятствующий свертыванию крови и выпадению сгустков.
Кровь хранят в холодильниках, строго поддерживая +4°С.
По месту введения непрямое переливание крови бывает внутривенное, внутриартериальное, внутрикостное. По быстроте введения различают струйный и капельный способы.
Обратное переливание крови (реинфузия). В данном случае для переливания используется собственная кровь больного, излившаяся в серозные полости (грудную, брюшную).
Обменно-замещающее переливание крови. Состоит в кровопускании и переливании консервированной крови небольшими порциями (200-300 мл).
В.П. Дядичкин
«Переливание крови, виды, прямое и непрямое переливание крови» статья из раздела
Непосредственное переливание крови от донора реципиенту применяют редко. Показаниями к нему служат: 1) длительные, не поддающиеся гемостатической терапии кровотечения у больных, страдающих гемофилией; 2) нарушения свёртывающей системы крови (острый фибринолиз, тромбоцитопения, афибриногенемия) после массивной гемотрансфузии и при заболеваниях системы крови; 3) травматический шок III степени в сочетании с кровопотерей более 25-50% ОЦК и отсутствием эффекта от переливания консервированной крови.
Донора для прямого переливания обследуют на станции переливания крови. Непосредственно перед переливанием определяют групповую и резус-принадлежность донора и реципиента, проводят пробы на групповую совместимость и по Rh-фактору, биологическую пробу в начале переливания. Осуществляют переливание с помощью шприца или аппарата. Используют 20-40 шприцев ёмкостью 20 мл, иглы для венепункции с резиновыми трубками, надетыми на их павильоны, стерильные марлевые шарики, стерильные зажимы типа зажимов Бильрота. Операцию выполняют врач и медицинская сестра. Сестра набирает в шприц кровь из вены донора, пережимает резиновую трубку зажимом и передает шприц врачу, который вливает кровь в вену больного (рис. 39). В это время сестра набирает кровь в новый шприц. Работа осуществляется синхронно. В первые 3 шприца перед переливанием набирают по 2 мл 4% раствора цитрата натрия для предупреждения свёртывания крови, и кровь из этих шприцев вводят медленно (один шприц за 2 мин). Таким образом выполняют биологическую пробу.
Для переливания крови используют также специальные аппараты.
Содержание
Трансфузия крови – это введение внутрь организма цельной крови или ее компонентов (плазмы, эритроцитов). Делается это при многих заболеваниях. В таких сферах, как онкология, общая хирургия и патология новорожденных, сложно обходится без этой процедуры. Узнайте, в каких случаях и как переливают кровь.
Правила переливания крови
Многие люди не знают, что такое гемотрансфузия и как происходит эта процедура. Лечение человека таким методом начинает свою историю далеко в древности. Лекари Средневековья широко практиковали такую терапию, но не всегда успешно. Свою современную историю гемотрансфузиология начинает в 20 веке благодаря бурному развитию медицины. Этому поспособствовало выявление у человека резус-фактора.
Ученые разработали методики консервирования плазмы, создали кровезаменители. Широко используемые компоненты крови для переливания получили свое признание во многих отраслях медицины. Одно из направлений трансфузиологии – плазмотрансфузия, ее принцип базируется на введении в организм пациента свежезамороженной плазмы. Гемотрансфузионный метод лечения требует ответственного подхода. Чтобы избежать опасных последствий, существуют правила переливания крови:
1. Гемотрансфузия должна проходить в асептической среде.
2. Перед процедурой, вне зависимости от ранее известных данных, врач лично должен провести такие исследования:
- определение групповой принадлежности по АВ0 системе;
- определение резус-фактора;
- проверить, совместим ли донор и реципиент.
3. Запрещается использование материала, который не прошел исследование на СПИД, сифилис и сывороточный гепатит.
4. Масса взятого материала за один раз не должна быть свыше 500 мл. Взвесить его должен врач. Храниться он может при температуре 4-9 градусов 21 день.
5. Новорожденным процедура проводится с учетом индивидуальной дозировки.
Совместимость групп крови при переливании
Основные правила трансфузии предусматривают строгое переливание крови по группам. Существуют специальные схемы и таблицы совмещения доноров и реципиентов. По системе Rh (резус-фактора) кровь подразделяется на положительную и отрицательную. Человеку, имеющему Rh+, можно давать Rh-, но не наоборот, иначе это приведет к склеиванию эритроцитов. Наглядно наличие системы АВ0 демонстрирует таблица:
Агглютиногены | Агглютинины | |
Исходя из этого, можно определить основные закономерности гемотрансфузии. Человек, имеющий О (I) группу, является универсальным донором. Наличие АВ (IV) группы свидетельствует, что обладатель – универсальный реципиент, ему можно делать вливание материала любой группы. Обладателям А (II) можно переливать О (I) и А (II), а людям имеющим В (III) – О (I) и В (III).
Техника переливания крови
Распространенный метод лечения различных заболеваний – это непрямая трансфузия свежемороженой крови, плазмы, тромбоцитарной и эритроцитарной массы. Очень важно провести процедуру правильно, строго по утвержденны
Прямое переливание крови — Студопедия
Прямым переливанием крови называется непосредственное переливание крови от донора реципиенту, при этом в организм больного поступает неизмененная цельная кровь без всяких добавок, связанных со стабилизацией (консервацией) крови. Прямая гемотрансфузия осуществляется с соблюдением всех правил переливания консервированной крови.
Этот метод применяется по специальным показаниям, чаще, когда у больного нарушена свертывающая система крови и имеется продолжающееся кровотечение. Это может иметь место при гемофилии, фибринолизе или гипокоагуляции, связанной с такими заболеваниями, как гипопластическая анемия, тромбоцитопатия.
Прямое переливание крови полностью сохраняет все факторы свертывающей системы и способствует остановке кровотечения у реципиента. Прямое переливание крови оказалось высокоэффективным при проведении операции обменной гемотрансфузии у тяжело обожженных пациентов.
Прямая гемотрансфузия имеет ряд отрицательных сторон: она технически более сложна; необходима укладка донора рядом с больным, что психологически может быть отрицательным моментом; кроме того, имеется опасность инфицирования донора в случае наличия инфекционного заболевания у реципиента, так как их сосудистые системы фактически соединяются трубками аппаратуры.
С позиции современной трансфузиологии этот способ переливания крови следует считать резервным, и прибегать к нему надо лишь тогда, когда невозможно корригировать свертывающую систему крови реципиента иным способом (введением антигемофильного глобулина, фибриногена, тромбоцитной массы, криопреципитата).
Прямое переливание крови можно осуществлять с помощью специальных аппаратов или шприцами.
Аппаратный способ прямой гемотрансфузии.
Существуют специальные аппараты (ПКП-210, ПКПУ), в которых для непрерывного перекачивания крови используются пальчиковые насосы. При этом сосудистая система донора и реципиента соединены непрерывной трубкой, проходящей через этот насос, что как раз является отрицательным моментом в плане заражения донора, при наличии скрытого инфекционного заболевания у реципиента. Поэтому этим способом в настоящее время практически не пользуются. Более безопасным является шприцевой способ.
Шприцевой способ прямой гемотрансфузии.
Прямое переливание крови этим способом осуществляется с соблюдением всех правил асептики при выполнении операций. Переливание крови осуществляет врач и медицинская сестра, которая забирает шприцем (20 мл) кровь из вены донора и передает его врачу, а он вливает кровь в вену больного. В целях безопасности донора, каждая порция взятия крови осуществляется новым шприцем, поэтому для проведения прямой гемотрансфузии требуется большое их количество (20-40 штук).
В три первые порции взятой крови в шприцы предварительно набирают 2 мл 4% цитрата натрия, так как эти порции вводятся медленно, с интервалом в три минуты (биологическая проба), поэтому необходимо предупредить свертывание крови. В процессе такого переливания происходит постоянное подключение и отключение шприцев от игл, введенных в вену, поэтому между шприцем и иглой должна быть трубка, которая на эти периоды пережимается зажимом. Прямое переливание крови шприцевым способом должно выполняться без торопливости, ритмично. Кровь забирается от донора и вводится реципиенту струйно, плавным нажатием на поршень шприца.
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ «ПРЯМОЕ ПЕРЕЛИВАНИЕ КРОВИ»(УТВ. МИНЗДРАВОМ СССР
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ СССР
ГЛАВНОЕ УПРАВЛЕНИЕ ЛЕЧЕБНО —
ПРОФИЛАКТИЧЕСКОЙ ПОМОЩИ
«УТВЕРЖДАЮ»
Зам. начальника Главного управления
лечебно — профилактической помощи
Министерства здравоохранения СССР
Л.Л.УРБАНОВИЧ
16 марта 1976 г.
ПРЯМОЕ
ПЕРЕЛИВАНИЕ КРОВИ
(МЕТОДИЧЕСКИЕ
РЕКОМЕНДАЦИИ)
Метод прямого переливания
крови с лечебной целью применялся еще на
ранних этапах развития клинической
трансфузиологии. По определению
С.И.Спасокукоцкого прямое переливание
крови есть «переливание чистой, ни с чем не
смешанной, теплой и неповрежденной травмой
крови, совершаемое до наступления начала
свертывания».
Разработка методов
консервирования крови и определенные
трудности прямой трансфузии послужили
причиной почти полного отказа от метода
прямого переливания крови и создали основу
для всестороннего совершенствования
методов переливания крови, заготовленной
заранее. В настоящее время переливание
консервированной крови и ее компонентов
доминирует в клинической практике всего
мира.
Современные методы
консервирования крови на определенный
период времени позволяют сохранить ее
биологические свойства. Но хорошо известно,
что в процессе хранения кровь сравнительно
быстро утрачивает некоторые свои важные
лечебные качества. Это не снижает в целом
высокой терапевтической, ценности
переливаний консервированной крови.
Однако, как свидетельствует клинический
опыт, в ряде случаев, особенно при тяжелых
расстройствах гемостаза, прямое
переливание крови оказывается более
эффективным. Поэтому, несмотря на некоторую
громоздкость метода и определенные
организационные трудности, в последнее
время вновь возродился интерес к методу
прямого переливания крови.
ПОКАЗАНИЯ И
ПРОТИВОПОКАЗАНИЯ К ПРЯМОМУ ПЕРЕЛИВАНИЮ
КРОВИ
В настоящее время показания к
прямому переливанию крови нельзя считать
четко сформулированными и общепризнанными.
По мере накопления опыта и
совершенствования техники прямой
гемотрансфузии область применения этого
метода лечения будет, вероятно, меняться.
Абсолютными показаниями к прямому
переливанию крови являются:
1.
Безуспешность комплексной гемостатической
терапии
при острых
афибриногенемических, фибринолитических
кровотечениях;
2. Отсутствие и
невозможность получения консервированной
крови при необходимости экстренного
восполнения массивной кровопотери;
3.
Кровотечение у больных гемофилией при
отсутствии и невозможности получения
антигемофильных препаратов плазмы.
Прямые переливания крови можно признать
относительно показанными при:
1.
Лучевой болезни;
2. При аплазии
кроветворения любой другой этиологии;
3. При гнойных заболеваниях
(стафилококковая пневмония, сепсис) у
детей.
Прямое переливание крови
противопоказано:
1. При наличии острых
или хронических инфекционных, вирусных и
рикетсиозных заболеваний как у донора, так
и у реципиента.
Следует считать
недопустимым прямое переливание крови при
ожоговой болезни в токсикосептической
стадии, при наличии у больного гнойной
хирургической инфекции, септицемии, при так
называемом раневом истощении.
Исключение может составлять прямое
переливание крови у новорожденных и детей
младшего возраста с гнойно — септическими
заболеваниями, у которых переливание
осуществляется шприцом в объеме не более 50
мл, когда исключается общая коммуникация
кровеносного русла донора и реципиента.
2. От доноров, не подвергшихся медицинскому
освидетельствованию;
3. При отсутствии
должного оснащения и подготовленных
специалистов, способных осуществить прямое
переливание крови.
ДОНОРЫ
Донором для
прямого переливания крови может стать
человек не моложе 18 лет, согласившийся
добровольно дать свою кровь, у которого при
медицинском освидетельствовании не
выявлено противопоказании к даче крови.
Для прямого переливания крови желательно
привлекать лиц не старше 40-45 лет, физически
крепких, что может иметь определенное психо
— терапевтическое действие на больных
реципиентов.
В качестве донора для
прямого переливания крови могут
привлекаться кадровые и безвозмездные
доноры станции или отделения переливания
крови, сослуживцы и родственники больного,
а также сотрудники лечебного учреждения, в
котором производится прямое переливание
крови.
Медицинское
освидетельствование кадровых и
безвозмездных доноров проводится силами
станции или отделения переливания крови.
Освидетельствование доноров — добровольцев
необходимо проводить также в
специализированных отделениях переливания
крови или на станции переливания крови.
Только при невозможности медицинского
освидетельствования донора в
специализированном лечебном учреждении
службы крови, допустимо
освидетельствование в лечебном учреждении,
готовящем прямое переливание крови.
В
лечебном учреждении, применяющем прямое
переливание крови, целесообразно создать
группу резервных доноров из числа
сотрудников, которых можно было бы
привлекать для дачи крови в экстренных
случаях. Для этого удобно создать
специальную картотеку. В карточке донора
должны быть указаны сроки ч результаты
клинического, гематологического и
серологического обследования, время
последней кроводачи, адрес места
жительства и телефоны. Для исключения
случаев нарушения сроков кроводачи,
сведения о донорах прямого переливания
крови должны концентрироваться в едином
донорском центре.
Реакция Вассермана у
доноров должна проводиться по классической
методике. При срочных показаниях к
гемотрансфузиям исключение сифилиса у
донора допускается с помощью
кардиолипинового антигена (Инструкция
серологического исследования крови
доноров на сифилис в день взятия крови.
Утверждена 6; 16 мая 1970 года. в кн. «Материалы
по вопросам службы крови», М., 1970, с. 45-48).
Без полного медицинского
освидетельствования донора прямое
переливание крови производить недопустимо.
В истории болезни и в тексте записи
проведенной гемотрансфузии обязательно
должны быть указаны фамилия, инициалы и
адрес донора.
Доноры для прямого
переливания крови могут давать кровь
безвозмездно или пользоваться денежной
компенсацией, в установленном порядке,
выплачиваемой станцией переливания крови и
дополнительным оплачиваемым днем отдыха,
предоставляемым администрацией
предприятия, на котором работает донор.
Компенсация предоставляется донору на
основании справки, заверенной печатью
лечебного учреждения, в котором
производилось переливание крови.
Перед
забором крови донору должен быть
предоставлен завтрак из сладкого чая с
белым хлебом, а после эксфузии — бесплатный
обед за счет лечебного учреждения,
производившего взятие крови.
Количество эксфузируемой у каждого донора
крови определяет врач, ориентируясь на
рекомендации положения о совместной работе
органов здравоохранения и общества
Красного Креста и Красного Полумесяца по
вовлечению населения в доноры (1974 г.). При
отсутствии противопоказаний от одного
донора может быть получено не более 450 мл
крови.
ОРГАНИЗАЦИЯ И ОСНАЩЕНИЕ ПРЯМОГО
ПЕРЕЛИВАНИЯ КРОВИ
Прямое переливание
крови должно проводиться в операционной
или в специальном помещении, в котором
поддерживается асептический режим
операционной.
Прямое переливание крови
является ответственной и достаточно
сложной операцией, требующей определенного
технического оснащения и строго соблюдения
ряда методических условий.
Прежде
всего, для проведения прямого переливания
крови необходим аппарат, обеспечивающий
перемещение крови из вены донора в
сосудистое русло реципиента. Простейшим
аппаратом для прямого переливания может
служить 20-граммовый шприц. Однако, при таком
способе переливания всегда существует
опасность тромбирования пункционной иглы
и, что особенно опасно, свертывания крови в
шприце. Поэтому этот способ прямого
переливания крови применим только в
педиатрической практике, когда объем
трансфузии не превышает 20-50 мл.
Простую
систему для прямого переливания крови
можно собрать из двух отрезков резиновой
трубки, которые через стеклянный тройник
соединяют со шприцом. Свободные концы
трубок необходимо снабдить адаптерами для
подключения к инъекционным иглам. Такая
Т-образная система позволяет перелить
достаточный объем крови одним шприцом.
В момент забора крови трубку, идущую к
реципиенту, необходимо пережать зажимом.
После заполнения зажим надо переложить на
трубку со стороны донора и давлением на
поршень шприца ввести кровь реципиенту.
Прерывистый режим работы данной системы
обусловливает частоту свертывания крови в
одной из трубок в период прекращения в ней
тока крови. В связи с этим перелить с
помощью такой системы большие объемы крови
(более 250 мл) удается редко.
В настоящее
время разработаны и применяются в
клинической практике аппараты для прямого
переливания крови, обеспечивающие
непрерывный однонаправленный ток крови в
системе. В этих аппаратах трубка,
соединяющая вену донора с веной реципиента,
продавливается синусоидальными движениями
ряда специальных кулачков, либо роликами
роторного насоса, что и обеспечивает
движение крови от донора к реципиенту.
Такие аппараты производит Томский
приборостроительный завод (аппарат «Томск»)
и Ленинградский завод объединения
«Красногвардеец» (аппарат для прямого
переливания крови, модель 210). Оригинальный
аппарат для прямого переливания крови
разработан И.С.Колесниковым с соавторами.
Аппарат позволяет автоматически
регулировать скорость и объем трансфузии.
Поскольку в настоящее время нет единой
унифицированной системы аппарата для
прямого переливания крови, с этой целью
может быть использована любая из известных
моделей аппарата при условии четкого
понимания принципа его работы и соблюдения
всех правил работы с аппаратом, указанных в
соответствующей инструкции.
Важным
звеном методики прямого переливания крови
является подключение аппарата к венам
донора и реципиента. Опыт показывает, что в
большинстве случаев, пункция вены у донора
не представляет большой сложности.
Значительно труднее бывает пунктировать
вену у реципиента. Надежнее
катетеризировать у реципиента одну из
крупных вен. Для этого прибегают к
оперативному обнажению вены, либо к
чрескожной пункционной катетеризации
одной из центральных вен — бедренной или
подключичной. Попытки чрескожной пункции
периферических вен у анемизированных
больных, как правило, обречены на неудачу.
Итак, для прямого переливания крови
необходимо, как минимум, следующее
оснащение:
1. Аппарат для прямого
переливания крови — 1 шт.
2. Трубки
резиновые или селиконовые стерильные — 2
м
3. Иглы пункционные диаметром 0,8-2,0
мм — 2 шт.
4. Стерильные полотенца
или пеленки — 4 шт.
5. Стерильное
операционное белье (халат, — 2
комплекта
шапочка, маска, резиновые
перчатки)
6. Стерильные сосуды
емкостью 250-500 мл для
физиологического раствора поваренной соли
и
3-4% раствора цитрата натрия,
необходимые для
промывания
аппарата — 2 шт.
В тех
случаях, когда используются клавишные или
роторные насосы, в набор включают только
трубки для систем, так как сами насосы
стерилизации не подлежат.
Для
чрескожной пункции бедренной или
подключичной вены должен быть подготовлен
набор следующих инструментов и
материалов:
1. Игла пункционная
длиной 10-12 см и диаметром
0,5-0,7 мм
— 1 шт.
2. Иглы
инъекционные тонкие длиной 5 см — 2
шт.
3. Шприцы 10 мл —
2 шт.
4. Мандрен — проводник по
внутреннему диаметру
пункционной
иглы длиной 40 см — 1 шт.
5.
Катетеры пластмассовые диаметром 0,6-0,7 мм
длиной 20 см с канюлей для подключения
к системе — 2 шт.
6. Стерильный
перевязочный материал (марлевые
шарики, салфетки)
Помимо специального
инструментария, необходимо два
хирургических стола или две каталки
одинаковой высоты, на которые укладывают
донора и реципиента. Для пункционных
наборов и подготовки аппарата к работе
удобен столик операционной сестры. Руки
донора и реципиента, а также аппарат для
прямого переливания крови располагают на
отдельном манипуляционном столике.
Прежде чем приступить к прямому
переливанию крови, врач, производящий
переливание, обязан лично тщательно
проверить группу крови донора и реципиента
двумя сериями стандартных сывороток. Резус
принадлежность донора и реципиента должна
быть определена заранее в серологической
лаборатории или непосредственно перед
переливанием с помощью стандартной
антирезус — сыворотки.
Трансфузиолог и
его помощник готовятся к прямому
переливанию крови как к операции: тщательно
обрабатывают руки, надевают стерильное
белье. Манипуляционный и сестринский
операционный столы покрывают стерильными
полотенцами. Разворачивают стерильные
наборы для прямого переливания крови,
веносекции и чрескожной катетеризации
центральной вены. На манипуляционном
столике собирают аппарат для прямого
переливания крови и систему трубок
заполняют физиологическим раствором. При
этом следует тщательно следить, чтобы в
трубках аппарата для прямого переливания
крови не оставалось пузырьков воздуха. На
малом сестринском операционном столе
раскладывают наборы для веносекции и
чрескожной пункции центральной вены,
стерильный перевязочный и шовный
материал.
Донора и реципиента
укладывают на равновысоких столах или
каталках, чтобы выбранная для пункции вена
донора была максимально приближена к вене
реципиента, в которую будет производиться
трансфузия.
ТЕХНИКА ПРЯМОГО ПЕРЕЛИВАНИЯ
КРОВИ
Для прямого переливания крови
необходимо надежное канюлирование вен как
у донора, так и у реципиента. Если у донора,
как правило, не возникает затруднений в
проведении венопункций и удается легко
пунктировать подкожную вену на предплечье
или в кубитальной ямке достаточно широкой
иглой, то при тяжелом состоянии реципиента
подобная манипуляция бывает обычно весьма
затруднительной и часто невыполнимой. По
этой причине непосредственную подготовку к
прямому переливанию крови следует начать с
обнажения и катетеризации одной из
подкожных вен, либо с пункционной
катетеризации одной из магистральных вен —
подключичной или бедренной у реципиента.
Техника выполнения веносекции широко
известна и не требует подробного описания.
Наиболее удобны для обнажения вены в
локтевом сгибе, большая подкожная вена
бедра на передневнутренней поверхности в
верхней трети бедра, основная вена плеча в
борозде между дельтовидной и большой
грудной мышцами.
Для проведения
чрескожной катетеризации подключичной
вены больного укладывают на спину. Головной
конец стола опускают. Под плечи больному
подкладывают небольшой валик. Голову
больного поворачивают в сторону,
противоположную приготовленной для
ПРИКАЗ МИНЗДРАВА СССР ОТ 15.03.1976 n 252″О РАЗРЕШЕНИИ К МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ НОВЫХ ЛЕКАРСТВЕННЫХ СРЕДСТВ» »
Медицинское законодательство »
Прямое переливание крови
Непосредственное переливание крови (прямое переливание крови) от донора реципиенту применяют редко. Показаниями к прямым переливаниям крови служат: 1) длительные, неподдающиеся гемостатической терапии кровотечения у больных, страдающих гемофилией; 2) нарушения свертывающей системы крови (острый фибрино-лиз, тромбоцитопения, афибриногенемия), после массивной гемотрансфузии и при заболеваниях системы крови; 3) травматический шок III степени в сочетании с кровопоте-рей более 25—50% ОЦК и отсутствием эффекта от переливаний консервированной крови.
Донора для прямого переливания обследуют на станции переливания крови. Непосредственно перед переливанием определяют групповую и резус-принадлежность донора и реципиента, проводят пробы на групповую совместимость и по резус-фактору, биологическую пробу в начале переливания. Осуществляют переливание с помощью шприца или аппарата.
Прямое переливание крови с помощью шприцев
Донора укладывают на каталку, которую устанавливают рядом с кроватью больного-реципиента или операционным столом. Между столом и каталкой располагают столик для инструментов, накрытый стерильной простыней. На столе располагают 20—40 шприцев емкостью 20 мл, иглы для венепункции с резиновыми трубками, надетыми на их павильоны, стерильные марлевые шарики, стерильные зажимы типа зажимов Бильрота. Операцию осуществляют врач и медицинская сестра. Больному перед прямым переливанием налаживают внутривенное вливание изотонического раствора хлорида натрия. Сестра набирает в шприц кровь, пережимает резиновую трубку зажимом и передает шприц врачу, который вливает кровь в вену больного. В это время сестра набирает кровь в новый шприц (рис. 12). Работа осуществляется синхронно. В первые три шприца перед переливанием набирают по 2 мл 4% раствора цитрата натрия для предупреждения свертывания крови и кровь из этих шприцев вводят медленно (один шприц за 2 мин). Таким образом выполняют биологическую пробу.
Для переливания крови используют также аппарат ПКП-210, снабженный роликовым насосом с ручным приводом. Аппарат применяют в соответствии с инструкцией по его эксплуатации. Биологическая проба осуществляется ускоренным переливанием 20—25 мл крови с трехкратным замедлением после каждой порции. Аппарат ПКП-210 обеспечивает скорость трансфузии 50— 75 мл/мин.
переливание крови | Процедура, причины и осложнения
Скрининг на патогены
В 1970-х годах было обнаружено, что переливание крови представляет значительный риск передачи опасных для жизни вирусов. В течение 1970-х и начала 1980-х годов тестирование доноров на инфекционные маркеры вируса гепатита B (HBV), такие как поверхностный антиген гепатита B (HBsAg) и антитела к так называемому коровому антигену (anti-HBc), значительно снизили риск передачи HBV. Вскоре после этого другой вирус, передаваемый при переливании крови, названный вирусом гепатита С (ВГС), был идентифицирован в качестве основного возбудителя того, что тогда называлось не-А, не-В гепатитом.Люди, инфицированные ВГС, вырабатывают антитела, называемые анти-ВГС, которые можно обнаружить в скрининговых тестах. С 1998 года стало возможным проводить скрининг на наличие нуклеиновых кислот HCV с использованием технологии полимеразной цепной реакции (ПЦР). Эта система молекулярного обнаружения может идентифицировать ВГС у доноров до того, как они продуцируют антитела, а ее использование в эффективных программах скрининга значительно снизило риск передачи ВГС при переливании крови.
Аналогичный прогресс был достигнут в тестировании доноров на наличие вируса иммунодефицита человека (ВИЧ).В начале 1980-х годов, когда стало ясно, что ВИЧ, который вызывает синдром приобретенного иммунодефицита (СПИД), может передаваться через переливание крови, обеспокоенность по поводу безопасности переливания значительно возросла. Однако сегодня все доноры крови проходят тестирование на антитела к ВИЧ, на важный коровый антиген ВИЧ, называемый p24, и на нуклеиновые кислоты ВИЧ. Эти тесты, наряду с соответствующим опросом и скринингом доноров, существенно снизили риск заражения ВИЧ при переливании крови.
В 1980-х годах в крови, используемой для переливания, были обнаружены и другие вирусы. Например, цитомегаловирус (CMV), большой вирус дезоксирибонуклеиновой кислоты (ДНК), содержится в белых кровяных тельцах (лейкоцитах) примерно от 50 до 60 процентов здоровых доноров крови. В целом, ЦМВ не представляет угрозы для реципиентов переливания крови, если их иммунная система не подавлена. Риск передачи ЦМВ был значительно снижен за счет скрининга доноров на антитела к ЦМВ, а также за счет уменьшения лейкоцитов с использованием специальных фильтров для удаления лейкоцитов из компонентов крови.Два других вируса — человеческие Т-клеточные лимфотропные вирусы I и II (HTLV-I и HTLV-II), которые принадлежат к тому же семейству ретровирусов, что и ВИЧ, — похожи на CMV в том, что они, по-видимому, строго связаны с белыми клетками. . Тесты, разработанные в конце 1980-х годов, позволили провести скрининг сывороточных антител к HTLV-I / II и, наряду с уменьшением лейкоцитов, значительно снизили риск передачи HTLV-I / II.
Помимо риска передачи вируса, другие инфекционные агенты могут передаваться при переливании крови.Например, существует риск бактериального заражения компонентов крови. Особенно это касается компонентов тромбоцитов, которые хранятся при комнатной температуре. Бактериальное заражение, хотя и крайне редко, может вызвать лихорадку, шок и смерть, если его не распознать и не лечить на ранней стадии. Использование растворителей и детергентов для обработки плазмы практически устранило риск передачи HBV, HCV, ВИЧ и HTLV-I / II при переливании крови. Этот процесс обработки растворителем и моющим средством, одобренный и лицензированный U.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) стало доступным для центров крови. Однако обработка растворителем-детергентом не действует для всех компонентов крови, включая цельную кровь, эритроциты и концентраты тромбоцитов, поскольку такая обработка может разрушить жизненно важные клеточные компоненты. Ученые работают над разработкой безопасных добавок, способных нейтрализовать или убить вирусы и бактерии.
.прямое переливание крови — это … Что такое прямое переливание крови?
Переливание крови — Вмешательство Пластиковый пакет, содержащий упакованные эритроциты в растворе цитрата, фосфата, декстрозы и аденина (CPDA)… Wikipedia
Переливание крови — Переливание крови или компонентов крови от одного человека (донора) в кровоток другого человека (реципиента). Это может быть сделано в качестве спасательного маневра для замены кровяных телец или продуктов крови, потерянных в результате кровотечения.Переливание… Медицинский словарь
Группа крови — (или группа крови) частично определяется антигенами группы крови ABO, присутствующими в эритроцитах. Группа крови (также называемая группой крови) — это классификация крови, основанная на наличии или отсутствии унаследованных антигенных веществ на…… Wikipedia
Плазма крови — жидкий компонент крови соломенного цвета, в котором обычно находятся во взвешенном состоянии клетки цельной крови.Он составляет около 55% от общего объема крови. Это внутрисосудистая жидкостная часть внеклеточной жидкости (все жидкости тела за пределами…… Wikipedia
Донорство крови — Укажите перенаправления крови сюда. Чтобы узнать о других значениях, см. Сдать кровь (значения). Пиктограмма донорства крови Донорство крови происходит, когда человек добровольно берет кровь и использует ее для переливания или превращения в лекарства с помощью процесса, который называется…… Wikipedia
болезнь крови — Введение любое заболевание крови, вовлекающее эритроциты (эритроциты (эритроциты)), белые кровяные тельца (лейкоциты (лейкоциты)) или тромбоциты (тромбоциты) (тромбоциты) или ткани, в которых они элементы образуют кость… Универсал
группа крови — Мед.любой из различных классов, на которые может быть разделена кровь человека в соответствии с иммунологической совместимостью, основанной на наличии или отсутствии специфических антигенов на эритроцитах. Также называется группой крови. Ср. Система АВО, резус-фактор. [1915 20] * *… Универсал
Кровь — Чтобы узнать о других значениях, см. Кровь (значения). Мазок крови человека: а — эритроциты; б — нейтрофил; в — эозинофил; г — лимфоцит… Википедия
Банк крови — Банк крови — это тайник или банк крови или компонентов крови, собранных в результате сдачи крови, хранимых и сохраненных для последующего использования при переливании крови.Служба переливания крови Большинство больничных банков крови также проводят тесты для определения…… Wikipedia
Заменитель крови — Заменитель крови (также называемый искусственной кровью или суррогатами крови) — это вещество, используемое для имитации и выполнения некоторых функций биологической крови, обычно в смысле переноса кислорода. Они стремятся предоставить альтернативу переливанию крови,…… Википедия
банк крови — Синонимы и родственные слова: резус-фактор, резус-отрицательный, резус-положительный, резус-тип, резус-фактор, рентген, антитела, антиген, артериальная кровь, переливание артериальной крови, кровь, клетки крови, анализ крови, донор крови , центр донорства крови, группа крови, группа крови… Moby Thesaurus
Переливание крови — что нужно знать
- CareNotes
- Переливание крови
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что мне нужно знать о переливании крови?
Переливание крови используется для сдачи крови через капельницу. Вы можете получить только часть крови, например эритроциты, тромбоциты или плазму.Кровь может быть получена от вас и сохранена для использования позже. Вместо этого кровь может быть от другого человека. Сданная кровь проверяется на ВИЧ, гепатит, сифилис, вирус Западного Нила и другие заболевания.
Как подготовиться к переливанию крови?
- Ваш лечащий врач расскажет вам, как подготовиться. Он скажет вам, можно ли вам есть или пить перед переливанием. Спросите, можете ли вы сами поехать домой. Возможно, вам придется устроить поездку.
- Сообщите врачу, если во время переливания крови у вас когда-либо возникали жар, зуд, отек или крапивница.Вам могут назначить лекарства, которые помогут предотвратить аллергическую реакцию.
- Медицинские работники возьмут у вас образец крови. Они проверит, подходит ли вам кровь для переливания. Вы можете заболеть, если ваша иммунная система попытается уничтожить кровь, которая вам не подходит. Это называется реакцией на переливание крови. Обратитесь к своему лечащему врачу за дополнительной информацией о реакциях на переливание крови.
- Переливание может длиться от 1 до 4 часов. Спросите, что вы можете принести в комнату для переливания крови.Возможно, вы сможете есть, читать или смотреть телевизор. Вы также можете сходить в туалет с помощью.
Что происходит при переливании крови?
- Внутривенно введут в крупную вену, обычно в руку. Мешок с кровью висит рядом с вашей кроватью или стулом. Трубка соединит пакет с кровью с вашим IV.
- Врач откроет зажим, чтобы кровь могла попасть в вашу внутривенную вливанию. Переливание крови будет начинаться медленно, чтобы медицинские работники могли следить за признаками реакции.Даже небольшое количество донорской крови может вызвать реакцию. Медицинский работник останется с вами в течение как минимум 15 минут после начала переливания.
- Медицинские работники будут проверять ваши жизненно важные показатели не реже одного раза в час. Сообщите им, если у вас есть признаки реакции, такие как боль, тошнота или зуд. Они немедленно прекратят переливание.
Что происходит после переливания крови?
Возможно, вам потребуется сдать кровь, чтобы убедиться, что ваш организм принял донорскую кровь.После окончания переливания вам придется остаться на некоторое время, чтобы медицинские работники могли следить за признаками реакции. Вы можете почувствовать боль или увидеть синяки рядом с местом в течение нескольких дней после переливания. Приложите лед, чтобы уменьшить боль и отек. Используйте пакет со льдом или положите лед в полиэтиленовый пакет и оберните его полотенцем. Прикладывайте пакет со льдом или завернутый пакет к месту переливания на 20 минут каждый час или в соответствии с указаниями.
Каковы риски переливания крови?
Лихорадка, озноб или легкие аллергические реакции могут возникнуть в течение нескольких часов после переливания.У вас может развиться одышка или другие проблемы с дыханием. Очень редкая аллергическая реакция, называемая анафилаксией, может вызвать шок и остановку дыхания. Некоторые реакции могут произойти через несколько дней или недель. Примеры включают синяки, усталость или слабость. У вас также может появиться реакция при следующей сдаче крови.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать.Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Узнать больше о переливании крови
Сопутствующие препараты
.Переливание крови | NHLBI, NIH
Ваша кровь доставляет кислород и питательные вещества ко всем частям вашего тела. Переливание крови заменяет кровь, потерянную в результате операции или травмы, или обеспечивает ее, если ваше тело не производит кровь должным образом. Вам может потребоваться переливание крови, если у вас анемия, серповидноклеточная анемия, нарушение свертываемости крови, такое как гемофилия, или рак. Людям в критическом состоянии переливание крови может спасти жизнь.
При переливании крови можно вводить четыре типа продуктов крови: цельную кровь, эритроциты, тромбоциты и плазму.Большая часть крови, используемой для переливания, поступает от доноров цельной крови, сдаваемых добровольцами. Человек также может сдать кровь на хранение за несколько недель до операции на случай, если это потребуется.
После того, как врач определит, что вам необходимо переливание крови, он или она проверит вашу кровь, чтобы убедиться, что кровь, которую вы даете, соответствует вашей группе крови. Маленькая игла используется для введения капельницы в один из кровеносных сосудов. По этой линии вы получаете здоровую кровь.Переливание крови обычно занимает от 1 до 4 часов. Вы будете находиться под наблюдением во время и после процедуры.
Переливания крови обычно очень безопасны, поскольку донорская кровь тщательно проверяется, обрабатывается и хранится. Однако существует небольшая вероятность того, что ваше тело может иметь легкую или тяжелую реакцию на донорскую кровь. Другие осложнения могут включать лихорадку, сердечные или легочные осложнения, аллоиммунизацию и редкие, но серьезные реакции, при которых донорские лейкоциты атакуют здоровые ткани вашего тела.У некоторых людей возникают проблемы со здоровьем из-за чрезмерного поступления железа в результате частых переливаний. Также очень мала вероятность заразиться инфекционным заболеванием, таким как гепатит B или C или ВИЧ, при переливании крови. Для ВИЧ этот риск составляет менее одного на 1 миллион. Научные исследования и тщательный медицинский контроль делают доставку донорской крови очень безопасной. Переливание крови — одна из самых распространенных медицинских процедур в стране.
.