Виды ран и способы их обработки
Виды ран и способы их обработки
Нарушение целости кожных покровов, слизистых оболочек, глубжележащих тканей и поверхности внутренних органов в результате механического или иного воздействия называются ранами, открытыми повреждениями.
Различают поверхностные и глубокие раны. Раны могут сопровождаться также внутренним кровотечением в брюшную полость, полость черепа и т. д.
Глубокие раны, при которых повреждаются внутренние оболочки полостей (брюшной, грудной, черепа, суставов), называются проникающими.
Остальные виды ран независимо от их глубины называются непроникающими. Все раны, кроме ран, наносимых стерильным инструментом во время операции, следует считать инфицированными.
Классификация ран. В зависимости от вида оружия и от формы ранящего предмета раны бывают колотые, резаные, рубленые, ушибленные, рваные, размозженные, укушенные, отравленные и огнестрельные.
Колотые раны наносят штыком, ножом, шилом, гвоздем и другими предметами. Для такой раны характерно небольшое раневое отверстие в коже, повреждение тканей, в том числе и внутренних органов, на значительную глубину. Поэтому эти ранения требуют особенно тщательного обследования пострадавшего для уточнения характера и степени травмы.
Рубленые раны наносят топором, шашкой и т. п. Они сходны с резаными, но более глубокие и могут сопровождаться повреждением костей и ушибом окружающих тканей, что снижает их сопротивляемость инфекции и способность к заживлению.
Рваные раны наблюдаются при повреждении тканей крупными предметами с острыми краями, при попадании пострадавшего под колеса транспорта и т.д. У рваных ран неровные края, окружающие ткани, как правило, сильно повреждены, кровотечение сравнительно небольшое, болевые ощущения выражены.
Ушибленные раны сходны с рваными. Они возникают при сильном ударе тупыми предметами, при обвалах, воздействии ударной волны. При обширном повреждении тканей рваные или ушибленные раны называют размозженными.
Рваные, ушибленные и размозженные раны опасны частым развитием раневой инфекции. В медицинской практике эти три разновидности ран обычно объединяют в категорию рвано-ушибленных ран, а более подробная их характеристика используется в случае проведения судебно-медицинского исследования.
Укушенные раны наносятся зубами животных или человека. Течение этих ран чаще, чем других, осложняется развитием острой инфекции, попадающей из ротовой полости. Укушенные раны могут быть заражены вирусом бешенства.
Отравленные раны характеризуются попаданием яда при применении отравляющих веществ, укусе змей, скорпионов и др.
Огнестрельные раны возникают от действия пуль, осколков снарядов, дроби, картечи. Эти раны принято подразделять на пулевые и осколочные.
Пуля или осколок могут попасть в кости скелета, раздробить их на части, а осколки нанести дополнительные повреждения мягких тканей.
При наличии входного и выходного отверстий ранение называют сквозным. Если же ранящий снаряд застревает в теле человека, в тканях, то происходит слепое ранение. Чаще такие ранения встречаются среди осколочных.
Пуля или осколок могут повредить кожу и расположенные под ней ткани, не проникая в их глубину. В этом случае ранения называют касательными. Они обычно не имеют раневого канала и зияют.
Если ранящий предмет при ранении проникает в какую-либо полость тела (например, в брюшную), ранение называют проникающим, когда такой предмет в полость тела не проникает – непроникающим. Проникающие ранения черепа, груди и живота, как правило, опасны для жизни.
Когда у человека имеется одновременно несколько ран в пределах одной анатомической области, то такие ранения являются множественными. Если повреждается сразу несколько анатомических областей, то ранение называют сочетанным. В военно-полевой хирургии и хирургии повреждений выделяется семь областей человеческого тела: голова, шея, грудь, живот, таз, позвоночник, конечности. Если пострадавший получил травму, связанную с одновременным воздействием различных поражающих факторов (механического, термического, радиационного, химического) одного или нескольких видов оружия, то поражение является комбинированным.
В современной войне комбинированные поражения будут занимать большой удельный вес в структуре санитарных потерь. Предполагается, что при этом будут преобладать радиационные поражения, часто ожоги в сочетании с механическими травмами и радиационными поражениями.
Раны опасны кровотечением, развитием раневой инфекции, повреждением жизненно важных органов. Ранение оказывает существенное травмирующее влияние на организм в целом. В любой ране имеются погибающие ткани, крово- и лимфоизлияние. При заживлении раны происходит рассасывание мертвых клеток, крови, лимфы и вследствие защитных реакций происходит очищение раны. Продукты распада тканей приводят к интоксикации и вызывают общую реакцию всего организма.
Виды перевязок способы их наложения
1.Повязки на голову и шею.
Для наложения повязок на голову и шею используют бинт шириной – 10см.
Круговая (циркулярная) повязка на голову. Применяется при небольших повреждениях в лобной, височной и затылочной областях. Круговые туры проходят через лобные бугры, над ушными раковинами и через затылочный бугор, что позволяет надежно удерживать повязку на голове. Конец бинта фиксируется узлом в области лба.
Крестообразная повязка на голову. Повязка удобна при повреждениях задней поверхности шеи и затылочной области (рис. 1). Сначала накладывают закрепляющие круговые туры на голове. Затем ход бинта ведут косо вниз позади левого уха на заднюю поверхность шеи, по правой боковой поверхности шеи, переходят на шею спереди, ее боковую поверхность слева и косо поднимают ход бинта по задней поверхности шеи над правым ухом на лоб. Ходы бинта повторяют необходимое количество раз до полного закрытия перевязочного материала покрывающего рану. Повязку заканчивают круговыми турами вокруг головы.
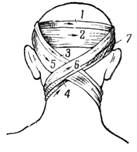
Рис. 1. Крестообразная (восьмиобразная) повязка на голову
Шапочка Гиппократа. Повязка позволяет достаточно надежно удерживать перевязочный материал на волосистой части головы. Накладывают повязку с помощью двух бинтов (рис. 2). Первым бинтом выполняют два – три круговых укрепляющих тура вокруг головы.
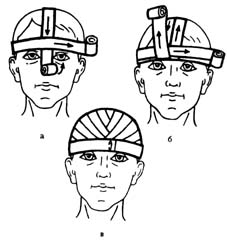
Рис. 2. Этапы наложения повязки «Шапочка Гиппократа»
Начало второго бинта фиксируют одним из круговых туров первого бинта, затем ход второго бинта через свод черепа проводят до пересечения с круговым ходом первого бинта в области лба.
После перекреста, тур второго бинта через свод черепа возвращают на затылок, прикрывая слева предыдущий тур на половину ширины бинта. Выполняют перекрест бинтов в затылочной области и следующий тур бинта проводят через свод черепа справа от центрального тура. Количество возвращающихся ходов бинта справа и слева должно быть одинаковым. Заканчивают наложение повязки двумя – тремя круговыми турами.
Повязка «чепец». Простая, удобная повязка, прочно фиксирует перевязочный материал на волосистой части головы (рис. 3).
Отрезок бинта (завязку) длиной около 0,8 м помещают на темя и концы его опускают вниз кпереди от ушей. Раненый или помощник удерживает концы завязки натянутыми. Выполняют два закрепляющих круговых тура бинта вокруг головы. Третий тур бинта проводят над завязкой, обводят его вокруг завязки и косо ведут через область лба к завязке на противоположной стороне. Вновь оборачивают тур бинта вокруг завязки и ведут его через затылочную область на противоположную сторону. При этом каждый ход бинта перекрывает предыдущий на две трети или на половину. Подобными ходами бинта закрывают всю волосистую часть головы. Заканчивают наложение повязки круговыми турами на голове или фиксируют конец бинта узлом к одной из завязок. Концы завязки связывают узлом под нижней челюстью.
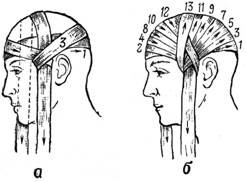
Рис. 3. Повязка «чепец»
Повязка «уздечка». Применяется для удержания перевязочного материала на ранах в теменной области и ранениях нижней челюсти (рис. 4). Первые закрепляющие круговые ходы идут вокруг головы. Далее по затылку ход бинта ведут косо на правую сторону шеи, под нижнюю челюсть и делают несколько вертикальных круговых ходов, которыми закрывают темя или подчелюстную область в зависимости от локализации повреждения. Затем бинт с левой стороны шеи ведут косо по затылку в правую височную область и двумя-тремя горизонтальными циркулярными ходами вокруг головы закрепляют вертикальные туры бинта.
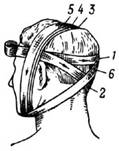
Рис. 4. Повязка уздечка
В случае повреждения в области подбородка, повязку дополняют горизонтальными круговыми ходами с захватом подбородка (рис. 5).

Рис. 5. Повязка «уздечка» с захватом подбородка
После выполнения основных туров повязки «уздечка», проводят ход бинта вокруг головы и ведут его косо по затылку, правой боковой поверхности шеи и делают несколько горизонтальных круговых ходов вокруг подбородка. Затем переходят на вертикальные круговые ходы, которые проходят через подчелюстную и теменную области. Далее ход бинта через левую поверхность шеи и затылок возвращают на голову и делают круговые туры вокруг головы, после чего все туры бинта повторяют в описанной последовательности.
При наложении повязки «уздечка» раненый должен держать рот приоткрытым, либо под подбородок во время бинтования подкладывается палец, чтобы повязка не мешала открывать рот и не сдавливала шею.
Повязка на один глаз — монокулярная (рис. 6). Вначале накладывают горизонтальные закрепляющие туры вокруг головы. Затем в области затылка бинт ведут вниз под ухо и проводят косо вверх по щеке на пострадавший глаз. Третий ход (закрепляющий) делают вокруг головы. Четвертый и последующие ходы чередуют таким образом, чтобы один ход бинта шел под ухо на пораженный глаз, а следующий являлся закрепляющим. Бинтование заканчивают круговыми ходами на голове.
Повязка на правый глаз бинтуется слева направо, на левый глаз — справа налево.
б
в
Рис. 6. Повязки на глаза:
а – монокулярная повязка на правый глаз; б – монокулярная повязка на левый глаз; в – бинокулярная повязка на оба глаза
Повязка на оба глаза — бинокулярная (рис. 6 в). Начинается круговыми закрепляющими турами вокруг головы, затем так же, как и при наложении повязки на правый глаз. После чего ход бинта ведут сверху вниз на левый глаз. Затем бинт направляют под левое ухо и по затылочной области под правое ухо, по правой щеке на правый глаз. Туры бинта смещаются книзу и к центру. С правого глаза ход бинта возвращается над левым ухом на затылочную область, проходит над правым ухом на лоб и снова переходит на левый глаз. Повязку заканчивают круговыми горизонтальными турами бинта через лоб и затылок.
Неаполитанская повязка на область уха. Ходы бинта соответствуют ходам при наложении повязки на глаз, но проходят выше глаза на стороне бинтуемого уха (рис. 7).
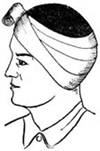
Рис.7. Неаполитанская повязка на область уха
Косыночная повязка на голову. Основание косынки располагают в области затылка, верхушку спускают на лицо. Концы косынки связывают на лбу. Верхушку заворачивают над связанными концами кверху и укрепляют английской булавкой (рис. 8).
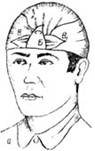
Рис. 8. Косыночная повязка на голову
Пращевидная повязка. Пращевидные повязки головы позволяют удерживать перевязочный материал в области носа (рис. 9 а), верхней и нижней губы, подбородка (рис. 9 б), а также на ранах затылочной, теменной и лобной областей (рис. 10). Неразрезанной частью пращи закрывают асептический материал в области раны, а концы ее перекрещивают и связывают сзади (верхние — в области шеи, нижние — на затылке либо на темени).
Рис. 9. Пращевидная повязка:
а – носа; б — подбородка
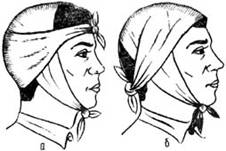
Рис. 10. Пращевидные повязки на голову:
а – на затылочную область; б – на теменную область
Для удержания перевязочного материала на затылке пращу делают из широкой полосы марли или материи. Концы такой повязки пересекаются в височных областях. Их связывают на лбу и под нижней челюстью.
Таким же образом накладывают пращевидную повязку на теменную область и лоб. Концы повязки при этом завязывают на затылке и под нижней челюстью.
Повязка на шею. Накладывается круговым бинтованием. Для предупреждения ее соскальзывания вниз, круговые туры на шее комбинируют с турами крестообразной повязки на голове (рис. 11).
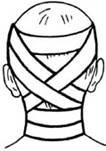
Рис. 11. Циркулярная повязка на шею, укрепленная крестообразными ходами на голове
2.Повязки на грудную клетку.
Конусовидная форма грудной клетки и изменение ее объема во время дыхания часто приводят к сползанию повязок. Бинтование грудной клетки следует выполнять широкими бинтами и применять дополнительные приемы укрепления повязок.
Для наложения повязок на грудь используют марлевые бинты шириной 10 см, 14 см и 16 см.
Спиральная повязка на грудь. Применяет
Виды ран и их характеристика 🔴 классификация ран по характеру повреждения, признаки резаной, колотой, рубленной, разможенной, рваной, открытой, ушибленной раны, способы обработки, первая помощь
Характеристика видов ран помогает установить степень их тяжести и последовательность действий, которые облегчат состояние человека.
Общее определение
Каждый человек в жизни хотя бы раз сталкивался с ранениями. Они представляют собой механическое повреждение кожных покровов и слизистых оболочек. Затрагиваются также:
- кровеносные сосуды;
- мягкие ткани;
- сухожилия;
- мышцы;
- связки;
- кости.
Основной признак, указывающий на наличие ранения, заключается в расхождении кожи и мышц на целостной поверхности, образование зияния с кровоточивостью различной степени и болевым синдромом.
При обильном кровотечении, которое наступает при одиночных или множественных поражениях, происходит потеря сознания. Возможно заражение микробами, опасными для жизни, инфицирование.
Разновидность ран
Классификация повреждений организма разделена определенными признаками.
Среди основных характеристик выделяются следующие:
- глубина проникновения во внутренние органы и ткани;
- вид образовавшегося канала и его расположение;
- количество ранений;
- наличие патогенной микрофлоры в полости.
Все раны без исключения принято разделять на огнестрельные, они же осколочные или пулевые, и случайные. В последнем случае речь идет о скальпированных, размозженных, ушибленных, рубленых, колотых травмах.
В зависимости от формы раневого канала поражения бывают слепыми, сквозными или касательными. Подобное разделение касается как огнестрелов, так и случайных травм.
Немаловажная характеристика, которая дает возможность оказать адекватную экстренную помощь, заключается в локализации раны по отношению к внутренним органам. Если они повреждены, ранение классифицируется как проникающее, в противном случае речь идет про непроникающую травму.
Раны также принято разделять на виды в зависимости от наличия или отсутствия инфекции в образовавшемся иссечении. Выделяются следующие поражения:
- гнойные;
- инфицированные;
- асептические или стерильные, которые создаются в условиях стационара при осложнениях в послеоперационный период;
- загрязненные.
Что касается асептических ран, они могут образовываться только в условиях операционной. Во всех остальных случаях на целостном покрове появляются зараженные микробами повреждения.
Обзор ушибов, размозженных травм
Такие ранения чаще встречаются вследствие бытовых или промышленных поражений, транспортных столкновений.
Отличительным признаком выступает наличие большой зоны поражения мягких тканей и кожи с паренхиматозным кровотечением. Подобные поражения очень долго заживают, в большинстве случаев являются причиной шокового состояния, к чему ведет потеря крови, интоксикация организма.
Характерный признак заключается в высокой степени инфицирования, из-за чего пострадавшему оказывается усиленная медицинская помощь. При ушибленных или размозженных ранах возникает большой риск повреждения внутренних органов, костей. Из-за обширных ушибленных зон такие повреждения имеют устрашающий внешний вид.
Колотое нарушение целостности кожи
Такие ранения остаются после нанесения ударов или случайного травмирования длинными и острыми предметами, это может быть штык, нож, игла и пр.
Характерной является форма образовавшегося канала, она достаточно глубокая и узкая. В большинстве случаев колотая рана сопровождается нарушением не только целостности мышц и кожи, но и кровеносных сосудов, нервных волокон, глубоко расположенных органов.
Отличительная особенность заключается в скудных кровотечениях. По этой причине колотые ранения без оказания должной помощи становятся причиной заражения столбняком, массивного нагноения.
Резанный и рубленый травматизм
Раны, оставленные заостренными и удлиненными предметами, относятся к этой категории. Их характеризует интенсивное артериальное или венозное кровотечение и наличие ровных краев.
Положительный момент заключается в том, что резаная рана достаточно быстро заживает.
Рубленная травма отличается от предыдущей силой воздействия инородного предмета на ткани и глубиной образовавшейся полости. Порезы обычно являются поверхностными и неглубокими.
Разрубленные раны затрагивают мышцы, в некоторых случаях и кости. Восстановительный период более продолжительный, поскольку должны срастись мягкие ткани, окрепнуть скелет.
Укусы с отравлениями
Укушенные раны отличаются глубиной своего повреждения и масштабностью. Специалисты указывают на такую опасную особенность, как высокая степень загрязнения пораженной зоны биологическими продуктами в виде яда или слюны, несвойственными для организма человека. Не удивительно, что на местах укусов часто образуются нагноения с острым инфицированием соседних мягких тканей или полностью всего организма.
Отдельно выделяются отравленные раны, которые остаются вследствие контакта с членистоногими, пресмыкающимися, различными насекомыми.
- непрекращающаяся интенсивная боль;
- в зоне укуса появляются пузырьки, волдыри;
- изменение окраса кожного покрова;
- общее ухудшение состояния потерпевшего.
Огнестрельные поражения
В эту категорию входят раны, образовавшиеся в результате проникновения в организм человека осколочных фрагментов от мин или гранат, пуль, капсюлей, прочих частиц поражающего действия. Огнестрелы бывают:
- касательными;
- слепыми;
- проникающими;
- сквозными;
- непроникающими.
Если пуля или осколок вошел глубоко в тело человека, возможен открытый перелом костей, разрыв мышечных связок с сосудами. Стоит отметить, что входное огнестрельное ранение по диаметру меньше в сравнении с выходным. Обязательно наличие небольшого ореола из пороха, иного взрывчатого компонента. Без хирургии с такими травмами не справиться.
Опасность для человека
Раны любого типа опасны для жизни и здоровья, если своевременно не предпринимаются надлежащие меры. Причиной тому выступает попадание в полость болезнетворных микроорганизмов. Даже при незначительном инфицировании патогены в ранении очень быстро размножаются, причиной чему выступает наличие питательной среды в виде отмерших тканей. Развитие инфекции и представляет реальную угрозу здоровью.
Меньший риск появления вторичной инфекции с появлением гранулирующей раны характерен для рубленых, резаных повреждений. При них ткани разрушаются и отмирают только в месте контакта с конкретным предметом, ставшим причиной травмы. Из подобных ран кровь свободно вытекает, способствуя самопроизвольной очистке. Минимальное инфицирование колотых повреждений объясняется плотно сомкнутыми краями полости. Отсутствует зияющая дыра, микробам сложнее пробраться к травмированным тканям.
Сильному поражению патогенными организмами подвержены укушенные, огнестрельные, размозженные травмы. Действительно, высок риск развития анаэробных и других инфекций из-за большой зоны поражения с отмершими и нежизнеспособными мягкими тканями.
Если образуются слепые карманы, в них скапливаются сгустки кровяных масс, мышечные фрагменты, составляющие оптимальную питательную среду бактериям.
При таком состоянии организма происходит нагноение в проблемном месте, которое распространяется на прилегающие участки, провоцируя развитие сепсиса. Дольше всего и очень сложно заживают скальпированные или рваные раны, при которых происходит отрыв участка кожи. При этом из-за незначительной глубины снижается риск инфицирования.
Правила оказания помощи
Экстренные действия, проведенные при появлении любого вида ранения, предопределяют последующий исход лечения и длительность восстановительного периода. Существует общепризнанный перечень правил, которого следует придерживаться при оказании срочной помощи при травматизме человека. Неотложная обработка поврежденного места любым антисептиком минимизирует риск инфицирования.
Но крайне важно все манипуляции выполнить быстро и правильно, стоит их перечислить:
- Самым доступным и недорогим обеззараживающим средством выступает перекись водорода. Ее можно заменить другим асептическим составом, в котором отсутствует спирт. Последний компонент может ухудшить состояние пострадавшего, вызвав раздражение или ожог.
- С помощью зеленки или йода обрабатываются только участки, окружающие зияющую полость.
- Если имеет место сильное кровотечение, его необходимо остановить в кратчайшие сроки. Для этих целей используется жгут, любая подручная повязка, после чего проводится обработка ранения.
- Непосредственно на пораженный участок нельзя в качестве изолирующего слоя накладывать вату, волокна которой станут причиной инфекции. Оптимальным вариантом станет бинт, чистая ткань.
- Когда произошел укус животного, даже при незначительном повреждении кожного покрова следует обратиться в медучреждение. Специалист проведет осмотр и исключит вероятность заражения бешенством.
- Человек с травмированной грудной клеткой или животом должен перемещаться аккуратно и только на носилках, на которых он предварительно фиксируется.
Более детальные советы по оказанию экстренной помощи напрямую зависят от типа повреждения.
Меры при порезах, проколах, огнестрелах
Раны подобного типа предполагают незамедлительную остановку кровотечения, если затронута кисть, предплечье, стопа или голень. С этой целью немного выше от места локализации травмы накладывается в меру тугая повязка.
Важно помнить, что пережимание тканей не должно превышать 20 минут, в противном случае может наступить некроз тканей. Следующим шагом бережно устраняются видимые поверхностные загрязнения, наносится антисептик, накладывается повязка.
Большую опасность представляют огнестрельные поражения, вследствие которых внутри организма разрушаются ткани. При попадании осколка или пули в туловище его следует быстро обездвижить, наложить шину, поскольку не исключен перелом костей. Обязательно фиксируется голова и шея.
Человек с ранением в грудь или брюшную зону полностью обездвиживается, располагается в горизонтальном положении. С такими ранами следует работать крайне осторожно. Недопустимо извлечение пули, осколка, при необходимости только останавливается кровотечение.
Манипуляции с отравленными повреждениями
Раны, которые нанесли ядовитые насекомые, пресмыкающиеся, опасны для организма в целом, на месте их локализации может развиться некроз. Первая помощь должна быть оказана незамедлительно. Если речь идет про пчелиное жало, его следует осторожно извлечь, не раздавив ядовитый мешочек. Далее разрешается воспользоваться антисептиками на спирту. Когда сильная боль и жжение не проходит, появляется отечность или сыпь в зоне укуса, показано незамедлительное посещение врача.
Змеиный укус обеззараживается асептическим средством, закрывается бинтом, чистой повязкой. Специалисты рекомендуют в обязательном порядке на пораженное место прикладывать холод, перетягивать его жгутом. Так предотвращается быстрое расхождение яда по кровотоку.
Каким бы не было ранение, не стоит пренебрегать квалифицированной помощью, будь то ссадина на ладони или глубокая колотая травма, не перестающая кровоточить. Только правильные действия помогут избежать осложнений, приведут к быстрому выздоровлению.
правила и рекомендации по обработке ранений, разновидности травм и экстренные мероприятия, длительность восстановления
Раны могут быть незначительными, а могут представлять серьёзную опасность для жизни человека. Обработка раны – это ключевой момент в лечении повреждения, от которого зависит дальнейшее состояние и скорость заживления тканей.

Обработка раны – важный момент при любых повреждениях
Правила и рекомендации по обработке ран
Существует ряд общих рекомендаций, которым следует придерживаться при обработке раны:
- первая помощь должна быть оказана как можно раньше;
- перед обработкой тщательно промойте ранение раствором антисептика и удалите загрязнения;
- не вынимайте инородные тела из раны: удалением, попавших в ранение предметов, занимается врач;
- обеззараживайте рану только хорошо вымытыми руками или в стерильных перчатках;
- для предотвращения заражения, края ранения обработайте раствором зелёнки или йодом, но не саму раневую поверхность;
- не накладывайте на повреждённый участок вату – это может привести к заражению;
- покрывайте повреждённый участок только стерильным бинтом или марлей, подойдёт также чистый проглаженный отрез хлопкового материала;
- меняйте перевязочный материал минимум 2 раза в сутки.
Промывать ранение водой можно только спустя 10 минут после остановки кровотечения.
Только небольшие порезы и ссадины можно продезинфицировать и пролечить своими силами в домашних условиях, при более серьёзных повреждениях кожи и мягких тканей срочно обращайтесь за врачебной помощью.
Как правильно обрабатывать раны?
После получения раны необходимо в кратчайшие сроки правильно обработать повреждение и обратиться в медучреждение. Дальнейшее лечение ранения основывается на применение медикаментов и народных средств.
Резано-колотые и резаные раны
Резаное ранение возникает в результате травмирования острым предметом, имеет ровные края и небольшую глубину. Глубокая резаная рана называется резано-колотой. Резано-колотые ранение опасней, чем резаная рана, так как приводит к сильной кровопотере и нередко становится причиной смерти.
Первая помощь:
- Остановите кровотечение. При пульсирующем выделении из ранения ярко-алой крови (артериальное кровотечение) наложите жгут немного выше травмированного участка, если кровь тёмно-красного цвета (венозное кровотечение), наложите давящую повязку ниже ранения. Если повреждение находится на туловище или лице, прижмите пульсирующий сосуд при помощи чистого кусочка ваты, завёрнутого в марлю. Если порез неглубокий и кровотечение незначительное, прижмите его полной повязкой или лейкопластырем.
- Продезинфицируйте ранение. После остановки крови промойте травмированный участок под проточной водой, затем раствором перекиси водорода или Хлоргексидина, края затушуйте зелёнкой, йодом или спиртом.
- Наложите стерильную повязку. На небольшой порез на пальце или руке наложите бактерицидный лейкопластырь.
- Обратитесь к врачу. Если остановить кровь своими силами не удаётся, срочно вызывайте скорую помощь.
Глубокую колото-резаную рану покажите специалисту. В медучреждении повреждение обработают и при необходимости зашьют, наложат повязку.
Лекарства для медикаментозной терапии:
- Антисептики. (Хлоргексидин, перекись водорода, марганцовка). Дезинфицируют повреждённый участок.
- Заживляющие бактерицидные мази и спреи (Солкосерил, Эплан, Мазь Вишневского, Бепантен, Мирамистин). Способствуют регенерации тканей и уничтожают бактерий. → Обзор мазей для быстрого заживления ран
- Антибиотики (Тетрациклин, Эритромицин). Назначают при заражении ранения патогенными микроорганизмами и гнойных процессах.
- Болеутоляющие (Но-Шпа, Нурофен). Снимают болевые ощущения.

Чтобы рана быстрее зажила, используйте средства народной медицины, которые помогут ускорить процесс регенерации тканей.
Народные средства:
- Алоэ. При небольших порезах смазывайте травмированный участок соком алоэ несколько раз в день до полного заживления. Алоэ – природный антисептик, увлажняет кожу и предотвращает воспаление, идеально подходит для лечения ран на нежной коже ребёнка.
- Календула. Разведите 1 ч. л. настойки календулы в 1 стакане тёплой воды. Приложите к порезу смоченный в растворе кусочек марли, зафиксируйте на 1 час. Делайте компресс ежедневно до выздоровления.
Колотая рана
При колотом ранении повреждаются глубокие слои тканей. Колотая рана – идеальная среда для размножения инфекции, в том числе и столбняка. Чаще всего колотые ранения появляются на ногах.
Первая помощь:
- Остановите кровотечение. Плотно перевяжите область ранения бинтом или чистой тканью.
- Очистите ранение. Промойте повреждённый участок под струёй тёплой воды, удалите загрязнения пинцетом.
- Проведите обеззараживание. Смажьте края зелёнкой или йодом, а само ранение обработайте раствором антисептика.
- Наложите стерильную повязку.
- Обратитесь к врачу. Глубокую колотую рану необходимо осмотреть на предмет наличия инородных предметов. Медицинская помощь также необходима, если рана нанесена ржавым металлическим предметом, или в неё попала почва.

Первым делом остановите кровотечение
При наличии в ранении инородного предмета не пытайтесь самостоятельно его извлечь – вы можете травмировать ткани ещё сильнее.
Лекарства для медикаментозной терапии:
- Антисептики (перекись водорода, раствор Фурацилина). Дезинфицируют, предотвращают нагноение.
- Заживляющие бактерицидные мази (Банеоцин, Эритромициновая мазь, Бактобан, Бепантен). Обеззараживают ранение и способствуют быстрому заживлению.
- Антибиотики (Тетрациклин, Эритромицин). Подавляют деятельность болезнетворных организмов.
- Болеутоляющие (Анальгин, Ибупрофен, Парацетамол). Снимают боль.

При подозрении на инфицирование вирусом столбняка проводят экстренную профилактическую вакцинацию. Экстренная вакцинация необходима пациентам, которые не делали прививку от столбняка, и тем, кто делал её более 5 лет назад.
Народные средства:
- Прополис. Эффективен при колотых ранах, из которых отделяется гной. Смазывайте больной участок кусочком марли, смоченной в настойке прополиса, 3 раза в сутки.
- Крапива. Свежий сок крапивы прикладывайте к больному месту 1 раз в сутки в виде компресса.
Рубленые и рваные раны
Рубленые и рваные раны возникают по причине травмирования тяжёлым острым предметом. Травмы могут сопровождаться повреждением костей, крупных сосудов и внутренних органов. Нередко в результате рваной раны образовывается участок с содранной кожей, которая быстро отмирает. Ранения часто приводят к смерти или инвалидизации.

Первая помощь при рубленом и рваном ранении сводится к максимально быстрой доставке пострадавшего в медучреждение.
Травма сопровождается сильнейшим кровотечением и обширным повреждением мягких тканей – накладывать жгут не рекомендуется. Лишённая кожного покрова кровоточащая рана оказывает сильнейшее психологическое действие на окружающих, что затрудняет доврачебную первичную обработку.
Перед приездом скорой помощи нужно наложить на открытую рану плотную марлевую повязку с целью замедления кровотечения, дать пострадавшему болеутоляющее лекарство.
Медикаментозное лечение повреждения проводят после операции.
Группы медикаментов, применяемых при терапии рубленых и рваных ран:
- антисептические препараты;
- обезболивающие средства;
- антибактериальные препараты;
- заживляющие медикаментозные средства.

После рубленой и рваной раны остаётся заметный рубец, поэтому к списку прибавляется мазь от шрамов и рубцов (Келофибраза, Ферменкол, Контрактубекс).
Народные средства:
- Лук. Измельчите репчатый лук в кашицу, заверните в марлю и приложите к ранению на 1-1,5 часа. Делайте компресс ежедневно. Лук эффективен при загноившихся повреждениях.
- Мазь из мёда и рыбьего жира. Смешайте рыбий жир и мёд в пропорции 1:3 и наносите 3 раза в сутки на поражённый участок кожи.
Укушенные раны
Укусы животных, особенно диких, чреваты заражением бешенством и столбняком. Быстро оказанная доврачебная помощь многократно снижает риск возникновения болезни.

Первая помощь:
- Как можно быстрее промойте рану большим количеством воды с мылом.
- Обработайте укус. Смочите кусочек бинта перекисью водорода и прижмите к укусу на 2 минуты. Края раны обработайте спиртом (не выше 70%), водкой или другой жидкостью, содержащей этиловый спирт.
- Для остановки кровотечения сделайте бинтовую повязку, если укус маленький, достаточно будет лейкопластыря.
- Обратитесь за медицинской помощью как можно быстрее.

Лекарства для медикаментозной терапии:
- Антибиотики (Амоксиклав, Цефуроксим, Линкомицин). Уничтожают микроорганизмы, попавшие в рану со слюной животного.
- Противомикробные препараты (Метронидазол, Трихопол). Предотвращают размножение и жизнедеятельность анаэробной инфекции.
- Иммунопротекроты (Полиоксидоний, Цитовир-3, Интерферон). Усиливают сопротивляемость организма к бактериям, попавшим в ранение.
- Антисептики (Фурацилин, Хлоргексидин, перекись водорода). Дезинфицируют рану.
- Антигистаминные препараты (Кларитин, Диазолин). Предотвращают аллергическую реакцию на используемые медикаменты.
- Мази (Солкосерил, Актовегин). Ускоряют заживление тканей.
В первые сутки после укуса проводится экстренная вакцинация против столбняка и бешенства.
Народных средств для лечения укушенной раны не существует, так как только аптечные препараты справляются с попавшей в ранение инфекцией. Домашние рецепты можно использовать только на стадии заживления кожных покровов.
Народные средства:
- Мёд. Средство хорошо заживляет и снимает воспаление. Намажьте мёдом заживающую рану и прикройте лейкопластырем или бинтом.
- Подорожник. Смазывайте ранение соком подорожника 3-4 раза в день до полного заживления.
Операционные раны
Операционные раны – это повреждения, нанесённые хирургом в ходе операции. Повреждения считаются стерильными. Раны имеют ровные края и после операции аккуратно сопоставляются между собой при помощи швов, после чего на зашитую рану накладывают асептическую повязку.

Операционные раны нуждаются только в послеоперационном медикаментозном лечении.
Лекарства для медикаментозной терапии:
- Антибиотики (Линкомицин, Эритромицин). Оказывают профилактику заражения инфекцией.
- Антисептики (Хлоргексидин, перекись водорода, Левасепт, раствор йода). Дезинфицируют ранение.
- Заживляющие мази (Актовегин, Солкосерил). Ускоряют регенерацию тканей после снятия дренажа. → Подробнее о мазях для заживления операционных швов
- Противорубцовые мази (Медерма, Контрактубекс). Предотвращают образование крупного заметного шрама.
Лучшее народное средство для заживления послеоперационных ран – масло облепихи или расторопши. Смазывайте участок кожи с помощью смоченного в масле ватного тампона 3 раза в день до полного заживления.
Огнестрельные раны
Нет общей инструкции по оказанию доврачебной помощи при огнестрельном ранении – порядок действий зависит от места и характера повреждения. Меры должны быть приняты очень быстро – человек может умереть за несколько секунд от кровопотери.
Общие рекомендации по оказанию доврачебной помощи:
- Вызовите скорую помощь.
- Придайте телу пострадавшего лежачее положение, при ранении в грудь – полусидячее.
- Остановите кровотечение, наложив жгут на конечность. При ранении в позвоночник или шею зажмите повреждённую артерию пальцем.
- Если пуля попала в грудь, срочно придавите отверстие подручными материалами (фрагментом одежды, бинтом).
- Ранение в голову покройте стерильной повязкой или бинтом.
Другие мероприятия оказывать нецелесообразно – это задача медперсонала. Огнестрельное ранение требует срочной хирургической обработки. После операции производятся меры, направленные на стимуляцию восстановительных процессов в тканях.
Лекарства для медикаментозной терапии:
- Антибиотики (Амоксиклав, Цефуроксим, Линкомицин). Уничтожают проникшие в ранение микроорганизмы.
- Противомикробные препараты (Метронидазол, Трихопол). Снимают воспаление, предотвращают образование нагноения и гангрены.
- Иммунопротекроты (Полиоксидоний, Цитовир-3, Интерферон). Усиливают сопротивляемость организма к бактериям, попавшим в ранение.
- Антисептики (Фурацилин, Хлоргексидин, перекись водорода). Дезинфицируют ранение.
- Антиоксиданты (Мексидол). Купируют судороги, предотвращают кислородное голодание повреждённых тканей.
- Обезболивающие препараты (Ибупрофен, Кодеин). Устраняют болевые ощущения и улучшают самочувствие пациента.

Пострадавшему вводится сыворотка от столбняка и газовой гангрены. Терапию огнестрельного ранения народными способами проводить не рекомендуется.
В повседневной жизни ранения случаются часто. В каждой аптечке должны быть все средства для оказания доврачебной и последующей обработки разных ранений: стерильный бинт, раствор йода и зелёнки, перекись водорода, заживляющие мази и обезболивающие препараты.
Источник: https://lechusdoma.ru/chem-obrabotat-ranu/
Открытая рана лечение в домашних условиях фото и видео
Кожа — это защитная оболочка человеческого тела. Рана является повреждением кожного покрова, то есть дефектом защитной оболочки. Ни один человек не застрахован от этого вида травмы. Поэтому важно знать, как оказать первую помощь при наличии раны и какие меры следует принять, для того чтобы избежать последствий.

Причины и последствия открытых ран
Вследствие механического воздействия на кожу острыми предметами высока вероятность появления открытой раны.
Открытая рана небезопасна в любой своей форме и может привести к плачевным последствиям, если вовремя не локализировать проблему. Получить травму можно в бытовых условиях, на работе, во время ДТП или прогулки.
Причиной появления травмы является воздействие на кожный покров ножом, осколком, бумагой или разрыв кожи во время открытого перелома.
Нет определенных данных о том, кто имеет больший риск получить ранение, так как порезаться может как маленький ребенок, так и взрослый человек.
Раны отличаются друг от друга, но при неправильном уходе даже небольшая рана приводит к неприятным последствиям. Прежде всего, это сильная кровопотеря, заражение крови, риск того, что поврежден внутренний орган, состояние шока у пострадавшего, а также развитие анемии как следствие кровотечения.

Симптомы и виды открытых ран
Симптоматика травмирования зависит в первую очередь от разновидности повреждения. Небольшие царапины, которые едва ли задевают слизистый участок, не вызывают беспокойства у людей, они быстро заживают без помощи специалистов, часто даже не оставляя следа о себе через некоторое время. Но есть разновидности ран, которые требуют к себе повышенного внимания.
Признаками получения травмы являются:
- наличие кровотечения;
- боль;
- механический вид повреждения кожного слоя;
- отсутствие правильного функционирования конечностей;
- дефекты слоев кожи.
Раны разделяются на резаные, колотые и рваные повреждения. Раны, которые будут получены хирургическим путем, будут называться операционными травмами. Для каждой есть характерные признаки, которые помогут подобрать способ обработки и терапии.

Для резаной раны характерны ровные края. Так же, как и при других открытых ранах, во время резаной наблюдается кровотечение. Оно может быть сильным или умеренным в зависимости от места травмирования.
Рваную рану выделяют неровные края. Для колотого ранения имеет большее значение глубина, а не ширина раны, так как такой вид получают шилом, прутом или другим длинным предметом с острым краем.
Степень ранения определяется глубиной, шириной раны, а также наличием повреждений не только кожного покрова. Часто задеваются мышцы, сухожилия или важные внутренние органы.
Несмотря на то, что на первый взгляд ранение кажется неопасным, у пострадавшего может случиться сильная кровопотеря, или в рану попадет инфекция, которая усложнит процедуру терапии. Поэтому прежде всего следует принять меры, которые снизят риск появления осложнения.
Первая помощь
Важным этапом в лечении открытой раны считается оказание первой помощи пострадавшему. Если рядом никого нет, можно оказать первую помощь самому себе. Обработать открытую рану нужно, для того чтобы исключить или снизить риск попадания инфекции в нее, а также снизить неприятные симптомы, которые возникают при получении травмы. Необходимо знать, как правильно обработать раневой участок.

Одним из главных пунктов первой помощи является очищение раны от инородных тел. Это требуется в том случае, когда в поврежденном месте имеются осколки, пули или части травмирующего предмета. Делать это необходимо только чистыми руками или при помощи обработанного пинцета.
Обработать пинцет и руки можно спиртосодержащим раствором, но если такого нет в наличии, достаточно хорошо помыть руки с мылом. После того как посторонние предметы были удалены, следует промыть саму рану. Промывать нужно только чистой водой. После промывания потребуется обработка обеззараживающим составом.
В основном для этих целей используют: перекись водорода, мирамистин, зелёнку, йод. Важно учитывать, что йодом и зеленкой разрешается обрабатывать края ранения, для того чтобы снизить риск попадания инфекции. В само повреждение их попадание нужно исключать, так как они сильно сушат кожу и не дают полноценно получать воздух для скорейшего заживления.

Когда ранение было обработано, следующим шагом является наложение повязки. Повязку не стоит накладывать на открытую рану, не используя при этом пластырь, так как при снятии повязки бинт приклеится к поврежденному участку, и его снятие доставит много неудобств.
В случае открытого перелома, если из открытой раны наблюдаются обломки костей, не стоит пытаться вправить их самостоятельно, достаточно прикрыть их обработанной салфеткой или наложить продезинфицированную ткань и отправиться к специалисту.
При необходимости следует наложить жгут выше раны, для того чтобы остановить сильное кровотечение, для этих же целей используется холодный компресс. Жгут не должен слишком пережимать кровоток. При кровотечении из вены жгут накладывается ниже повреждения.
Лечение открытого повреждения
В зависимости от типа раны врач назначает соответствующее лечение. Ранение может быть мокнущим или гнойным. Прежде всего врач направляет пациента на сдачу определенных анализов. Если в организме есть инфекция, то лечение будет иным. Обязательно использование антибиотиков, так как ранение делает организм человека уязвимым для микробов.
Лечение открытых ран в основном требует хирургического вмешательства, но этот фактор зависит от степени повреждения. Для того чтобы избежать развития инфекции, хирурги рекомендуют сделать прививку от столбняка, после чего при наличии лоскутов кожного покрова на повреждённом участке их удаляют, а ранение зашивают при необходимости.
Такая необходимость возникает, если ранение не затянется самостоятельно в короткий срок, оно глубокое или имеет слишком большую ширину. Вакцинация в этом случае необходима, поэтому отказываться от нее не стоит.
Если у пострадавшего диагностирована открытая мокнущая рана, задачей врача является снизить количество выделений. Выделения из раны способствуют заживлению, но из-за большого их количества ухудшается кровообращение в сосудах. Для терапии этой разновидности травмирования требуется обрабатывать поврежденный участок и менять стерильные повязки каждые 5 часов.

Для того чтобы облегчить снятие бинтов, используется раствор фурацилина. После того как старая повязка снята, требуется обработать дефектный участок жидким антисептиком.
Еще одним способом терапии мокнущей раны является использование специализированных мазей. Например, подойдут Стрептоцидовая мазь или Фузидин.
В этом случае мазь накладывают вместе с повязкой или используют тампон, смоченный в ней, и обрабатывают рану в определенное время.
Терапия гнойной раны
Сложнее дело обстоит с терапией гнойного ранения. Наличие гноя на травмированном участке говорит о том, что в рану попала инфекция. При каждой обработке поврежденного участка требуется удалять гнойные скопления. В более обширных случаях врачи установят дренаж, который позволит постоянно откачивать гной.
Обработку такой травмы производят раз в день, используя при этом специальные порошки, которые помогут остановить развитие инфекции дальше.
Порошки Трипсин и Химопсин разбавляют новокаином, и этим раствором смачивают повязки. Салфетки, промоченные этим составом, закладывают прямо в открытую рану.
В том случае, когда травма является слишком обширной, лекарственные порошки всыпают в ранение без использования салфеток.

Для каждого случая гнойной раны врачи используют определенный вид терапии и лекарственные средства, которые подойдут в индивидуальном случае. Например, считается, что при гнойной ране помогает мазь Вишневского, если ранение имеет выявленный золотистый стафилококк, то часто используется мазь Банеоцин.
Если точных показаний к ее применению нет, тогда используется мазь Диоксидин. Она считается универсальной как при терапии простого гнойного ранения, так и в случае с осложнённым ранением при наличии инфекции. Также возможно использование Левомиколя или Левосина.
Чтобы процесс заживления ускорить, специалисты иногда используют азот, а также ультразвуковые волны.
Народные способы терапии
- При отсутствии осложнений, большого размера или глубины травмирования, а также при отсутствии признаков наличии инфекции можно использовать народные рецепты, для того чтобы помочь скорее затянуться ране.
- При мокнущем виде ран рекомендуют использовать раствор прополиса на водной основе.

При наличии сухой, неглубокой раны подойдет средство, приготовленное из равных пропорций сока алоэ, масла шиповника и масла облепихи. Также можно использовать свежесрезанный лист алоэ. Для этого нужно разрезать лист вдоль и приложить к ранению. Такой метод помогает избавиться от гноя.
Можно промывать травмированный участок корой ивы или отваром из подорожника и зверобоя.
Иногда используется отвар из ромашки, аира, эвкалиптовых листьев, календулы и тысячелистника. Для этого нужно собрать все необходимые компоненты, залить их кипятком, после чего дать настояться, и можно им промывать рану.
Не стоит использовать средства без рекомендации специалиста, также нужно следить за состоянием своего здоровья и при появлении высыпаний или других реакциях организма стоит отказаться от выбранного метода. Не стоит лечить серьезный дефект без обращения к специалисту.
Важно помнить, что любая серьезная травма требует своевременного оказания квалифицированной помощи.

Для этого при наличии подозрений на серьезное травмирование, проникновения инфекции или повышенного риска для здоровья или жизни человека следует обратиться к хирургам.
Реабилитация
Чаще всего после проведенного лечения реабилитация не требуется. Она необходима только в том случае, если врач устанавливает некоторые запреты. Прежде всего это касается тех ран, которые имеют местоположение на конечностях. После терапии не следует поднимать ничего слишком тяжелого, так как это может спровоцировать повторный разрыв еще неокрепших и не восстановленных тканей.
Период регенерации для каждого человека проходит по-разному и занимает разное количество времени. В этот период лучше отказаться от походов на водоемы и работы в местах с наличием пыли и грязи. Этих правил следует придерживаться до полного заживления травмированного участка кожи.

При этом нельзя забывать о регулярном посещении хирурга для контролирования процесса заживления и получения необходимых рекомендаций. Нарушение техники безопасности в период восстановления грозит серьезными последствиями.
Для того чтобы избежать травмирования, нужно осторожно обращаться с острыми, колющими, режущими предметами. В том числе, и с осколками стекла. Обязательно соблюдать технику безопасности на работе, где можно получить этот вид повреждения.
Не стоит оставлять без внимания даже небольшую, на первый взгляд, рану. Если целостность кожного покрова нарушена, это является поводом, для того чтобы обратиться к врачу. Заниматься самолечением в случае с серьезными травмами не стоит. В домашних условиях нужно так же соблюдать стерильность и осторожность, даже по отношению к небольшим дефектам.
Своевременная грамотно оказанная первая помощь, а также правильно назначенное лечение — залог быстрого восстановления и избегания осложнений. Редко кому удается избежать получения раны, так как на сто процентов застраховаться не получается, поэтому следует соблюдать осторожность, а при получении ранения не стоит откладывать визит к специалисту.
Источник: https://TravmaOff.ru/rany/otkrytya-rana.html
Как ускорить заживление рваной раны: обзор средств для лечения
Рваная рана – это нарушение целостности кожных покровов и слизистых оболочек в результате повреждения тканей под воздействием твердого предмета. Лечение рваных ран без признаков инфекции осуществляют врачи-травматологи, при нагноениях больному помогают хирурги.

Особенности заживления
Отличительная характеристика рваной раны – наличие лоскутных краев неправильной формы, сопровождающееся сильным повреждением стенок травмированного канала, отслоением частей тканей и образованием некротических участков.
Получить подобную травму можно в различных ситуациях – автомобильная авария, падение с высоты, нападение животного, производственная катастрофа, несчастный бытовой случай и др.
Может вызвать повреждение сосудов, артерий, вен, мышц, нервов, костей. Дефект может появиться в результате полного отрыва мягких тканей.
Канал обычно небольшой глубины, но может иметь большую по ширине и длине площадь повреждения.
В отличие от резаных ран, кровотечение меньше. Но не исключена обильная кровопотеря из разрыва артерий, вен. Требуется немедленное лечение.
Заживление длительное и часто с осложнениями в виде гноя. Инфекция при рваных ранах развивается в короткий срок, повышенной долей вероятности. Первыми признаками инфицирования являются: выделение слизи или сукровицы, гиперемия, отек краев.
Выделяют три стадии:
- Разрушение воспаленных отмерших тканей. Начинается с отека и сужения раневого канала, наружу выходят сгустки крови, участки омертвевших тканей. Воспалительный процесс переходит в нагноение. Наблюдается расплавление мертвых клеток. Требуется удаление участков некроза.
- После очищения наступает стадия восстановления. Стенки канала покрываются молодой соединительной тканью, которая постепенно покрывает всю площадь.
- Формируется рубец.
Длительность каждой стадии зависит от состояния иммунитета пострадавшего, площади рваного поражения, количества мертвых участков, степени бактериального инфицирования.
При обширной травме самостоятельное заживление невозможно, соединительную ткань требуется закрыть при помощи лечения и пластической операции.

75. Хирургическая обработка свежих ран
Хирургическая обработка свежей раны. Практикой установлено, что если осуществить иссечение мёртвых тканей в пределах здоровых в течение первых 6—12 ч, то можно добиться первичного заживления раны. В течение этого времени микробы находятся на стадии микробного загрязнения или начинает приобретать свойства раневой микрофлоры, оставаясь в пределах мёртвой ткани. В зависимости от сроков и способа выполнения различают:
первичную хирургическую обработку раны, которая, в свою очередь, подразделяется на:
а) раннюю, выполняемую в первые 6—12 ч. после ранения;
б) отсроченную—в период 24—36 ч.;
в) позднюю обработку раны, осуществляемую в период развития гнойного воспаления либо осложнения раневого процесса инфекцией;
вторичную хирургическую обработку, выполняемую после первичной в течение первых 24—36 ч. и позднее.
В указанные сроки хирургическая обработка может быть выполнена по типу:
а) рассечения;
б) частичного иссечения раны;
в) полного иссечения раны.
Рассечение раны— самый простой, легко выполнимый способ хирургической обработки. Оно совершенно необходимо при глубоких ранах, с узким входным отверстием и наличием размозжённых тканей, ниш, карманов, инородных и ранящих предметов в глубине раны, а также при подозрении на возможность развития анаэробной инфекции. Широкое рассечение ран способствует аэрации и улучшает условия дренирования. Рассечение осуществляется под местным обезболиванием в сочетании с антибиотиками. Рассекать рану следует так, чтобы обеспечить свободный выход экссудату. Рассечённую рану расширяют раневыми крючками, останавливают кровотечение и подвергают пальпаторному исследованию. Обнаруженные карманы вскрывают и формируют котрапетуры. Их целесообразно делать по возможности в межмышечных желобах или через апоневрозы; затем удаляют обнаруженные инородные тела. Заканчивают обработку дренированием в сочетании с депонированием сложных антисептических порошков. В целях предупреждения загрязнений на неё накладывают асептическую защитную повязку.
Частичное иссечение раныявляется более совершенной механической антисептикой раны, в несколько раз сокращающей первую фазу раневого процесса, достаточно хорошо профилактирующей раневую инфекцию и способствующей вторичному заживлению раны в оптимальные сроки. Частичное иссечение осуществляют при свежих и осложнённых инфекцией ранах. Чем раньше оно выполнено, тем надёжнее профилактируется инфекция и другие осложнения, тем благоприятнее протекает вторая фаза заживления и скорее наступает полное заживление ран с образованием минимального и достаточно подвижного рубца. Частичное иссечение применяют вместо полного в случаях, когда по анатомическим данным возникает опасность вскрытия анатомической полости, повреждение нерва и пр.
По окружности раны делают новокаин-антибиотиковую блокаду и рану широко раскрывают раневыми крючками, и иссекают мёртвые ткани. Ране придают правильную форму с учётом обеспечения стока экссудата. О достаточности иссечения свидетельствуют выступающие капельки крови, сокращение мышечных волокон при их рассечении появление нормального цвета здоровых тканей. В местах расположения крупных сосудов, нервов, и анатомических полостей не следует стремиться к полному иссечению мёртвых тканей. Ниши по возможности ликвидируют, а карманы рассекают.
Кровотечение останавливают обычными способами. Затем рану припудривают одним из сложных бактерицидных порошков.
Далее в зависимости от количества оставленных мёртвых тканей применяют дренирование с использованием линимента по Вишневскому. Завершают операцию наложением швов на 2/3 раны и защитной повязки. Как только рана покроется нормальными грануляциями и уменьшится гноеотделение, применяют лечение, показанное во второй фазе раневого процесса, либо накладывают на неё вторичные швы с целью уменьшения зияния, что ускоряет процесс заживления раны в 2 раза и более и позволяет перевести вторичное заживление в первичное.
Наличие мелкозернистых сочных грануляций розового цвета, подвижность краёв раны, небольшое выделение доброкачественного экссудата, а также обнаружение в раневых отпечатках активного фагоцитоза с завершённым фаголизом, малое количество дегенерированных вазогенных клеток и большое число полибластов и макрофагов в состоянии фагоцитарной активности служат показателями к наложению вторичных швов.
Отсутствие в отпечатках полибластов, макрофагов и незавершённый фагоцитоз являются противопоказаниями к наложению глухих вторичных швов.
Различают 2 вида вторичных швов, накладываемых при новокаин-антибиотиковой инфильтрации окружности раны; 1) ранний вторичный шов применяют на свежегранулирующие раны после хирургической обработки: 2) поздний вторичный шов – накладывают на гранулирующие раны в более поздние сроки, когда края раны утратили подвижность вследствие рубцевания в глубоких слоях грануляции. Этот вид швов используют при длительно незаживающих, но гранулирующих ранах. Полное сближение краев ран достигается поэтапно. В начале края раны стягивают швами с распускающейся петлей до ощущения значительного сопротивления лигатуре. Через несколько дней, когда натяжение в зоне швов ослабнет, швы развязывают и края раны вновь стягивают. Так постепенно полностью сближают края ран, обеспечивая условия для первичного заживления в большинстве случаев. В качестве шовного материала используют синтетические лигатуры, не обладающие капиллярностью, или неокисляющуюся проволоку. Делают швы с валиками.
Полное иссечение раны– радикальный способ превращения раны в асептическую операционную рану. Чем раньше после ранения сделано иссечение, тем больше возможность ее заживления по первичному натяжению. Эта обработка выполняется после короткой новокаин-антибиотиковой блокады в сочетании с релаксантами., или под наркозом. Чтобы во время операции иссекаемые ткани не попали в рану, в ее полость вводят тампоны с йодированным спиртом (1: 1000). Отступя от краев раны 5 мм, рассекают кожу окаймляющим разрезом и затем постепенно отсекают мертвые ткани вначале одной, а затем второй стенки. Отсеченные мертвые ткани стенок оттягивают и иссекают дно раны. После остановки кровотечения рану припудривают порошком для присыпки послеоперационных ран.
Затем накладывают глухие швы, правильно кооптируя кожные края раны.
Глухой шов накладывают, если полное иссечение раны сделано не позже первых 6-12 часов после ранения. Если иссечение сделано позже, то швы накладывают на 3/4 раны и вводят в рану дренаж. Процедуру проводят после короткой новокаиновой блокады.
Послеоперационное хирургическое лечение ран: этапы и методы заживления ран, местные средства и лечение послеоперационной боли
Редакция WoundSource
Надлежащая хирургическая обработка раны и разреза в послеоперационный период является обязательной для предотвращения осложнений, включая инфекцию области хирургического вмешательства и расхождение раны. Принципы современного лечения ран применимы в первую очередь к закрытым разрезам, а также к подострым и хроническим ранам.
Профилактика послеоперационной инфекции с помощью соответствующей очистки, ухода за кожей и управления влажностью является обязательной частью послеоперационного плана ухода. Беглое знание этапов заживления раны и намеренного заживления поможет понять обоснование и важность послеоперационной хирургической обработки ран и разрезов.
Фазы заживления ран
Независимо от этиологии, все раны проходят стадии гемостаза, воспаления, разрастания и ремоделирования.Гемостаз следует за первым повреждением и может длиться от секунд до минут или часов; он включает агрегацию тромбоцитов и миграцию лейкоцитов. Воспаление происходит в течение нескольких часов или дней (в неосложненных ранах) и включает фагоцитоз для удаления инородных материалов и патогенов; он также вызывает отек тканей из-за дегрануляции тромбоцитов и ответов тучных клеток или гистамина. Пролиферация длится от нескольких дней до недель, при этом коллаген синтезируется фибробластами с образованием грануляционной ткани вместе с ангиогенезом.Ремоделирование может длиться от недель до месяцев и даже лет; внеклеточный матрикс ремоделируется, и прочность раны увеличивается.
Исцеление намерением
Первичное намерение: Часто называемое «первичным закрытием», заживление первичным намерением включает закрытие и приближение разреза с целью полного функционального заживления. Большинство хирургически созданных ран аппроксимируют и закрывают в основном с помощью швов, скоб, липких лент или кожных клеев.В результате отека, возникающего во время воспалительной фазы заживления раны, именно на этой стадии необходимы внешние методы закрытия раны для обеспечения тканевой поддержки до тех пор, пока не произойдет адекватное заживление и не начнет развиваться прочность на разрыв.
Вторичное намерение: Раны можно оставить открытыми для заживления с потенциальными планами поэтапного закрытия трансплантатами или другими передовыми методами лечения. Примеры могут включать в себя раны с высокой бактериальной нагрузкой, такие как инфицированные хронические язвы или разрезы брюшной полости, сделанные в ходе процедур с загрязнением грубым фекальным или гнойным материалом.Эта последовательность событий предназначена для минимизации осложнений с раной и обеспечения наиболее быстрого пути заживления для данного сценария.
Третичное намерение: Сюда входит поэтапное закрытие ран различной этиологии, созданных хирургическим путем или иным образом, включая период обработки раны и наблюдения, чтобы гарантировать жизнеспособность ткани перед окончательным закрытием или другими процедурами, такими как закрытие мышц.
Местное лечение хирургических ран
Для заживления всех хирургических ран требуется влажная среда.Если смена повязки требуется в течение первых 48 часов после операции, следует строго соблюдать асептическую технику. Очищение хирургических разрезов проводится для удаления мусора, патогенных микроорганизмов и экссудата; это следует делать при соответствующем давлении с использованием безопасного агента, чтобы избежать цитотоксичности (например, физиологический раствор) или механической травмы (не более 15 фунтов на кв. дюйм).
Обычно первоначальные хирургические повязки остаются на месте в течение 48–72 часов, а некоторые остаются на месте до семи дней.Примерно на третий день после операции поверхностный эпидермис первично закрытой линии разреза может казаться «запломбированным». Хотя слои ткани не полностью зажили и не могут противостоять внешним воздействиям в это время, эпидермис первым выходит на поверхность или сдерживается, чтобы начать формировать барьер для патогенов и загрязняющих веществ.
Что вы знаете о хирургических ранах? Пройдите нашу викторину из 10 вопросов, чтобы узнать! Кликните сюда.
Повязки, накладываемые на закрытые хирургические разрезы, должны демонстрировать способность защищать рану от загрязнений и травм, управлять экссудатом и избегать чрезмерного давления на линию разреза. 1 Сроки удаления скоб или швов обычно находятся в диапазоне от одной до двух недель и зависят от множества факторов, включая анатомическое расположение, поражение более глубоких тканевых структур или областей, затрагивающих области сгибания или разгибания суставов.
В областях, где важны косметические проблемы, например, возле лица или глаз, может потребоваться раннее снятие швов для предотвращения образования рубцов (от трех до пяти дней). Пациентам следует посоветовать избегать пребывания на солнце в этой области, и они могут принимать душ, когда линия шва эпителизируется и экссудат не заметен.
Послеоперационное обезболивание в послеоперационном периоде
Опиоидные наркотики по-прежнему являются основой послеоперационного обезболивания, и их сочетание с нестероидными противовоспалительными препаратами (НПВП) может значительно снизить дозировку опиоидов, необходимую для адекватного обезболивания. Это может помочь уменьшить вредные побочные эффекты опиоидов, в том числе изменение психического статуса, задержку мочи, угнетение дыхания и запоры. 2 Полная первичная послеоперационная оценка боли должна быть комплексной и включать все противопоказания для конкретных методов обезболивания (аллергия на НПВП, отвращение к запахам, аллергия на определенные повязки, очищающие средства, ленты и т. Д.)).
Беспокойство, связанное с болью, послеоперационной мобилизацией и повседневной деятельностью, а также часто ограниченное время восстановления перед возвращением к работе может фактически усилить воспринимаемую боль. Адаптация вмешательств к конкретным потребностям пациента, например, предоставление пациенту помощи в уходе, когда это возможно, использование неадгезивной повязки, когда это возможно, нагревание раствора для очищения ран и обеспечение комфорта пациента во время смены повязки, могут уменьшить боль, о которой сообщается, связанная с разрезом. 3 Вклад пациента в предпочтительные или желаемые вмешательства имеет решающее значение для успеха, и такие вмешательства всегда следует использовать, когда это возможно. Отвлекающие меры не следует сбрасывать со счетов в послеоперационном плане лечения боли; музыкальная терапия может уменьшить беспокойство, боль и употребление опиоидов. Следует часто пересматривать план обезболивания, руководствуясь типом боли, другими сопутствующими заболеваниями пациента и условиями оказания помощи. 3
Заключение
Ключевые аспекты послеоперационного лечения ран включают следующее: знание фаз заживления ран; понимание того, заживает ли хирургическая рана первичным, вторичным или третичным натяжением; местное лечение ран; и послеоперационное лечение послеоперационной боли.Пристальное внимание к этим аспектам ухода за раной поможет оптимизировать клинические результаты для послеоперационных пациентов.

Ссылки
1. Брайант Р.А., Никс Д.П. Острые и хронические раны: современные концепции лечения. 5-е изд. Сент-Луис, Миссури: Эльзевьер; 2016.
2. Гаримелла В., Челлини С. Послеоперационный контроль боли. Clin Colon Rectal Surg. 2013. 26 (3): 191–6.
3. Национальный институт здравоохранения и клинического совершенства (NICE). Инфекция в области хирургического вмешательства: обновление данных, июнь 2013 г.www.nice.org.uk/guidance/cg74/evidence/ inventory-update-241969645. По состоянию на 11 сентября 2018 г.
Взгляды и мнения, выраженные в этом блоге, принадлежат исключительно автору и не отражают точку зрения WoundSource, Kestrel Health Information, Inc., ее дочерних компаний или дочерних компаний.
.Хирургическое лечение ран | IntechOpen
1. Введение
Лечение ран считается одним из основных принципов оказания помощи пациентам на всех уровнях медицинского обслуживания. Финансовое бремя, которое ложится на службу здравоохранения и общество в связи с лечением ран, связано с длительным пребыванием, стоимостью различных материалов, необходимых для ухода за раной, отложенной выпиской, потерей заработка, постоянным вкладом и контролем на уровне первичной медико-санитарной помощи. Нет достоверных данных о стоимости лечения раны, не закрывающейся первичным натяжением.Отчет Lewis et al. [1] провел всесторонний обзор литературы и обнаружил, что стоимость одних только перевязочных материалов и других материалов в Англии может достигать 37 миллионов фунтов стерлингов в год. Данные по первичной медико-санитарной помощи легко доступны, поскольку они покупаются в форме 10, но данные по вторичной помощи трудно найти, поскольку большинство больниц закупают напрямую у производителей по специально оговоренной цене, поэтому учесть это довольно сложно, и никаких надежных исследований не было найдено. поиск литературы.Если пациент остается в больнице, стоимость пребывания в больнице может достигать 400–500 фунтов стерлингов в день в зависимости от географического расположения больницы. Кроме того, необходимо учитывать стоимость персонала, местного или общего наркоза.
За прошедшие годы в области лечения ран произошли значительные изменения. Благодаря развивающимся технологиям, лучшему пониманию процесса заживления и соответствующих факторов, способствующих этому, мы теперь можем решать проблему своевременно, рентабельно и эффективно.Это развивающаяся область, и поэтому средства управления со временем будут только улучшаться.
2. Понимание заживления тканей
Понимание заживления тканей имеет фундаментальное значение при лечении ран. Доказано, что такой сложный физиологический процесс зависит от множества взаимосвязанных факторов [2].
Заживление ран можно определить как процесс, с помощью которого организм восстанавливает и заменяет функции поврежденных тканей [3]. После травмы ткани заживление может быть инициировано одним из двух механизмов:
1.Регенерация, что означает замену поврежденной ткани тканью идентичного типа. Этот процесс ограничен лишь несколькими типами клеток, например эпителиальными, печеночными и нервными клетками [2].
2. Ремонт, при котором поврежденные ткани заменяются соединительной тканью с образованием рубца. Этот механизм встречается в подавляющем большинстве случаев [2].
3. Этапы заживления ран
В общем, процесс заживления ран можно разделить на четыре этапа с некоторым возможным перекрытием между этапами.Идентификация и распознавание стадии раны позволяет достичь соответствующих целей лечения для этой конкретной стадии. Во время лечения практикующий врач иногда может не установить правильные цели лечения из-за неспособности правильно распознать стадию заживления данной конкретной раны.
3.1. Стадия 1 (сосудистый ответ)
Травма ткани приводит к активации каскада коагуляции, что приводит к образованию фибриновой сетки, заполняющей промежуток в ткани. Обычно длится до 3 дней [3].
Схема 1.
Этапы заживления ран.
3.2. 2 стадия (воспалительная реакция)
На этой стадии отмечается расширение сосудов и повышенная проницаемость соседних кровеносных сосудов. Это результат медиаторов воспаления, таких как гистамин и простагландины, выделяемых тучными клетками. Клинически это характеризуется покраснением, отеком, локализованным жаром, болью и функциональным ограничением. Клинические проявления на этой стадии можно спутать с раневой инфекцией, так как гиперемия возникает в первые 3 недели после заживления.
Повышенная проницаемость капилляров на этой фазе приводит к выработке экссудатов, содержащих важные факторы роста, питательные вещества и ферменты, обязательные для заживления ран в дополнение к их антимикробным характеристикам [4].
Пациенты с ослабленным иммунитетом могут быть не в состоянии вызвать соответствующий воспалительный ответ, что приводит к неспособности активировать нормальный процесс заживления [5].
3.3. Стадия 3 (фаза пролиферации / грануляции)
Новая соединительная ткань начинает заполнять рану, и отмечается уменьшение размера раны.Это происходит в результате эпителизации, сокращения раны и грануляции [2]. Коллаген и другие внеклеточные материалы образуют каркас, на котором растут новые капилляры (ангиогенез), образуя соединительную ткань. Процесс называется гранулированием [2]. Ангиогенезу способствует материал, продуцируемый макрофагами, включая трансформирующий фактор роста (TGF) и фактор некроза опухоли (TNF) [6].
Сокращение фибробластов, происходящее на этой стадии, отвечает за сокращение раны и, следовательно, уменьшение ее размера.Это считается важной частью заживления больших открытых ран [7].
| Фактор роста | Аббревиатура | Основное происхождение | Эффекты | ||||
|---|---|---|---|---|---|---|---|
| Эпидермальный фактор роста | EGF | Активированные макрофаги | Миграция кератиноцитов и фибробластов Миграция гранулированных клеток | ||||
| Трансформирующий фактор роста α | TGF-α | Активированные макрофаги Т-лимфоциты Кератиноциты | Пролиферация гепатоцитов и эпителиальных клеток Экспрессия антимикробных пептидов Экспрессия хемотаксических цитокинов | 70 фактор | HGF | Мезенхимные клетки | Пролиферация эпителиальных и эндотелиальных клеток Подвижность гепатоцитов |
| Фактор роста эндотелия сосудов | VEGF | Мезенхимные клетки | Vascula r проницаемость Пролиферация эндотелиальных клеток | ||||
| Фактор роста тромбоцитов | PDGF | Тромбоциты Макрофаги Эндотелиальные клетки Клетки гладкой мускулатуры Кератиноциты | Гранулоциты, макрофаги, фибробласты и хемотаксис гладкомышечных клеток Активация фибробластов Пролиферация фибробластов, эндотелиальных клеток и гладкомышечных клеток Производство матричной металлопротеиназы, фибронектина и гиалуронана Ангиогенез Ремоделирование раны Регуляция экспрессии интегрина | ||||
| Рост фибробластов факторов 1 и 2 | -2 | FGF-1 Макрофаги Тучные клетки Т-лимфоциты Эндотелиальные клетки Фибробласты | Хемотаксис фибробластов Пролиферация фибробластов и кератиноцитов Миграция кератиноцитов Ангиогенез Сокращение раны Отложение матрикса (коллагеновых волокон) 900 70 | ||||
| Трансформирующий фактор роста β | TGF-β | Тромбоциты Т-лимфоциты Макрофаги Эндотелиальные клетки Кератиноциты Клетки гладкой мускулатуры Фибробласты | Гранулоциты, макрофаги, лимфоциты, клетки гладкой мускулатуры 900, фибробласты 76, фибробласты синтез Ангиогенез Фиброплазия Подавление продукции матричной металлопротеиназы Пролиферация кератиноцитов | ||||
| Фактор роста кератиноцитов | KGF | Кератиноциты | Мигронирование и дифференциация кератиноцитов |
Различные факторы роста, участвующие в заживлении ран [10].
Во время заключительной фазы пролиферации происходит реэпителизация раневой поверхности. Этот процесс будет отложен до тех пор, пока раневое ложе не заполнится грануляционной тканью в случаях заживления ран со вторичным натяжением [2].
3.4. Этап 4 (этап ремоделирования / созревания)
Это четвертый и последний этап заживления ран, который может длиться до 2 лет с момента травмы ткани.На этом этапе выпуклый красноватый рубец становится более плоским, гладким и светлее. Это связано с уменьшением кровоснабжения. Зрелые рубцы безволосые, бессосудистые и не содержат потовых или сальных желез.
Коллагеновые волокна реорганизованы, чтобы максимизировать прочность на разрыв. Этот процесс называется ремоделированием и стимулируется макрофагами [8].
Гипертрофический рубец и образование келоидов — две известные аномалии, связанные с этой стадией. В то время как первое происходит после первоначального ремонта, второе происходит через некоторое время после завершения заживления и после этого продолжает расти [9].Келоидное образование встречается в 10 раз чаще у чернокожих афро-карибских людей по сравнению с европейцами [9] Таблица 1.
4. Классификация ран
Хирургические раны обычно классифицируются в зависимости от степени заражения и нарушения пищеварительного тракта. эпителий на четыре категории:
A. Очистить
Незагрязненные раны без повреждения дыхательных, желудочно-кишечных (ЖКТ) или мочеполовых (ЖКТ) трактов.Примеры включают мастэктомию, рассечение шеи, хирургию щитовидной железы и грыжу. Эти раны обычно лечат первичным закрытием.
B. Чисто загрязненные
Желудочно-кишечные, респираторные или мочеполовые пути вводятся контролируемым образом. Обычно серьезного загрязнения или разлива не должно происходить, если приняты надлежащие меры предосторожности, например, минимизация утечки, защита краев раны и т. Д. Примеры этих типов ран включают холецистэктомию, операцию Уиппла, плановую операцию на толстой кишке или желудке.
C. Зараженный
Любое крупное разливание содержимого желудочно-кишечного тракта или серьезное нарушение стерильной техники, являющееся возбудителем или случайное, может привести к загрязнению раны. Перфорированный аппендицит, утечка желчи, перфорация дивертикула или проникающие раны попадают в эту категорию. Хотя первичное закрытие этих ран по-прежнему возможно, рекомендуется тщательное промывание обильным количеством физиологического раствора для удаления как можно большего количества контаминирующего агента, то есть фекалий или гноя, а также профилактические интраоперационные антибиотики.Большинство рандомизированных контролируемых исследований (РКИ) доказывают уменьшение случаев тяжелого сепсиса, хотя незначительная раневая инфекция все еще может иметь место. В случае сильного заражения брюшной полости фекалиями и если нет уверенности в полном удалении контаминирующего агента, лучше оставить живот открытым и накрыть влажными компрессами на 48 часов, а затем повторно проверить брюшную полость под общим наркозом. удаление пачки. Если брюшная полость выглядит чистой и нет мертвых тканей или кишечника, можно попытаться закрыть ее.Эти раны лучше всего закрывать одним слоем швами на всю толщину с нейлоном или проленом в качестве натяжных швов.
D. Грязные раны
Это относится к старым травматическим ранам с некротической тканью, продолжающейся инфекцией или перфорацией и присутствием известных организмов в ране до вмешательства. Первичное закрытие не рекомендуется, а хирургическая обработка раны необходима. Примеры включают абсцессы, перфорированный кишечник и фекальный перитонит. В случае сильного заражения брюшной полости фекалиями и если нет уверенности в полном удалении контаминирующего агента, лучше оставить живот открытым и накрыть влажными компрессами на 48 часов, а затем повторно проверить брюшную полость под общим наркозом. удаление пачки.Если брюшная полость выглядит чистой и нет мертвых тканей или кишечника, можно попытаться закрыть ее. Эти раны лучше всего закрывать одним слоем швом на всю толщину с нейлоном или проленом в качестве натяжных швов.
Методы закрытия раны:
A. Ушивание первичным натяжением
В этой технике аппроксимация краев раны и более глубоких слоев ткани тщательно выполняется соответствующими послойными швами. Кожа аппроксимируется подкожными швами или скобами.Sterstrips ™ используются для снятия напряжения на линии шва и для создания более эстетичного и функционального рубца. Устранение мертвого пространства сводит к минимуму образование новых тканей, а тщательное выравнивание эпидермиса сводит к минимуму образование рубцов [11, 12].
B. Закрытие с помощью вторичного намерения
Это считается адекватной альтернативой закрытию с первичным намерением, особенно в тех случаях, когда ожидается значительная потеря ткани или серьезное загрязнение. Это может включать закрытие более глубоких плоскостей лица, оставляя кожу открытой [13].
5. Факторы, влияющие на заживление ран [14]
Всемирная организация здравоохранения (ВОЗ) считает заживление ран как многофакторный процесс, и каждый фактор прямо или косвенно способствует процессу заживления.
A. Факторы, связанные с пациентом
a. Возраст
р. Статус питания
c. Подчеркивание сопутствующих заболеваний, включая диабет, анемию и ослабленный иммунитет
d.Физиологический статус пациента, например, полиорганная дисфункция, инотропная / вазопрессорная поддержка
B. Факторы, связанные с раной
a. Тип органа или ткани
b. Степень / тяжесть травмы
c. Характер травмы, например чистый разрыв в сравнении с раздавливанием
d. Загрязнение раны
e. Промежуток времени между травмой и началом лечения
C.Местные факторы, связанные с самой хирургической техникой
a. Необходим соответствующий гемостаз для обеспечения жизнеспособных и хорошо васкуляризованных краев раны, но в то же время не должно быть постоянного просачивания
b. Решение о проведении (или отказе от выполнения) обработки раны как части хирургического лечения раны влияет на окончательный результат
c. Время закрытия может иметь такое же значение, как и любой из вышеперечисленных факторов, в определении судьбы раны
6.Хирургические подходы к лечению ран [14]
Существуют определенные золотые хирургические принципы, которые необходимо соблюдать для достижения адекватного лечения ран.
6.1. Для первичного ремонта
A. Первичное ушивание требует чистой, хорошо сближенной техники наложения швов без натяжения.
B. Инфекция и замедленное заживление почти неизбежны, когда первичное закрытие зараженной раны происходит без надлежащей обработки или промывания.
C. Различные техники наложения швов означают, что каждый метод идеален для определенных типов ран. Например, в то время как подкожный кожный шов считается отличным вариантом хорошего выравнивания краев раны, это не лучший гемостатический метод, и в случае ран с сочащимися краями или ожидаемым просачиванием непрерывный матрасный шов может быть лучшим вариантом в тех случаях, когда случаи, когда ожидается просачивание.
D. Выбор правильного шовного материала жизненно важен для обеспечения желаемого результата.В целом, монофиламентный шов несет меньший риск инфицирования по сравнению с плетеными (мультифиламентными) швами [15]. Правильная прочность на разрыв используемого материала имеет важное значение для сохранения целостности раны до полного заживления [15].
E. Размер швов и интервал между швами должны быть пропорциональны толщине аппроксимируемых тканей.
F. По возможности глубокие раны следует закрывать послойно.
г.Время снятия шва определяется местом и кровью. Например, в то время как кожные швы на лице можно снять уже через 3 дня, для закрытия брюшной полости обычно требуется хранить шовный материал до 7–10 дней.
H. При некоторых операциях, при которых остается довольно большая площадь необработанных участков, может потребоваться дренирование, поскольку высока вероятность образования гематомы. Самый частый пример — мастэктомия. В этих случаях использование спрея человеческого фибринового клея уменьшает дренаж, а также в значительной степени снижается образование серомы [16].Продукт ARTISS производится компанией Baxter Ltd. Он содержит 5% фибрина и 95% протромбина и поставляется в шприце. Изделие должно быть подключено к источнику сжатого воздуха, и перед использованием температура жидкости должна быть 25 ° C. Это решение хорошо там, где может потребоваться регулировка заслонок, так как для его работы требуется примерно 3 минуты [16]. Если требуется немедленная фиксация поверхностей, хорошим продуктом является Tessil (Baxter) [17]. Он содержит 95% фибрина и 5% протромбина и сразу прилипает.Это очень полезно при торакотомии, когда она распыляется прямо на грудную стенку и плевру [17].
Для отсроченного первичного закрытия:
A. Отсроченное первичное закрытие является хорошей альтернативой при чистых загрязненных ранах и всякий раз, когда требуется промывание. Раны можно оставить открытыми с помощью стерильной марли, пропитанной физиологическим раствором, а затем пациента нужно вернуть в операционную, марлю удаляют и, если рана выглядит чистой и не загрязненной, через 48 часов можно наложить швы.
6.2. Для заживления вторичным натяжением
A. Способствовать заживлению вторичным натяжением после хирургической обработки раны.
B. Хирургическая обработка раны включает промывание краев раны антисептическими растворами, тщательную промывку большим количеством физиологического раствора, иссечение мертвых и некротических тканей до здоровых кровоточащих краев и бережное обращение с тканями для минимизации ятрогенных травм тканей.
7. Послеоперационный уход за раной
Независимо от характера раны, механизма заживления или типа закрытия, цели послеоперационного ухода за раной остаются неизменными.Основная цель — способствовать быстрому заживлению без осложнений с наилучшим функциональным и эстетическим результатом [18]. Особое внимание уделяется заживлению ран первичным натяжением. Поскольку прочность на разрыв по краям раны минимальна из-за отсутствия ремоделирующих коллагеновых волокон, обычно требуется дополнительная поддержка в виде швов, лент или скоб, пока не произойдет эпителизация [19].
8. Руководство по снижению послеоперационной инфекции области хирургического вмешательства (ИОХВ) [20]
A.Перевязки и очистка ран
а. Старайтесь не беспокоить рану в первые 48 часов, так как это может повредить новый тонкий слой эпителия. При необходимости используйте стерильный физиологический раствор для очистки раны в этот период, а не для того, чтобы тереть поверхность.
б. При смене / снятии повязок обязательно соблюдение асептических правил без прикосновения.
с. Сообщите пациентам, что они могут принять душ через 48 часов после операции, поскольку к этому времени сформировался верхний слой эпителия и рана стала водонепроницаемой.
г. В случае заживления ран вторичным натяжением предпочтительнее раннее обращение в службу обеспечения жизнеспособности тканей.
B. Антимикробная обработка
a. При подозрении на SSI (целлюлит) рассмотрите возможность назначения антибиотиков.
б. На начальном этапе выбор антибиотиков должен быть широким, затем спектр должен быть сужен до конкретных организмов после того, как будет доступен отчет о культуре и чувствительности [21].
С.Дальнейшая обработка раны
а. Если хирургическая обработка раны становится необходимой, хирургическая обработка раны в операционной всегда предпочтительнее при сильно загрязненных ранах.
б. Избегайте использования марлевых повязок, так как при снятии марли повреждаются прилипшие к ней грануляционные ткани. Хотя в некоторых поверхностных ранах киски этот метод все еще используется, и статистически не было обнаружено разницы во времени заживления по сравнению с более дорогостоящими повязками.
с.Некоторую незаживающую рану с большим количеством мертвых тканей можно обработать стерильными личинками из зеленой бутылки ( Lucilia sericata ), которые разрушают некротическую ткань с помощью фермента, а затем проглатывают ее. Личинок прикладывают непосредственно к ране, а затем удерживают на месте окклюзионной повязкой. Их можно наносить на рану, инфицированную MRSA (Methecillin Resistant Staphylococcus Aureus), поскольку личинки также переваривают бактерии и снижают вероятность продолжения инфекции. Предполагается, что фермент также вызывает рост грануляционной ткани, однако для некоторых пациентов наличие личинок на теле неприемлемо, и если оставить их слишком долго, продуцируемый фермент может разрушить ороговевший эпителий [2].
г. Могут применяться различные типы специальных повязок, чтобы впитать экссудат и позволить ране заживать быстрее и с меньшей болью при смене повязки. Для этого типа ран существует множество повязок, которые описаны в следующем разделе.
e. Очистка раны с помощью гидроструйных устройств и помещения пациента в гидромассажную ванну также была опробована и оказалась полезной при очистке сильно загрязненных ран или довольно больших ран. Если рана небольшая и требуется орошение для удаления экссудатов и инородных тел, которые могут помешать заживлению раны, предпочтительнее орошение с помощью шприца, наполненного физиологическим раствором или стерильной водой [3, 22].
ф. Орошение ран антисептическим раствором было опробовано с раствором гипохлорида ( Eusol ), были опробованы Aserbane ™ и перекись водорода в качестве каустических агентов, но надежных данных, подтверждающих их эффективность, нет [3] .
D. Структурный подход к лечению ран
a. Использование блок-схем и структурированного подхода с четким руководством имеет важное значение для обеспечения преемственности в команде.
б.Постоянное информирование о последних обновлениях в области ухода за ранами.
E. Способы уклонения
a. Местные антибиотики при заживлении ран первичным натяжением.
б. Смочите ватную марлю или антисептические растворы на основе ртути.
F. Послеоперационные раневые осложнения: Наиболее частыми и значительными послеоперационными раневыми осложнениями являются инфицирование и расхождение раны. При появлении подозрения следует начать активное лечение, которое включает взятие мазков на культуру и чувствительность с последующим эмпирическим введением антибиотиков в первую очередь [21].В некоторых случаях может потребоваться обработка раны для ускорения заживления ран.
9. Повязки
- a.
Идеальная повязка должна обладать определенными характеристиками, способствующими заживлению ран. Он должен поддерживать некоторую влажность в месте раны, действовать как барьер против жидкости или бактериального заражения, потенциально удалять избыток экссудата, который может привести к мацерации раны, и, наконец, он должен прилипать к коже, но удаляться без травм / с минимальной травмой [24]. Повязки Tegaderm ™ и Opsite ™ являются двумя такими повязками.Они водонепроницаемы и позволяют пациенту помыться на следующий день, если он того пожелает.
- б.
Рана, выделяющая много мусора и отделяемого, требует асептической очистки. Доступен ряд различных материалов, некоторые из наиболее часто используемых материалов описаны ниже.
Гидроколлоидные повязки. Они содержат карбоксиметилцеллюлозу натрия, которая объединена с эластомерами и наносится на носитель, обычно пенополиуретан.Гидроколлоид абсорбирует экссудаты и становится гелем, и когда повязка снимается, вся масса снимается, не нарушая грануляционную ткань. Распространенными из них являются Granuflex ™, Comfeel Plus ™, Aquacel ™ и DuoDerm Extra Thin ™.
Полисахаридные шарики. Он выпускается в виде порошка и разбухает при контакте с жидкостью или экссудатом. Его можно оставить на несколько дней, а затем удалить осторожным промыванием физиологическим раствором. Он доступен как Debrisan (Pharmacia Ltd) и Iodosorb (Perstrop).
Альгинаты. Они сделаны из натриевых солей альговой кислоты. Альгиновая кислота производится из морских водорослей. При контакте с жидкостью он активируется, образует гель и поглощает экссудаты. Он бывает разного размера и формы в виде плоских квадратов и лент. Это очень часто используется в Великобритании. Плоский квадрат и ленты производятся многими фармацевтическими компаниями. Кальтостат (Конватек) — наиболее широко используемый в нашем институте.
Пенная повязка. Они сделаны из полиуретана или силикона, который впитывает жидкость за счет капиллярного действия.Их можно наносить на рану в качестве наполнителя полостей. Повязки можно снимать каждые пару дней, а пену можно мыть и обрезать до нужного размера для повторного применения. Типичными примерами являются Lyofoam (Seton) и Silastic (Dow Corning Ltd).
Повязки, пропитанные серебром. Эти повязки также бывают в виде квадратов или лент. Они сделаны из нейлоновых волокон, пропитанных альгинатом, карбоксиметилцеллюлозой и серебром. Серебро используется для его антимикробного действия, и в то же время альгинат поглощает экссудат с образованием геля.Он достаточно эффективен для поверхностных ран, инфицированных грамположительными бактериями, и в качестве ленты для полостей после операций на пилонидальных пазухах. Наиболее распространенным из них является Silver-cel (Systagenix). Aquacel ™ также доступен в серебре.
Повязки, содержащие йод. Это марлевые повязки, пропитанные йодом, которые обычно хороши для довольно поверхностных ран. Йод действует как антисептик. Инадин (систагеникс) легко доступен. Единственная проблема с этой повязкой заключается в том, что она прилипает к грануляционной ткани, поэтому перед снятием повязки необходимо смочить рану в физиологическом растворе на 5 минут.
Аллотрансплантат и ксенотрансплантат для сложных ситуаций потери кожи [22, 23]
Кожа считается самым большим органом человеческого тела, составляющим около 16% от общей массы тела. Потеря кожи часто встречается при таких проблемах, как ожоги или травмы от снятия перчаток. Кожа играет жизненно важную роль с точки зрения иммунитета, защиты и терморегуляции человеческого тела. Следовательно, потеря кожи может быть связана со значительными заболеваниями и даже смертностью.На протяжении десятилетий проводились исследования по созданию биологических заменителей кожи, которые могут выполнять функции кожи и которые могут быть легко доступны. Трансплантаты трупа и свиньи десятилетиями использовались как биологические заменители кожи. Когда используются трупные трансплантаты, они называются аллотрансплантатами, поскольку происходят от одного вида. Напротив, свиные трансплантаты называются ксенотрансплантатами, потому что они взяты от одного вида и пересажены другому.
10. Роль участковых медсестер в лечении ран
Хотя процесс лечения ран начинается в больнице неотложной помощи, большая часть его проходит в общине.Участковые медсестры и практикующие медсестры в общине играют определенную роль в уходе за ранами. Районная медсестра обычно оказывается пациентам, которые по разным причинам не могут посещать общий врач. Как только состояние пациентов позволяет им свободно передвигаться вне дома, им настоятельно рекомендуется проконсультироваться с практикующими медсестрами в общей практике, и это позволяет надлежащим образом распределять ресурсы и обеспечивает хорошие услуги для людей, которые действительно в этом нуждаются. Более того, это способствует выздоровлению относительно более здоровой популяции пациентов.
11. Службы обеспечения жизнеспособности тканей [25]
Концепция медсестер по обеспечению жизнеспособности тканей относительно нова, хотя сама идея возникла в 1980-х годах. Он охватывает все аспекты ран на коже и мягких тканях. Хотя хирургическое лечение ран является важной частью их роли, это не единственная область их компетенции. Они также покрывают различные области, связанные с мягкими тканями, такие как пролежни и хронические язвы на ногах. Помимо своей роли у постели больного, они проводят обучение всей медицинской бригады.По всей Великобритании они также работают над предотвращением распространенных проблем кожи, связанных с больницами, таких как пролежни, тем самым экономя средства в долгосрочной перспективе. Их роль распространяется и на общину, где они оказывают поддержку районным и практикующим медсестрам и помогают им выбрать правильный перевязочный материал и другие необходимые инструменты для заживления ран. Общество жизнеспособности тканей было создано с 2014 года и считается отличным форумом для обсуждения всех новых методов и материалов, используемых для заживления ран [26].
Рис. 1.
Проспективная оценка закрытия с помощью вакуума при синдроме брюшной полости и тяжелом абдоминальном сепсисе, J Am Coll Surg. 2007; 205: 586–592 (любезно предоставлено KCI medical).
11.1. Закрытие с помощью вакуума (VAC) и его роль в заживлении ран
VAC-терапия — это простой, но эффективный метод ускорения заживления. В настоящее время он считается эффективным средством лечения больших сложных острых и хронических ран (рисунки 1 и 2) [27].
Рис. 2.
Вакуумная повязка или небольшая сочащаяся рана (любезно предоставлено WWW.REHABPUB.COM).
VAC — это активное средство для лечения ран, которое было впервые описано в 1997 году Morykwas и Argenta [28]. Система создает отрицательное давление на ложе раны через повязку из пенополиуретана с открытыми ячейками [28]. Пена будет находиться в непосредственном контакте с раной и соединяться с баллоном через всасывающую трубку. Для функционирования системы обязательно наличие эффективного герметичного уплотнения.
Цели лечения
A.Удаление чрезмерного экссудата и создание более влажной, чем влажной среды для заживления ран [27].
B. Увеличивает ангиогенез, что способствует образованию грануляций [28].
C. Способность способствовать заживлению сложных ран и ран, которые не заживают обычными методами [27, 28].
Раны, которые можно лечить с помощью VAC-терапии [29]
A. Пролежни
B. Язвы диабетической стопы
C.Травматические раны с потерей ткани
D. Ожоги
E. Язвы на ногах
F. Кожные трансплантаты
G. Расхождение хирургической раны
Противопоказания и меры предосторожности [29]
A. Известные или подозреваемые злокачественные раны
B. Желудочно-кишечный свищ
C. Остеомиелит без лечения
D. Прямое воздействие на крупные кровеносные сосуды из-за риска кровотечения
E.Густой / некротический струп.
11.2. Дополнительные измерения, способствующие лечению ран
1. Ультразвуковые волны, электротерапия или лазерная терапия. Всегда считалось, что эти добавки способствуют лучшему лечению ран. В недавнем РКИ Cullum et al. пришли к выводу, что нет достаточных надежных доказательств, чтобы сделать выводы о вкладе лазерной терапии, терапевтического ультразвука, электротерапии и электромагнитной терапии в заживление хронических ран [30].
2. Гипербарическая оксигенотерапия. Гипоксия тканей — одна из характеристик хронических ран. Следовательно, средства увеличения поступления O 2 в ткани потенциально могут улучшить заживление хронических ран. В недавнем Кокрановском обзоре 12 рандомизированных исследований был сделан вывод, что гипербарическая терапия O 2 может улучшить шанс заживления язв диабетической стопы только на краткосрочной, но не долгосрочной основе [31]. Он также может уменьшить размер ран, вызванных хронической венозной недостаточностью, но не оказывает никакого эффекта на раны / язвы, вызванные артериальной недостаточностью [31].
12. Заключение
После прочтения этой главы читатель будет иметь полное представление о типах ран (Классификация ВОЗ) и способах их лечения. Мы подробно описали, как обращаться с различными типами ран, от чистой хирургической раны до сильно загрязненных ран. Закрытие ран первичным натяжением, когда рана чистая, и обработка раны, а затем оставление раны для заживления вторичным натяжением с вторичным ушиванием швов или без него, если это необходимо.Подробно описаны различные виды повязок с указанием плюсов и минусов каждой из них. Определена роль всего персонала, задействованного в лечении раны. Более конкретные типы методов, например, лазерная терапия, ультразвук, гипербарический кислород и компрессия, используемые для лечения раны, перечислены, но не описаны в деталях, так как доступных доказательств недостаточно.
Благодарности
Мы хотели бы выразить нашу искреннюю благодарность доктору Джайне Чаухан и мисс Джанаки Соланки за то, что они прочитали статью и внесли языковые изменения, где это необходимо.Мы также хотели бы поблагодарить мисс Шона Стюарт за помощь в координации проекта.
.Современные аспекты патофизиологии и лечения хронических ран при сахарном диабете
Нарушение заживления ран — частая и очень серьезная проблема у пациентов с сахарным диабетом, однако мало что известно о лежащих в их основе патомеханизмах. В этой статье мы рассматриваем биологию заживления ран, уделяя особое внимание патофизиологии хронических ран у пациентов с диабетом. Стандартное лечение диабетических язв включает меры по оптимизации гликемического контроля, а также обширную санацию, устранение инфекции с помощью антибактериальной терапии на основе культур раневых патогенов, использование влажных повязок и снятие высокого давления с раневого ложа.В этой статье мы обсуждаем новые адъювантные методы лечения с особым упором на использование аутологичных кожных трансплантатов для лечения язв диабетической стопы, которые не поддаются стандартному уходу.
1. Введение
Синдром диабетической стопы является очень тяжелым и частым осложнением у пациентов с сахарным диабетом с кумулятивной заболеваемостью до 25 процентов [1]. Рост заболеваемости диабетом во многих частях мира делает язвы диабетической стопы серьезной и усугубляющейся проблемой общественного здравоохранения.Язвы стопы вызывают значительную заболеваемость, ухудшают качество жизни, являются наиболее важным фактором риска ампутации нижних конечностей и приводят к высоким затратам на лечение и огромным экономическим потерям [2]. Факторы, замедляющие заживление ран при диабете, многочисленны и связаны как с нарушением метаболизма глюкозы, так и с влиянием нейрососудистых осложнений. Язвы диабетической стопы быстро переходят в хроническую форму; слишком часто эти раны не заживают в первую очередь. Лечение хронических ран должно быть направлено против основных этиологических факторов, ответственных за рану.Лечение основано на простых принципах устранения инфекции, использовании повязок для поддержания влажного раневого ложа и абсорбции экссудата, разгрузки высокого давления с раневого ложа и санации раны для ускорения эндогенного заживления и повышения эффективности местных веществ [3 ]. Тем не менее, часто бывают случаи стойких язв диабетической стопы, которые не поддаются стандартному лечению. У таких пациентов заместительная терапия с использованием аутологичной трансплантации кожи или тканеинженерных эквивалентов кожи человека представляет собой варианты второй линии, которые могут предотвратить ампутацию, и поэтому их следует рассматривать.
2. Физиологический процесс заживления ран
Физиологический процесс заживления ран традиционно делится на четыре фазы: гемостаз, воспаление, разрастание и созревание или ремоделирование. Эти фазы управляются тонким взаимодействием клеточных и гуморальных факторов [4]. Гемостаз наступает в течение часа после травмы и характеризуется сужением сосудов и свертыванием. Тромбоциты не только инициируют каскад свертывания, но также секретируют факторы роста и цитокины, которые инициируют заживление.Последующая фаза воспаления длится до семи дней и опосредуется нейтрофильными гранулоцитами, которые предотвращают бактериальное заражение и очищают рану от клеточного мусора. Моноциты притягиваются к ране хемотаксическими факторами и дифференцируются в макрофаги раны. Последние не только удаляют бактерии и нежизнеспособные ткани путем фагоцитоза, но также высвобождают различные факторы роста, необходимые для стимуляции фиброплазии и ангиогенеза, тем самым обеспечивая основу для образования временного внеклеточного матрикса (ЕСМ).Фаза пролиферации начинается на 2-й день после травмы и занимает до 20 дней. Эта фаза в первую очередь характеризуется грануляцией тканей и образованием новых кровеносных сосудов (ангиогенез). Ангиогенный процесс включает факторы роста, такие как фактор роста тромбоцитов (PDGF), фактор ангиогенеза макрофагов и ангиотензин. Затем начинается сопутствующая эпителизация, чтобы покрыть грануляционную ткань клеточным барьером. Последний этап, связанный с обширным ремоделированием тканей, длится от одной недели до шести месяцев после травмы.На этом этапе временный матрикс раны заменяется молекулами протеогликана и коллагена, которые легко организуются в более толстые пучки, в результате чего образуется более прочная, но более жесткая рубцовая ткань.
3. Патофизиология заживления ран при диабете
Заживление ран при диабете ухудшается из-за факторов, как внешних, так и внутренних для раны и ее биологии. К внешним факторам относятся повторяющиеся травмы или механическое воздействие на стопу, которая стала нечувствительной из-за нейропатии, а также ишемию в результате макро- или микрососудистого заболевания [5].Утолщение базальной мембраны капилляров и артериол часто происходит у людей с диабетом, что приводит к нарушению заживления ран и стойкому образованию язв [6]. Важная роль приписывается факторам, присущим биологии хронической раны при диабете. Было высказано предположение, что гипергликемия сама по себе оказывает пагубное влияние на заживление ран за счет образования конечных продуктов гликирования (AGE), которые вызывают выработку воспалительных молекул (TNF-, IL-1) и препятствуют синтезу коллагена [7].Кроме того, Spravchikov et al. показали, что воздействие высокого уровня глюкозы связано с изменениями клеточной морфологии, снижением пролиферации и аномальной дифференцировкой кератиноцитов [8], тем самым выявив другой механизм, посредством которого гипергликемия может влиять на заживление ран при диабете. Интересно, что время заживления язв на ногах и стопах сокращается у пациентов с диабетом с более низким HbA1c, что подчеркивает клиническую корреляцию между гипергликемией и нарушением заживления ран [9]. Измененная иммунная функция также может способствовать плохому заживлению ран у пациентов с диабетом.Снижение хемотаксиса, фагоцитоза, гибели бактерий [10] и снижение экспрессии белков теплового шока [11] участвуют в ранней фазе заживления ран при диабете. Fahey et al. продемонстрировали, что измененная инфильтрация лейкоцитов и раневая жидкость IL-6 характеризуют поздние воспалительные фазы заживления ран при диабете [12]. Следовательно, кажется, что измененный характер появления цитокинов в раневой среде может способствовать замедлению заживления ран при диабете. Это подтверждается тем фактом, что измененная биодоступность цитокинов и факторов роста участвовала в патогенезе хронических ран.Эти сигнальные молекулы секретируются различными типами клеток для контроля клеточной пролиферации, дифференцировки, миграции и метаболизма. Аномальная экспрессия факторов роста наблюдается при язвах диабетической стопы [13]. Было высказано предположение, что захват факторов роста и цитокинов некоторыми макромолекулами, такими как альбумин, фибриноген и 2-макроглобулин, может нарушить процесс заживления [14]. Кроме того, повышенная деградация факторов роста в раневой жидкости у пациентов с диабетом обсуждалась как фактор, способствующий нарушению процесса заживления ран.Например, Duckworth et al. сообщили о повышенной активности фермента, расщепляющего инсулин (IDE), в раневой жидкости пациентов с диабетическими язвами стопы [15]. Интересно, что активность разложения инсулина в раневой жидкости была обнаружена положительно коррелированной с уровнями HbA1c, тем самым подтверждая тот факт, что контроль глюкозы является важной предпосылкой для заживления ран. Кроме того, для нормального заживления ран требуется баланс между накоплением коллагеновых и неколлагеновых компонентов внеклеточного матрикса.Их ремоделирование определяется матриксными металлопротеиназами (ММП) и тканевыми ингибиторами металлопротеиназ (ТИМП) [16]. ММП играют важную роль в первичной обработке раны, а также в ангиогенезе, эпителизации и ремоделировании рубцовой ткани [17]. В нескольких исследованиях сообщалось о повышенных уровнях ММП и пониженных уровнях ТИМП в хронических ранах [18] с аналогичной картиной в ранах пациентов с сахарным диабетом [19]. И последнее, но не менее важное: появляется все больше свидетельств того, что резидентные клетки хронических ран могут претерпевать фенотипические изменения, которые ухудшают их способность к размножению и движению.Например, сообщалось, что фибробласты из венозных и пролежневых язв стареют и имеют пониженную способность к пролиферации, причем пролиферативная способность напрямую связана с невозможностью заживления [20].
4. Стандартные методы лечения язв диабетической стопы
Стандартное лечение диабетических язв включает меры по оценке сосудистого статуса и оптимизации гликемического контроля, а также обширную санацию раны, устранение инфекции с помощью антибактериальной терапии на основе посевов раневых патогенов, использование влаги повязки и снятие высокого давления с раневого ложа.Сосудистая оценка должна включать пальпацию всех пульсов на нижних конечностях, включая пульс на бедренной, подколенной, задней большеберцовой и тыльной сторонах стопы. Суррогатным и более точным методом диагностики сосудистой недостаточности в нижних конечностях является использование индекса давления на лодыжках (ABPI), результаты которого могут быть подтверждены с помощью допплеровской кривой и пульсовой оксиметрии. В случае s
.Гнойный дренаж: определение, причины и лечение
Гнойный дренаж — это густые молочные выделения из раны. Это часто является признаком инфекции, и ее следует лечить как можно скорее.
Регулярный осмотр раны — важная часть процесса заживления. Понимание того, чем гнойный дренаж отличается от других типов дренажа, может помочь выявить и лечить его. Однако бывают случаи, когда посещение врача необходимо, чтобы избежать осложнений.
Гнойный дренаж — это жидкость или выделения, которые сочатся из раны.Обычно он имеет молочный вид и текстуру.
Гнойный дренаж легко заметить, поскольку он густой и может варьироваться по цвету от сероватого или желтого до зеленого и даже коричневого. Гнойный дренаж обычно считается признаком инфекции.
Дренаж меняет цвет и густеет из-за количества живых и мертвых половых клеток в нем, а также лейкоцитов в этом районе. Гнойный дренаж часто увеличивается по мере развития инфекции.
Понимание других типов дренажа, который может исходить из раны, может помочь идентифицировать или исключить гнойный дренаж.Любой, кто не уверен в типе выделений из раны, должен обратиться к врачу.
Кровяной дренаж
Кровяной дренаж ярко-красного или розового цвета, поскольку он состоит в основном из свежей крови. Дренаж обычно сиропообразный или немного гуще, чем обычная кровь.
Этот тип дренажа обычно возникает сразу после получения раны. Кровяной дренаж, который возникает через несколько часов после получения раны, может быть признаком травмы в этой области.
Серозный дренаж
Серозный дренаж состоит из белков, лейкоцитов и других ключевых клеток, которые организм использует для самовосстановления.Имеет жидкую водянистую консистенцию.
В отличие от других типов дренажа серозный дренаж обычно прозрачный или полупрозрачный. Слишком сильный серозный дренаж может быть признаком наличия в этой области вредных микробов.
Серозный дренаж
Серозно-геморрагический дренаж представляет собой комбинацию серозного дренажа и кровяного дренажа. Это самый распространенный вид дренажа ран, имеющий жидкую консистенцию.
Часто бывает слегка розового или красного цвета и обычно возникает в ранах, особенно после смены повязок.
Некоторое дренирование является нормальным явлением в ранах, но очень важно определить проблемный дренаж, учитывая несколько моментов, глядя на рану.
- Консистенция : Проверка консистенции дренажа может помочь выявить проблемы на ранней стадии. Нормальный дренаж тонкий или слегка липкий. Густой молочный дренаж часто является признаком инфекции.
- Количество : У большинства ран сначала будет умеренный дренаж, который замедляется по мере заживления раны. Легкий или умеренный дренаж считается нормальным.Большое количество дренажа может быть признаком инфекции.
- Цвет : дренаж раны, который является частью процесса заживления, обычно прозрачный или имеет бледный оттенок. Слегка окрашенный дренаж или выделения, меняющие цвет, могут быть признаком инфекции.
- Запах : В большинстве случаев запах не является хорошим индикатором инфекции. Однако неприятный запах или резкий запах, исходящий от раны, может быть признаком инфекции, поэтому следует обратиться к врачу.
Нормальный дренаж — это естественная реакция организма на рану.Когда образуется рана, организм отправляет дополнительные клетки крови, воспалительные агенты и другие заживляющие соединения к месту раны, чтобы остановить кровотечение и уничтожить любые поступающие микробы.
Чтобы избежать инфекции, организму необходимо поддерживать влажность и насыщение этой области этими целебными элементами. Избыток влаги обычно выходит наружу в виде выделений.
Когда дренаж становится гнойным, это обычно происходит из-за того, что какой-то тип микробов смог проникнуть через этот защитный барьер.Попав внутрь поврежденной кожи, микробы размножаются и вызывают инфекцию.
Есть несколько факторов, которые влияют на инфицирование раны. Его расположение, размер и общая температура вокруг него могут сыграть свою роль.
Люди с определенными заболеваниями, такими как диабет или сосудистые заболевания, также могут быть подвержены более высокому риску повышенного дренирования раны.
Выбор образа жизни, например курение, в некоторых случаях может подвергнуть человека риску гнойных осложнений.Факторы риска также могут исходить извне, например, от типа повязки, которая накладывается на рану.
Осложнение номер один при гнойном дренировании — инфекция. Рана, выделяющая гнойный дренаж, обычно инфицирована, и ситуация может ухудшиться, если ее не лечить.
Инфицированные раны могут перейти в хроническую форму, что происходит, когда они продолжаются более 2–3 месяцев без заживления.
Хронические раны являются источником боли и дискомфорта и иногда могут влиять на качество жизни и психическое здоровье человека.
Раневые инфекции могут также привести к другим осложнениям, если их не лечить, в том числе:
В некоторых случаях микробы могут попасть в кровоток, подвергая человека риску опасного состояния, называемого септицемией или заражением крови.
Лечение тяжелых или гнойных выделений очень важно, чтобы избежать серьезных осложнений. Процесс лечения будет сильно отличаться в зависимости от раны. Расположение, размер и тип раны будут определять процесс лечения.
В первую очередь врач должен вылечить основную инфекцию.Они также захотят ограничить сильный дренаж, позволяя ране оставаться достаточно влажной для дальнейшего заживления.
Инфекция может потребовать применения антибиотиков или других лекарств, чтобы рана зажила.
Хотя выделения и выделения из раны являются обычным явлением, об изменениях выделений всегда следует сообщать врачу. Любой, кто осмотрит рану и заметит какие-либо признаки гнойных выделений, должен как можно скорее обратиться к врачу.
Даже те, кто не уверены в своих симптомах, должны пройти осмотр ран у медицинского работника.
Пока о признаках гнойного отделяемого сообщается врачу, когда они появляются, прогноз для гнойного дренажа хороший.
Важно постоянно контролировать рану в процессе заживления. Сообщение о любых изменениях в выделениях может помочь врачам выявить и лечить раны, которые могут быть инфицированы.
Инфекции, которые остаются невылеченными или слишком долго остаются без лечения, могут привести к более серьезным рискам и осложнениям для здоровья.
.