Комбустиолог: холодовой наркоз – температура мозга +27
«Основной причиной отморожения конечностей во время сильных морозов является длительное нахождение на улице в нетрезвом состоянии», – сообщил Яков Кошельков.
«90% людей, которые получают глубокие отморожения и поступают в ожоговые отделения, спали на улице во время сильного мороза в состоянии алкогольного опьянения», – отметил Я. Кошельков.
«Опасность неумеренного употребления алкоголя в сильные морозы в том, что алкоголь блокирует систему терморегуляции организма. Теплопотери организма от низких температур возрастают, но организм не способен из-за этой блокировки работать на возмещение данных теплопотерь
По его словам, «самые тяжелые отморожения – у тех, кто уснул в нетрезвом состоянии на улице».
«А подавляющее большинство людей, которых с отморожениями доставляют в больницы, спали пьяными на морозе. В результате кому-то ампутируют руки, кому-то ноги», – отметил доктор.
Холодовой наркоз
«Если температура мозга снизится еще на 2 градуса, то наступит смерть», – подчеркнул комбустиолог.
Он также отметил, что при глубоких отморожениях на первом месте стоят холодовые травмы стоп, на втором – кистей рук. «Лечение таких травм очень сложное и дорогостоящее. Люди зачастую на всю жизнь остаются инвалидами», – сказал комбустиолог.
Колготки примерзали к ногам
«За мою более чем 40-летнюю работу с ожоговыми травмами были разные случаи. В основном, это отморожение рук и ног. Но был случай, когда в ожоговый центр был доставлен мужчина, у которого была отморожена часть гениталий. Пришлось эту часть ампутировать», – рассказал комбустиолог.
Он также отметил, что в его практике были случаи, когда женщины получали такое переохлаждение организма, что колготки примерзали к ногам.
«Раньше, когда женщины носили капроновые колготки, были случаи, что в больницу доставляли дам, у которых колготки примерзли к ногам. Теперь другие материалы, они не примерзают к телу. Но и сейчас достаточно часто бывают случаи, когда холодовые травмы женщины получают из-за того, что в сильные морозы надевают тонкое белье, носят узкую обувь на высоком каблуке», – отметил комбустиолог.
Не замерз сам – помоги другому
«Если человек в сильный мороз лежит на земле или скамейке, нужно его хотя бы разбудить, а потом вызвать скорую помощь», – подчеркнул Я. Кошельков.
«Среди упавших на улице могут быть и абсолютно трезвые люди, у которых случился инсульт или сердечный приступ», – напомнил доктор.
«Крайне важно при сильном переохлаждении организма в кратчайшие сроки доставить пострадавшего в больницу. Теперь есть технологии, которые позволяют восстанавливать даже очень сильно переохлажденные конечности, чтобы не допустить ампутации», – сказал комбустиолог.
«Очень много случаев, когда человек долгое время лежал в состоянии алкогольного опьянения на улице, все-таки добрался до дома, отогрелся, но не обратился в больницу. На следующий день приходит – а конечности уже холодные и синие, кровообращение нарушено из-за упущенного времени, и приходится ампутировать либо кисти рук, либо стопы», – сказал комбустиолог.
«Каждый год, когда зима не суровая, в медицинские учреждения республики обращается по поводу отморожений тысяча-полторы человек, в суровую зиму – до 3 тысяч человек», – отметил доктор.
Анна Нефедова
Источник
Комбустиолог: холодовой наркоз – температура мозга +27
 Старейший белорусский комбустиолог, руководитель Республиканского ожогового центра при больнице скорой медицинской помощи Яков Кошельков призывает население республики не злоупотреблять спиртным в сильные морозы и приходить друг другу на помощь. Лежать на морозе могут не только пьяные, подчеркивает доктор.
Старейший белорусский комбустиолог, руководитель Республиканского ожогового центра при больнице скорой медицинской помощи Яков Кошельков призывает население республики не злоупотреблять спиртным в сильные морозы и приходить друг другу на помощь. Лежать на морозе могут не только пьяные, подчеркивает доктор.
«Основной причиной отморожения конечностей во время сильных морозов является длительное нахождение на улице в нетрезвом состоянии», – сообщил агентству «Интерфакс-Запад» Яков Кошельков.
«90% людей, которые получают глубокие отморожения и поступают в ожоговые отделения, спали на улице во время сильного мороза в состоянии алкогольного опьянения», – отметил Я. Кошельков.
«Опасность неумеренного употребления алкоголя в сильные морозы в том, что алкоголь блокирует систему терморегуляции организма. Теплопотери организма от низких температур возрастают, но организм не способен из-за этой блокировки работать на возмещение данных теплопотерь
По его словам, «самые тяжелые отморожения – у тех, кто уснул в нетрезвом состоянии на улице».
«А подавляющее большинство людей, которых с отморожениями доставляют в больницы, спали пьяными на морозе. В результате кому-то ампутируют руки, кому-то ноги», – отметил доктор.
Холодовой наркоз
При сильном переохлаждении может наблюдаться очень опасное состояние – «холодовой наркоз». «При понижении температуры головы до 27 градусов у человека происходит так называемый «холодовой наркоз». Он перестает чувствовать холод, начинаются приятные сновидения, человеку кажется, что он находится в приятной компании, ложится в теплую кровать под одеяло, но на самом деле он падает в снег», – рассказал Я. Кошельков
«Если температура мозга снизится еще на 2 градуса, то наступит смерть», – подчеркнул комбустиолог.
Он также отметил, что при глубоких отморожениях на первом месте стоят холодовые травмы стоп, на втором – кистей рук. «Лечение таких травм очень сложное и дорогостоящее. Люди зачастую на всю жизнь остаются инвалидами», – сказал комбустиолог.
Колготки примерзали к ногам
«За мою более чем 40-летнюю работу с ожоговыми травмами были разные случаи. В основном, это отморожение рук и ног. Но был случай, когда в ожоговый центр был доставлен мужчина, у которого была отморожена часть гениталий. Пришлось эту часть ампутировать», – рассказал комбустиолог.
Он также отметил, что в его практике были случаи, когда женщины получали такое переохлаждение организма, что колготки примерзали к ногам.
«Раньше, когда женщины носили капроновые колготки, были случаи, что в больницу доставляли дам, у которых колготки примерзли к ногам. Теперь другие материалы, они не примерзают к телу. Но и сейчас достаточно часто бывают случаи, когда холодовые травмы женщины получают из-за того, что в сильные морозы надевают тонкое белье, носят узкую обувь на высоком каблуке», – отметил комбустиолог.
Не замерз сам – помоги другому
«Если человек в сильный мороз лежит на земле или скамейке, нужно его хотя бы разбудить, а потом вызвать скорую помощь», – подчеркнул Я. Кошельков.
«Среди упавших на улице могут быть и абсолютно трезвые люди, у которых случился инсульт или сердечный приступ», – напомнил доктор.
«Крайне важно при сильном переохлаждении организма в кратчайшие сроки доставить пострадавшего в больницу. Теперь есть технологии, которые позволяют восстанавливать даже очень сильно переохлажденные конечности, чтобы не допустить ампутации», – сказал комбустиолог.
«Очень много случаев, когда человек долгое время лежал в состоянии алкогольного опьянения на улице, все-таки добрался до дома, отогрелся, но не обратился в больницу. На следующий день приходит – а конечности уже холодные и синие, кровообращение нарушено из-за упущенного времени, и приходится ампутировать либо кисти рук, либо стопы», – сказал комбустиолог.
«Каждый год, когда зима не суровая, в медицинские учреждения республики обращается по поводу отморожений тысяча-полторы человек, в суровую зиму – до 3 тысяч человек», – отметил доктор.
Анна Нефедова
Боли больше не будет
Юлия Егорова о том, через что пришлось пройти врачам и их пациентам в донаркозную эпоху
Анестезиологи шутят, что первым представителем их профессии был сам Бог, поскольку он погрузил Адама в глубокий сон, чтобы взять у него ребро, из которого сделал Еву. Человечеству потребовалось несколько тысяч лет, чтобы научиться делать что‑то подобное. Невозможным и немыслимым кажется современному человеку то, что приходилось терпеть пациентам хирургов на протяжении этих «безнаркозных» тысячелетий. При этом нужно понимать, что не было ни наркоза, ни по‑настоящему эффективного обезболивания. И можно с высокой степенью достоверности предположить, что смерть пациента от болевого шока во время операций не была редкостью.
 Выпить и забыться
Выпить и забытьсяПервое документальное свидетельство применения обезболивания содержится в древнеегипетском папирусе Эберса, датированном XV веком до нашей эры. Папирус назван именем немецкого египтолога Георга Эберса, нашедшего его в 1872 году в Фивах.
Во времена фараонов египтяне использовали для обезболивания дурман, белладонну, мак и мандрагору. Вообще, растительные алкалоиды одурманивающего и частично обезболивающего действия применялись врачами во многих культурах, но степень их очистки в большинстве случаев не позволяла достичь хирургического обезболивания. Пациенты всё равно испытывали боль, даже если не полностью ее осознавали.
Более значительных успехов в применении растительных алкалоидов достигли на Востоке. Так, Феликс Глумчер и Анатолий Трещинский упоминают в своем очерке истории анестезиологии японского врача Сейшу Ханаока, который в 1805 году использовал энтеральный наркоз «тсусенсан», представлявший собой авторскую смесь алкалоидов различных трав — гиосциамина, атропина, сапонина, аконитина и других. Под его действием выполнялись операции продолжительностью до четырех часов, в том числе и на брюшной полости. К сожалению, рецепт этого тсусенсана остался тайной. Впрочем, применение одурманивающих растительных веществ было весьма опасным, потому что для достижения хирургического обезболивания дозу нужно было давать практически смертельную.
Спирт и алкогольсодержащие вещества также использовались при попытках обезболивания, так как было очевидно, что вызываемая опьянением эйфория уменьшает страх и притупляет ощущения. Но поскольку прямого анальгезирующего действия спирт не имеет, а картина опьянения бывает разной, этот метод также не был идеален. Кроме того, употребление спирта и состояние алкогольного опьянения многими религиями признавалось безнравственным, поэтому обезболивание с помощью алкоголя оставалось уделом простонародных лекарей и костоправов.
Ловкость рук и никакого мошенничества
В средневековой Европе попытки обезболивать хирургические вмешательства упирались как в явную недостаточность медицинских манипуляций (не было даже инъекций!), так и в противодействие церкви, объявившей страдания необходимыми для искупления грехов. Доходило до того, что женщин, просивших облегчить им роды каким‑нибудь снадобьем, сжигали на кострах. В известной мере тормозил развитие обезболивания и консерватизм хирургов: даже лучшие из них искренне считали, что обез-болить операцию невозможно. Это убеждение пережило мрачное Средневековье и уверенно шагнуло в Новое время.
Консерватизм сознания того времени хорошо иллюстрирует выступление выдающегося английского врача Джеймса Копланда в Лондонском медико-хирургическом обществе, состоявшееся в 30‑х годах XIX века: «Страдание мудро предусмотрено природой, больные, которые страдают, доказывают, что они здоровее других, и скорее поправляются». По-видимому, имелось в виду, что больные, не потерявшие сознание от болевого шока, получали несколько больший шанс выжить.
В 1839 году известный французский хирург Альфред Вельпо публично заявил, что «устранение боли при операциях — химера, о которой непозволительно даже думать; режущий инструмент и боль — два понятия, неотделимые друг от друга. Сделать операцию безболезненной — это мечта, которая никогда не осуществится».
Лучшее, что могли сделать для пациентов врачи XVII–XVIII века, заключалось в блестящей хирургической технике. Любая из проводимых в то время операций продолжалась не более пяти минут.
Можно только поражаться мастерству хирургов донаркозной эпохи. Например, Николай Иванович Пирогов, сохранявший это мастерство и в эпоху наркоза, производил ампутацию бедра за 3–4 минуты, высокое сечение мочевого пузыря — за 2 минуты, удаление молочной железы — за 1,5 минуты, костно-пластическую ампутацию голени — за 8 минут. Об этом упоминает в его биографии Соломон Штрайх. Современным же хирургам 3–4 минуты едва ли хватает на то, чтобы сделать разрез кожи и подкожной клетчатки. И это при том, что инструменты тогда изготавливались из худшей стали, чем сейчас, не было электрокоагуляции, и все сосуды приходилось перевязывать, да и шовный материал оставлял желать лучшего.
В Англии шутили, что для операции нужно две бутылки виски: одну — больному, а вторую — хирургу, чтобы не обращать внимания на крики.
«Механический» наркоз
Хирурги и их пациенты, кажется, готовы были пойти на всё, чтобы сделать операции менее болезненными. Можно только предположить глубину отчаяния, в котором были сделаны вышеупомянутые заявления врачей о том, что обезболивание недостижимо и невозможно. Тем не менее, хирурги не были бы хирургами, если бы из‑за неудач прекратили искать выход из ситуации. Однако все они исходили из соображений «комфорта» оперируемого, не осознавая в полной мере повреждающего действия некоторых видов наркоза на организм.
Сдавливание сонных артерий
И в древние времена, и в Средневековье для лучшего перенесения операций больными применялось длительное сдавливание артерий шеи. При этом наступала потеря сознания, из‑за чего эти артерии и названы «сонными».
Удар по голове
Широко известен и «наркоз» методом оглушения. В Средние века существовали специалисты, умеющие должным образом дозировать силу удара по голове, и их приглашали на операции так же, как сейчас анестезиологов. Оглушение оперируемого ударом по голове нередко путают с рауш-наркозом, полагая, что для этого использовали специальный молоток, называемый «рауш», или что его предложил немецкий хирург по фамилии Рауш. На самом деле, рауш-наркоз (от нем. rausch — «опьянение») — это кратковременный неглубокий наркоз парами этила или хлороформа, предложенный Николаем Ивановичем Пироговым.
Геморрагический шок
Во время военных действий было замечено, что солдаты, потерявшие сознание от потери крови, легче переносят операции. Обильные кровопускания стали использовать вместо наркоза, что в сочетании с операционной кровопотерей, разумеется, не приводило к хорошим результатам. Тем не менее в начале XIX века французскому хирургу Джеймсу Вардропу удалось прооперировать опухоль лобной кости после кровопускания объемом около литра. Учитывая, что внутривенных вливаний и переливания крови еще не существовало, делать такое объемное кровопускание было очень рискованно.
Холодовой наркоз
Для обезболивания хирурги также пробовали использовать охлаждение операционного поля. В 1812 году главный хирург французской армии Доминик Жан Ларрей проводил ампутации прямо на поле боя — при температуре воздуха минус 20 оС солдаты не ощущали боли.
Роковые несовпадения
Поиск обезболивания долгое время был хаотичен, не имел теоретической базы. И чем, как не превратностью судьбы, можно объяснить тот факт, что обезболивающее средство находилось совсем рядом — в химических лабораториях.
Закись азота была впервые синтезирована в 1772 году в Англии химиком Джозефом Пристли. Открытие наркотизирующего действия «веселящего газа» и его обезболивающих свойств было сделано чуть позже — в 1799 году. Оно принадлежит ученику аптекаря и ассистенту хирурга, а впоследствии президенту Лондонского королевского общества Гемфри Дэви. Идею Дэви попытался воплотить в жизнь английский хирург Генри Хилл Хикмен, начавший свою врачебную практику в 1821 году. После многочисленных экспериментов на животных он активно пропагандировал идею обезболивания закисью азота в течение целого ряда лет.
Хикмен обратился в Королевское медико-хирургическое общество в Лондоне, но его предложение об операциях в состоянии «полуасфиксии» было встречено с большим скептицизмом. Тогда он отправил президенту Лондонского королевского общества сэру Гемфри Дэви письмо, в котором изложил свои основные идеи и просил содействовать в получении разрешения на дальнейшие эксперименты. Письмо должно было сыграть решающую роль, ведь именно Гемфри Дэви первым описал анальгетическое действие закиси азота. Но случилось так, что корреспонденцию просматривал кто‑то из заместителей, и письмо осталось без внимания.
Не получив поддержки в Англии, Хикмен решил попытать счастье в Париже, общепризнанном центре научной медицинской мысли. Он обратился к королю Франции Карлу X, пытаясь доказать, что речь идет о важнейшем открытии в истории медицины, и получить разрешение испытать свой наркоз на человеке.
В августе 1828 года в Парижской медицинской академии был создан комитет из пяти человек для обсуждения просьбы Хикмена. В результате его открытие сочли иллюзорным, а закись азота осталась элементом публичных увеселительных представлений.
На одном из таких представлений побывал дантист Хорас Уэллс. Действие закиси впечатлило его, и он начал эксперименты по ее применению. Позже Уэллс устроил публичную демонстрацию удаления зуба под наркозом. Но потерпел неудачу: пациент чувствовал боль, двигался, и зрители обвинили врача в мошенничестве. Это разочарование, вероятно, пошатнуло душевное здоровье Уэллса, после чего он покончил с собой.
В 1880 году польский гинеколог Станислав Кликович впервые использовал закись азота с целью обезболивания родов. И в течение длительного времени ее применяли в акушерстве и гинекологии. В дальнейшем закись прочно заняла свое место в анестезиологии как одна из составляющих многокомпонентного наркоза.
Выход в эфир
Эфир был впервые получен Раймондом Луллием в 1275 году как побочный продукт алхимической реакции. Учитывая, что химия не существовала в те времена как единая и систематизированная наука, метод получения эфира не был общеизвестен. Роберт Бойль, Исаак Ньютон, Майкл Фарадей и другие, менее известные ученые, многократно открывали эфир заново и исследовали его, но никто из них не связал опьяняющее действие эфира с обезболиванием. Парацельс в XVI веке изучал свойства эфира и рекомендовал его как успокоительное.
Для обезболивания эфир впервые был применен американским дантистом Уильямом Мортоном при экстракции зуба 30 сентября 1846 года. До этого Мортон на протяжении нескольких лет апробировал самые разнообразные средства для достижения анальгетического эффекта — алкоголь, большие дозы опия, месмеризм (гипнотическое внушение). Эксперименты с эфиром он проводил сначала на домашней собаке, а потом — на самом себе.
16 октября 1846 года Мортон в роли «анестезиолога» участвовал в публичной демонстрации эфирного наркоза: 20‑летнему Джильберту Эбботту хирург Джон Коллинз Уоррен удалил врожденную подчелюстную сосудистую опухоль. К тому времени талантливый дантист усовершенствовал метод ингаляции парами эфира и сконструировал лицевую маску. Операция прошла в тишине, что невероятно поразило хирургов, привыкших слышать крики. С этого дня началась новая эра хирургии.
Идея наркоза феноменально быстро распространилась в медицинском мире. Уже через год в Англии появился первый профессиональный анестезиолог Джон Сноу. Обезболивание и мышечное расслабление, присущее эфирному наркозу, позволили проводить немыслимые до тех пор операции. Прежде всего, хирургам «открылась» брюшная полость, например, операции на кишечнике и желудке. К слову, в России выделение анестезиологии в отдельную специальность начали обсуждать только в 1952 году, а до тех пор обезболиванием занимались сами хирурги.
Профессиональные анестезиологи за рубежом появились еще в XIX веке, тогда как в России вплоть до 1952 года обезболиванием занимались сами хирурги.
На игле
В 1853 году появился принципиально новый метод введения препаратов — инъекции с помощью полой иглы. В 1904 году русские ученые Сергей Федоров и Николай Кравков описали методику внутривенного гедоналового наркоза (его долго называли «русским наркозом»), положив начало развитию внутривенной анестезии. Гедонал и пришедшие ему на смену барбитураты были трудноуправляемы и высокотоксичны, но использование снотворного в обезболивании и парентеральное введение препаратов существенно изменили понимание анестезии и положили начало современному многокомпонентному наркозу.
В конце XIX века внимание хирургов привлекло анестезирующее действие кокаина. 15 ноября 1884 года хирург Василий Анреп опубликовал в российском еженедельнике «Врач» статью «Кокаин как местноанестезирующее средство», которая стала первым в мире отчетом о клиническом использовании кокаина в хирургии глаза. Порошок кокаина, нанесенный на слизистую оболочку, вызывал локальное снижение чувствительности. 16 августа 1897 года немецкий хирург Август Вир провел безболезненную резекцию голеностопного сустава с предварительным введением в субарахноидальное пространство 3 мл 0,5‑процентного раствора кокаина путем инъекции в поясничную область. До этого Вир проводил эксперименты на себе и своем коллеге и обнаружил наиболее частое осложнение спинномозговой анестезии — постпункционную головную боль. Тем не менее регионарная анестезия была гораздо безопаснее, чем доступные на тот момент методы наркоза, и, учитывая распространенность операций на нижних конечностях, получила заслуженное внимание хирургов, особенно военных.
После того как в 1905 году был синтезирован новокаин, в несколько раз менее токсичный, чем кокаин, возможность успешно использовать инфильтрационную и проводниковую анестезию существенно возросла. Быстро накапливавшийся опыт показал, что под местным обезболиванием можно выполнять и средние по объему и сложности операции, включая почти все вмешательства на органах брюшной полости.
Бифуркация
С тех пор наметилась разница в традициях хирургического обезболивания в России и Европе. Европейская школа анестезиологии отдавала предпочтение методам общей анестезии, развивая, прежде всего, техническую часть наркоза. Благодаря их усилиям наркозный аппарат постепенно превратился из примитивного насоса в точный и чувствительный прибор, с которым врачи работают сейчас. Российские же хирурги предпочитали развивать методики инфильтрационной и регионарной анестезии — образцом их были работы Александра Вишневского, Валентина Войно-Ясенецкого, Сергея Юдина. Во многом это определялось тем, что профессиональных анестезиологов не было, а отвлекаться от операции для поддержания и коррекции наркоза для хирурга не было целесообразно. Такая тактика отвечала прежде всего требованиям военно-полевой хирургии и учитывала постоянную нехватку врачей.
В мирное время стала возможной небывалая ранее роскошь: выделить специальный квалифицированный персонал для проведения обезболивания и реанимационных мероприятий. В 1966 году Минздравом СССР был издан приказ об организации анестезиологической службы в Советском Союзе, согласно которому в больницах были организованы отделения анестезиологии. Важно, что они не были частью хирургических отделений, а имели собственного руководителя. С 1969 года в составе отделений анестезиологии были организованы палаты реанимации и интенсивной терапии.
Дальнейшее усовершенствование технической и фармакологической базы анестезиологии было, безусловно, существенно, но не содержало принципиальных новшеств. На данный момент наркоз является многокомпонентным, а это значит только одно — идеальное наркозное средство еще не найдено. И хочется верить, что нам еще предстоит это великое открытие в анестезиологии.
смерть на дороге, «холодовой наркоз» и пожары. 21.by
Источник материала: Sputnik Беларусь
МИНСК, 9 янв – Sputnik. Синоптики прогнозируют ослабление морозов, но опасность летальных случаев от переохлаждения не снижается, отмечают медики.
На минувшей неделе в Беларуси температура воздуха была на 10 градусов ниже климатической нормы.
«Пик рождественских морозов миновал. Ожидается постепенное ослабление морозов», – сообщили Sputnik синоптики.
По их словам, уже в понедельник 9 января температура воздуха повысится и составит днем –10..–16°С, по западу страны – –6..–9°С, в Минске будет не более –11..–13°С. «В середине недели еще больше потеплеет», – уточнили собеседники Sputnik.
В Гидромете также напомнили, что самыми холодными сутками с начала этой зимы была минувшая суббота – 7 января: в некоторых регионах столбики термометров опустились ниже отметки –30°С.
Смерть на дороге
Спасатели отметили рост числа несчастных случаев в связи с аномальными морозами. «Только в Минской области с начала года более 40 человек получили обморожение, из них два ребенка», – сообщили в Sputnik в МЧС.
Кроме того, в столичном регионе во время сильных морозов от общего переохлаждения организма погибли три человека.
Спасатели отметили, что, как правило, люди получают обморожения, заснув в состоянии алкогольного опьянения на улице, не добравшись до теплого помещения.
По словам собеседников Sputnik, с начала года на улице замерзли как минимум шесть человек, половина из которых в Минской области. «Все они были обнаружены на улице, кто-то не дошел до дома несколько шагов», – рассказали спасатели.
Так, 8 января на автодороге Щучин – Демброво у деревни Долгая было найдено тело 56-летнего мужчины. Экспертиза установила, что мужчина умер от общего переохлаждения. Еще один человек погиб в тот же день в Быхове – его тело также было найдено на улице.
Холодовой наркоз
В свою очередь комбустиологи отмечают, что летальные случаи фиксируются не только во время сильных морозов.
«Даже когда зима несуровая, по поводу холодовых травм к медикам обращается боле тысячи человек по всей республике», – сказали специалисты.
По их словам, каждую зиму медикам приходиться проводить ампутации кистей, стоп людям, которые заснули на улице. Вместе с тем собеседники Sputnik предупредили, что даже во время несильных морозов при переохлаждении у человека может наблюдаться очень опасное состояние – «холодовой наркоз».
«Когда у человека температура головы понижается до 27 градусов, у него происходит так называемый «холодовой наркоз». Замерзающий перестает чувствовать холод, у него появляются приятные сновидения, ему кажется, что он ложится в теплую кровать под пуховое одеяло, а на самом деле – находится в снегу», — рассказали специалисты.
Они также отметили, что для человека, у которого произошло сильное переохлаждение организма, очень важно, чтобы его в кратчайшие сроки доставили в больницу.
Пожары
Спасатели отметили, что аномальные холода – это период увеличения числа гибели людей на пожарах. По данным МЧС, только за минувшие выходные на пожарах в Беларуси погибли около 20 человек.
Теги: Минск
Чтобы разместить новость на сайте или в блоге скопируйте код:
На вашем ресурсе это будет выглядеть так
Спасатели отмечают рост числа несчастных случаев стране в связи с аномальными морозами, медики призывают не расслабляться даже при повышении температуры воздуха
В Щучинском районе на дороге насмерть замерз человек
Спасатели отмечают рост числа несчастных случаев стране в связи с аномальными морозами, медики призывают не расслабляться даже при повышении температуры воздуха.
МИНСК, 9 янв – Sputnik. Синоптики прогнозируют ослабление морозов, но опасность летальных случаев от переохлаждения не снижается, отмечают медики.
На минувшей неделе в Беларуси температура воздуха была на 10 градусов ниже климатической нормы.
«Пик рождественских морозов миновал. Ожидается постепенное ослабление морозов», – сообщили Sputnik синоптики.
По их словам, уже в понедельник 9 января температура воздуха повысится и составит днем –10..–16°С, по западу страны –6..–9°С, в Минске будет не более –11..–13°С. «В середине недели еще больше потеплеет», – уточнили собеседники Sputnik.
В Гидромете также напомнили, что самыми холодными сутками с начала этой зимы была минувшая суббота – 7 января: в некоторых регионах столбики термометров опустились ниже отметки –30°С.
Смерть на дороге
Спасатели отметили рост числа несчастных случаев в связи с аномальными морозами. «Только в Минской области с начала года более 40 человек получили обморожение, из них два ребенка», – сообщили в Sputnik в МЧС.
Кроме того, в столичном регионе во время сильных морозов от общего переохлаждения организма погибли три человека.
Спасатели отметили, что, как правило, люди получают обморожения, заснув в состоянии алкогольного опьянения на улице, не добравшись до теплого помещения.
По словам собеседников Sputnik, с начала года на улице замерзли как минимум шесть человек, половина из которых в Минской области. «Все они были обнаружены на улице, кто-то не дошел до дома несколько шагов», – рассказали спасатели.
Так, 8 января на автодороге Щучин – Демброво у деревни Долгая было найдено тело 56-летнего мужчины. Экспертиза установила, что мужчина умер от общего переохлаждения. Еще один человек погиб в тот же день в Быхове – его тело также было найдено на улице.
Холодовой наркоз
В свою очередь комбустиологи отмечают, что летальные случаи фиксируются не только во время сильных морозов.
«Даже когда зима несуровая, по поводу холодовых травм к медикам обращается более тысячи человек по всей республике», – сказали специалисты.
По их словам, каждую зиму медикам приходиться проводить ампутации кистей, стоп людям, которые заснули на улице. Вместе с тем собеседники Sputnik предупредили, что даже во время несильных морозов при переохлаждении у человека может наблюдаться очень опасное состояние – «холодовой наркоз».
«Когда у человека температура головы понижается до 27 градусов, у него происходит так называемый «холодовой наркоз». Замерзающий перестает чувствовать холод, у него появляются приятные сновидения, ему кажется, что он ложится в теплую кровать под пуховое одеяло, а на самом деле – находится в снегу», — рассказали специалисты.
Они также отметили, что для человека, у которого произошло сильное переохлаждение организма, очень важно, чтобы его в кратчайшие сроки доставили в больницу.
Пожары
Спасатели отметили, что аномальные холода – это период увеличения числа гибели людей на пожарах. По данным МЧС, только за минувшие выходные на пожарах в Беларуси погибли около 20 человек.
Обезболивание холодом — Портал о скорой помощи и медицине
Гиппократ Коссекии (460-377 до н. э.),
Абу Али аль-Хусейн Ибн Абдаллах Ибн Сина (Авиценна) (980-1037)
Доминик Жан Ларрей (1766-1842), Джеймс Арнотт (1797-1883)
 Divinum est opusse daredolorem(«Божественное дело — успокаивать боль). Этот древний латинский афоризм говорит о важности средств для обезболивания во время операции. Уже в 2500 г. до н. э. древние египтяне иногда использовали холод, чтобы лечить раны и снимать воспаление. Греческий врач Гиппократ предположил, что «при отеках и болях в суставах… и растяжении связок в целом помогает обильное поливание холодной водой… чтобы притупить боль». Авиценна, известный исламский врач, использовал ледяную воду, чтобы «заморозить» зуб и десну перед операцией.
Divinum est opusse daredolorem(«Божественное дело — успокаивать боль). Этот древний латинский афоризм говорит о важности средств для обезболивания во время операции. Уже в 2500 г. до н. э. древние египтяне иногда использовали холод, чтобы лечить раны и снимать воспаление. Греческий врач Гиппократ предположил, что «при отеках и болях в суставах… и растяжении связок в целом помогает обильное поливание холодной водой… чтобы притупить боль». Авиценна, известный исламский врач, использовал ледяную воду, чтобы «заморозить» зуб и десну перед операцией.
Одним из самых известных пользователей снега и льда для обезболивания был французский хирург Доминик Ларрей, который также ввел специальные кареты скорой помощи, запряженные лошадьми, и понятие сортировки, согласно которой раненых солдат распределяли по группам в зависимости от серьезности их ран. В 1807 г. в ходе битвы при Прейсиш—Эйлау Ларрей при оказании помощи раненым отмечал, что боль при ампутации значительно уменьшалась, когда конечности держали при очень низких температурах.
В 1812 г. во время Бородинского сражения между французами и русскими Ларрей, как говорят, выполнил 200 ампутаций за 24 часа; еще 300 ампутаций он провел в ходе сражения на Березине. Всякий раз он использовал снег и лед, чтобы притупить боль.
Один из страстных сторонников анестезии холодом был британский хирург Джеймс Арнотт, который заинтересовался некоторыми смертельными случаями, ставшими результатом ранних экспериментов с анестезией хлороформом и эфиром. Метод Арнотта включал смесь дробленого льда и соли, наложенную руг оперируемой области. Он писал: «При всех наружных опера-превосходит хлороформ по безопасности, легкости применения ии времени и сил и, конечно, эффекту анестезии [и предотвращению воспаления]».
В статье по общей анестезии (1842) в этой книге обсуждается использование вдыхаемых газов, чтобы облегчить боль, а статья 1884 г. о кокаине описывает использование местных анестезирующих средств, чтобы обезболить глаз во время хирургии.
Повреждения организма, вызываемые холодом
Воздействие холода на организм человека при неблагоприятных условиях может вызвать тяжёлое общее охлаждение организма (замерзание) и местное повреждение тканей и органов – отморожение, а также способствовать развитию простудных заболеваний.
Человек может в известной степени адаптироваться к холоду. В этих случаях в организме повышается интенсивность обменных процессов, возрастает эффективность терморегуляции. В процессе адаптации важная роль принадлежит гормональной системе.
При длительной работе в условиях охлаждения (работа на улице, на сквозняках, в море, в условиях, когда руки и ноги человека длительно и часто соприкасаются с влажной и холодной средой) могут наблюдаться ознобления. Они возникают как при умеренной минусовой температуре, так и при плюсовой (от 0 до +5ºС). Подвергаются озноблению открытые части лица (нос, уши), кисти рук, и пальцы стоп (тесная обувь). Клиническая картина ознобления – повышенная зябкость рук, ног и лица. Как правило, эти части тела отёчны и потливы. Пострадавшие жалуются на постоянные тупые боли в конечностях, затруднения при движении. У них извращается чувствительность в этих частях тела. При этом появляется онемение, чувство жара и полноты в пальцах; кожа становится сухой, жёсткой, суставы утолщаются. В таких случаях при любом охлаждении, указанных частей тела, кожа их быстро бледнеет, снижается её чувствительность, появляется ощущение онемения, движения пальцев затрудняются. В конечном итоге при длительном холодовом воздействии возникает тяжёлое заболевание – облитерирующий эндартериит, сопровождающееся расстройством кровообращения в конечностях. Такое состояние может длиться годами. В дальнейшем возникает нарушение просвета сосудов с образованием язв и гангрены.
Близкой по патогенезу к озноблению, но тяжелой формой отморожения является “траншейная стопа”. Термин этот возник в связи с тем, что обозначаемые им изменения были обнаружены и описаны военными медиками у лиц, получивших отморожения в окопах и траншеях. Эти изменения возникают при длительном пребывании человека в атмосфере очень влажного воздуха или в промокшей обуви. Заболевание, как правило, начинается постепенной потерей температурной чувствительности в области пальцев, а затем на подошве и тыле стопы. Для развития этого вида отморожения характерно не только длительное действие влажного холода, но согревание отмороженной стопы и повторное воздействие холода. Наблюдаются бледность, нечувствительность и отечность стопы. Чаще всего пострадавшие не могут надеть снятую обувь. Нередко появляются пузыри. При тяжелом поражении спустя несколько часов после отогревания можно диагностировать тотальный некроз стопы, протекающий по типу влажной гангрены.
Наиболее частой и выраженной формой местного холодового повреждения ткани является отморожение. Оно может наступать в сырую погоду, при температуре окружающего воздуха выше 0ºС (5 – 8ºС), особенно при длительном пребывании на холоде. Обычно отморожение развивается, если человек лежит на мокром тающем снеге, что увеличивает теплоотдачу. Для развития отморожения существенное значение имеет длительность воздействия холода. При прочих равных условиях, чем ниже температура окружающей среды, тем быстрее наступает отморожение. Решающее значение для развития отморожения имеет состояние кровообращения в наиболее охлаждаемых частях тела. Тесная обувь и одежда, малая подвижность способствуют развитию отморожения. Оно отмечается на участках тела, относительно плохо снабжаемых кровью (пальцы ног, ушные раковины и др.). Лица ослабленные, после перенесённых инфекционных заболеваний, страдающие авитаминозом, истощением, утомлённые, находящиеся в состоянии опьянения, более подвержены отморожению.
Клинические явления отморожения наступают не сразу, а через несколько часов, после прекращения воздействия холода. Современная классификация отморожений подразумевает их деление по периодам и глубине.
Принято различать два периода отморожений дореактивный и реактивный. Дореактивный период продолжается от нескольких часов до 1 сут. В этом периоде кожа в зоне поражения может иметь различный цвет. Чаще всего она бледная, изредка цианотичная, холодная на ощупь, в зависимости от тяжести поражения может быть малочувствительной или нечувствительной. В области отморожения, особенно в первые часы, могут ощущаться жжение и парестезия. Боль не всегда служит типичным симптомом, по мере прогрессирования отморожения чаще возникает чувство жжения. Определить глубину поражения в дореактивном периоде трудно, а порой и невозможно. Дореактивный период заканчивается как только нормализуется температура в зоне поражения.
С началом согревания начинается реактивный период. В этот период наблюдается потепление, покраснение кожи, нередко возникает чувство жжения, покалывания, появляется боль. Кожа пораженного участка принимает различные оттенки (от выраженной гиперемии до мраморного вида), нарастает отек тканей. Выраженность отека и цвет тканей не всегда характеризуют глубину холодовой травмы. В первые часы и даже сутки трудно установить степень поражения.
Отморожения I степени возникают при короткой экспозиции холодового воздействия. Гипотермия тканей выражена незначительно. Бледность кожи при отогревании сменяется гиперемией. Изредка возможны синюшность или даже мраморность кожи. После согревания тактильная и болевая чувствительность сохраняется. Движения в пальцах кисти и стоп активные. Нередко на пораженных участках температура кожи выше, чем на интактных.
Для отморожения II степени наиболее характерно образование пузырей с прозрачной жидкостью. Если пузыри не появляются в первые сутки, то в дореактивном периоде кожа поврежденных участков может быть бледной, а после отогревания гиперемированной, с цианотичным оттенком, Пузыри могут образоваться и на 2 — 3-и сутки. Дно вскрытых прозрачных пузырей представляет собой сосочково-эпителиальный слой, чаще всего покрытый фибрином. Кожа чувствительна к болевому и температурному воздействию.
Ростковый слой кожи не поврежден, что способствует полному восстановлению кожного покрова спустя 1 — 2 нед. Ногти отпадают, но затем вновь отрастают. Регенерация утраченных участков кожи происходит полностью. Отморожения I и II степеней относятся к поверхностным.
Отморожения III степени наблюдаются при длительном воздействии холода. При этом пузыри появляются рано, они наполнены кровянистым содержимым. Если пузыри не образовались, то в реактивном периоде кожа поврежденных сегментов чаще всего багрово-цианотична, на ощупь холодная (в отличие от отморожений I и II степеней).
Анатомическая зона омертвения тканей располагается в подкожной клетчатке. Самостоятельное восстановление кожного покрова невозможно. После отторжения струпа развиваются грануляции и, если не производится пересадка кожи, образуются соединительно-тканные рубцы. Регенерации ногтей не происходит. Поврежденные участки нечувствительны к механическим и термическим раздражениям.
Отморожения IV степени возникают при длительной холодовой экспозиции. Нередко сочетаются с III и даже II степенью отморожения. Граница поражения в глубину при IV степени проходит на уровне костей и суставов. Поврежденный участок резко цианотичен, холоден на ощупь. Развитие отека происходит спустя 1 — 2 ч. Отек, как правило, увеличивается по направлению к проксимальным отделам конечностей. В последующем развивается мумификация, реже влажная гангрена. Отморожения III и IV степеней относятся к глубоким.
Клиническая картина отморожений. Клинически отморожения I степени относятся к легким поражениям. Независимо от локализации и площади поражения общее состояние больного не страдает. Вместе с тем субъективные проявления разнообразны. Прежде всего, это боли — от умеренно выраженных до нестерпимо жгучих. Цвет кожных покровов в реактивном периоде красный, иногда цианотичный, реже мраморный. Кожа всегда теплая на ощупь. Отек тканей умеренно выражен и не прогрессирует. Замедленность и неравномерность кровотока сохраняются до 2-й недели. Отек тканей начинает уменьшаться ко 2 — 3-му дню, иногда на исходе 1-й недели. Полное выздоровление, если нет осложняющего дерматита, наступает к 5 — 7-му дню. Возникающие в период болезни расстройства кровообращения, иннервации и функции кожи создают повышенную предрасположенность к воздействию низких температур.
При отморожении II степени боли более интенсивные и продолжительные. К ним присоединяются зуд, жжение, напряженность тканей. Все эти симптомы чаще всего исчезают по истечении 2 — 3 дней. Характерно образование пузырей, заполненных светлой жидкостью. Отек кожи распространяется далеко за пределы пораженного участка. Спустя 7 — 8 дней происходит постепенное сморщивание пузырей. Эпидермальный слой слущивается и под ним выявляется вновь образовавшийся молодой розовый слой эпидермиса. Под ногтями могут образовываться кровоизлияния, которые постепенно рассасываются. Сошедшие ногти заменяются вновь образованными.
При отморожениях III степени наблюдаются интенсивные продолжительные боли, образование пузырей, наполненных геморрагической жидкостью, некроз всех слоев кожи с возможным переходом на подкожную клетчатку. Тактильная и температурная чувствительность снижена. Пульс на периферических артериях ослаблен. Отторжение некротизированных тканей заканчивается на 2 — 3-й неделе. Время отторжения струпа зависит от глубины поражения и реакции организма на травму. Затем наступает период рубцевания, продолжающийся примерно 1 мес. Температурная реакция организма выражена в течение 1 — 2 нед. Наиболее частая локализация отморожения III степени — дистальные (концевые) фаланги пальцев кистей и стоп.
Отморожения III степени могут протекать по типу мумифицирующего или влажного некроза. Последний носит затяжной характер, сопровождается более выраженной интоксикацией, температурной реакцией и выделением гноя. Может развиться флегмона кистей, стоп и даже расположенных выше сегментов конечностей. Результатом таких осложнений может быть сепсис.
При отморожениях IV степени, помимо быстро образовавшихся нескольких геморрагических пузырей, в течение недели могут появляться новые пузыри. Содержимое поздних пузырей становится гнилостным. Уже к исходу 1-й недели наблюдается разграничение омертвевших тканей от живых — демаркационная борозда. Четкой она становится к концу 2-й недели. Отек тканей, как правило, занимает значительно большую площадь, чем зона мумификации. Если поражены только пальцы кисти или стопы, отек занимает всю кисть или стопу. При тотальном поражении кисти или стопы отек может распространиться на все предплечье или всю голень. Влажная гангрена чаще развивается при большой площади поражения, а так же у пожилых лиц с сопутствующими заболеваниями сердечно-сосудистой системы. В течение недели определяется стойкая лихорадка, которая затем сменяется субфебрильной температурой. Характерен остеопороз костей, который выявляется на 3 — 4-й неделе. Он может распространяться выше области отморожения. Иногда в зоне поражения наблюдается секвестрация костной ткани.
При общем воздействии низкой температуры на весь организм человека, вызывающем глубокие изменения в тканях и органах, происходит общее замерзание. Первоначально человек чувствует озноб, затем появляется сонливость, слабость, головокружение, нарушение сознания (“холодовой наркоз”), во время которого постепенно ослабевают сердечная деятельность и дыхание, возникает окоченение (мышцы сокращены, конечности согнуты, приведены к туловищу и сильно напряжены), зрачки сужены на свет реагируют плохо. При отсутствии помощи может наступить смерть при температуре тела 25ºС.
Первая помощь при отморожении, как правило, оказывается в дореактивном периоде в порядке само и взаимопомощи. В быту существует точка зрения, что основным мероприятием первой помощи является растирание отмороженных участков тела снегом. В дальнейшем пострадавшего переносят в теплое помещение и только при развитии воспалительных явлений (боль, сильный отек, появление пузырей, повышение температуры тела) обращаются за помощью в медицинское учреждение.
Растирать снегом отмороженные участки тела нельзя, так как при этом усиливаются охлаждение, а льдинки ранят кожу, что может привести к инфицированию. Правильное оказание первой помощи должно включать в себя следующие мероприятия, которые выполняют в определённой последовательности:
пострадавшего с любым видом отморожения необходимо поместить в тёплое помещение. Нельзя прибегать к согреванию у костра или горячей печи. Температура обогревательных приборов, ван, грелок, излучателей не должна превышать 40 – 41ºС.
поместить пострадавшую конечность в ванну с водой температуры 17 –18ºС и постепенно в течение часа повышать температуру воды до 36ºС, одновременно подвергая конечность лёгкому массажу. При отсутствии возможности отогревать тёплой водой, пострадавшую часть тела растирают чисто вымытыми увлажнёнными руками, до покраснения и потепления. При появлении припухания или пузырей растирать нельзя. В таких случаях надо наложить на отмороженной место стерильную повязку с толстым слоем ваты и направить пострадавшего в лечебное учреждение;
по окончании согревания и растирания отмороженный участок следует растереть спиртом или водкой, наложить на него чистую повязку с толстым слоем ваты. Пострадавшую конечность приподнимают для уменьшения отёка. Больному дают горячее питьё, тепло укрывают и направляют к врачу.
При общем замерзании пострадавшего надо внести в тёплое помещение, быстро снять с него мокрую и холодную одежду и начать общее согревание тела. Поместить в тёплую ванну, постепенно доводя температуру воды до 40ºС. При отсутствии возможности согревать в тёплой воде, тело растирают спиртом или водкой. Приведя пострадавшего в чувство, дают ему выпить горячий чай и тепло укрывают. При явлениях клинической смерти проводят необходимые мероприятия по реанимации.
Простуда и наркоз
Помогите детям, которым предстоит операция, избежать осложнений
Холодный сезон обычно длится с сентября по март, поэтому детям младшего возраста сложно оставаться здоровыми перед операцией шесть месяцев в году.
Дети младше шести лет заболевают в среднем от 6 до 10 простудных заболеваний в год. Большинство простудных заболеваний вызывается вирусами, с которыми иммунная система борется и избавляется от организма примерно за две недели. Однако длительные эффекты простуды, включая отек и раздражение дыхательных путей, могут длиться до шести недель.
Поскольку нет двух одинаковых простудных заболеваний или детей, влияние их болезни на общий наркоз будет различным. У некоторых детей, страдающих простудой, общая анестезия усиливает текущие симптомы — например, насморк может стать более жидким, а кашель — более выраженным — в течение короткого периода после наркоза. У других детей, больных простудой, могут возникнуть проблемы с дыханием, и после процедуры им потребуется госпитализация.
У большинства детей нет длительных осложнений после общей анестезии во время простуды.Однако в некоторых случаях анестезиолог может посчитать общую анестезию слишком рискованной, исходя из тяжести простуды вашего ребенка. Обычно симптомы простуды у детей усиливаются в начале простуды, когда у них могут быть густые выделения из носа или рта, продуктивный кашель, температура выше 100,4 ° F, низкая энергия и потеря аппетита. Это время, когда ребенок находится под общей анестезией наиболее подвержен риску возникновения дыхательных осложнений.
Есть и другие соображения, на которые анестезиолог может обратить внимание при оценке безопасности обезболивания простудному ребенку.Выявленные при физикальном осмотре аномальные движения грудной клетки, хрипы или заложенность носа при прослушивании легких ребенка являются признаками более сильной простуды. Кроме того, анестезиолог рассмотрит тип операции, срочность операции, другие заболевания ребенка, пассивное курение и возраст ребенка.
Анестезиолог может предпринять некоторые меры предосторожности, чтобы снизить риск осложнений с дыханием у простуженного ребенка. Наклеивание кислородной наклейки перед тем, как уложить ребенка спать, поможет предупредить анестезиолога о ранних осложнениях дыхания.Кроме того, установка дыхательных путей ларингеальной маски вместо дыхательной трубки может снизить риск дыхательных осложнений.
Большинство детей с насморком и кашлем будут в безопасности под общим наркозом и перенесут запланированную операцию. Если анестезиолог обеспокоен безопасностью вашего ребенка, отмена процедуры вашему ребенку как минимум на четыре недели обеспечит самые безопасные условия для вашего ребенка, чтобы пройти общую анестезию.
Холодное время года может стать проблемой для семей с детьми, перенесшими множественные инфекции.Обеспечение безопасности вашего ребенка во время хирургической процедуры имеет первостепенное значение. Если у вас есть какие-либо вопросы перед операцией, позвоните своему хирургу или анестезиологу перед тем, как отправиться в больницу.
Ребекка Эванс — анестезиолог детской больницы в Дартмуте-Хичкоке и доцент кафедры детской анестезиологии в Медицинской школе Гейзеля в Дартмуте. Для получения дополнительной информации об услугах детской анестезии в Детской больнице в Дартмуте-Хичкоке, перейдите на сайт www.chadkids.org.
.Холод — анестетик Архив
Ричард Новак, доктор медицины, является сертифицированным врачом Стэнфордского университета в области анестезиологии и внутренней медицины. Новак — адъюнкт-клинический профессор кафедры анестезиологии, периоперационной медицины и медицины боли в Стэнфордском университете, медицинский директор хирургического центра Уэверли в Пало-Альто, Калифорния, и член Медицинской группы ассоциированных анестезиологов в Пало-Альто, Калифорния.
электронная почта rjnov @ yahoo.com
phone 650-465-5997
Два пациента одновременно прибывают в палату восстановления после общей эндотрахеальной анестезии. Один пациент не отвечает, и ему требуется проходимость дыхательных путей для поддержания адекватного дыхания. В соседней кровати второй пациент не спит, ему комфортно и он общается. Как это может быть? Это происходит потому, что разные анестезиологи действуют по-разному. Некоторые могут быстро разбудить пациентов, а некоторые нет.
Имеет ли значение, просыпается ли пациент сразу после общей анестезии? Оно делает.У бодрствующего, настороженного пациента будут минимальные проблемы с дыхательными путями или дыханием. Когда пора уходить от пациента в палату для восстановления, вы меньше беспокоитесь, если пациент уже разговаривает с вами и у него минимальные остаточные эффекты от общей анестезии. Будь то радикальное рассечение шеи, эндартерэктомия сонной артерии, лапаротомия или подтяжка лица, желательно, чтобы ваш пациент как можно более проснулся в палате восстановления.
Что вы можете сделать, чтобы пациенты быстро просыпались? Поиск в Pubmed мало что даст.В медицинской литературе очень мало данных или свидетельств о том, как быстрее разбудить пациентов. Вы найдете данные о лекарствах сверхкороткого действия, таких как пропофол и ремифентанил. Эти данные помогают, но умение разбудить пациента по требованию — это больше искусство, чем наука. Учебники дают мало советов. Руководство анестезиолога по хирургическим процедурам , (4 th Edition, 2009), под редакцией Jaffe и Samuels, имеет приложение, в котором перечислены стандартные протоколы анестезиологии для взрослых, но мало конкретной информации о том, как титровать препараты для обеспечения своевременного просыпайся.
Основываясь на 29-летнем применении более 20000 анестетиков, это мой совет о том, как быстро разбудить пациентов от общей анестезии:
- Пропофол. Используйте пропофол для индукции анестезии. Вы можете или не можете выбрать инфузию пропофола во время поддерживающей анестезии (например, со скоростью 50 мкг / кг / мин), но если вы это сделаете, я рекомендую отключить инфузию по крайней мере за 10 минут до запланированного пробуждения. Это дает достаточное время для перераспределения лекарственного средства и снижения уровня пропофола в сыворотке крови, чтобы избежать остаточной сонливости.
- Севофлуран. Севофлуран относительно нерастворим, и его эффекты быстро исчезают, когда лекарство вентилируется из легких по завершении операции. Для большинства пациентов я рекомендую поддерживающую концентрацию севофлурана на вдохе 1,5%. Я уменьшаю эту концентрацию до 1%, пока хирург накладывает повязки. Когда перевязки закончены, я выключаю севофлуран и продолжаю вентиляцию, чтобы выкачать севофлуран из легких и кровотока пациента. Концентрация с истекшим сроком годности обычно снижается до 0.2% в течение 5-10 минут, уровень, при котором большинство пациентов откроют глаза.
- Закись азота. Если нет противопоказаний (например, лапароскопия или торактомия), я рекомендую вам использовать 50% закись азота. Он относительно нерастворим, и добавление закиси азота позволит вам использовать меньше севофлурана. Я рекомендую отключать закись азота, когда хирург накладывает повязку на конец корпуса, и увеличивать скорость потока кислорода до 10 литров в минуту, поддерживая вентиляцию, чтобы вымыть оставшуюся закись азота.
- Наркотики. Осторожно и разумно употребляйте наркотики. Я считаю чрезмерное употребление наркотиков проблемой. Перед введением эндотрахеальной трубки разумно ввести 50–100 мкг фентанила здоровому взрослому или 0–50 мкг фентанила гериатрическому пациенту. Небольшая доза служит для ослабления гемодинамических реакций тахикардии или гипертонии, связанных с лариноскопией и интубацией. Болезнь 250 мкг фентанила перед интубацией — ненужная передозировка. Использование постоянных доз наркотических средств во время анестезии зависит от величины хирургической стимуляции и ожидаемой послеоперационной боли.Вы можете вводить наркотик с перерывами (я могу давать дозу фентанила 50–100 мкг каждый час), но я рекомендую последний болюс наркотика вводить не менее чем за 30 минут до ожидаемого пробуждения. Нежелательный высокий уровень наркотических веществ в конце операции способствует чрезмерной седации и медленному пробуждению. Если ваш пациент жалуется на боль при пробуждении, дополнительный наркотик вводят внутривенно, чтобы контролировать боль. Устные ответы вашего пациента — ваш лучший контроль над тем, сколько наркотика необходимо.Ваша цель при пробуждении должна состоять в том, чтобы достичь адекватного уровня наркотического вещества и эффекта, но не более наркотического, чем необходимо.
- Лидокаин внутри трахеи. Я рекомендую распылить 4 мл 4% раствора лидокаина в гортань и трахею при ларингоскопии перед введением эндотрахеальной трубки. Я не могу привести никаких данных, но у меня сложилось впечатление, что пациенты демонстрируют меньшее давление на эндотрахеальные трубки при пробуждении, когда лидокаин распыляли в их трахеи. Меньшее раскачивание позволяет дополнительно снизить уровень анестетика, пока эндотрахеальная трубка остается на месте.
- Местные анестетики. Местные анестетики станут вашими друзьями по завершении операции. Если хирург может ослабить послеоперационную боль с помощью местной анестезии или если вы можете уменьшить послеоперационную боль с помощью нейроаксиальной или регионарной блокады, вашему пациенту потребуется нулевое или минимальное внутривенное введение наркотиков, и ваш пациент проснется быстрее.
- Миорелаксанты. Умеренно используйте миорелаксанты. Ничто так не замедлит пробуждение, как пациент, у которого невозможно вылечить паралич с помощью стандартной дозы неостигмина.Это требует отсрочки экстубации до восстановления мышечной силы. Расслабление мышц необходимо, если вы решили ввести эндотрахеальную трубку в начале анестезии, но во многих случаях паралич на время операции не требуется. Когда вам необходимо проводить расслабление мышц во время операции, используйте нервный стимулятор и будьте осторожны, чтобы не устранить все подергивания. Избегайте приема парализующих препаратов длительного действия, таких как панкуроний, так как вам будет трудно вылечить паралич, если операция завершится вскоре после введения дозы.Вместо этого используйте рокуроний. Избегайте введения дозы рокурония, если вы считаете, что операция завершится в течение следующих 30 минут — может быть трудно обратить вспять паралич, и это задержит пробуждение.
- Дыхательный путь ларингеальной маски (LMA). По возможности замените эндотрахеальную трубку на LMA. Пробуждение будет более плавным, в мышечных релаксантах нет необходимости, а дозы наркотиков можно титровать, чтобы поддерживать частоту спонтанного дыхания пациента в пределах 15-20 вдохов в минуту.
- Контроль температуры и принудительный обогрев воздуха. Холод — обезболивающее. Стремитесь поддерживать нормотермичность вашего пациента с помощью принудительного подогрева воздуха. Если у пациента низкая внутренняя температура, пробуждение будет отложено.
10. Рассмотрите возможность оставаться в операционной после операции, пока ваш пациент не проснется достаточно, чтобы отвечать на словесные команды. Это моя практика, и я рекомендую ее из соображений безопасности. В операционной у вас всегда под рукой все оборудование для дыхательных путей, лекарства и отсасывание.Если произойдет непредвиденное событие, вы готовы. Если в палате выздоровления у пациента, находящегося в затруднительном положении, произойдет неожиданное экстренное событие, ваше реанимационное оборудование будет недоступно. Если ваш пациент реагирует на словесные команды в операционной, он проснется по прибытии в палату для восстановления.
Это протокол рецепта? Да, это так. У вас будет свой рецепт, и ваши ингредиенты могут отличаться от моих. Вы можете назначить десфлуран вместо севофлурана.Вы можете выбрать суфентанил, морфин или меперидин вместо фентанила. Мой совет по-прежнему применим. Используйте как можно меньше наркотика и старайтесь не вводить наркотик внутривенно в течение последних 30 минут операции. Если вы используете настой ремифентанила, уменьшите дозу инфузии достаточно рано, чтобы пациент не спал по завершении операции.
Принципы, которые я здесь рекомендовал, проверены временем и практичны. Следуйте этим рекомендациям, и время от времени вы будете испытывать два трогательных сценария: 1) Пациенты в палате восстановления спросят вас: «Вы имеете в виду, что операция уже сделана? Я не могу в это поверить », и 2) Медсестры отделения восстановления спросят вас:« У этого пациента действительно был общий наркоз? Она так проснулась! »
Ваша грудь распухнет от гордости, и вы почувствуете себя художником.Удачи.
Самые популярные посты для непрофессионалов на The Anesthesia Consultant:
Сколько времени нужно, чтобы проснуться от общей анестезии?
Почему мне понадобилось так много времени, чтобы проснуться от общей анестезии?
Буду ли я использовать дыхательную трубку во время анестезии?
Что такое распространенные анестезиологические препараты?
Насколько безопасна анестезия в 21 веке?
Будет ли у меня тошнота после общей анестезии?
Каковы риски анестезии для детей?
Самые популярные посты для специалистов по анестезии на The Anesthesia Consultant:
10 тенденций будущего анестезии
Следует ли отменить анестезию при уровне калия 3?6?
12 важных вещей, которые следует знать, когда вы приближаетесь к концу вашего курса анестезии
Следует ли отменить операцию из-за артериального давления = 178/108?
Рекомендации по сдаче экзаменов по анестезии и полости рта
Какие личные качества необходимы, чтобы стать успешным анестезиологом?
*
*
*
*
Опубликовано в сентябре 2017 г .: второе издание THE DOCTOR AND MR.ДИЛАН , дебютный роман доктора Новака, медицинско-правовая загадка, в которой наука и практика анестезиологии сочетаются с незабываемыми персонажами, перелистывающим страницу сюжетом и наследием Нобелевского лауреата Боба Дилана.
ОБЗОР KIRKUS
В этом дебютном триллере трагедия поражает анестезиолога, который пытается начать новую жизнь со своим сыном.
Доктор Нико Антоне, анестезиолог из Стэнфордского университета, женат на Александре, влиятельном агенте по недвижимости, помешанном на деньгах.Их сын Джонни, 11-классник с огромным потенциалом, изо всех сил пытается получить оценки, необходимые для поступления в колледж Лиги плюща. После кричащего матча с Александрой Нико переезжает вместе с Джонни из Пало-Альто, Калифорния, в свой замороженный дом детства в Хиббинге, Миннесота. Этот шаг должен помочь Джонни улучшить свои оценки и, таким образом, казаться более привлекательным для университетов, но Нико тоже любит свободу от своей жены. Хиббинг также является родиной иконы музыки Боба Дилана. Присоединяясь к персоналу больницы, Нико сталкивается с ворчливой медсестрой-анестезиологом, называющей себя Бобби Диланом, который дважды в неделю играет песни Дилана в баре под названием Heaven’s Door.Когда Нико и Джонни устраиваются, их жизни меняются; они даже начинают встречаться с великолепной парой мать / дочь Лена и Эхо Джонсон. Однако, когда Джонни случайно оплодотворяет Эхо, жизнь трансплантатов Хиббинга начинает рушиться. По-настоящему переворачивая страницы, новак-романист Новак начинает с убийства бездушной Александры, что ускоряет падение его главного героя-неудачника, которого теперь обвиняют в убийстве. Диалог идеален, а оскорбления между Нико и его женой столь же забавны, сколь и обидны: «Ты мой муж, Нико? Или мой иждивенец? » Медицинский опыт автора оказывается центральным в сюжете, и есть несколько ужасных моментов, например, когда «темная кровь просачивалась» из ноздрей пациента «как кофейная гуща.Детали Боба Дилана добавляют необычности тому, что в противном случае могло бы быть холодным рассказом о мести; нам, например, рассказывают, что Дилан учил «каждого певца с не совсем идеальным голосом… насмехаться и сбивать слоги». Сцены в зале суда ближе к концу полны энергии, хотя одна сцена с участием снегохода слишком четко связывает определенную сюжетную нить. К концу Нико нанес очень много ударов.
Тонкая характеристика и искусные детали помогают этому дебюту взлететь до небес.
Щелкните изображение ниже, чтобы перейти по ссылке Amazon The Doctor and Mr.Дилан :
УЗНАЙТЕ БОЛЬШЕ О НАПИСАНИИ РИКОВ НОВАКА НА RICK NOVAK.COM, НАЖМИТЕ НА ИЗОБРАЖЕНИЕ НИЖЕ:
Нравится:
Нравится Загрузка …
.Безопасна ли анестезия для вашего ребенка? — Основы здоровья от клиники Кливленда

Если вашему ребенку нужна операция, вас может беспокоить анестезия. Ты не один.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Многие родители обеспокоены анестезией и ее долгосрочными эффектами, и анестезиологи это понимают», — говорит анестезиолог Джули Незгода, доктор медицины.
Один конкретный вопрос, который задают некоторые родители: каково возможное влияние анестезии на способность ребенка к обучению?
Важность ограничения воздействия
В конце 2016 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выпустило предупреждение о том, что «повторное или длительное использование» общих анестетиков или седативных препаратов во время операций или процедур у детей младше 3 лет может повлиять на развитие детского мозга.
FDA определило «длительный» как более трех часов воздействия.
Доктор Незгода говорит: «Я предлагаю родителям отложить выборные процедуры для детей младшего возраста до достижения ими возраста как минимум трех лет, особенно если процедура займет больше трех часов».
Принять решение будет проще, если процедура может быть отложена без дополнительных рисков.
«Например, если у ребенка родился лишний палец руки или ноги, что является относительно простой процедурой, которую можно исправить в любое время, имеет смысл отложить время, пока ребенку не исполнится как минимум 3 года», — говорит Незгода.
С другой стороны, иногда детям младшего возраста требуется операция (и сопровождающая ее анестезия).
Если их состояние или проблема требует незамедлительных и неотложных действий (и если отсрочка операции может отрицательно сказаться на их здоровье и / или развитии), важно, чтобы эти дети получили необходимое лечение.
«Если ребенку действительно нужна операция, нет причин откладывать», — говорит доктор Незгода.
Она говорит, что всегда важно поговорить с лечащим врачом, чтобы понять преимущества и риски операции.
Исследования на людях снимают опасения
К счастью, если воздействие ограничено и применяется у детей старшего возраста, несколько исследований подтверждают их безопасность.
Исследования детей, которые подверглись только одному воздействию анестезии, показывают, что «анестезия очень безопасна и что это не влияет на долгосрочное когнитивное развитие детей», — говорит д-р Незгода.
Одно крупное исследование с участием 2500 девятиклассников не обнаружило значительной разницы в образовательных результатах между учениками, получавшими один анестетик для лечения грыжи, и учениками того же возраста, которые никогда не получали анестетик.
В другом исследовании сравнивали близнецов, которым вводили один анестетик, с близнецами, никогда не подвергавшимися анестезии, и не обнаружили связи между анестезией и когнитивными способностями (способностью к обучению). Хотя эти исследования обнадеживают в отношении безопасности анестезии у детей, данные были ретроспективными (рассматривая детей, которым уже была проведена анестезия).
В настоящее время проводится несколько текущих исследований для оценки долгосрочного воздействия однократного и многократного воздействия анестезии на когнитивное развитие детей.
«Интерпретация данных займет некоторое время, потому что исследователи изучают более высокие способности к обучению в течение нескольких лет множественных оценок», — говорит д-р Незгода.
Предупреждение о сроках
«Исходя из имеющихся данных, было бы неуместным отрицать или откладывать операцию, в которой нуждается ребенок, опасаясь неизвестных последствий», — говорит д-р Незгода.
«Но если операция не является необходимой в течение первых трех лет жизни, родители могут подумать о том, чтобы отложить ее на потом.”
Если у вас есть какие-либо сомнения относительно сроков проведения процедуры вашему ребенку, обсудите их со своим хирургом.
Минимальная экспозиция + комфорт
Во время операции детские анестезиологи используют наименьшее количество анестезии, которое может эффективно контролировать седативный эффект и боль, связанные с процедурой. Все зависит от веса.
«Мы часто используем техники для блокирования боли только в зоне операции», — говорит д-р Незгода. «Это подвергает ребенка в целом меньшей анестезии.”
Да, важно свести к минимуму воздействие анестезии на детей, но очень важно контролировать их боль. В противном случае у детей могут возникнуть ранние и долгосрочные проблемы, от «реакции на стресс» до операции.
Это связано с тем, что операция затрагивает не только ткани в месте операции. «Это также вызывает увеличение количества гормонов и химикатов во всем теле», — говорит д-р Незгода.
«Эти химические изменения называются реакцией на стресс, и они могут иметь значительное влияние на выздоровление.После операции частота сердечных сокращений, артериальное давление, оценка боли и воспалительная / иммунная система ребенка могут измениться в результате стрессовой реакции ».
Советы родителям по детской анестезии
Анестезия адаптирована к возрасту и стадии развития ребенка. Доктор Незгода советует родителям обсудить потребности своего ребенка с наркологом перед операцией.
Несколько простых примеров:
- Упомяните сосание пальца . Если ваш малыш сосет свой большой палец, анестезиолог часто может поместить капельницу в ступню, а не в руку, чтобы обеспечить комфорт и устранить один источник раздражения.
- Обратитесь к страху перед иглами. Большинство детей, которые боятся игл, могут заснуть под маской до того, как будет введена капельница (за исключением случаев, когда у них есть медицинские условия, которые не позволяют этого, например, желудочный рефлюкс, проблемы с дыхательными путями или желудком). Детям старшего возраста сначала наносят обезболивающий крем, чтобы обезболить руку.
- Убедите детей в контроле боли. « Призовите всех детей задавать вопросы обо всем, что их беспокоит — о контроле боли или других проблемах», — говорит доктор- говорит Незгода. Подростки могут беспокоиться о пробуждении во время операции. Скажите им, что анестезиологи будут постоянно следить за ними, чтобы гарантировать, что они спят и что при пробуждении у них будет минимальная боль. Сообщите детям и подросткам, что медицинская бригада приветствует любые вопросы — в любое время.
Перед операцией задайте любые вопросы медицинским работникам вашего ребенка, включая хирурга и анестезиолога. Они хотят поддержать вас и решат любые проблемы.
.Местная анестезия | Карманная стоматология
Нижнечелюстная анестезия для восстановительной стоматологии
Лидокаин с адреналином и вазоконстрикторами
Наиболее часто используемым местным анестетиком является 2% лидокаин с адреналином 1: 100 000, который является безопасным и эффективным лекарством. Этот агент указан для процедур в этой главе, если не указано иное.
Вазоконстрикторы также в целом безопасны. Было заявлено, что вазоконстрикторов следует избегать у пациентов с высоким кровяным давлением (систолическое давление выше 200 мм рт. Ст. Или диастолическое 115 мм рт. нарушение мозгового кровообращения.Эти состояния являются противопоказаниями к обычному стоматологическому лечению. Пациенты, принимающие антидепрессанты, неселективные бета-блокаторы, лекарства от болезни Паркинсона и кокаин, подвержены риску возникновения проблем. У пациентов, принимающих эти препараты, простой мепивакаин (3% карбокаин) может использоваться для блокады нижнего альвеолярного нерва.
Факторы анестезии, связанные с блокадой нижнего альвеолярного нерва
Хотя наиболее распространенным методом анестезии нижней челюсти является блокада нижнего альвеолярного нерва, эта инъекция также имеет наибольшее количество неудач.В следующих разделах обсуждаются ожидаемые признаки успешной (и неудачной) анестезии после введения одного картриджа с 2% лидокаином и адреналином 1: 100 000.
Онемение губ
Онемение губ обычно возникает через 4–6 минут после инъекции. Онемение губ указывает только на то, что инъекция заблокировала нервы, ведущие к мягким тканям губы, не обязательно, что была проведена пульповая анестезия. Если онемения губ не наблюдается, то блок «пропущен».«Если это происходит часто, следует пересмотреть технику инъекции.
Анестезия мягких тканей
Отсутствие реакции слизистой или десен на острый зонд не указывает на пульпарный наркоз.
Начало анестезии пульпы
Анестезия пульпы обычно происходит через 5–9 минут на молярах и премолярах и через 14–19 минут на передних зубах. У некоторых пациентов начало наступает раньше, у других — позже.
Продолжительность
Длительность пульпарной анестезии нижней челюсти очень хорошая.Поэтому в случае успеха анестезия обычно (но не всегда) длится приблизительно 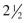 часов.
часов.
Успех
Частота успешной анестезии пульпы нижней челюсти, как правило, выше для моляров и премоляров и ниже для передних зубов. Анестезия пульпы не достигается у всех пациентов после клинически успешной блокады нижнего альвеолярного нерва (т. Е. Онемения губы и подбородка). В таких случаях требуются другие подходы.
Альтернативные попытки повысить эффективность анестезии
Увеличение громкости
Увеличение объема анестетика с одного до двух картриджей не увеличивает вероятность успеха при проведении пульпарной анестезии при блокаде нижнего альвеолярного нерва.
Повышение концентрации адреналина
Нет улучшения при пульпарной анестезии при более высокой концентрации (1:50 000) адреналина при блокаде нижнего альвеолярного нерва.
Альтернативные решения
2% мепивакаин с левонордефрином 1: 20 000, 4% прилокаин с эпинефрином 1: 200 000 и простые растворы (3% мепивакаина и 4% прилокаина)
В качестве альтернативных решений: 2% мепивакаин с левонордефрином 1: 20 000; 4% прилокаин с эпинефрином 1: 200 000; и простые растворы (3% мепивакаин и 4% прилокаин) эквивалентны 2% лидокаину с адреналином 1: 100 000 для обеспечения анестезии пульпы в течение приблизительно 1 часа после блокады нижнего альвеолярного нерва.
4% артикаин с адреналином для блокады нижних альвеолярных нервов
Артикаин — безопасный и эффективный местный анестетик. Артикаин имеет репутацию средства, обеспечивающего улучшенный местноанестезирующий эффект. Однако клинические испытания не выявили преимущества артикаина над лидокаином при блокадной анестезии нижнего альвеолярного нерва.
Артикаин, как и прилокаин, может вызывать невропатии. Некоторые авторы обнаружили, что частота парестезии (затрагивающей губы и / или язык), связанной с артикаином и прилокаином, выше, чем при приеме лидокаина или мепивакаина.Другие авторы не обнаружили более высокой заболеваемости при использовании артикаина. Однако, поскольку нет разницы в успехе пульпарной анестезии между артикаином и лидокаином при блокаде нижнего альвеолярного нерва, и некоторые адвокаты осведомлены о предполагаемой связи артикаина с парестезией, кажется разумным использовать артикаин для инфильтрации, но не для блокады нервов.
Агенты длительного действия
Были проведены клинические испытания бупивакаина и этидокаина в хирургии полости рта, эндодонтии и пародонтологии.Эти агенты обеспечивают длительный анальгетический период и показаны, когда ожидается послеоперационная боль. Однако не все пациенты хотят длительного онемения губ. Таким пациентам могут быть назначены анальгетики. По сравнению с лидокаином, бупивакаин начинает действовать несколько медленнее, но почти вдвое превышает продолжительность пульпарной анестезии нижней челюсти (примерно 4 часа).
Буферизованный лидокаин
Буферный лидокаин с бикарбонатом натрия повышает pH раствора анестетика.В медицине есть данные о том, что буферный лидокаин уменьшает боль во время инъекции. В стоматологии некоторые исследования показали, что забуференный лидокаин вызывает меньшую боль при инъекции и более быстрое начало анестезии. Однако другие стоматологические исследования не обнаружили уменьшения боли при инъекции или более быстрого начала блокады нижнего альвеолярного нерва при применении забуференного лидокаина. Доступна коммерческая система буферизации (OnPharma, Лос-Гатос, Калифорния), но рецензируемых исследований по этой системе нет.Необходимы дальнейшие исследования.
Альтернативные инъекции и места
Методы Гоу-Гейтса и Визарани-Акиноси
Ни метод Гоу-Гейтса, ни метод Визарани-Акиноси не превосходит стандартную инъекцию блокады нижнего альвеолярного нерва. Эти методы не заменяют блокаду нижнего альвеолярного нерва, а скорее полезны, когда нельзя использовать стандартные подходы; например, с тризмом может использоваться техника закрытого рта Визарани-Акиноси.
Блокада резкого нерва / инфильтрация в ментальное отверстие
Блокада резцового нерва эффективна в 80–83% случаев при анестезии премоляров в течение примерно 20–30 минут. Неэффективен для центральных и боковых резцов.
Инфильтрационные инъекции лидокаина
Губные или язычные инфильтрационные инъекции раствора лидокаина сами по себе неэффективны при пульпарной анестезии нижней челюсти.
Инфильтрационные инъекции артикаина
Артикаин значительно лучше лидокаина при буккальной инфильтрации первого моляра нижней челюсти.Однако один артикаин непредсказуемо не обеспечивает пульповую анестезию первого моляра. Нет разницы между 4% артикаином и адреналином 1: 100 000 и 1: 200 000 при буккальной инфильтрации.
В передних зубах, буккальные и язычные инфильтраты артикаина обеспечивают начальную пульпарную анестезию, но анестезия уменьшается в течение 60 минут.
Оценка механизмов отказа при блокаде нижнего альвеолярного нерва
Точность установки иглы
Точное анатомическое расположение иглы не гарантирует успешной блокады.Интересно, что даже определение местоположения нижнего альвеолярного нерва с помощью ультразвука или стимулятора периферических нервов перед инъекцией не улучшило результат. Раствор анестетика может не полностью диффундировать в нервный ствол (рис. 9.5), чтобы достичь и заблокировать все нервы, даже если он попадает в правильное место, что приводит к неудаче.
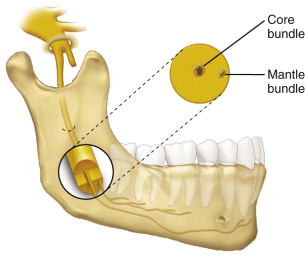 Рис.9.5
Рис.9.5Теория центрального ядра. Большой диаметр и плотность пучка могут препятствовать диффузии достаточного количества анестетика для обеспечения глубокой пульпарной анестезии.
Отклонение иглы и скос иглы
Было высказано предположение, что отклонение иглы является причиной неудачной блокады нижнего альвеолярного нерва. Однако два исследования показали, что ориентация скоса иглы (в направлении от отверстия или ветви нижней челюсти) не влияет на успех блокады нижнего альвеолярного нерва.
Иннервация аксессуаров
Анатомические данные свидетельствуют о том, что дополнительная иннервация происходит от ветвей подъязычно-подъязычного нерва. Исследование с использованием лингвальной инъекции в подъязычную мышцу, расположенной ниже ретромолярной ямки, в дополнение к блокаде нижнего альвеолярного нерва, не показало усиления пульпарной анестезии.Следовательно, подъязычно-подъязычный нерв не является основным фактором неудачи блокады нижнего альвеолярного нерва.
Перекрестная иннервация
Перекрестная иннервация от контралатерального нижнего альвеолярного нерва была связана с невозможностью достижения анестезии в передних зубах после инъекции блокады нижнего альвеолярного нерва. Перекрестная иннервация действительно происходит в резцах, но не является основной причиной отказа резцов из-за блокады нижнего альвеолярного нерва.
Красные волосы
В медицине у рыжеволосых женщин наблюдается снижение подкожной эффективности лидокаина и повышенная потребность в десфлуране.Однако в стоматологии рыжие волосы не имели отношения к успешности блокады нижнего альвеолярного нерва. Рыжие волосы были связаны с более высоким уровнем стоматологического беспокойства.
Методы повышения эффективности блокады нижнего альвеолярного нерва
Инфильтрация артикаина после блокады нижнего альвеолярного нерва
Важным клиническим открытием является то, что инфильтрация артикаином первого моляра, премоляров и передних зубов после блокады нижнего альвеолярного нерва должна обеспечивать анестезию пульпы в течение приблизительно 1 часа.Второй моляр может потребовать дополнительной внутрикостной инъекции или инъекции в пародонтальную связку для достижения успеха.
Внутрикостная анестезия после блокады нижнего альвеолярного нерва
Дополнительные внутрикостные инъекции лидокаина и мепивакаина с вазоконстрикторами позволяют быстро наступить и повысить эффективность блокады нижнего альвеолярного нерва в течение примерно 60 минут. Использование 3% простого мепивакаина приводит к анестезии пульпы в течение примерно 30 минут.
Анестезия пародонтальной связки после блокады нижнего альвеолярного нерва
Дополнительные инъекции в пародонтальные связки 2% лидокаина с адреналином 1: 100 000 увеличивают эффективность блокады нижнего альвеолярного нерва, но продолжительность их составляет примерно 23 минуты.
Скорость и успех впрыска
Медленная блокада нижнего альвеолярного нерва увеличивает успех по сравнению с быстрой инъекцией, но не для пациентов с необратимым пульпитом.
Боль и воспаление
В большинстве исследований оценивали анестезию при отсутствии симптомов и воспаления; результаты будут отличаться при наличии этих условий. Как обсуждается ниже, пациенты с симптоматическим пульпарным или периапикальным патогеном (и / или тревожные) представляют значительные проблемы с анестезией.
.