Операция по удалению аппендикса (аппендэктомия) — «Мой рассказ об аппендиците «от и до». Честно и максимально подробно о симптомах, самой операции и восстановлении после неё.»
Всем добрейшего дня!
Написать этот отзыв я решилась после того, как увидела, как мало отзывов в этой ветке, и вспомнив, сколько всего сама перечитала на эту тему в свое время. Здесь не будет бусиков-цветочков, это история о не самом хорошем периоде жизни, но надеюсь, что этот мой отзыв будет полезен не меньше рассказа об очередной помаде)
_________________________ПРЕДИСЛОВИЕ, ПЛАВНО ПЕРЕХОДЯЩЕЕ К СУТИ_______________________
Всё началось внезапно (никто меня не предупреждал) 3 мая. Я тогда училась на 1 курсе, родители уехали на дачу, а я… села дописывать курсовую, потому что ее нужно было сдать через 2 дня. Вернее, собиралась дописать…
И хотя прошло уже больше 5 лет, я помню всё, как будто это было вчера.
Нехорошо мне стало уже утром, после завтрака, часов около 10-11. Я решила, что виноват творог, который я съела на завтрак. А поскольку желудок у меня нежный, чуть что не понравится, сразу обратно возвращает, особо не паниковала и прилегла перед телевизором. Боль была несильной, даже описать ее было сложно — просто немного крутило живот где-то по линии пупка. Так прошел час, два, три…
В обед приехала мама, я пожаловалась ей на недомогание, и мы решили выпить но-шпу. Есть я больше ничего не хотела. Боль постепенно становилась сильнее, но самое неприятное было то, что она ни утихала ни на минуту. Становилась то сильнее (тогда я переворачивалась на бок), то слабее, но совсем не исчезала. Таблетка не помогла. После обеда началась тошнота, потом рвота.
Мама начала уговаривать меня вызвать скорую. Но я не соглашалась, мне же нужно КУРСОВУЮ писать! Я думала, это банальное отравление, меня сейчас, конечно, увезут в больницу, продержат там несколько дней, ничего не найдут и отпустят. А курсовую я сдать и защитить вовремя не смогу! Тогда мне-первокурснице это было страшно, это сейчас я понимаю, какая я дурочка была, что сразу не поехала в больницу(( Да и справку мне бы дали по-любому.
Совет: не повторяйте моих ошибок, вызывайте скорую как можно раньше, при первых симптомах, думайте о возможных последствиях.
Симптомы, которые были у меня, выпишу отдельно:
— боль в средней части живота — возникает часто после еды, со временем должна локализоваться с правой стороны (но не обязательно, у меня так и не локализовалась), напоминает боли при КД;
— накатывает волнообразно, но совсем не утихает, со временем усиливается, спазмолитики не помогают;
— слабость, отсутствие аппетита;
— через некоторое время возникает тошнота и рвота;
— возможны приступы боли за несколько месяцев до этого, которые проходили самостоятельно (у меня было что-то подобное один раз).
Только к вечеру, часам к 5-6 боль вымотала меня настолько, что я согласилась вызвать врачей. Не помню, сколько они ехали, но сумки собрать мы успели. Врачи естественно с подозрением на аппендицит повезли меня в больницу. Я ещё не хотела ехать в ту, которая в тот день принимала со скорой, спорить пыталась)
______________________________________ПЕРЕД ОПЕРАЦИЕЙ_____________________________________
Положили меня в палату на 6 человек: одна девушка была тоже с подозрением на аппендицит (позже подозрения не подтвердились), остальные бабули с удалением камней из желчного пузыря. Но мне было вообще не до них, я просто плюхнулась на койку и думала, скорее бы мне что-нибудь сделали, чтобы у меня перестало болеть. У меня опять была рвота, благо была раковина в палате.
Потом стали приходить врачи, человека 3-4 по очереди, задавать мне одни и те же вопросы (как будто я что-то другое могу ответить) и мяли, мяли, мяли мой бедный живот. Боль у меня так и не локализовалась справа (а должна была, аппендикс справа и находится), болел весь живот по линии пупка. Потом у них был консилиум, решали, что со мной делать.
Забыла сказать, что аппендицит такая противная штука, которую нельзя увидеть с помощью исследований. Поэтому вы максимально подробно и правдиво описываете свои ощущения, а дальше надеетесь на профессионализм врача. Многим, к сожалению, ставят неправильно диагноз, разрезают, а там все нормально, но аппендикс все равно удаляют, чтобы потом, если он заболит, второй раз не резать по тому же месту.
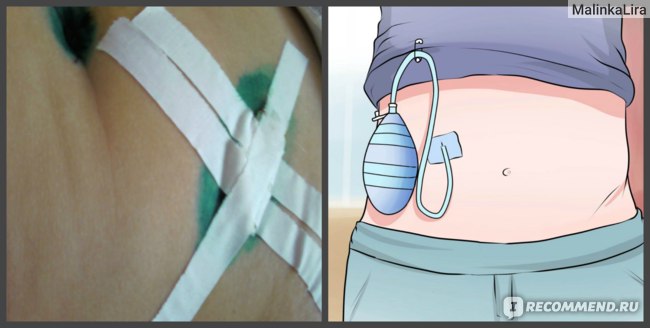
Через полчаса где-то пришла моя хирург, сказала, что будем делать операцию и я могу позвонить родителям. Поскольку диагноз точно поставить нельзя, мне сделают лапароскопию. Она заключается в том, что делают маленький разрез, в него вставляют микрокамеру и смотрят, что там не так. Если находят причину, делают другой маленький разрез в нужном месте и через него делают операцию. Это операция платная, что-то около 15 тысяч тогда стоила.
Что такое лапароскопия?
Данную процедуру хирург проводит через маленькие разрезы в передней стенке живота с помощью специальных приборов и маленькой видеокамеры. Весь процесс выводится на экран монитора. Лапароскопическое исследование назначается для уточнения диагноза при затруднительной диагностике заболеваний органов брюшины и области малого таза, поскольку другие диагностические методы не способны предоставить такую детальную информацию. Лапароскопическая операция должна проводиться только квалифицированным опытным врачом-хирургом. Предварительно он должен проинформировать пациента о лапароскопии, что делать, какие сдать анализы необходимо, как подготовиться и сколько времени будет занимать реабилитационный период после операции.
Я обрадовалась, потому что наконец-то меня избавят от мучений. На операцию я пошла около 10 часов вечера, то есть я мучилась от боли 12 ЧАСОВ! Если бы я не тянула с вызовом скорой, все могло пройти быстрее. Но сейчас конечно легко рассуждать, а тогда я была молодая и боялась ехать в больницу.
Совет: Как правило, такие операции делают срочно, не откладывают. Поэтому собирайтесь в больницу продуманно, сразу берите необходимые вещи на ближайшие несколько дней. Предупредите родных и близких, вам понадобится их помощь.
__________________________________________ОПЕРАЦИЯ________________________________________
Перед операцией было необходимо, чтобы в желудке ничего не было (клизму делать не нужно). И хотя, я ела только утром, и вся еда уже вышла, тетя-медсестра мне не поверила, и нажала своим толстым пальцем на корень языка. Меня опять вывернуло на изнанку, медсестра успокоилась и с миром отправила меня в операционную. Там я подписала бумаги на согласие на хирургическое вмешательство и легла на холодный операционный стол. В операционной было очень холодно, и меня развлекала разговорами молоденькая медсестра. Потом пришел анестезиолог, и я вырубилась. Наркоз мне дали общий, наверно, это первое, что я спросила у хирурга, потому что очень боялась местного и начиталась в интернете, что часто эту операцию делают под местным. Но врач меня успокоила, сказав, что мне будут делать под общим.
Маме, которая к тому времени приехала в больницу сказали не волноваться, операция несложная и займет 15-20 минут.
Аппендицит проявляется в любом возрасте, чаще в молодом и среднем; женщины болеют чаще мужчин. Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год.
Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место. Острый аппендицит — наиболее частая причина развития перитонита.
В реальности же операция продлилась почти 3 часа. Что там передумала мама за это время, боюсь себе представить. Потом уже выяснилось, что случай был не рядовой, и возникли кое-какие проблемы. Врачи не рассказывали подробно обо всех сложностях операции, да и не к чему наверно нам все это знать, чтобы не накручивать лишнего. Я была без сознания, поэтому свидетель из меня тоже никудышный. Но из некоторых ответов врача было понятно, что:
- Сначала как планировали, сделали лапароскопию. Диагноз подтвердился, но и стало понятно, что через маленький разрез ничего сделать будет нельзя. Сделали обычный разрез справа внизу живота.
- Аппендикс был большой и весь воспаленный. Кроме этого, он как-то приклеился к кишечнику, и пришлось аккуратно его удалять, чтоб не повредить кишечник. Расположен он был тоже неправильно, поэтому наверно справа у меня и не болело.
В среднем длина аппендикса у взрослого человека составляет около 10 см, но может варьировать в пределах от 2 до 20 см, по данным книги рекордов Гиннеса — самый большой аппендикс (из удалённых хирургическим путём) составлял 23,6 см.
Врач говорила, что таких больших аппендиксов она не видела, а уж тем более у такой мелкой девчонки как я, вообще не ожидала увидеть. Вот так мне повезло(
3. У меня был местный перитонит, т.е. в брюшину попала часть жидкости/гноя из аппендикса.
Перитонит возникает вследствие воздействия инфекционных или химических раздражителей вследствие попадания в свободную брюшную полость желудочного содержимого (содержащего соляную кислоту), желчи, мочи, крови.
Наиболее частая причина бактериального перитонита — перфорация полого органа желудочно-кишечного тракта, вследствие которой в брюшную полость попадает желудочное или кишечное содержимое и микрофлора, то есть бактерии, которые обитают в просвете желудка/кишечника. Перфорация полого органа может возникать вследствие разрыва червеобразного отростка (осложнение острого аппендицита).
То ли он начался от того, что я протянула время, то ли потому, что в больнице при осмотре разные врачи постоянно мяли мой живот. Если бы тянула время и дальше, мог начаться и общий перитонит, который усложняет операцию и не всегда всё заканчивается удачно.
4. Когда меня уже зашивали, началось кровотечение, пришлось расшивать, останавливать его, и зашивать заново.
Причин воспаления аппендицита много, есть даже несколько теорий.
Механическая теория считает, что основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Реже происходит обтурация инородным телом, опухолью или паразитом. Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка.
Инфекционная теория считает, что некоторые инфекционные болезни такие как брюшной тиф, иерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз самостоятельно вызывают аппендицит, однако специфической флоры для аппендицита до сих пор не выявлено.
Сосудистая теория считает, что системные васкулиты — одна из причин острого аппендицита.
Эндокринная теория отмечает, что в слизистой червеобразного отростка имеется множество ЕС-клеток АПУД-системы, секретирующих гормон серотонин — медиатор воспаления.
Какая у меня была причина, я не знаю. Кто-то всю жизнь живет, и этот отросток его не беспокоит, а у меня вот уже в 18 лет всё воспалилось.
Совет тут один – ничего не бойтесь и доверьтесь опыту врачей. В лапароскопии есть смысл, особенно когда неясная картина, так у вас будет только маленький разрез, который не сравнить с полостной операцией. Жаль, что в моем случае, только ей нельзя было обойтись.
_______________________________________ПОСЛЕ ОПЕРАЦИИ_____________________________________
Операция закончилась уже за полночь, поэтому до утра я проспала, и днем периодически забывалась сном. В первый день я кажется ничего не ела (только пила) и не вставала. Шов был залит зеленкой, закрыт бинтом и заклеен пластырем, снизу шва был вставлен дренаж для отвода жидкости (трубка, на конце которой закреплен пакетик). Вставать не пыталась даже.
На второй день было разрешено выпить чай и съесть детское пюре (больничная еда не привлекала). Очень хотелось сладкого (хотя не могу назвать себя сладкоежкой), но было нельзя, приходилось спасаться чаем с ванилью, ее сладкий запах обманывал немного. Приподнималась и садилась при помощи рук, живот тянуло, ощущения неприятные. Таблеток не давали, а вот уколы делали утром и вечером, и каждый вечер была перевязка.
В этот день я уже смогла самостоятельно дойти до туалета (в другой конец коридора) и в перевязочную, правда в полусогнутом состоянии.
На третий день вечером мне вынули дренаж, сменили повязку. Я стала отпрашиваться домой, т.к. впереди были длинные майские праздники. Самочувствие было хорошим и меня отпустили.
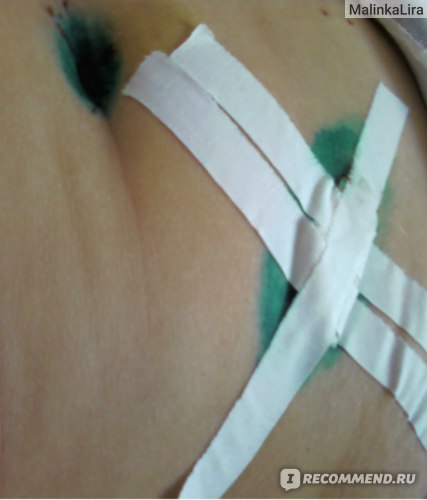
Несколько выходных я часто была на свежем воздухе (но ходила не много), кушала уже обычную еду, естественно берегла живот и ограничивала нагрузки. Шов не болел, но кожу вокруг тянуло, хотелось все время немного согнуться, чтобы избежать этого неприятного чувства. И такое ощущение не проходило на протяжении 2-3 недель после операции.
После праздников я пришла в больницу за выпиской, мне сняли швы (весь шов был 4 стежка), но внизу, где раньше стоял дренаж, до конца не зажило, поэтому мне зашили 2 нижних стежка какой-то пластиковой ниткой (типо лески) прямо на живую! Я лежала и не видела, что врач делает, боль чувствовала естественно, думала, нитки никак вытащить не могут, потом уже увидела эту леску. Могли бы хоть местно обезболить немного.
Потом нужно было сходить в поликлинику и там продлить больничный еще на неделю. Но дома я не сидела, ходила на лекции, по магазинам, жила вполне обычной жизнью. Только эта леска в шве мешала, потому что цеплялась острыми краями за одежду и тянула шов. Через неделю мне вынули и ее.

Физические нагрузки после операции, естественно, нужно ограничить; но в универе занятия по физкультуре к тому времени уже закончились, а осенью я уже ходила со всей группой на занятия. Плавать начала через месяц после операции, врачи разрешили. В это время примерно шов полностью зажил и перестал меня беспокоить.
Шва в итоге у меня 3: два маленьких после лапароскопии (один в пупке, другой слева в самом низу живота, обычно скрыт бельем) и основной справа внизу живота.
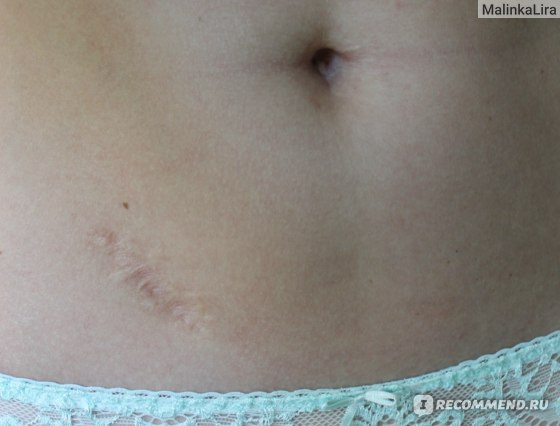
Конечно, он мог быть и поменьше, или вообще могло не быть, но я не переживаю по этому поводу. По форме он напоминает мне маленькую веточку) Первый год шов был красным, следующие несколько лет темно-коричневым, лишь потом посветлел.
Конечно, поначалу, когда шов был красный, я стеснялась его, старалась прикрыть рукой на пляже. Потом настолько привыкла, что стала забывать о его существовании. Ну есть он и есть) Никакими специальными мазями его не мазала, татуировку делать сверху не планирую, считаю его просто своей особенностью. Опознать будет легче, если что чёрный юмор))
Что касается последствий после удаления аппендикса… Сложно ответить однозначно, слишком мелкие функции он выполняет. Не могу сказать, что у меня упал иммунитет, или начались проблемы с пищеварительной системой. Моя жизнь не стала отличаться от той, что была до операции.
Советы моего лечащего врача:
— первую неделю (две) после операции: как можно больше покоя, есть диетическую еду, ограничить сладкое (должна наладиться система пищеварения), следить за состоянием шва, менять по необходимости повязки, первую неделю нельзя мочить шов.
— первый месяц: следить за заживлением шва, чтобы не было воспаления, ограничить физические нагрузки, не поднимать тяжести, избегать ударов в область живота.
Спасибо, что прочитали мою историю до конца) Здоровья вам, и своевременно обращаетесь к врачам) Надеюсь, мои советы никогда не пригодятся вам)
Как вырезают аппендицит 🚩 видео лапароскопия аппендицита 🚩 Заболевания
Самый частый вопрос — причина аппендицита
Основной задачей аппендикса является защита тонкого кишечника от разнообразных бактерий, находящихся в прямой кишке. Воспаление червеобразного отростка встречается очень часто и может начаться у каждого человека, независимо от его возраста или состояния здоровья. Наиболее распространенными причинами аппендицита являются воспалительные заболевания кишечника, травмы живота, различные инфекции и излишне подвижный аппендикс. Также к аппендициту может привести закупорка просвета аппендикса каловыми камнями или непереваренными частицами пищи, что часто встречается при запорах у пожилых людей.
Поскольку аппендицит является болезнью желудочно-кишечного тракта, ее нужно «нести» к гастроэнтерологу, однако при остром течении помочь сможет только хирург.

Обычно такой диагноз можно поставить сразу после осмотра больного, но женщинам при этом придется пройти консультацию у гинеколога – симптомы аппендицита и симптомы воспалительных заболеваний мочеполовой сферы бывают очень похожими. Подтвердить наличие аппендицита сможет рентгеновское и ультразвуковое исследование внутренних органов брюшной полости. При появлении первых симптомов, напоминающих аппендицит, больного оставляют в стационаре под наблюдением, перенося операцию на двенадцать часов или на сутки.
Удаление аппендикса
В хорошо оснащенных клиниках для максимально точной диагностики и применяется метод лапароскопии, когда в брюшную полость через маленький разрез вводится зонд, с помощью которого хирург осматривает состояние аппендикса. Если диагноз подтверждается, удаление отростка также может быть выполнено с помощью лапароскопического аппарата под местным или общим наркозом.
Если аппендикс в брюшной полости расположен нетрадиционно, его нельзя удалять лапароскопическим путем — требуется традиционная аппендэктомия.
Аппендэктомия является обычной хирургической операцией, во время которой хирург выполняет разрез справа живота и удаляет воспалившийся аппендикс. При остром аппендиците операция должна быть проведена как можно скорее, поскольку отросток может разорваться, а гной выплеснется в стерильную брюшную полость, что чревато летальным исходом. Лапароскопия, в отличие от традиционной аппендэктомии, более бескровна и существенно снижает риск развития послеоперационных осложнений.
Видео по теме

Связанная статья
Аппендицит: симптомы, диагностика и лечение
Как лечили аппендицит в давние времена? |

Гаспар Траверси, «Операция», 1753 год
Когда мы рассматриваем частоту диагностики и лечения аппендицита в наши дни, можно предположить, что это заболевание было хорошо известно еще в древности. Ожидается, что какие-либо методы лечения должны были существовать. Однако большая часть истории аппендицита написана последние чуть более ста лет. Это не означает, что данная проблема со времен «отца медицины» Гиппократа не рассматривалась.
Конечно, абдоминальная хирургия, которую мы знаем сейчас, не является старым искусством и аппендэктомия в современном понимании тоже появилась не так давно. И все же. Учитывая большую распространенность аппендицита как у мужчин, так и у женщин, аппендэктомия в истории должна появиться раньше хотя бы той овариэктомии (удаления яичника). Так в чем же дело? Все дело в том, что о таком органе как «червеобразный отросток» было ничего неизвестно. А как лечить то, чего нет?
Вспомним, что в истории хирургии анатомическое описание человеческого тела Клавдием Галеном было практически единственным источником информации почти полторы тысячи лет. За эти полтора тысячелетия по его трудам и делались выводы о различных заболеваниях. Важно то, что Гален не нашел червеобразного отростка. Вскрывать для изучения тела в Древнем Риме было запрещено и ему приходилось исследовать берберийских обезьян, у которых аппендикса не было. А то, что Гален не описывал и не видел, никто в средние века и не исследовал. Итак. Заболевание было, а про орган ничего не знали.
Первым, кто описал червеобразный отросток, был Беренгарио Да Карпи, профессор хирургии в Павии и Болонье (Италия). Произошло это только в 1522 году. Он пишет, что «в конец слепой кишки есть некий придаток, опущенный кнутри, толщиной около мизинца и длиной около 3 дюймов». Об аппендиксе через 20 лет напишет Андреас Везалий и дополнит свое описание несколькими иллюстрациями в своем легендарном семитомнике.
Стоит, однако, сказать, что аппендикс был изображен на зарисовке Леонардо Да Винчи, датированной 1492 годом, то есть на 30 лет раньше Да Карпи, но рисунок был опубликован лишь в 18 веке

1492 год. Зарисовка аппендикса Леонардо Да Винчи
Первым автором, назвавшим придаток слепой кишки «червеобразным отростком», был Габриэль Фаллопий в 1561 году.
Незадолго после этого, швейцарский анатом и ботаник (да, изучали все!) Каспар Баугин описал клапан в области перехода подвздошной (тонкой) в слепую (толстую) кишку. Кроме илеоцекального клапана он описал и аппендикс. Урчание в животе — это чаще всего и есть «песня илеоцекального клапана». Многие анатомы в последующем (Мидий, Морганьи, Санторини и др.) существенного уже не добавили. В основном долго бесполезно спорили о функции, вариантах расположения и о названии червеобразного отростка.
Аппендикс как причина заболевания
Первые мысли о том, что отросток может приводить к воспалению, возникли у немецкого хирурга, Лоренца Гейстера. При вскрытии в анатомическом театре тела казненного преступника, у которого обнаружил небольшой гнойник рядом с почерневшим червеобразным отростком. Вскрытие проводилось в 1711 году, но написал об этом в статье Гейстер только спустя 42 года, в 1753 году.
Потом была теория, что причиной воспаления отростка были инородные тела (При вскрытии находили косточки, булавки,каловые камни в аппендиксе. Сейчас такое тоже встречается, но редко).
1812 год Джон Паркинсон (J.W.K.Parkinson) впервые признал перфорацию аппендикса как причина смерти (не как факт инородного тела).
В конце 18 века микроанатомия аппендикса была довольно хорошо изучена: три его слоя, наличие слизистых желез, брыжейка, а также складки, которые формирует брюшина в этой области. Ряд исследователей стоит отметить ввиду важности открытий:
— В 1847 году Герлах обратил внимание на складку слизистой оболочки в области перехода аппендикса в слепую кишку. Эта складка може при воспалении перекрывать выход из аппендикса. Обычно выявляется 1-2 таких складки. Сейчас их называют клапанами Герлаха.
— Исследование Локвуда, 1891 год, который насчитал в червеобразном отростке около 150 лимфатических фолликулов.
— В следующем году Кладо описал складку брюшины, идущей от яичника к аппендиксу как дополнение его брыжейки.
Это было все про анатомию. А теперь про клинику. Как и с микробами, которые в микроскоп увидели, а то что они вызывают болезни, не понимали еще долго. Так и с клиникой аппендицита
Как описывали аппендицит в истории
Поскольку на заре медицины как таковой специализации еще не было, то об описании заболевания, схожего по симптомам с аппендицитом, можно найти у разных врачей. Например в «Гиппократовом сборнике» есть описание «тяжелого нагноения вокруг кишечника», что заставляет думать многих исследователей, что Гиппократ знал об аппендикулярном абсцессе.
Нужно понимать, что многие из этих абсцессов не были связаны с воспалением червеобразного отростка. Но это самая частая причина воспаления в правой подвздошной области. Вот как описывает врач Фернелий и такие описания для того времени типичны (клиника не представлялась чем то серьезным, пока не формировался большой абсцесс или же не начиналось серьезное осложнение в форме кишечной непроходимости):
«Девятилетний ребенок страдал от поноса, а бабушка, послушав совет «других старушек», решила дать ребенку айву. Известно, что плоды айвы очень терпкие в зеленом состоянии и могут помочь при диарее. Диарея не просто прошла, а осложнилась кишечной непроходимостью уже на следующий день. Был вызван врач, который применял клизмы и успокаивал живот — без эффекта. Вскоре развивалась неукротимая рвота и через два дня ребенок умер. При вскрытии в полости аппендикса были обнаружены остатки айвы. В перекрывшемся айвой аппендиксе имелась перфорация, через которую в брюшную полость попало кишечное содержимое.» Любопытно то, что даже те, кто вскрывал такие случаи, редко обвиняли аппендикс в воспалительном процессе.
Но что же? Любой аппендицит в то время это верная смерть? В средневековых медицинских записях (Сарацен, 1642 г) есть описание болезни одной женщины, у которой сформировался большой абсцесс в правом боку и который вскрылся с образованием свища. В разное время есть 14 описаний формирования свища с последующим выздоровлением (очевидно, что выздоровевших было намного больше).
Некоторые врачи считали, что проблема в правой подвздошной области вызвана кишечной непроходимостью и предполагали, что препятствие может быть устранено проглатыванием маленьких свинцовых шариков. Врачи еще не понимали сути проблемы, поэтому шли большие споры о том, где лежала истинная патология правой подвздошной ямки. Встречались такие термины как: «простой тифлит», «перитифлитизм», «хронический тифлит», «апофизит», «эпитифлит». Этим показывалось, что проблему видели именно в слепой кишке.

Реджинальд Хебер Фитц (Reginald H.Fitz)
Такая путаница царила до 1886 года, когда патологоанатом из Бостона, Реджинальд Хебер Фитц (Reginald H.Fitz) опубликовал свою знаменитую монографию о болезнях червеобразного отростка. Он показал, что симптомы 209 случаев тифлита (воспаления купола слепой кишки) были идентичны симптомам, наблюдавшимся 257 случаев перфорации аппендикса. Это убедило медицинский мир в ключевой роли аппендикса в воспалении слепой кишки. Термин «аппендицит» как раз и ввел Реджинальд Фитц и вскоре его стали повсеместно применять.
Теперь про лечение аппендицита в прошлом
Совершенно очевидно, что аппендицитом люди страдали еще с зарождения человечества. Так например, гнойные воспаления в правой подвздошной ямке известны с глубокой древности. Английский египтолог и анатом, Графтон Смит (Grafton E.Smith) исследовал мумию египетской женщины,»у которой спайки происходили из аппендикса вблизи его верхушки и прикреплялись к стенке таза, что говорит о старом аппендиците». В раннюю христианскую эпоху есть описание абсцессов в правой подвздошной области, но хирургическое лечение всегда откладывалось до последнего момента, когда нагноение было явным. Многие врачи в древности предпочитали, чтобы абсцесс вскрылся сам. Да и вообще… Если суждено, пусть пациент умрет сам, нежели врач приложит к этому руку (легко могли обвинить врача в смерти пациента, тем более речь идет о времени, когда об антисептике и не слышали).
Так кто же первым удалил аппендикс?
Или, как спорят охотники: чей выстрел был последним. Если вас заинтересует вопрос: кто первым провел аппендэктомию и вы займетесь поиском по всемирной паутине, то очень скоро запутаетесь. Честно говоря, я и сам долго разбирался.
Итак, по порядку. Попробуем все же понять, почему все же медики спорят.
Очень важно понять, что «аппендицит» — такой какой мы его сейчас понимаем, как отдельное заболевание врачами начал восприниматься мировым сообществом с 1886 года после доклада Реджинальда Фитца. И разумеется, до этой даты лечение проводилось, но в понимании хирурга понятия «аппендицит» не было вообще. Лечили «абсцессы правой подвздошной ямки», «перитонит мышечной стенки», «тифлит» (воспаление купола слепой кишки). Или вообще причиной считали матку: «маточные нарывы».
И еще.
Консервативно-выжидательная тактика, т.е. ждать пока аппендицит нагноится, а уж потом оперировать была преобладающей вплоть до начала 20 века! То есть врачи ждали благоприятного исхода без операции, если нет — оперировали уже нагноение. Собственно, аппендэктомия стала «популярной» только после случая с аппендицитом короля Эдуарда VII в 1902 году.
Ну и одна маленькая заметка:
Общий наркоз впервые появился только в 1846 году, поэтому попробуем представить, какие трудности были у пациента и врача до этого. Использование больших доз опия в лечении интраабдоминальных воспалительных заболеваний было внедрено в 1838 году ирландским врачом Уильямом Стоксом из Дублина и стало стандартом до тех пор, пока спустя 50 лет эта практика не было оспорена хирургами. Хотя антиперистальтический эффект опиума возможно и позволял локализовать воспалительный процесс в некоторых случаях аппендицита, основная его польза, скорее всего, была в том, что пациенту давали спокойно умереть.
И если попытаться ответить на вопрос: кто же был первым, нужно правильно сформулировать его. Был первым в чем?
30 год нашей эры. Римский врач Аретей (Aretaeus Cappodocian) пишет: «Я сам сделал разрез абсцесса толстой кишки на правой стороне, рядом с печенью, когда выбежало большое количество гноя, который вытекал несколько дней, после чего пациент выздоровел»
Это первая информация, дошедшая до наших дней, о вскрытии абсцесса правой подвздошной ямки.
В средние века смельчаков почти не находилось. Один из таких: Амбруаз Паре. Только этот французский хирург решался применять разрезы.
1735 год. Клавдий Амианд (Claudius Amyand), француз, который после гонений гугенотов был вынужден бежать с семьей в Англию.
Пациентом Клавдия был одиннадцатилетний мальчишка, у которого имелась паховая грыжа и сформировавшийся в ней каловый свищ. Причем свищ сформировался из червеобразного отростка, попавшего в грыжевой мешок и перфорированного проглоченной ребенком булавкой. Амианд вскрыл грыжу и удалил нагноившийся червеобразный отросток. Этот очень скромный (как отзывались о нем современники) хирург абсолютно достоин права первого, кто удалил червеобразный отросток. Только это была не аппендэктомия в современном понимании этого слова. Тот 1% паховых грыж, когда в грыжевой мешок попадает аппендикс, теперь называют грыжей Амианда.
1759 год. Местивье (J.Mestivier) произвел вскрытие абсцесса в правом паху у 45 летнего мужчины, который, несмотря на лечения, все же скончался. Причиной воспаления была проглоченная игла, попавшая в червеобразный отросток.
(Mestivier J. Journ. gen. de med. et de chir., 1759, X, 441)
Как раз вот после этих двух случаев были долгие увлечения теорией, предполагающей обструкцию аппендикса инородными телами.
1848 год. Генри Хенкок(H.Hancock), Лондон произвел вскрытие аппендикулярного абсцесса в правой подвздошной области у беременной женщины. Также рекомендовал такое лечение до наступления флуктуации или абсцедирования. Но несмотря на выздоровление пациента, многие врачи к такой тактике относились сдержанно.
(Hancock H. Disease of the appendix caeci cured by operation. Lancet 1848; 2:380-381)
1852 год. Российский хирург, П.С.Платонов произвел вскрытие аппендикулярного абсцесса (помогал ему сам Н.И.Пирогов) и описал операцию в своей докторской диссертации «О нарывах подвздошной впадины» (абсцесс был вскрыт, но аппендикс не удалялся).
(Платонов П.С. О нарывах подвздошной впадины Военн.-мед. журнал, 1854, 68, 1. с. 75)
1853 год. Росийский хирург, профессор Петр Юрьевич Неммерт произвел вскрытие абсцесса с удалением аппендикса с наложением лигатуры. Пациентом был профессор В.Е. Энк, находящийся в клинике Пирогова. П.Ю. Неммерта, профессора медико-хирургической академии Петербурга, можно считать первым, кто произвел аппендэктомию при аппендикулярном абсцессе с перевязкой по методу лигатуры. Как и большинство зарубежных коллег, российские хирурги придерживались выжидательной тактики.
1867 год Уиллард Паркер (W.Parker), США. Аппендикс не удалял, только вскрыл абсцесс. Он сообщил в общей сложности о четырёх случаях и выступил за хирургическое дренирование после пятого дня болезни, но, не дожидаясь флюктуации. Этот хирургический подход заслужил определенное признание и позднее ему было приписано снижение летальности при аппендиците.
Parker W. An operation for abscess of the appendix vermiformis caeci. Med Rec. (NY), 1867, 2, 25-27
1880 год Роберт Лоусон Тайт(Robert Lowson Tait) вскрыл абсцесс и удалил аппендикс — это вероятно первая аппендэктомия в Англии. Талантливый Лоусон Тайт, ведущий в те годы Британский абдоминальный хирург и гинеколог, удалил 17-летней девушке гангренозно изменённый аппендикс. Пациентка выздоровела. О данной операции не сообщалось до 1890 года, За это время Тайт стал противником аппендэктомий. Интересно, что он негативно относился и к «Листеризму«. На страницах журнала «Lancet» Тайт писал: «Да, нагноение происходит под воздействием микроорганизмов, тем не менее практика профилактического использования антисептиков мешает заживлению ран и оказывает общее неблагоприятное воздействие на весь организм». Кстати, Лоусон Тайт вместе с Марионом Симсом считают «отцами гинекологии».
1883 год. А вот этот год помнят в Канаде. Канадский хирург Авраам Гроувс. 10 мая 1883 года обследовав 12-летнего мальчика с болями и дефансом (мышечным напряжением) в правом нижнем квадранте живота, он посоветовал операцию по удалению воспаленного червеобразного отростка. Операция прошла успешно, мальчик поправился. Хотя Гроувс написал несколько научных работ, об этом случае он упомянул лишь в своей автобиографии, опубликованной в 1934 году.
1884 год. Эта цифра в англоязычной литературе встречается чаще всего как дата первой аппендэктомии. Независимо друг от друга, английский хирург Фредерик Магомед (F.Mahomed) и немецкий — Абрахам Кронлейн (Abracham Kronlein). Однако, в той же англоязычной литературе имеется уточнение (Trans Clin Soc Lond 1884-1885,18,285), что Фредерик Магомед спланировал операцию, а оперировал сир Чартерс Джеймс Саймонд (sir Charters James Symonds). Что Саймонд, что Кренлейн вскрыли аппендикулярный абсцесс, затем удалив червеобразный отросток, перевязав его лигатурой. Но мы же с вами помним Петра Неммерта, проведшего подобную операцию за 31 год до этого, правда?
1886 год R.J.Hall Хирург Ричард Джон Холл из больницы Рузвельта в Нью-Йорке оперировал 17-летнего юношу с невправимой паховой грыжей. Было обнаружено, что грыжа содержит перфорированный червеобразный отросток. Он был успешно удалён, а тазовый абсцесс дренирован. Как это похоже на клинический случай, с которым столкнулся Клавдий Амианд 150 лет назад!
Hall RJ. Suppurative peritonitis due to ulceration and suppuration of the vermiform appendix; laparotomy; resection of the vermiform appendix; toilette of the peritoneum; drainage; recovery. NY Med J, 1886, 43,662-662.
1887 год Томас Мортон (Th.G.Morton), член-учредитель Американской Хирургической Ассоциации из Филадельфии, в 1887 году выполнил успешную аппендэктомию с дренированием абсцесса 27-летнему пациенту. По иронии судьбы, брат и сын Мортона ранее умерли от острого аппендицита.
1889 год А.А.Бобров удаляет часть червеобразного отростка из аппендикулярного инфильтрата
1894 год П.И. Дьяконов первым у нас в стране успешно удалил червеобразный отросток у ребенка.
1897 год Г.Ф. Цейдлер в 1897 г. Цейдлера считают первым в России, кто удалил аппендикс у беременной женщины.
Далее было множество публикаций хирургов из разных стран, количество прооперированных исчислялось сотнями, затем тысячами. Совершенствовалась техника самой операции.
Новое в аппендэктомии связано с именем гинеколога Курта Семма, который удалил аппендикс в 1981 году.
В заключение
Разработка методов лечения острого аппендицита в истории — заслуга коллектива врачей разных стран, консолидация опыта.
«Гонка аппендицита» началась еще в конце 19 века. Велись жаркие дискуссии: кто был первым?
Итак, абсцессы подвздошной ямки вскрывались еще два тысячелетия назад. До нас дошли труды Римского врача Аретея, который вскрыл абсцесс подвздошной ямки еще в 30 г н.э. Первым удалил отросток в 1735 году Клавдий Амианд, француз, проживающий в Англии. Все-таки он первый, хотя сути заболевания тогда не понимали и аппендикс предстал перед ним как артефакт при вскрытии паховой грыжи. Первым вскрыл абсцесс подвздошной ямки и произвел аппендэктомию наш соотечественник — Петр Юрьевич Неммерт в 1853 году (и хотя гнойный аппендикс и был удален как артефакт, целью было дренирование гнойника). Первый шотландец в Англии — Лоусон Тайт, 1880 год, талантливейший гинеколог, правда сообщил об этом мировому сообществу только через несколько лет. Первый канадец — Авраам Гроувс, 1883 год увы, тоже сообщил о своем клиническом случае только в 1932 году. Первый немец — Абрахам Кронлейн (тоже вскрыл абсцесс с последующим удалением отростка, как и Неммерт) 1884 год. Первым в США был Ричард Джон Холл 1886 год. Первым удалившим аппендикс лапароскопически — гинеколог Курт Семм 1981 год (правда техника операции была так сложна, что повторить ее мог только мастер).
Паламарчук Вячеслав
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
Операция по удалению аппендикса (аппендэктомия) — «Тут только один путь — хирургический метод лечения. Одна из самых частых и простых операций. Каковы её нюансы? Так ли страшно, как кажется? Моя история аппендэктомии. Симптомы и формы аппендицита. Нужен ли вам аппендикс в организме?»
Доброго времени суток!
В этом отзыве я бы хотела поделиться с вами историей своей первой операции (не считая стоматологических).
Мне поначалу было очень страшно и боязно. Сейчас мне смешно за себя.
Что это такое?
Аппендикс (червеобразный отросток) — придаток слепой кишки.
Аппендицит — воспаление аппендикса у человека.
Даже не знаю, с чего начать.
В общем, каких либо хирургических вмешательств я боялась всегда. Но так уже пришлось и это пережить.
Основные симптомы:
- Ноющая или острая, резкая боль в правом боку, в нижней части живота.
- Высокая температура тела.
- Тошнота и рвота.
- Сухость во рту.
- Повышенный уровень лейкоцитов в крови.
Самое начало:
Наверное около двух лет у меня болел правый бок, ну очень редко. Я боялась, ничего никому не говорила, думала конечно что это именно аппендикс, всё же в больницу не обращалась, т. к. боль проходила великая тупость. Такое происходило примерно раз в полгода.
И вот, в этом году в середине февраля где-то неделю я ходила с ноющей болью по всему правому боку (поэтому и ходила так долго, боль была в разных местах). То болело в районе печени, то пониже, а иногда в общем то отдавало в почки.
Кроме боли у меня никаких других симптомов не было, поэтому я особо не переживала, хотя и было тревожно.
А вот вечером в пятницу мне стало очень плохо, тошнило, кружилась голова, но температуры не было. Я всё это кинула на «жирные» пирожки которые я съела днём. Ладно, на следующий день мне стало лучше. Хотя конечно я думала поехать в больницу. Но дело в том, что была суббота. И я не хотела быть экстренным случаем, что бы ради меня вызывали врачей благородная какая.
Я стараюсь реже употреблять какие-либо лекарства вот так я глупа. Да и начиталась, что при аппендиците нельзя принимать болеутоляющие препараты. Поэтому не пила обезболивающее.
Продержалась с небольшой болью до понедельника, всё же в больничку не поехала. Вот к утру вторника уже решилась. Я тогда была ещё не пуганной девочкой, думала, сдам анализы, пройду УЗИ и всё, ага ага, конечно. Да и в среду у меня планировалось одно мероприятие..
Я знала, что пойду на ультразвуковое исследование и не поела утром.
Придя в больницу:
Пошла я к терапевту и взяла направление на УЗИ брюшной полости. Сначала сдала анализы ОАК и ОАМ. Пока ждала анализы, решила занять очередь на УЗИ. Знали бы вы нашу поликлинику, на ультразвуковое исследование вечная очередь из тётенек которые проходят диспансеризацию. Там я бы просидела пол дня, поэтому решила поехать в платную клинику. УЗИ мне там сделали быстро, ничего такого не увидели. Но сказали, что если они не видят там воспалённый аппендикс, то это не значит, что его нет, он может располагаться и за кишками.
Позже я поднялась в хирургию, но врача не было, он был на операции. Тогда уже подошло время забирать результаты анализов (по времени: час). На строчку лейкоцитов было написано: 7200. Это вроде бы не повышенное количество.
К тому времени хирург вышел из операционной, и я обратилась к нему. Я всё рассказала, в чём дело. Он пощупал мне живот, надавил и отпустил, лёжа сначала на спине, а потом на боку. Он отругал, что я так долго ходила, а вдруг лопнет? Зашел в ординаторскую, вышел и сказал не есть и не пить, и отправил оформляться в приёмный покой.
Вот тут я заплакала…Сердце стало колотиться сильнее и быстрее. С таким мне пришлось столкнуться впервые.
Там меня оформили и измерили вес и рост. Я была удивлена, что мой вес не изменился с последнего взвешивания, я не потолстела! Это было единственной радостью.
В палате:
Пришла медсестра и сказала принести всё нужное. Мои вещи мне привезла мама, да в процессе отхождения от наркоза со мной была она.
Помимо меня в палате лежали ещё двое больных (палата на 3 койки).
Итак, опять зашёл доктор. Пощупал мне живот, давил на него. Я говорила, что мне просто неприятно. Он этого не понимал. Была такая лёгкая тупая боль. Я ему объясняю, что несильно же болит, может вы не будете меня резать? А он настоял на своём, и говорит, что пальцами ощущает что там да и как. Я не стала спорить. Потом он уехал на обед.
Зашёл мальчик (лежал со мной в одной палате), и начал меня спрашивать. Я рассказывала, что боюсь, плачу тут мне так стыдно,ее. У него был острый аппендицит. И тогда я уже начала спрашивать у него интересующие меня вопросы, он мне всё рассказал и я успокоилась и перестала плакать. Я поняла тогда, что всё это не так уж и ужасно.
У меня взяли кровь из вены, достаточно много крови.
Хирург пришёл снова и пощупал живот, ушёл.
Через некоторое время..
Ну вот, пришёл момент, пришёл хирург с медсестрой, и, назвав меня бабушкой-старушкой направил в операционную. К тому моменту я уже не плакала, я просто переживала и дрожала неимоверно.
Период операции:
Я зашла в таковую «предоперационную», меня попросили раздеться до гола (я так не хотела этого делать). Меня ждал операционный стол в операционном зале, он был достаточно большой. Мне казалось, что там было прохладно, хотя температура там была оптимальная для голого тела.хи.
Мне сказали ложиться, раскинуть руки в разные стороны на спец. место для них. Сначала мне пристегнули ноги в районе ляжек, а потом под 5ю точку подложили какую то алюминиевую подстилку. В процессе я спрашивала что да как, усну ли я точно, начнут ли если я ещё не усну и всё в этом духе. Одна медсестра мне сказала читать про себя молитвы, что я и делала.
Потом мне пристегнули руки и в правую руку вкололи наркоз (общую анестезию) ! Дальше на левой руке измерили давление. Я помню только то,что было 123.. А вот то, как я уснула, уже не помню никак.
После операции:
Операция на аппендицит считается одной из самых простых, и делается за полчаса. Мне операцию делал опытный врач-хирург. Всё вместе заняло около часа. Моя операция прошла без осложнений. Хирург сказал, если бы ещё два дня и всё, начал бы собираться гной.
Сразу после операции на то место ставится лёд или что-то там холодное на 20 мин. На подушке лежать нельзя. Следует не поворачиваться. Но уже после 2 или 4 часов (точно не помню) можно притянуть ноги к себе. Через 12 часов можно поворачиваться и даже ходить.
Как писала ранее, операцию раньше мне не делали никогда. Соответственно, общий наркоз переносит мой организм впервые. От него я отошла не сразу, где то час ещё пролежала во сне. Я не помню, что мне снилось, я просто тупо спала, мне было так хорошо. Но когда анестезиолог подошёл и спросил почему я ещё не просыпаюсь. Мама начала меня будить.
Анестезию я перенесла нормально. Рвоты не было. Чу-чуть кружилась голова, немного двоилось в глазах, всё время клонило в сон. Я разговаривала, спрашивала, почему ещё не следующий день(16:00). И у меня жутко болела поясница, т. к. лежала я уже долго, а вставать уже было поздно да и не время, ночь. И да, я лежала в палате голая, разве что покрытая простынкой.
Очень хотелось пить, не есть, а именно пить. Но много пить нельзя. Я просто смачивала губы ваткой. А потом уже пила с ложки, по чу-чуть.
Итак, не ела я с вечера понедельника (19:00). В поликлинику приехала в 08:00 во вторник. На операцию ушла в 13:30 (примерно). Встала на ноги в 08:30. Поела в 12:30 (это уже в среду). Вот такая хронология событий.
Следующий день:
Ранним утром ко мне пришли делать укол, перед этим померив температуру. Уколы мне делали каждый день утром и вечером. Пока я не попросила уже прекратить у врача, он мне сказал если температуры нет, то не будем дальше (это было в субботу). Я не знала, что мне кололи спросить мозгов не хватило. Но уколы были очень болезненные, щипали. Скорее всего это были антибиотики.
Потом в пол десятого пришли (обычно надо идти в перевязочную) менять повязку. Я боялась и не смотрела. Но всё было по стандарту: Чем-то помазали, взяли марлевую повязку и приклеили её лейкопластырем.
И с утра я попыталась встать, потому что уже надо. Было очень больно, но сейчас я этой боли не помню, она куда то подевалась, в памяти ничего нет. Живот напрягался и и прям так неприятно. Сначала я села и ждала врача, что бы он сам мне сказал что ходить можно. Вот он пришёл, и спрашивает: Чё сидим?
Было больно наступать на правую ногу, кружилась голова. Почистила зубы, умылась. Потом стало легче, я ходила. К обеду мама привезла мне лёгкий нежирный бульон и кисель.
Кстати да, есть пока нельзя, можно только тот же кисель и куриный бульон. Потом с каждым днём рацион расширяется. Мучное нельзя. Кашки, банан, грушу, супчик, небольшими порциями.
Этот первые сутки после операции, среда. Вечером мне было очень больно и тогда вместе с вечерним уколом мне вкололи обезболивающее.
Последующие дни:
В среду всех выписали. В палате я осталась одна. Было очень скучно, грустно. Да и к тому же всё болело. Так как я много ходила, потому что надо; у меня начала болеть спина. Я просто маршировала каждый день по коридору, наверное я бесила всех медсестёр. У меня даже на спине появились синяки. Даже начали болеть мышцы на ногах, вот так я хотела поправиться и слушала врача.
Те, кто лежал в больнице меня поймут, ну невероятно скучно же. Тем более намечались праздники, все ушли на два дня выходных (23 и 24 фев.). Была только дежурная медсестра и санитарка. Ну ладно, в субботу положили девочку тоже аппендицитом. А в понедельник тоже девочку и конечно с аппендицитом. Полный комплект в палате.
Выписка и снятие швов:
После аппендэктомии выписывают ровно через неделю, если конечно у вас всё нормально. У меня так и случилось, выписалась я во вторник. До выписки берут анализы ОАК и ОАМ. И даётся ещё неделя больничного дома.
Снимать швы я боялась всю неделю, нервничала и переживала. К счастью, женщина которая делала перевязки и снимала швы была очень понимающая и добрая (да, именно так я различала медсестёр). Она говорит: Снимем один, отдохнём и дальше. Всего швов у меня было три, да и рана сама небольшая, шов косметический, сантиметров 5 наверное. Снимать швы не больно, даже щекотно.
Место обработали и сделали перевязку как обычно. Сказали полежать полчасика. А дома надо обрабатывать зелёнкой некоторое время и ходить без повязки.
Домой я уехала очень рано, как только выписали. Все по мне так скучали, буквально приезжали каждый день. Дали справку для места работы/учёбы и выписной эпикриз. И вот, 10:00 я дома!

Выписной эпикриз.
Хирург сказал что уже можно мыться, купаться. Есть можно всё, но опять же, в меру. Употреблять обычную домашнюю пищу и исключить острое и сильно жирное.
Шов я показывать не буду, всё же это личное для меня, да и пока основательно он не зажил. Ведь 21 марта ему был месяц. Я хотела сделать фото с повязкой, след на руке (см. ниже). Но как-то не до этого было, хотя и думала, что отзыв напишу. Не хочу оставлять память в виде изображений.
Что можно и нельзя делать после аппендэктомии?
Полноценно мыться и купаться нельзя до снятия швов.
Освобождение от физических нагрузок на 2 месяца.
Нельзя поднимать тяжести.
Виды аппендицита:
Катаральный – инфильтрация (проникновение) лейкоцитами (белыми кровяными клетками, специфическими клетками воспаления) в слизистую оболочку аппендикса (червеобразного отростка слепой кишки).
Флегмонозный – проникающая инфильтрация лейкоцитами всех слоев аппендикса.
Гангренозный – некроз (омертвение) стенки аппендикса, обширная инфильтрация лейкоцитами, возникновение перитонита (воспаления брюшины).
Перфоративный – разрыв стенок аппендикса с образованием перфорации (отверстия в стенке аппендикса) и перитонита.
Мои советы и некоторые нюансы:
- После операции громко говорить, кашлять, чихать, плакать, смеяться и т. д. больно.
- В этой больнице почему что не делают при помощи рассасывающихся ниток — было бы проще.
- Да и могли бы сделать местный наркоз (хотя я бы этого не пережила, но всё же). Может человек не выдержит общую анестезию? Меня спрашивали только про аллергии.
- Лучше поплачьтесь раньше, выпустите всё, что у вас есть внутри. Ведь потом вы плакать всё равно не сможете. Успокойтесь, если боитесь.
- Самое сложное — собраться с духом. Зайти туда и раздеться.
- Я заметила за этим хирургом такую особенность (хотя другие наверное такие же). Если даже живот болит не очень сильно, он, что бы не было риска, предлагает резать. Поэтому я до сих пор не верю, что у меня именно аппендицит
упрямая. - Больше двигайтесь!
Впечатления:
В принципе, операция прошла хорошо, послеоперационный период я пронесла спокойно, нормально.
В больнице кормили 3 раза в день,а вечером давали кефир. Ела я мало, чу-чуть каши из столовой, суп и фруктики с йогуртами. Было скучно, но я выжила. Как вы понимаете, куда я планировала пойти в среду вечером — не состоялось.
На руке у меня остался небольшой синяк. То ли оттого, что кровь брали, то ли от наркоза. Сейчас от него нет и следа.
Честно говоря, мне сейчас как-то не по себе, всё же со мной нет одной моей частички. Всё же не верю я, что это аппендицит был. Ну вырезали? — Живи себе спокойно! Я думала, это возникает по другим причинам: грызешь ногти, семечки и всякое там.
В больнице хоть и было скучно, мне есть что вспомнить. Было много разных событий за эту неделю. Свою первую операцию я запомню ещё надолго. В стационаре лежала впервые ( если не считать моё рождение — роддом).
Многие учёные твердят, что аппендикс ненужный орган в организме человека. Ну я хоть рада, что он у меня не лопнул, вовремя.хе.
Итог:
- +Боль проходит и забывается быстро.
- +Больше не надо переживать что он воспалится в самый неподходящий момент.
- -Только хирургический метод лечения.
- -Бывает страшно и больно (хотя всё очень быстро проходит).
- -Может быть неожиданностью.
- -Шрам (для меня это не так существенно).
Вывод: Аппендикс может воспалиться в любом возрасте, независимо от пола. К этому нужно быть готовым, а особенно — если в нашей стране. Боятся не стоит, такие операции делают каждый день. Эта одна из самых простых операций.
Вероятно, отзыв получился длинным и скучным. Мне хотелось высказаться и рассказать свой пройденный этап. Может кому то помочь, хоть морально. Я буду рада, если окажусь кому-то полезной. Отзыв очень странный для меня, рекомендовать или нет? Наверное да!
Только малость дошла до конца!▼ Если есть интересующие вопросы, задавайте 
Здоровье — самое большое счастье и богатство! Храните и берегите его 
Всем спасибо за внимание!
Night13 ❤
Неотложные признаки и симптомы аппендицита
Закупорка или непроходимость аппендикса может привести к аппендициту, который представляет собой воспаление и инфекцию аппендикса. Закупорка может быть результатом скопления слизи, паразитов или, чаще всего, фекалий.
При закупорке аппендикса бактерии могут быстро размножаться внутри органа. Это вызывает раздражение и опухание аппендикса, что в конечном итоге приводит к аппендициту.
Аппендикс находится в нижней правой части живота.Это узкий мешочек в форме трубки, выступающий из толстой кишки.
Хотя аппендикс является частью желудочно-кишечного тракта, это рудиментарный орган. Это означает, что он не обеспечивает жизнедеятельности и без него вы можете жить нормальной здоровой жизнью.
Назначение приложения неизвестно. Некоторые считают, что он содержит ткань, которая помогает вашей иммунной системе обрабатывать инфекции в вашем организме.
Если вовремя не лечить воспаленный аппендикс, он может разорваться и высвободить опасные бактерии в брюшную полость.Возникшая инфекция называется перитонитом. Это серьезное заболевание, требующее немедленной медицинской помощи.
Разрыв аппендикса опасен для жизни. Разрыв редко случается в течение первых 24 часов после появления симптомов, но риск разрыва резко возрастает через 48 часов после появления симптомов.
Очень важно распознать первые симптомы аппендицита, чтобы немедленно обратиться за медицинской помощью.
Аппендицит вызывает множество симптомов, в том числе:
Не у всех людей будут одинаковые симптомы, но очень важно, чтобы вы как можно скорее обратились к врачу.
Согласно Johns Hopkins Medicine, аппендикс может разорваться через 48–72 часа после появления симптомов.
Немедленно обратитесь в больницу при появлении любого из следующих симптомов.
Боль в животе
Аппендицит обычно сопровождается постепенным появлением тупой, схваткообразной или ноющей боли по всему животу.
По мере того как аппендикс набухает и воспаляется, он раздражает слизистую оболочку брюшной стенки, известную как брюшина.
Это вызывает локализованную резкую боль в правой нижней части живота. Боль обычно бывает более постоянной и сильной, чем тупая, ноющая боль, возникающая при появлении симптомов.
Однако у некоторых людей может быть отросток позади толстой кишки. Аппендицит, возникающий у этих людей, может вызывать боль в пояснице или тазу.
Легкая лихорадка
Аппендицит обычно вызывает повышение температуры от 99 ° F (37,2 ° C) до 100,5 ° F (38 ° C). У вас также может быть озноб.
Если ваш аппендикс разорвется, инфекция может вызвать повышение температуры. Температура выше 101 ° F (38,3 °) и учащение пульса могут означать разрыв аппендикса.
Расстройство пищеварения
Аппендицит может вызывать тошноту и рвоту. Вы можете потерять аппетит и почувствовать, что не можете есть. У вас также может развиться запор или тяжелая диарея.
Если у вас проблемы с отхождением газов, это может быть признаком частичной или полной непроходимости кишечника.Это может быть связано с аппендицитом.
Всегда отвозите ребенка в больницу, если подозреваете, что у него аппендицит.
Дети не всегда могут описать, что они чувствуют. Им также может быть трудно определить боль, и они могут сказать, что боль ощущается во всем животе. Это может затруднить определение причины аппендицита.
Родители могут легко принять аппендицит за заболевание желудка или инфекцию мочевыводящих путей (ИМП).
Всегда лучше проявлять осторожность, когда дело касается аппендицита. Разрыв аппендикса может быть опасен для любого, но риск смерти наиболее высок у младенцев и детей ясельного возраста.
У детей в возрасте 2 лет и младше часто наблюдаются следующие симптомы аппендицита:
- рвота
- вздутие или вздутие живота
- болезненный живот
дети старшего возраста и подростки чаще испытывают:
- тошноту
- рвоту
- боль в нижней правой части живота
Многие симптомы аппендицита похожи на дискомфорт во время беременности.К ним относятся спазмы желудка, тошнота и рвота.
Однако у беременных не всегда могут быть классические симптомы аппендицита, особенно на поздних сроках беременности. Растущая матка подталкивает аппендикс выше во время беременности. Это означает, что боль может возникать в верхней части живота, а не в правой нижней части живота.
Беременные женщины с аппендицитом также чаще испытывают изжогу, газы или чередующиеся эпизоды запора и диареи.
Когда вы встретитесь с врачом, он проведет медицинский осмотр и задаст вам вопросы о ваших симптомах.Они также закажут определенные тесты, чтобы определить, есть ли у вас аппендицит. К ним могут относиться:
Если ваш врач диагностирует у вас аппендицит, он решит, нужна ли вам немедленная операция.
Скорее всего, перед операцией вы получите антибиотики. Лекарства помогут предотвратить развитие инфекции после операции.
После этого хирург проведет операцию по удалению аппендикса. Это называется аппендэктомией.
Ваш хирург может выполнить открытую аппендэктомию или лапароскопическую аппендэктомию.Это зависит от степени тяжести аппендицита.
Открытая аппендэктомия
Во время открытой аппендэктомии хирург делает один разрез в нижней правой части живота. Удаляют аппендикс и налагают швы на рану. Эта процедура позволяет вашему врачу очистить брюшную полость, если ваш аппендикс разорвался или у вас есть абсцесс.
Лапароскопическая аппендэктомия
Во время лапароскопической аппендэктомии ваш хирург сделает несколько небольших разрезов в брюшной полости.
Затем в разрезы вставляют лапароскоп. Лапароскоп — это длинная тонкая трубка с фонарем и камерой спереди. Камера отобразит изображения на экране, позволяя врачу заглянуть внутрь вашего живота и направлять инструменты.
Когда они находят ваш аппендикс, они перевязывают его швами и удаляют. Затем они очистят, закроют и зашивают небольшие разрезы.
После операции
После операции врач может попросить вас остаться в больнице до тех пор, пока боль не исчезнет и вы не сможете пить жидкости.
Если у вас образовался абсцесс или возникло осложнение, ваш врач может попросить вас остаться на лечении антибиотиками еще на день или два.
Важно помнить, что, хотя проблемы могут возникнуть, большинство людей полностью выздоравливает без осложнений.
По данным Национального института диабета, болезней органов пищеварения и почек, в США аппендицит является наиболее частой причиной боли в животе, которая приводит к хирургическому вмешательству. Около 5 процентов американцев в какой-то момент своей жизни страдают аппендицитом.
Аппендицит может возникнуть в любое время, но чаще всего он возникает в возрасте от 10 до 30 лет. Он чаще встречается у мужчин, чем у женщин.
Вы не можете предотвратить аппендицит, но есть шаги, которые вы можете предпринять, чтобы снизить риск.
Аппендицит менее вероятен, если вы придерживаетесь диеты, богатой клетчаткой. Вы можете увеличить потребление клетчатки, придерживаясь здоровой диеты, содержащей много свежих фруктов и овощей. К продуктам с особенно высоким содержанием клетчатки относятся:
- малина
- яблоки
- груши
- артишоки
- зеленый горошек
- брокколи
- чечевица
- черная фасоль
- хлопья отрубей
- ячмень
- овсянка
- целиком- пшеничные спагетти
Увеличение количества клетчатки в вашем рационе может предотвратить запор и последующее накопление стула.Накопление стула — наиболее частая причина аппендицита.
Если у вас есть заболевание, которое вызывает воспаление или инфекцию кишечника, важно проконсультироваться с врачом, чтобы предотвратить аппендицит. Всегда немедленно обращайтесь за медицинской помощью, если у вас или у кого-то из ваших знакомых есть симптомы аппендицита.
.Что такое аппендицит? Симптомы, причины и лечение
В некоторых случаях врачи будут лечить аппендицит антибиотиками, но инфекция должна быть легкой и неосложненной (это означает, что аппендикс не перфорирован и инфекция не распространилась).
Аппендицит обычно считается неотложной медицинской помощью, и врачи лечат это состояние с помощью аппендэктомии, хирургического удаления аппендикса.
Хирурги удаляют аппендикс одним из двух методов: открытым или лапароскопическим вмешательством.
Для открытой аппендэктомии (лапаротомии) требуется один разрез в области аппендикса, в правой нижней части живота.
Во время лапароскопической хирургии, с другой стороны, хирурги вставляют специальные хирургические инструменты в несколько меньших разрезов. Считается, что этот вариант имеет меньше осложнений и более короткое время восстановления. (12)
Если аппендикс человека не лечить вовремя, он может лопнуть и распространить инфекцию по брюшной полости, что приведет к опасному для жизни состоянию, называемому перитонитом, воспалению и инфицированию брюшины (слизистой оболочки брюшной полости). полость).Симптомы перитонита включают жар, тошноту, рвоту, вздутие живота и сильную болезненность в животе. (1) Перитонит обычно лечат антибиотиками, и часто требуется хирургическое вмешательство для удаления инфицированной ткани и предотвращения распространения инфекции. (20)
В других случаях осложненного аппендицита на лопнувшем аппендиксе или вокруг него могут образовываться абсцессы. В обоих этих случаях хирурги обычно дренируют гной из брюшной полости или абсцесса и лечат инфекцию антибиотиками перед удалением аппендикса.
Антибиотики используются до и после аппендэктомии для предотвращения раневых инфекций.
Врачи могут сделать так называемую «интервальную аппендэктомию», если у пациента есть разрыв аппендикса: сначала вводятся антибиотики, а после успешного излечения инфекции через несколько недель выполняется аппендэктомия. (12)
Поскольку не существует идеального теста для подтверждения аппендицита, а другие заболевания могут вызывать симптомы, похожие на симптомы аппендицита, ваш врач может обнаружить во время операции аппендэктомии, что аппендикс на самом деле не инфицирован.По данным NIH, это может происходить до 25 процентов времени. В этом случае хирург часто удаляет аппендикс в качестве профилактической меры. (10)
Подробнее об аппендэктомии
Хронический аппендицит в сравнении с острым
Острый аппендицит возникает быстро, и его необходимо срочно лечить. Но в некоторых случаях симптомы, вызванные воспалением аппендикса, особенно боль в правом нижнем углу живота, могут длиться неделями, месяцами или даже годами, стихать сами по себе, а затем повторяться.Это называется хроническим аппендицитом, и на него приходится примерно 1,5 процента всех случаев аппендицита. (10)
Хронический аппендицит может быть неправильно диагностирован, поскольку симптомы могут имитировать симптомы других состояний, таких как болезнь Крона или воспалительное заболевание тазовых органов. После правильной диагностики хронического аппендицита у большинства пациентов симптомы аппендэктомии устраняются. (21)
Антибиотики как лечение аппендицита
В последние несколько лет исследования показали, что неосложненный аппендицит — аппендицит без разрыва аппендикса, гнойные абсцессы или перитонит — можно лечить только антибиотиками.Этот подход имеет преимущества: пациенты, у которых аппендицит лечится антибиотиками вместо аппендэктомии, требуют меньше обезболивающих и имеют меньше осложнений. Это также дешевле. (22)
Тем не менее, вопрос о том, должны ли только антибиотики стать препаратом первой линии для лечения неосложненного аппендицита, остается предметом обсуждения. Может быть трудно отличить осложненный аппендицит от неосложненного; иногда сложность невозможно определить до операции. А при лечении только антибиотиками вероятность рецидива выше: в исследовании, опубликованном в 2015 году в JAMA , среди пациентов с неосложненным аппендицитом, получавших только антибиотики, 27% потребовали хирургического вмешательства в течение года.(23)
Обзор исследований, опубликованных в октябре 2017 года в журнале World Journal of Emergency Surgery , пришел к выводу, что, хотя безоперационное лечение антибиотиками является эффективной альтернативой, аппендэктомия остается «золотым стандартом лечения» неосложненного аппендицита. (24)
Подробнее об антибиотиках и аппендиците
Профилактика аппендицита
Известного способа предотвратить аппендицит не существует. Например, исследователи не обнаружили, что какая-либо конкретная диета может привести к аппендициту или предотвратить его.(25)
.Аппендицит — Диагностика и лечение
Диагноз
Чтобы помочь диагностировать аппендицит, ваш врач, скорее всего, изучит ваши признаки и симптомы и осмотрит ваш живот.
Тесты и процедуры, используемые для диагностики аппендицита, включают:
Физический осмотр для оценки вашей боли. Ваш врач может слегка надавить на болезненный участок. Когда давление внезапно сбрасывается, боль при аппендиците часто усиливается, что свидетельствует о воспалении прилегающей брюшины.
Ваш врач может также проверить жесткость живота и тенденцию к напряжению мышц живота в ответ на давление на воспаленный аппендикс (защита).
Ваш врач может использовать смазанный палец в перчатке для осмотра нижней части прямой кишки (пальцевое ректальное исследование). Женщинам детородного возраста может быть проведено гинекологическое обследование для выявления возможных гинекологических проблем, которые могут вызывать боль.
- Анализ крови. Это позволяет вашему врачу проверить высокое количество лейкоцитов, которое может указывать на инфекцию.
- Анализ мочи. Ваш врач может попросить вас сделать анализ мочи, чтобы убедиться, что инфекция мочевыводящих путей или камень в почках не вызывают у вас боли.
- Визуальные тесты. Ваш врач может также порекомендовать рентген брюшной полости, УЗИ брюшной полости, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), чтобы подтвердить аппендицит или найти другие причины вашей боли.
Лечение
Лечение аппендицита обычно включает операцию по удалению воспаленного отростка.Перед операцией вам могут дать дозу антибиотиков для лечения инфекции.
Операция по удалению аппендикса (аппендэктомия)
Аппендэктомия может выполняться как открытая операция с использованием одного разреза брюшной полости длиной от 2 до 4 дюймов (от 5 до 10 сантиметров) (лапаротомия). Или операция может быть сделана через несколько небольших разрезов брюшной полости (лапароскопическая операция). Во время лапароскопической аппендэктомии хирург вводит вам в брюшную полость специальные хирургические инструменты и видеокамеру, чтобы удалить аппендикс.
В целом лапароскопическая хирургия позволяет быстрее восстанавливаться и лечить с меньшими болями и рубцами. Это может быть лучше для пожилых людей и людей с ожирением.
Но лапароскопическая операция подходит не всем. Если ваш аппендикс разорвался и инфекция распространилась за пределы аппендикса, или у вас есть абсцесс, вам может потребоваться открытая аппендэктомия, которая позволит вашему хирургу очистить брюшную полость.
Ожидайте, что вы проведете один или два дня в больнице после аппендэктомии.
Осушение абсцесса перед операцией на аппендиксе
Если ваш аппендикс разорвался и вокруг него образовался абсцесс, абсцесс можно дренировать, вставив трубку через кожу в абсцесс. Аппендэктомию можно провести через несколько недель после борьбы с инфекцией.
Образ жизни и домашние средства
Ожидайте восстановления после аппендэктомии через несколько недель или дольше, если у вас разорвался аппендикс.Чтобы помочь вашему телу выздороветь:
- Вначале избегайте интенсивной активности. Если аппендэктомия была выполнена лапароскопически, ограничьте свою активность на три-пять дней. Если у вас была открытая аппендэктомия, ограничьте свою активность от 10 до 14 дней. Всегда спрашивайте своего врача об ограничениях вашей активности и о том, когда вы можете вернуться к нормальной деятельности после операции.
- Поддерживайте живот во время кашля. Положите подушку на живот и надавите, прежде чем кашлять, смеяться или двигаться, чтобы уменьшить боль.
- Позвоните своему врачу, если обезболивающие не помогают. Боль создает дополнительную нагрузку на ваше тело и замедляет процесс заживления. Если вы все еще испытываете боль, несмотря на прием обезболивающих, обратитесь к врачу.
- Вставайте и двигайтесь, когда будете готовы. Начинайте медленно и увеличивайте активность по мере необходимости. Начните с коротких прогулок.
- Сон, когда устал. По мере заживления вашего тела вы можете почувствовать себя более сонным, чем обычно.Успокойтесь и отдыхайте, когда вам нужно.
- Обсудите возвращение на работу или учебу со своим врачом. Вы можете вернуться к работе, когда захотите. Дети могут вернуться в школу менее чем через неделю после операции. Им следует подождать две-четыре недели, чтобы возобновить напряженную деятельность, например занятия в тренажерном зале или занятия спортом.
Альтернативная медицина
Ваш врач пропишет лекарства, которые помогут вам контролировать боль после аппендэктомии. Некоторые дополнительные и альтернативные методы лечения при использовании с вашими лекарствами могут помочь контролировать боль.Спросите своего врача о безопасных вариантах, например:
- Отвлекающие действия, такие как прослушивание музыки и разговоры с друзьями, которые отвлекают вас от боли. Отвлечение может быть особенно эффективным с детьми.
- Управляемые образы, например, закрывание глаз и размышления о любимом месте.
Подготовка к приему
Запишитесь на прием к семейному врачу, если у вас болит живот. Если у вас аппендицит, вас, скорее всего, госпитализируют и направят к хирургу для удаления аппендикса.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, поститься перед определенным тестом. Составьте список:
- Ваши симптомы, включая те, которые кажутся не связанными с причиной вашего приема
- Основная личная информация, , включая серьезные стрессы, недавние изменения в жизни и семейный анамнез
- Все лекарства, витамины или другие добавки , которые вы принимаете, включая дозы
- Вопросы, которые следует задать вашему врачу
По возможности возьмите с собой члена семьи или друга, чтобы они помогли вам запомнить предоставленную вам информацию.
При аппендиците вам нужно задать врачу следующие основные вопросы:
- У меня аппендицит?
- Мне понадобятся дополнительные тесты?
- Что еще я мог иметь, кроме аппендицита?
- Нужна ли мне операция, и если да, то как скоро?
- Каковы риски удаления аппендикса?
- Как долго мне нужно будет оставаться в больнице после операции?
- Сколько времени займет восстановление?
- Как скоро после операции я смогу вернуться на работу?
- Вы можете сказать, лопнул ли у меня аппендикс?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам несколько вопросов, например:
- Когда у вас начались боли в животе?
- Где болит?
- Боль переместилась?
- Насколько сильна ваша боль?
- Что делает вашу боль более сильной?
- Что помогает облегчить боль?
- У вас жар?
- Вас тошнит?
- Какие еще у вас есть признаки и симптомы?
Симптомы, лечение, когда обращаться за медицинской помощью
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Резкая боль в животе часто может быть вызвана скоплением газа. Но также это может быть симптомом аппендицита.
Важно знать, как отличить эти два вещества, так как воспаленный аппендикс может стать неотложной медицинской помощью, опасной для жизни.
Ваш аппендикс — это небольшой продолговатый мешок, который спускается из толстой кишки в нижнюю правую часть живота.Никакой жизненно важной функции он не выполняет.
Если ваш аппендикс заблокирован, это может вызвать воспаление и инфекцию. Это так называемый аппендицит. Лечение чаще всего подразумевает хирургическое удаление аппендикса.
Боль, вызванная газом, обычно недолговечна и обычно не требует лечения.
Боль может быть вызвана глотанием воздуха во время еды или питья. Газ также может накапливаться в вашем пищеварительном тракте из-за бактерий в кишечнике, которые расщепляют пищу, выделяя при этом газ.Отходящий газ часто может помочь уйти от боли.
Прочтите, чтобы узнать больше о различиях между газовой болью и аппендицитом.
Наиболее характерным признаком аппендицита является внезапная острая боль, которая начинается с правой стороны нижней части живота.
Он также может начинаться около пупка, а затем двигаться ниже вправо. Поначалу боль может ощущаться как спазм и усиливаться, когда вы кашляете, чихаете или двигаетесь.
Боль обычно не проходит, пока воспаленный аппендикс не будет удален хирургическим путем.
Другие симптомы аппендицита часто включают:
- тошноту и рвоту
- субфебрильную лихорадку
- диарею или запор
- вздутие живота
- слабый аппетит или его отсутствие
Каковы симптомы разрыва аппендикса?
Риск аппендицита заключается в том, что, если его не лечить, аппендикс может разорваться.
Сколько времени это обычно занимает? С того момента, как вы впервые заметите какие-либо симптомы, может пройти от 36 до 72 часов, прежде чем ваш аппендикс разорвется.
В некоторых случаях этот таймфрейм может быть даже короче. Вот почему так важно серьезно относиться к этим ранним симптомам.
Признаки разрыва аппендикса могут появиться с задержкой на несколько часов. Поскольку давление — и источник боли — внутри аппендикса уменьшается, когда он лопается, вы сначала можете почувствовать себя лучше.
Но как только ваш аппендикс лопается, бактерии, которые находились внутри вашего аппендикса, могут попасть в брюшную полость, вызывая воспаление и инфекцию.Это называется перитонитом.
Перитонит — серьезное заболевание, требующее немедленной медицинской помощи.
Симптомы перитонита могут включать:
- боль и болезненность по всему животу
- боль, усиливающуюся при движении или прикосновении
- тошнота и рвота
- вздутие живота
- диарея или запор
- позыв отхождение газов
- лихорадка и озноб
Эти симптомы могут длиться до начала лечения и могут ухудшаться с каждым часом.
Симптомы аппендицита у детей
Аппендицит может возникнуть в любом возрасте, но чаще всего он возникает в возрасте от 10 до 20 лет.
Большинство детей, скорее всего, будут жаловаться на резкую боль в животе. Но есть и другие симптомы, такие как:
- ходьба, согнувшись в талии
- лежа на боку с поднятыми вверх коленями
- тошнота и рвота
- болезненность на ощупь
Имейте в виду, что дети могут не могут описать свои симптомы или боль очень хорошо или подробно.
Симптомы аппендицита во время беременности
Аппендицит, хотя и редко, может возникать и во время беременности.
Признаки аппендицита во время беременности аналогичны признакам аппендицита у небеременных людей. Однако во время беременности аппендикс находится выше в брюшной полости, потому что растущий ребенок меняет положение кишечника. В результате резкая боль, связанная с воспаленным аппендиксом, может ощущаться выше на правой стороне живота.
Разрыв аппендикса может быть опасен как для матери, так и для ребенка.
Традиционная аппендэктомия (хирургическое удаление аппендикса) также может быть более сложной задачей во время беременности. Однако, согласно исследованию 2016 года, минимально инвазивная процедура, известная как лапароскопическая аппендэктомия, кажется безопасной процедурой во время беременности с низким риском осложнений.
Боль от газа может ощущаться как узел в животе. У вас может даже возникнуть ощущение, что газ движется по кишечнику.
В отличие от аппендицита, который, как правило, вызывает боль, локализованную в нижней правой части живота, газовая боль может ощущаться в любом месте живота. Вы даже можете почувствовать боль в груди.
Другие симптомы включают:
- отрыжку
- метеоризм
- давление в животе
- вздутие и вздутие живота (видимое увеличение размера живота)
Боль, вызванная газом, длится от нескольких минут до нескольких часов и обычно проходит без какого-либо лечения.
Если вы считаете, что боль вызвана газом, но длится более 24 часов, как можно скорее обратитесь к врачу. Боль может быть признаком чего-то более серьезного.
Если боль возникает внезапно и локализуется в нижней правой части живота, обратите особое внимание на другие симптомы, такие как лихорадка, тошнота и проблемы с желудочно-кишечным трактом.
Если у вас есть некоторые из этих симптомов, но боль не проходит или усиливается, обратитесь в отделение неотложной помощи. Если у вас аппендицит, немедленно обратитесь за медицинской помощью.
Как поставить диагноз
Врачу необходимо пройти медицинский осмотр, чтобы поставить правильный диагноз. При этом врач будет осторожно нажимать на болезненный участок.
Если боль усиливается, когда врач надавливает, а затем отпускает, это может указывать на воспаление ткани вокруг аппендикса.
Реакция, известная как «охрана», также может указывать на то, что ваше тело пытается защитить воспаленный аппендикс. Это означает, что, ожидая давления на болезненную область, вы напрягаете мышцы живота, а не расслабляете их.
Обзор ваших недавних симптомов и истории болезни также имеет решающее значение для постановки диагноза.
Вопросы, которые может задать ваш врач
Вашему врачу или поставщику медицинских услуг необходимо будет знать подробности о ваших симптомах и истории болезни.
Будьте готовы ответить на следующие вопросы:
- Когда появились симптомы?
- Как бы вы описали боль (острая, болезненная, спазматическая и т. Д.)?
- Были ли у вас подобные симптомы раньше?
- Боль пришла и исчезла, или она была постоянной с момента появления?
- Что вы ели за последние 24 часа?
- Делали ли вы в последнее время какое-либо упражнение, которое могло вызвать у вас растяжение мышц или развитие судорог?
Какие тесты вы можете ожидать?
Нет анализов крови, которые бы точно определяли аппендицит (или газ).Однако существует тест, который может показать, увеличилось ли количество белых кровяных телец.
Если у вас высокое количество лейкоцитов, это может указывать на то, что вы боретесь с какой-то инфекцией.
Ваш врач может также порекомендовать анализ мочи. Это может помочь определить, вызывают ли ваши симптомы инфекция мочевыводящих путей или камни в почках.
Ваш врач может использовать визуализацию, чтобы определить, воспален ли ваш аппендикс.
Ультразвук и компьютерная томография (КТ) — это устройства для высокоточной визуализации.Однако, согласно одному исследованию, при диагностике острого аппендицита с помощью этих визуализационных тестов все еще могут возникнуть некоторые проблемы.
Лечение аппендицита обычно включает хирургическое удаление аппендикса. Эта процедура, называемая аппендэктомией, часто может выполняться амбулаторно.
Существует два типа аппендэктомии, и при обоих типах операций часто назначают антибиотики для лечения оставшейся инфекции:
Открытая операция
Открытая операция включает один разрез в правом нижнем углу живота.Это особенно полезно, если ваш аппендикс лопнул и нужно обработать область вокруг аппендикса от инфекции.
Лапароскопическая операция
Лапароскопическая операция включает несколько небольших разрезов.
В один из разрезов вставляется трубка, называемая канюлей. Эта трубка наполняет брюшную полость газом, который расширяет ее и помогает хирургу лучше рассмотреть аппендикс.
Затем через этот разрез вводится другой тонкий гибкий инструмент, называемый лапароскопом.Он содержит крошечную камеру, которая отображает изображения на ближайшем мониторе. Камера помогает хирургу с инструментами (для удаления аппендикса), которые вводятся через еще один небольшой разрез.
Лапароскопическая операция менее рискованна, чем открытая операция, и требует более короткого периода восстановления.
Большинство газовых болей возникает из-за диеты, поэтому внесение некоторых изменений в то, что вы едите и пьете, может помочь вам избежать или ограничить этот тип боли.
Может быть полезно вести дневник питания всего, что вы едите и пьете, и отмечать, когда вы испытываете боль от газов.Это может помочь вам определить связь между едой или напитками и вашими симптомами.
Общие триггеры газов включают:
- бобы
- молочные продукты
- газированные напитки
- продукты с высоким содержанием клетчатки
- жирные продукты
Чтобы облегчить газовую боль, вы можете попробовать следующие домашние средства:
Лекарства, отпускаемые без рецепта, такие как симетикон (Gas-X, Mylanta), могут способствовать слипанию пузырьков газа, что облегчает их прохождение.
Добавки с лактазой могут быть полезны, если у вас непереносимость лактозы, есть боль и другие симптомы после употребления молочных продуктов.
Прогулка и другая физическая активность также могут помочь вам выпустить газы. Если газовая боль не проходит или проблема не проходит, обязательно обратитесь к врачу, чтобы выяснить причину.
Купите сейчас домашние средства:
Газы и аппендицит — это лишь два из многих состояний, которые могут вызвать боль в животе.
Другие причины боли могут включать:
Боль в животе от газов и аппендицита поначалу может казаться похожей.Самый простой способ определить разницу между этими двумя симптомами — это обратить особое внимание на любые другие симптомы.
Если у вас начались боли в животе, особенно в правом нижнем углу, обратите внимание на лихорадку, тошноту и потерю аппетита. Эти симптомы, наряду с болью в животе, могут указывать на аппендицит.
Подобная боль, которая проходит сама по себе без других симптомов, скорее всего, является скоплением газов.
Если вы подозреваете аппендицит, будьте осторожны и быстро обратитесь за медицинской помощью.Разрыв аппендикса может стать серьезной проблемой для здоровья.
.