Кто решает — пациент или врач: с наркозом или без? — Российская газета
Вот что говорит руководитель Московской стоматологической клиники Амиран Лезгишвили, на счету которого, в частности, сотни успешно проведенных имплантаций:
— Прежде чем начать лечение, врач должен уточнить общий анамнез: выявить системные заболевания, узнать о приеме лекарственных препаратов, рисках для организма и т.д. Если требуется хирургическое вмешательство, пациент направляется на дополнительные исследования. В том числе на анализ крови. Лишь после полученных результатов врач приступает к лечению. Особый разговор об обезболивании. К сожалению, медики порой идут на поводу у пациентов. Понять пациентов можно: страх перед возможной болью диктует не просто просьбу — требование провести все под общим наркозом. И клиники, где такое практикуется, пользуются немалой популярностью.
Однако для использования наркоза клиника должна быть соответственно оборудована: иметь стационар, специальную лицензию. А наркоз выполняется анестезиологом, который присутствует во время и после операции.
Я не приветствую использование глубокого наркоза для лечения или хирургических манипуляций в стоматологии. Во-первых, потому, что нет в этом необходимости: современные местные анестетики могут стопроцентно обезболить то место, где происходит вмешательство. От пациента требуется лишь открыть рот. Во-вторых, это чревато осложнениями, которые могут возникнуть при наркозе. Как считает большинство исследователей, самые грозные осложнения, ведущие к анестезиологической летальности, — сердечно-сосудистые коллапсы, нарушения, связанные с вентиляцией легких. В-третьих, часто возникают моменты, когда нам нужно контролировать процесс лечения путем «команд». Таких, например, как «откройте рот», «закройте рот». А от «спящего» пациента ничего не добьешься.
Поверьте практикующему врачу: анестетики последнего поколения полностью делают безболезненным весь процесс лечения в стоматологии. Применение местной анестезии — основной метод обезболивания даже при более серьезных, чем имплантация, хирургических операциях.
Однако осложнения в повседневной практике возможны. Любой стоматолог может столкнуться с чрезвычайной ситуацией во время лечения. И должен быть готов к ней. Общие осложнения (обморок, коллапс, аллергические реакции) наблюдаются в двух случаях на 10 000 пациентов. Особое внимание надо уделять пациентам с диагнозом астма, гипертония и сахарный диабет. В стоматологическом кабинете обязательны набор лекарств для оказания неотложной помощи пациенту, инструкции, регламентирующие действия врача в той или иной ситуации. Ведь для правильных решений важны иногда секунды.
Комментарий
Олег Янушевич, главный внештатный специалист-стоматолог Минздрава России, ректор Московского государственного медико-стоматологического университета имени А.И. Евдокимова, член-корреспондент РАН:
Велик наш страх перед креслом стоматолога. Но, может, он напрасен? Фото: depositphotos.com
— К сожалению, подобная ситуация возможна в любой клинике. Не имеет значения, государственная она или частная. Потому очень важно, чтобы профессионалы, которые там работают, могли, умели сделать все, чтобы такое не происходило. В любом медицинском учреждении, независимо от формы собственности, должны работать только профессионалы. А каждый пациент, приходящий в стоматологическую клинику, должен быть обследован на предмет выявления рисков. Это может быть и сахарный диабет, и сбои в работе сердца, и аллергия, и так далее. И если пациент, получающий стоматологическое лечение, не информировал об этом специалиста-стоматолога, то возможны, мягко говоря, серьезнейшие осложнения. Вводимые обезболивающие препараты содержат вещества, которые могут привести к развитию инфаркта, инсульта, у пациента-аллергика могут вызвать шоковое состояние.
Применение общего обезболивания при проведении стоматологического лечения показано в очень ограниченных случаях. Сам общий наркоз имеет высокую степень осложнений и требует соответствующих навыков для его применения. Мы обязательно говорим об этом нашим студентам. И выпускник стоматологического факультета без этих знаний не может пройти итоговую государственную аттестацию.
Сам общий наркоз имеет высокую степень осложнений и требует соответствующих навыков для его применения. Мы обязательно говорим об этом нашим студентам. И выпускник стоматологического факультета без этих знаний не может пройти итоговую государственную аттестацию.
Лечение и удаление зубов под общим наркозом
Использовать ли общий наркоз при лечении и удалении зубов?
Современная стоматология в большинстве случаев использует местный наркоз для решения проблем ротовой полости. Однако есть случаи, когда применяется общая анестезия. Например, к таким относятся аллергические реакции на препарат местного обезболивания. Специалисты выделяют два вида общего наркоза: через ингаляцию и при введении препарата внутривенно. В первом случае вред организму меньший. Важно не находиться под наркозом более 90 минут.Особенности общего наркоза в стоматологической практике
Общий наркоз при удалении зуба оправдан при избавлении от многокорневых зубов мудрости или сложных длительных манипуляциях. Иногда есть необходимость вылечить запущенный кариес, пародонтит или другие заболевания, которые невозможно устранить за один визит к врачу. Прибегать каждый раз к общему наркозу недопустимо. Однако если проблема касается сразу нескольких зубов, есть возможность устранить очаги за одну процедуру и дальше лечить без анестезии, то в таком случае общий наркоз может быть оправданным при отсутствии противопоказаний, среди которых:- — воспаление легких;
- — острые респираторные заболевания, связанные с поражением верхних дыхательных путей;
- — заболевания носоглотки;
- — обострение хронических болезней;
- — проблемы с почками и печенью, что находятся в стадии ухудшения привычного состояния.
 При выходе из «сна» пациент может ощущать головные боли, головокружения, утяжеленное дыхание. Иногда препарат для наркоза может привести к нарушению сердечно-сосудистых ритмов, повышенному артериальному давлению. Нередки рвота и развитие флебитов. Лечат ли зубы под общим наркозом?
При выходе из «сна» пациент может ощущать головные боли, головокружения, утяжеленное дыхание. Иногда препарат для наркоза может привести к нарушению сердечно-сосудистых ритмов, повышенному артериальному давлению. Нередки рвота и развитие флебитов. Лечат ли зубы под общим наркозом? Стоит отметить, что в стоматологии есть ряд заболеваний, которые можно эффективно лечить только под анестезией широкого действия. Например:
- — в случаях когда местная анестезия не действует, а устранение причины заболевания будет приносить острую боль;
- — при сложных формах заболевания и очень глубоком поражении корней;
- — при больших повреждениях тканей и челюсти;
- — при проведении имплантации и протезировании.
Лечение и удаление зубов ребенку в большинстве случаях проводиться под общим наркозом. Это касается и тех случаев, когда необходимо серьезное лечение, а у ребенка панический страх от посещения стоматолога. Также общая анестезия может применяться если местная не действует, у ребенка ярко выраженный рвотный рефлекс или лечения требует малыш в возрасте до 3 лет.
Стоматологический центр «Мастер Дент» позволяет откинуть все тревоги и быстро вылечить зубы, ведь у нас работают специалисты с большим опытом работы. Ощутите профессионализм и перестаньте бояться визитов к стоматологу!
Липосакция с применением местной анестезии
Жировая прослойка не является монолитной, а состоит из слоев. Воздействовать снаружи на глубокие участки невозможно. Поможет удаление локальных отложений хирургическим путем – липосакция. Анестезия на местном уровне многим кажется более желательным вариантом, нежели общий наркоз. Но подобный ход мыслей – заблуждение.
Липосакция: наркоз или обезболивание?
Оптимальный вариант тот, который подходит конкретному человеку. Выбор делает специалист с учетом ряда факторов.
- Вида и объема вмешательства.
- Анатомической специфики зоны.
- Состояния здоровья пациента.
- Длительности операции.
- Противопоказаний к разным видам фармакодинамического обезболивания.
- Индивидуальных реакций на препараты-анестетики.
Все не так однозначно, как кажется непосвященному человеку. Единого мнения нет даже в среде практикующих хирургов. Одни считают, что липосакция без наркоза дает организму меньшую нагрузку – не используется премедикация, наркотические медикаменты. Другие полагают, что при липосакции анестезия возможна, только если идет обработка одной-двух зон (до 300 мл жира). В противном случае обкалывание больших участков ничем не полезнее, чем полное погружение человека в состояние бесчувственности.
Липосакция без наркоза: что стоит знать
- Местное обезболивание может подразумевать только обкалывание участка лидокаином (новокаином, маркаином и др.).
- При необходимости это действие совмещают с седацией, если пациент нервничает.
- Или малой дозой внутривенного наркоза, если манипуляция затягивается.
- При местном обезболивания чаще используют монопрепараты (в отличие от многокомпонентной общей анестезии). Это снижает вероятность аллергии на один из компонентов.
- Существует регионарная анестезия, отключающая чувствительности одной части тела. Так, при спинальной и эпидуральной анестезии удаляют жир на коленях и бедрах.
- Во всех случаях пациент «присутствует на собственной операции» — не ощущает боли, но чувствует, что с ним происходит.
Липосакция: наркоз имеет плюсы
- Дает возможность обработать много зон с большим объемом откачиваемого жира.
- Одновременно достигается анальгезия (обезболивание), амнезия (человек не в сознании, избавлен от стресса, не помнит, что было на операции) и релаксация (полное расслабление мышц).
- Последнее позволяет доктору максимально сосредоточиться на манипуляциях.
- Подходит для грузных пациентов, которые тяжело дышат.
 Инкубация помогает им избежать осложнений.
Инкубация помогает им избежать осложнений.
Вопрос, что выбрать, остается открытым, и решается совместно с врачом после прохождения предоперационного обследования.
Наркоз: Мифы и реальность | sntat.ru
Сегодня во всем мире свой профессиональный праздник отмечают анестезиологи – люди, с чьей профессией мы, к счастью, встречаемся не часто, но хотим знать о ней как можно больше.
Начнем с того, что анестезия – это процесс снижения чувствительности всего тела, его части или искусственное введение человека в глубокий сон с полным обезболиванием. Анестезию подразделяют на общую и местную. Так называемый наркоз относят к общей анестезии. А тот же самый лидокаин – к анестезии местной.
Местная анестезия
Местная, или, по-другому, регионарная анестезия – это блокада периферических нервов, нервных сплетений или сегментов спинного мозга. Такой метод используется, чтобы прервать передачу болевого импульса от раны в головной мозг. Во время такого обезболивания человек всегда находится в сознании. Местная анестезия делится на несколько видов.
Инфильтрационная анестезия — это блокирование передачи импульса на уровне болевых рецепторов и мелких нервных ветвей. Такой метод используют хирурги самостоятельно, без анестезиолога. К примеру, при вскрытии панариция, фурункула или при удалении зубов.
«В списке местных видов обезболивания существует проводниковая анестезия, то есть блокирование передачи импульса на уровне ствола нерва или нервных сплетений. Мы чаще всего используем как раз таки такой вид анестезии. К примеру, при необходимости полностью обезболиваем плечевой сустав», – рассказал заведующий отделением реанимации и интенсивной терапии № 4 РКБ Руслан Гилялов.
Можно также при необходимости полностью обездвижить и обезболить человека «по пояс». При спинномозговой анестезии медики вводят анестетик в пространство между твердой и паутинной оболочками спинного мозга. Препараты в этом случае действуют три-четыре часа.
«Существует еще и эпидуральная анестезия — блокирование передачи импульса на уровне корешков спинномозговых нервов. Такой вид обезболивания используют во время родов. Это не анестезия, а анальгезия. Там подбирается концентрация препарата таким образом, чтобы не вызвать мышечную слабость, чтобы женщина могла активно тужиться, участвовать в родовом процессе. Это совершенно безопасно», – добавил анестезиолог-реаниматолог.
В среднем в Центре травмы Республиканской клинической больнице в год проводится около шести тысяч анестезий. Из них, по словам врачей, примерно 70 процентов – это варианты регионарной анестезии.
Общая анестезия
Общая анестезия делится на три вида: ингаляционная, внутривенная и смешанная.
Вообще, история наркоза в мире началась именно с ингаляционного метода обезболивания. В 1846 году в бостонской клинике США Уильям Томас Грин Мортон провел первую удачную публичную демонстрацию эфирного наркоза при удалении подчелюстной опухоли. В России врач и ученый Николай Иванович Пирогов применил эфирный наркоз во время операции в феврале в 1847 года.
Раньше эфир, а позже и другие ингаляционные анестетики были единственным способом для врачей провести операцию пациенту не в сознании и относительно безболезненно. Сегодня же газ в чистом виде применяется редко.
«Газ поступает к пациенту ингаляционным путем. Человек засыпает и пребывает в этом состоянии до окончания оперативного вмешательства. В чистом виде ингаляционная анестезия уже практически не проводится, только, пожалуй, в детской анестезиологии. Как правило, анестезия сегодня комбинированная – препараты вводят и ингаляционным путем, и внутривенным», – отметил Руслан Гилялов.
По словам анестезиолога, любая анестезия сегодня – многокомпонентная. Процесс введения человека в состояние наркоза состоит из нескольких этапов.
«Во-первых, нам нужно отключить сознание человека, чтобы он погрузился в глубокий сон. Во-вторых, вводится сам обезболивающий препарат, потому что сон сам по себе не защищает человека от боли. Затем мы вводим препараты, которые воздействуют на вегетативную нервную систему. К примеру, уменьшают секрецию слюнных желез, предотвращают повышение температуры и так далее», – объясняет Руслан Гилялов.
Затем мы вводим препараты, которые воздействуют на вегетативную нервную систему. К примеру, уменьшают секрецию слюнных желез, предотвращают повышение температуры и так далее», – объясняет Руслан Гилялов.
Далее врачи вводят, также внутривенно, миорелаксанты – препараты, которые вызывают расслабление скелетной мускулатуры. Как правило, их применяют при любых серьезных операциях. Вместе с введением миорелаксантов человека подключают к аппарату искусственного дыхания. Такой комплекс анестезии проводится, к примеру, во время операций на грудной клетке и органах брюшной полости.
К слову, врачи вводят человека в глубокий медикаментозный сон – схожее состояние с наркозом – при тяжелых травмах. Это делается для того, чтобы центральная нервная система находилась под защитой.
«Сегодня мы можем протезировать практически все жизненно важные функции. Поэтому держать пациента в состоянии медикаментозного сна мы можем очень долго», – подчеркнул заведующий отделением реанимации и интенсивной терапии № 4 РКБ.
Мифы
Существуют несколько мифов, которые возникли вокруг наркоза и анестезии в целом. Большая часть из них, по словам врачей, связаны с недостаточной осведомленностью населения.
К примеру, истории о том, что человек во время наркоза чувствует, что с ним происходит, и слышит разговоры врачей, казанский анестезиолог называл фантастикой.
«Когда пациент находится в состоянии наркоза, врачи и аппаратура постоянно следят за показателями жизнедеятельности. Существуют мониторы, которые оценивают частоту сердечных сокращений, концентрацию выдыхаемого углекислого газа, насыщение крови кислородом, артериальное давление, электроэнцефалографию, мониторинг глубины анестезии и так далее. Это полный контроль человека. Поэтому истории про то, что человек чувствовал что-то под наркозом, – из области фантастики или Голливуда, скорее всего», – поделился мнением Руслан Гилялов.
Бытует мнение о том, что наркоз сокращает жизнь. По словам врачей, сократить срок жизни или вовсе прервать ее может заболевание, но не анестезия.
«Говорить о том, что наркоз сокращает жизнь, я считаю, неправильно. Это заблуждение. Тем более если сравнить наркоз и саму операцию: кто-нибудь может сказать, что вреднее? Анестезия сама по себе, конечно, грубое вмешательство в организм человека. Но ведь анестезиология и существует как целая специальность поэтому. Анестезиолог оценивает риски, определяет оптимальные виды обезболивания, и он полностью отвечает за состояние пациента во время операции», – объяснил медик.
И самым главным, распространенным мифом среди пациентов и их родственников является теория о небезопасности наркоза для организма.
«Все виды являются безопасными для человека. Существуют, конечно, мнения о том, что анестезия вредит здоровью, но я считаю, что это пережитки прошлого. Люди просто недостаточно информированы. Адекватная анестезия никакого вреда организму не принесет», – добавил Руслан Гилялов.
Анестезия в стоматологии — полезная информация от врачей стоматологии доктора Фролова
Современная стоматология – это комфорт и безопасность, абсолютная стерильность и, конечно, эффективная анестезия. Любые стоматологические манипуляции от лечения кариеса начальной стадии до удаления и имплантации зубов выполняются абсолютно безболезненно. Пациент может расслабиться и полностью довериться врачу, а в случае возникновения неприятных ощущений – сказать об этом и попросить дополнительный укол анестетика. Стоматологическая фармацевтика разработала различные составы безопасных анестетиков без побочных эффектов, поэтому врач всегда имеет широкий выбор обезболивающих препаратов для каждого индивидуального случая лечения или удаления зубов.
Виды анестезии
Лечение, удаление зубов и протезирование может проходить под аппликационной, инфильтрационной, проводниковой и стволовой местной анестезией или даже под общим наркозом.
- Аппликационная анестезия – самая простая анестезия. Обезболиваемый участок ротовой полости обрабатывает ледокаиновым спреем поверхностно, что позволяет снять легкую боль перед введением иглы шприца с анестетиком глубокого действия, проведением профессиональной чистки зубов и удалении расшатанного молочного зуба.

- Инфильтрационная анестезия – самый популярный и действенный вид обезболивания в стоматологии. Под слизистую оболочку, в надкостницу больного зуба или внутрикостно делается инъекция анестетика, который обеспечивает длительное онемение рабочей области на время проведения стоматологической операции.
- Проводниковая анестезия – мощное обезболивание с введением анестетика через разветвленный троичный нерв. Используется для проведения сложных и продолжительных операций, преимущественно на деснах и больших коренных зубах.
- Стволовая анестезия – сложное обезболивание, блокирующее ветви троичного нерва введением анестетика в основание черепа. Используется в исключительных случаях при травмах, невралгии, сильных болях и требует от стоматолога высокого уровня профессионализма.
- Общий наркоз – полное отключение сознания пациента на время проведения операции. Лечение зубов под наркозом проводится редко и стоит недешево. Такая анестезия редко бывает оправданной сложностью процедуры и по рекомендации врача проводится только в самых сложных случаях: при длительной операции, когда использовать местный наркоз и поддерживать эффективность местной анестезии на нужном уровне невозможно; при аллергиях и иммунитете на местные анестетики; при серьезных заболеваниях иммунной, сердечнососудистой и нервной систем и т.д.
Онколикбез: можно ли выбрать наркоз по желанию и почему хирурги вырезают рак «с запасом» | 74.ru
— На сколько пациентов рассчитана реанимация?
— Наша реанимация рассчитана на 14 коек. Из них две — это отдельный бокс для тех пациентов, которые нуждаются в изоляции по разного рода инфекционным причинам.
— О чём вас пациенты спрашивают чаще всего?
— Спрашивают, какие препараты мы используем.
— Чего они опасаются? Боятся не проснуться?
— Нет, как правило, этого не боятся.
— Как долго в среднем пациент может находиться в реанимации?
— Чаще всего пациенты уже на следующий день переводятся в общую палату. Кроме тех случаев, когда есть сопутствующие патологии или когда объём операции был слишком большим. Тогда пациент требует не только энтерального (специальными смесями), но и парентерального питания (с помощью внутривенной инфузии). Это могут быть операции на желудке, кишечнике, большие полостные, реконструктивные операции и так далее. Сначала нужно восстановить возможность принимать пищу, восстановить водно-солевой баланс в организме. Удобнее и целесообразнее это сделать в реанимации под контролем специалистов.
Бояться реанимации или паниковать не нужно. Всё это делается в интересах больного. Кроме того, при необходимости к пациенту могут прийти родственники. Однако следует помнить, что, во-первых, это можно сделать только согласно внутрибольничному распорядку в часы приёма. Во-вторых, относиться с пониманием, если в посещении будет отказано, когда самому пациенту, либо кому-то другому больному в реанимации оказываются любого вида лечебные пособия, например, при ухудшении самочувствия. В-третьих, посещения больного в реанимации разрешены только тем родственникам, которые получили это право от самого пациента. Кого-то постороннего к нему, конечно, не пустят, сохраняя врачебную тайну и защищая персональные данные, гарантированные законом. По этой же причине мы не можем давать информацию о состоянии пациента, находящегося в реанимации, по телефону. К этому следует относиться с пониманием. Мы защищаем интересы пациента, который в данный момент нуждается в нашей помощи.
Не обманывайте анестезиолога!
Не так уж мало людей относятся к анестетикам с подозрением… А уж в том, что общий наркоз наносит организму непоправимый вред, убеждены многие. И, тем не менее, если вам в скором времени предстоит пережить наркоз, местный или общий, важно запомнить только одно. Врач-анестезиолог должен знать абсолютно всё о состоянии вашего здоровья.
Разобраться в некоторых аспектах процедур обезболивания «Вечёрке» помог главный внештатный специалист-анестезиолог регионального минздрава, заместитель главного врача Областной клинической больницы Андрей Марков.
Рассмотрим все варианты
– В больницах, подведомственных министерству здравоохранения, в настоящее время применяют шесть типов анестезии, – разъясняет Андрей Иванович. – А именно: местную, спинномозговую, эпидуральную, проводниковую, внутривенную и ингаляционную.
При местной анестезии пациенту обезболивают определённый участок тела, иначе говоря – на время нарушают проводимость нервов в нужном месте. Чаще всего такой вид наркоза используют в стоматологии. Между тем, местная анестезия может быть востребована в хирургии, а также при травмах различного характера.
По схожему принципу делают проводниковую анестезию. Разница в том, что анестетик вводят рядом с нервом или прямо в нерв, благодаря чему обезболивание наступает гораздо быстрее.
При эпидуральной и спинномозговой анестезии анестетик вводят в область позвоночника. В первом случае укол делают в эпидуральную область – внутреннее пространство позвоночника, заполненное жировой тканью и нервными окончаниями. Во втором – впрыскивают в так называемую субарахноидальную область позвоночника, которая находится в непосредственной близости от ствола спинного мозга и заполнена ликвором – спинномозговой жидкостью. Спинномозговая анестезия оказывает эффект в течение десяти минут, эпидуральная – в течение получаса.
При всех методах анестезии, описанных выше, человек остаётся в сознании, пусть и полностью утрачивает чувствительность в определённых участках тела. Засыпает пациент только при внутривенном и ингаляционном наркозе.
Алкоголика наркоз не возьмёт?
– Для каждого вида наркоза используют отдельный препарат. Так, уже много лет для местной анестезии применяют новокаин, – продолжает рассказ Андрей Марков. – Для спинномозговой, эпидуральной и проводниковой используют лидокаин, бупивакаин и ропивакаин, для внутривенной – кетамин, пропофол, тиопентал натрия, для ингаляционной – галотан или севоран. В каждом случае анестезиолог выбирает вид обезболивания в зависимости от характера операции и состояния пациента. Грамотный специалист всегда сможет применить анестезию, которая не навредит здоровью человека.
В каждом случае анестезиолог выбирает вид обезболивания в зависимости от характера операции и состояния пациента. Грамотный специалист всегда сможет применить анестезию, которая не навредит здоровью человека.
Более того, во многих случаях препараты для наркоза оказывают защитное действие на внутренние органы. Так, к примеру, галотан, который используют при ингаляционном наркозе, не вызывает раздражение слизистых оболочек дыхательных путей. Его можно использовать, если у пациента бронхиальная астма.
А лидокаин можно применять даже в тех случаях, если у человека тахикардия или инфаркт миокарда в анамнезе, поскольку этот препарат обладает антиаритмическими свойствами.
– Некоторые считают, что наркоз не подействует на человека, если тот в прошлом злоупотреблял алкоголем или наркотиками, – говорит Андрей Марков. – Конечно, у таких людей может иметь место извращённая реакция на некоторые препараты для наркоза. Однако если врач «от и до» знает историю болезни пациента, то сможет подобрать верное сочетание анестетиков, что исключит вероятность побочных эффектов.
О противопоказаниях и возможных осложнениях
– Крайне важно честно рассказать анестезиологу всё о состоянии своего здоровья, – резюмирует Андрей Иванович. – Если врач знает анамнез пациента, он сможет подобрать максимально безопасную для него анестезию. Благодаря тому, что спектр современных препаратов для наркоза чрезвычайно широк, один анестетик практически всегда можно заменить другим и провести эффективную и безопасную операцию.
Впрочем, следует не забывать и о том, что почти у каждого вида анестезии есть свои противопоказания. К примеру, местный наркоз не рекомендуют делать при наличии инфекций и деформаций в обезболиваемой области. Инъекция в заражённую ткань может ускорить распространение инфекции по организму.
То же правило справедливо и по отношению к эпидуральной анестезии. Если в районе позвоночника есть воспаление, укол может спровоцировать распространение инфекции. Помимо того, эпидуральную анестезию настоятельно не советуют делать пациентам с низким артериальным давлением: есть риск, что во время операции его показатели станут ещё ниже.
Помимо того, эпидуральную анестезию настоятельно не советуют делать пациентам с низким артериальным давлением: есть риск, что во время операции его показатели станут ещё ниже.
Общий наркоз нежелателен для тех, кто менее полугода назад перенёс инфаркт, так как во время операции есть риск развития острого инфаркта миокарда. Также, во избежание тахикардии, брадикардии и аритмии, следует сообщить анестезиологу о нарушениях сердечного ритма. Тем, кто страдает острыми заболеваниями дыхательной системы, следует иметь в виду, что под общим наркозом может развиться спазм бронхов или гортани. Если врач не будет к этому готов, это значительно усложнит операцию.
Если честно рассказать анестезиологу и хирургу о своём здоровье, то максимум, что ожидает вас после выхода из наркоза – это лёгкая тошнота, головная боль и дезориентация в пространстве. Но эти симптомы проходят достаточно быстро и на здоровье человека в дальнейшем никак не влияют.
Ваш спинномозговой анестетик. Что такое спинальная анестезия?
Что такое спинальная анестезия?
Для многих операций потребуется общий наркоз. Здесь анестезиолог вводит пациенту лекарство, обычно через капельницу (канюлю) в вену, и отправляет его спать. Это позволяет пациенту оставаться без сознания, неподвижным и безболезненным на время операции. Дыхательная трубка вставляется после того, как пациент засыпает, чтобы дыхание можно было контролировать на протяжении всей операции.По окончании операции анестезиолог позволяет пациенту проснуться.
Альтернативой общей анестезии является спинальная анестезия. Для большинства операций ниже пояса можно использовать спинальный анестетик. Спинальную анестезию проводит анестезиолог. Очень тонкая игла вводится в середину поясницы, и через иглу в жидкость, окружающую спинной мозг, вводится местный анестетик. Местный анестетик обезболивает нервы, кровоснабжающие живот, бедра, ягодицы и ноги.Когда нервы полностью онемеют, вы не почувствуете боли от операции и не сможете двигать ногами. Также можно вводить другие лекарства, которые обеспечивают отличное обезболивание в течение нескольких часов после операции.
Также можно вводить другие лекарства, которые обеспечивают отличное обезболивание в течение нескольких часов после операции.
Какие операции можно проводить под спинальной анестезией?
- Урология — операции на предстательной железе, мочевом пузыре или половых органах.
- Ортопедия — операции на костях бедра, голени и стопы.
- Гинекология — операции на матке (матке), влагалище или яичниках.
- Сосудистые — операции на сосудах ног.
- Общие — паховые грыжи и сваи.
- Акушерство — кесарево сечение.
Есть ли у меня другие варианты проведения спинномозговой анестезии?
Только спинальная анестезия
С этой опцией вы будете бодрствовать во время операции и сможете слышать, что происходит в операционной, но НЕ ЧУВСТВУЕТ НИКАКОЙ БОЛИ. Однако у вас может возникнуть ощущение движения или давления — это совершенно нормально.Появится экран, так что вы не сможете увидеть операцию. Если вы выбираете этот вариант, возможно, будет полезно взять с собой музыку и наушники, чтобы вы могли слушать их во время работы.
Спинальный анестетик с седативным действием
В этом случае, когда спинальная анестезия была проведена и анестезиолог устраивает блокаду (подробности см. Ниже), анестезиолог введет лекарство в капельницу, чтобы вы почувствовали расслабление и сонливость. .Это НЕ полный общий наркоз, и вы можете время от времени слышать голоса и другие действия в театре, но НЕ ЧУВСТВУЕТ НИКАКОЙ БОЛИ.
Комбинация спинномозговой и общей анестезии
В некоторых ситуациях анестезиолог может посчитать, что комбинация спинальной анестезии и общей анестезии — лучший вариант для вас. Также в некоторых ситуациях (например, если операция занимает неожиданно много времени или вы начинаете чувствовать дискомфорт во время операции), может потребоваться добавить общий анестетик, чтобы преодолеть эти проблемы.
Ваш анестезиолог увидит вас перед операцией, чтобы обсудить с вами все варианты. Они помогут вам решить, какой вариант лучше всего подходит для вас.
Они помогут вам решить, какой вариант лучше всего подходит для вас.
Если после разговора с анестезиологом вы недовольны спинальной анестезией, сообщите об этом кому-нибудь .
Вы не будете вынуждены проходить анестезиологическую процедуру, которая вас не устраивает. .
Как проводится спинальная анестезия?
Спинальная анестезия будет проводиться в анестезиологическом кабинете или в театре.
Там будет практикующий врач операционного отделения, который будет помогать анестезиологу, и еще один член операционной бригады, чтобы поддержать и помочь вам во время процедуры.
Перед введением спинномозговой анестезии анестезиолог вставит вам в руку капельницу (канюлю), и вы подключитесь к монитору (ЭКГ, артериальное давление и сатурация кислорода).
Чаще всего спинномозговая анестезия проводится в бодрствующем состоянии. Ваш анестезиолог проинструктирует вас, в какую позу вам нужно сесть для выполнения процедуры.Это будет одно из двух положений:
- В сидячем положении, когда вы наклонены вперед, подбородок на груди, плечи опущены, а низ загнут.
- Лежа на боку, согнув колени к груди.
Эти позиции помогают открыть пространство между костями в спине, куда анестезиологу нужно ввести спинальный анестетик.
Как только вы примете правильное положение, ваша спина будет очищена антисептиком, анестезиолог потрет руки и наденет хирургический халат, перчатки, шляпу и маску.Эти шаги помогают минимизировать риск заражения.
Анестезиолог достаточно прочно ощупывает вашу спину, чтобы определить определенные ориентиры и определить, где именно нужно ввести спинномозговой анестетик.
Сначала вводят местный анестетик, чтобы обезболить кожу; затем будет введена тонкая спинномозговая игла.
В этот момент особенно важно сохранять неподвижность. Вы не должны ощущать сильной боли; однако, если игла подойдет близко к одному из нервов, снабжающих ваши ноги, вы можете почувствовать стреляющую боль в одной из ног.
Если это произойдет, важно, чтобы вы не двигались, и сообщил анестезиологу, в какой ноге вы почувствовали боль.
После того, как лекарство будет введено, вы почувствуете теплое покалывание в нижней части и в вашем теле. ноги начинают неметь.
Спинальная анестезия не действует мгновенно; на работу нужно немного времени — примерно 5-15 минут. Вы также начнете чувствовать, что вам трудно двигать ногами, и в конечном итоге вы вообще не сможете двигать ногами.
Как они тестируют блок?
Ваш анестезиолог должен проверить уровень (насколько высоко по телу) и качество блока.
Для этого вас спросят, можете ли вы оторвать ноги от кровати — они должны казаться очень тяжелыми или вы вообще не сможете их двигать.
Затем анестезиолог может использовать холодный спрей для проверки уровня блока. Они будут распылять ледяной спрей на ноги и живот.
Если спинальная анестезия работает хорошо, вы не сможете почувствовать холод (вы все равно можете почувствовать «дуновение» воздуха, если используется аэрозольный баллончик).Когда вы чувствуете ледяной холод, это означает, что на этом этапе спинномозговой анестетик останавливается.
Ваш анестезиолог может также проверить блок, используя булавочный укол или легкое прикосновение. Как только анестезиолог будет доволен, что ваша спинномозговая анестезия готова, можно начинать операцию.
Ваш анестезиолог не позволит хирургу приступить к операции, пока он не будет полностью уверен в том, что спинномозговой анестетик работает хорошо .
Что происходит после спинномозговой анестезии?
Через некоторое время действие спинномозговой анестезии прекратится.Постепенно вы начнете чувствовать и двигать ногами. Вы можете почувствовать покалывание или покалывание в ногах по мере того, как заканчивается действие спинномозговой анестезии.
Продолжительность действия спинальной анестезии зависит от лекарств, которые анестезиолог использует для спинальной анестезии. Обычно блок проходит через четыре часа, и вы сможете встать с постели через шесть часов после спинномозговой анестезии.
Обычно блок проходит через четыре часа, и вы сможете встать с постели через шесть часов после спинномозговой анестезии.
Часто анестезиолог добавляет к спинальной анестезии обезболивающее, чтобы облегчить боль после операции.Эти эффекты сохраняются после того, как в ногах вернулись ощущения и движения.
Каковы преимущества спинномозговой анестезии?
Существуют некоторые медицинские условия, при которых проведение общей анестезии (ГА) становится более рискованным, например, серьезные проблемы с дыханием. Ваш анестезиолог обсудит с вами варианты и поможет решить, какой вариант лучше всего подходит для вашей конкретной ситуации. Ниже приведены преимущества спинномозговой анестезии:
- Меньший риск заражения грудной клетки после операции.
- Не оказывает вредного воздействия на легкие и дыхание.
- Прекрасное обезболивание сразу после операции.
- Пониженная потребность в сильных обезболивающих, которые могут вызвать тошноту (тошноту), тошноту (рвоту), спутанность сознания и запор.
- Нет эффекта «похмелья» от ГА.
- Меньше риск спутанности сознания после операции, особенно у пожилых пациентов.
- Меньше тошноты или рвоты, которые могут быть вызваны препаратами GA.
- Возможность есть и пить раньше после операции.
Каковы побочные эффекты и осложнения спинальной анестезии?
Встречается обычно
Некоторые лекарства, вводимые под спинальную анестезию, могут вызвать зуд.
Спинальный анестетик может вызвать снижение артериального давления. Если это произойдет, ваш анестезиолог введет жидкость в капельницу и лекарство для повышения артериального давления.
Вы можете столкнуться с трудностями при мочеиспускании. Особенно это бывает у мужчин.В этом случае вам может понадобиться мочевой катетер до тех пор, пока спинномозговой анестетик полностью не закончится и функция мочевого пузыря не вернется в норму.
Иногда случается
Вы можете получить особенно сильную головную боль, вызванную спинальной анестезией. Это происходит от 1 из 200 до 1 из 300 спинальных анестетиков, применяемых для молодых рожениц, но гораздо реже у пожилых людей. Эта головная боль отличается от обычных головных болей тем, что усиливается, когда вы садитесь / встаете, и лучше, когда вы ложитесь.Обычно этот тип головной боли проходит после отдыха, большого количества жидкости и приема простых обезболивающих. Иногда вам может потребоваться другая процедура, аналогичная первоначальной спинальной анестезии, чтобы избавиться от головной боли. Если у вас сильно заболела голова после выписки домой, важно, чтобы вы обратились к терапевту или в больницу, так как вам нужно будет пройти осмотр у анестезиолога.
Это происходит от 1 из 200 до 1 из 300 спинальных анестетиков, применяемых для молодых рожениц, но гораздо реже у пожилых людей. Эта головная боль отличается от обычных головных болей тем, что усиливается, когда вы садитесь / встаете, и лучше, когда вы ложитесь.Обычно этот тип головной боли проходит после отдыха, большого количества жидкости и приема простых обезболивающих. Иногда вам может потребоваться другая процедура, аналогичная первоначальной спинальной анестезии, чтобы избавиться от головной боли. Если у вас сильно заболела голова после выписки домой, важно, чтобы вы обратились к терапевту или в больницу, так как вам нужно будет пройти осмотр у анестезиолога.
См. Отдельную брошюру «Осложнения после спинальной или эпидуральной анестезии — головная боль».
Встречается очень редко
Высокий блок — в очень редких случаях спинномозговой анестетик может повлиять на более высокие уровни тела, чем это необходимо для операции. В этой ситуации вы можете почувствовать слабость рук и, в очень редких случаях, затруднение дыхания. Если это произойдет, ваш анестезиолог объяснит вам, что происходит, и будет помогать вам дышать до тех пор, пока действие спинномозговой анестезии не прекратится.
Повреждение нерва. Это осложнение, которое по понятным причинам больше всего беспокоит пациентов.Риск необратимого повреждения нервов крайне редок — примерно 1 из 50 000. Риск временной потери чувствительности, булавок и игл, а иногда и мышечной слабости выше, но обычно проходит в течение нескольких дней или недель.
См. Отдельную брошюру «Осложнения после спинальной или эпидуральной анестезии — повреждение нерва».
Болезнь после наркоза | Пациент
Несколько слов объяснил
Тошнота — это неприятное ощущение, обычно ощущаемое в области желудка, которое также можно описать как «тошноту» или «тошноту».Часто возникает позыв к рвоте.
Рвота — это значит быть больным. Это акт насильственного опорожнения желудка или «рвоты».
PONV — эти буквы используются для обозначения послеоперационной тошноты и рвоты. «Послеоперационный» означает, что это происходит после операции.
Противорвотные препараты — это лекарства, которые помогают предотвратить или лечить тошноту и рвоту.
Общая анестезия — это состояние контролируемого бессознательного состояния, при котором вы ничего не чувствуете, и его можно охарактеризовать как «под наркозом».
Регионарная анестезия — это инъекция местного анестетика, вызывающая онемение части вашего тела. Вы остаетесь в сознании, но без боли в этой части тела.
Дополнительную информацию об общей и регионарной анестезии можно найти в буклете «Объяснение анестезии».
Чувствую ли я себя больным после операции?
Не все чувствуют себя больными после операции или наркоза, хотя это очень распространенная проблема. В целом, около трети людей (1 из 3) будут испытывать чувство тошноты после операции, но это зависит от того, какая операция вам предстоит, какие анестетики и другие лекарства вы принимаете, и от того, кто вы (см. Ниже). .
Почему некоторые люди чувствуют себя плохо после операций?
Есть ряд факторов, которые, как мы знаем, влияют на вероятность того, что вы почувствуете себя больным после операции.
Операция, которую вы делаете
Некоторые операции вызывают большее недомогание, чем другие — например:
- Операции в области живота или половых органов.
- Гинекологические процедуры.
- Операции на ухе, носу или горле (например, удаление миндалин).
- Операция по исправлению косоглазия.
- Очень долгие операции.
Ваш анестезиолог скажет вам, может ли ваша операция вызвать послеоперационную тошноту и рвоту.
Используемые лекарства
Известно, что некоторые лекарства вызывают недомогание, в том числе:
- Обезболивающие, в том числе некоторые анестезирующие газы.

- Обезболивающие (особенно морфиноподобные обезболивающие, включая кодеин).
Кто вы
Некоторые люди чаще страдают послеоперационным заболеванием:
- Дети.
- Женщины.
- Для некурящих.
- Лица, страдающие «путевой болезнью».
- Всем, кто ранее страдал послеоперационными болезнями.
Другие причины
- Отсутствие еды и питья до операции способствует ухудшению самочувствия после операции. Перед запланированной операцией необходимо избегать еды в течение шести часов и пить воду в течение двух часов. Причина этого в том, что если во время анестезии в желудке окажется какая-либо еда или жидкость, они могут подняться в заднюю часть горла, а затем попасть в легкие.Это может вызвать удушье или серьезное повреждение легких. Вам следует прекратить есть и пить на рекомендованный период времени, но не дольше.
- Без еды после операции. Это также способствует плохому самочувствию. Время, чтобы снова начать есть и пить, зависит от вашей операции — некоторые общие рекомендации приведены ниже в этой статье. В противном случае вам посоветуют медсестры, хирург и анестезиолог. Сильная тревога по поводу происходящего может повысить вероятность того, что вы почувствуете себя плохо.Вы можете сказать своему анестезиологу, что чувствуете беспокойство. Он / она расскажет вам о ваших заботах, и вы можете попросить лекарство, которое поможет вам с этим.
- Путешествие вскоре после проведения общей анестезии. Если вы собираетесь домой в тот же день, во время поездки вы можете почувствовать тошноту или рвоту. В это время вы более чувствительны к укачиванию.
Мне стало плохо после последней операции. Чувствую ли я себя больным после этой операции?
Не обязательно.
- Ваша операция может быть другой и менее вероятно, что она вызовет болезнь.
- Ваш анестетик может быть адаптирован для снижения вероятности рецидива.
- Теперь у вас меньше шансов пострадать (например, вероятность заболеть после операции уменьшается по мере того, как вы становитесь старше).

Но если у вас ранее было заболевание после операции, у вас больше шансов заболеть снова, чем если бы вы ранее принимали анестетик без каких-либо заболеваний.
Как долго длится недомогание?
Обычно тошнота длится час или два или исчезает после лечения.
В редких случаях он может быть продлен и длиться более суток.
Может ли мне навредить плохое самочувствие после операции?
Чувство тошноты или рвоты после операции доставляет беспокойство и неприятно. Это может усилить боль во время операции, особенно если вас рвота или рвота (вы пытаетесь заболеть, но ничего не выходит).Это может задержаться, когда вы начнете есть и пить после операции. Это может продержать вас в больнице дольше.
Редко, если сильная и продолжительная рвота может привести к другим более серьезным проблемам, таким как повреждение операционного поля, разрыв пищевода (пищевода) или повреждение легких.
Можно ли что-нибудь сделать, чтобы меня не тошнило после операции?
Да, хотя полностью исключить риск заболевания невозможно. Ваш анестезиолог оценит ваш риск заболеть, когда посетит вас перед операцией.
Анестезиолог может различными способами изменить анестетик, чтобы снизить вероятность заболевания.
- Возможно, вам удастся провести операцию под регионарной анестезией, а не под общим наркозом, так как это может уменьшить болезненность, которую вы чувствуете.
- Вам могут назначить одно или несколько «противозачаточных» лекарств, называемых противорвотными, как часть анестетика.
- Некоторые обезболивающие реже вызывают болезнь, чем другие.Ваш анестезиолог может решить, что вы подходите для их приема.
- Иглоукалывание или точечный массаж можно использовать для предотвращения или лечения тошноты после операции, но не все больницы могут предоставить такое лечение.
- Вы можете вводить жидкость для внутривенного введения через канюлю (жидкость поступает в тонкую пластиковую трубку, помещенную в вену, что часто называют «капельницей»).
 Жидкость можно давать по разным причинам, но исследования показали, что у определенных групп пациентов введение жидкости может помочь предотвратить болезнь.
Жидкость можно давать по разным причинам, но исследования показали, что у определенных групп пациентов введение жидкости может помочь предотвратить болезнь.
Если вы беспокоитесь о недомогании или испытали его после предыдущей операции, будет полезно, если ваш анестезиолог знает об этом.
Доступно ли какое-либо лечение, если я почувствую себя плохо после операции?
Да. Если после операции вы почувствуете недомогание, для ее лечения также можно использовать методы, используемые для предотвращения недомогания. Например, вам могут дать противорвотные (противорвотные) препараты и внутривенные жидкости. Также может помочь ароматерапия: запах медицинского спирта (изопропилового спирта) может помочь вам почувствовать себя лучше.
Гораздо легче избавиться от недомогания, если с ним справиться до того, как оно станет слишком тяжелым. Итак, вам следует обратиться за помощью, как только вы почувствуете себя плохо.
Какие лекарства мне можно давать и есть ли у них побочные эффекты?
Противорвотные препараты можно вводить в виде таблеток или инъекций. Инъекции можно вводить внутривенно в канюлю, ногу или ягодицу. Внутривенные инъекции работают быстрее и надежнее и позволяют избежать необходимости в новой игле.
Эти же препараты используются для профилактики и лечения болезней после операций.Есть несколько разных типов. Может быть назначена комбинация противорвотных препаратов, так как это более эффективно, чем одно лекарство, назначенное отдельно.
Все лекарства имеют некоторые побочные эффекты, хотя в случае противорвотных средств они обычно незначительны и временны или редки. Ниже перечислены обычно используемые противорвотные препараты с их побочными эффектами.
В скобках указана вероятность возникновения побочного эффекта.
Могу ли я сделать что-нибудь, чтобы не почувствовать себя больным?
Да. После операции:
- Не вставайте и не вставайте слишком быстро.
- Не ешьте и не пейте слишком рано после операции, но и не откладывайте слишком долго.
 Проснувшись, вы должны начать пить и есть в течение 10-20 минут, так как это улучшит ваше выздоровление. Начните с небольших глотков воды и постепенно переходите к большим напиткам и легким закускам. Однако, если у вас была более сложная операция, ваш хирург может сначала запретить пить или есть. Ваши медсестры дадут вам совет по этому поводу.
Проснувшись, вы должны начать пить и есть в течение 10-20 минут, так как это улучшит ваше выздоровление. Начните с небольших глотков воды и постепенно переходите к большим напиткам и легким закускам. Однако, если у вас была более сложная операция, ваш хирург может сначала запретить пить или есть. Ваши медсестры дадут вам совет по этому поводу. - Хорошее обезболивание очень важно. Хотя некоторые обезболивающие могут вызвать тошноту, сильная боль тоже.Если вы не уверены, вам следует обратиться за помощью.
- Медленные глубокие вдохи могут помочь уменьшить чувство тошноты.
Где я могу получить дополнительную информацию?
Если вы хотите задать дополнительные вопросы о типе анестетика, планируемом для вашей операции, пожалуйста, свяжитесь с вашей местной больницей или клиникой до того, как вы попадете в больницу. В большинстве больниц перед вашей госпитализацией есть специализированная клиника, в которой работают опытные хирургические медсестры и анестезиологи. Это хороший момент, чтобы задать любые вопросы, которые у вас есть.
Ссылки
- Apfel CC et al. УДАР Следователи. Факторное испытание шести вмешательств по профилактике послеоперационной тошноты и рвоты. N Engl J Med 2004; 350: 2441-2451.
- Gan TJ. Факторы риска послеоперационной тошноты и рвоты. Анест Аналг 2006; 102: 1884-1898.
- Carlisle J et al. Препараты для профилактики послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2006; 3: CD004125.
- Gan TJ et al. Консенсусные рекомендации по управлению послеоперационной тошнотой и рвотой.Анест Аналг 2003; 97: 62-71.
- Gan TJ et al. Руководство Общества амбулаторной анестезии по лечению послеоперационной тошноты и рвоты. Анест Аналг 2007; 105: 1615-1628.
- Apfel CC et al. Акустимуляция P6: альтернатива противорвотным средствам без риска побочных эффектов, вызванных лекарственными средствами. Br J Anaesth 2009; 102: 585-586.
- Hines et al.
 Ароматерапия для лечения послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2012; 4: CD007598.
Ароматерапия для лечения послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2012; 4: CD007598.
Контент использован с разрешения веб-сайта Королевского колледжа анестезиологов: Чувство плохого самочувствия (апрель 2013 г., срок проверки — апрель 2016 г.).Авторские права на эту брошюру принадлежат Королевскому колледжу анестезиологов.
Головная боль после наркоза | | Пациент
Эпидуральная инъекция вводится в пространство, окружающее спинной мозг (так называемое эпидуральное пространство). Спинальная инъекция вводится непосредственно в жидкость, которая окружает спинной мозг (так называемая спинномозговая жидкость). Укол может быть местным анестетиком или лекарством для облегчения боли.
Что вызывает головную боль?
Ваш мозг и спинной мозг окружены жидкостью.Эта жидкость называется спинномозговой жидкостью (CSF).
- При эпидуральной анестезии игла используется для введения местного анестетика непосредственно за пределы мембраны, окружающей спинной мозг (эта мембрана называется твердой мозговой оболочкой). Если игла случайно проходит через твердую мозговую оболочку, делается небольшое отверстие. CSF может вытечь через отверстие.
- Когда делается спинномозговая инъекция, очень тонкая игла намеренно вводится через твердую мозговую оболочку. Отверстие, проделанное спинальной иглой, очень маленькое, и СМЖ обычно не вытекает.Но иногда отверстие бывает достаточно большим, чтобы вызвать утечку спинномозговой жидкости.
Если через отверстие в твердой мозговой оболочке вытекает слишком много жидкости, давление в остальной жидкости вокруг мозга снижается. Это вызывает типичную головную боль, которая называется головной болью после пункции твердой мозговой оболочки. Если вы сядете, давление на ваш мозг снизится еще больше. Поэтому сидение или стояние часто усиливают головную боль. С другой стороны, лежачее положение часто облегчает этот тип головной боли.
Хотя отверстие в твердой мозговой оболочке обычно закрывается в течение нескольких недель, обычно не стоит ждать, пока это произойдет. Мозг покрывается спинной мозговой оболочкой вокруг него. Если головную боль не лечить, этого смягчающего эффекта не будет, и иногда может возникнуть кровотечение в мозг или вокруг него (субдуральная гематома). Также может случиться припадок (судорожный припадок), но это случается редко. Поэтому очень важно лечить головную боль после пункции твердой мозговой оболочки.
Мозг покрывается спинной мозговой оболочкой вокруг него. Если головную боль не лечить, этого смягчающего эффекта не будет, и иногда может возникнуть кровотечение в мозг или вокруг него (субдуральная гематома). Также может случиться припадок (судорожный припадок), но это случается редко. Поэтому очень важно лечить головную боль после пункции твердой мозговой оболочки.
Как часто это происходит?
Этот тип головной боли встречается очень редко. Примерно от 1 из 100 до 1 из 500 человек, которым сделана эпидуральная или спинномозговая инъекция, разовьется головная боль после пункции твердой мозговой оболочки.
Молодые пациенты и женщины, которым во время родов спинальная или эпидуральная анестезия, чаще, чем другие люди, страдают головной болью после пункции твердой мозговой оболочки.
Что это за головная боль?
Головная боль после пункции твердой мозговой оболочки — это необычный и специфический вид сильной головной боли. Его часто можно почувствовать в передней или задней части головы. Хуже в положении сидя или стоя и лучше в положении лежа. Также могут быть боли в шее, тошнота и неприязнь к яркому свету.
Некоторые пациенты описывают это как очень сильную мигрень. Скорее всего, это начнется в период от одного дня до одной недели после спинномозговой или эпидуральной инъекции.
Другие причины сильной головной боли после родов
Если у вас сильная головная боль после родов, врачи должны рассмотреть другие причины сильной головной боли. Некоторые из этих головных болей очень серьезны и требуют немедленного лечения.
Немедленно обратитесь к врачу , если после родов у вас возникла сильная или постоянная головная боль.Если у вас также есть сонливость, спутанность сознания или вы болеете (рвота), обратитесь за неотложной медицинской помощью. .
Какие варианты лечения головной боли?
Первичное лечение
- Максимальное лежание на плоской поверхности поможет облегчить головную боль.

- Вам следует принять простое обезболивающее, например парацетамол. Вы также можете принимать ибупрофен.
- Пейте много жидкости. Особенно полезны напитки с кофеином, такие как чай, кофе или кола.Следует избегать подъема тяжестей и перенапряжения.
Что я могу сделать, если головная боль не проходит?
Хотя отверстие в твердой мозговой оболочке обычно закрывается через несколько недель, обычно не рекомендуется ждать, пока это произойдет.
Мозг покрывается спинной мозговой оболочкой вокруг него. Если головную боль не лечить, этого смягчения нет, и иногда возможно кровотечение в мозг или вокруг него (субдуральная гематома). В очень редких случаях может случиться припадок.
Головная боль после пункции твердой мозговой оболочки часто лечится эпидуральной кровью.
Что такое эпидуральный пластырь с кровью?
В спину введено немного вашей собственной крови. Цель состоит в том, чтобы кровь закрыла отверстие в твердой мозговой оболочке и остановила утечку жидкости. Особое внимание уделяется тому, чтобы вымыть руку и взять кровь полностью чистым (стерильным) способом. Это снижает риск заражения. Кровь осторожно вводят в спину с помощью эпидуральной иглы, помещаемой рядом с отверстием в твердой мозговой оболочке.
Кровь сворачивается и закрывает отверстие, сделанное в твердой мозговой оболочке. Когда утечка жидкости прекратится, давление вокруг мозга повысится, и головная боль уменьшится.
Что делать, если у меня все еще болит голова?
Примерно у 2 из 3 человек, страдающих такой головной болью, пластырь с кровью вылечит головную боль в течение 24 часов. Если головная боль продолжается или головная боль возвращается, вам могут посоветовать сделать еще один пластырь с кровью.
Какие риски связаны с пластырем крови?
- Пятно с кровью может вызвать локальный синяк на спине в том месте, где была сделана инъекция.
- Пятно с кровью иногда может вызвать боль в спине и скованность, которые могут длиться несколько дней.
 Эпидуральная анестезия и пятна крови не вызывают длительной боли в спине.
Эпидуральная анестезия и пятна крови не вызывают длительной боли в спине. - Существует небольшая вероятность того, что еще один случайный прокол твердой мозговой оболочки может произойти после инъекции пластыря крови.
- Повреждение нервов, инфекция или кровотечение в спину — очень редкие осложнения эпидуральной анестезии, спинного мозга и пятен крови.
- Проблемы с мочеиспусканием.
- Сильная боль в спине.
- Потеря чувствительности в спине или ногах.
Общая анестезия | Michigan Medicine
Обзор темы
Общая анестезия — это комбинация лекарств, которые вы вдыхаете или получаете через иглу в вену, чтобы потерять сознание. Это влияет на все ваше тело. Под анестезией вы должны полностью не осознавать и не чувствовать боли во время операции или процедуры. Общая анестезия также вызывает забывчивость (амнезию) и расслабление мышц по всему телу.
Общая анестезия подавляет многие из обычных автоматических функций вашего организма, например, те, которые контролируют дыхание, сердцебиение, кровообращение (например, артериальное давление), движения пищеварительной системы и горловые рефлексы, такие как глотание, кашель или рвотные движения. которые предотвращают попадание инородного материала в легкие (аспирация).
Поскольку эти функции подавлены, специалист по анестезии должен тщательно соблюдать баланс лекарств, наблюдая за вашим сердцем, дыханием, кровяным давлением и другими жизненно важными функциями.Эндотрахеальная (ЭТ) трубка или устройство для прохождения дыхательных путей ларингеальной маски обычно используются для вдыхания анестетика и кислорода, а также для контроля и помощи вашему дыханию.
Общая анестезия обычно начинается (индуцируется) с внутривенной (IV) анестезии. Но также можно использовать ингаляционные анестетики. После того, как вы потеряли сознание, анестезию можно поддерживать с помощью одного ингаляционного анестетика, комбинации внутривенных анестетиков или комбинации ингаляционных и внутривенных анестетиков.
После того, как вы потеряли сознание, анестезию можно поддерживать с помощью одного ингаляционного анестетика, комбинации внутривенных анестетиков или комбинации ингаляционных и внутривенных анестетиков.
Когда вы начинаете просыпаться от общей анестезии, вы можете испытывать некоторое замешательство, дезориентацию или трудности с ясным мышлением.Это нормально. Может пройти некоторое время, прежде чем действие анестезии полностью исчезнет. Важно не делать в течение 24 часов ничего, что требует внимания к деталям. Это включает в себя выход на работу, принятие важных решений или подписание любых юридических документов.
Риски и осложнения от общей анестезии
Серьезные побочные эффекты от общей анестезии редко встречаются у здоровых людей. Но поскольку общая анестезия воздействует на все тело, она с большей вероятностью вызовет побочные эффекты, чем местная или региональная анестезия.К счастью, большинство побочных эффектов общей анестезии незначительны, и с ними легко справиться.
Вы получите инструкции о том, когда прекратить есть или пить перед анестезией, чтобы желудок был пуст. Это поможет предотвратить попадание пищи в легкие. Обязательно внимательно следуйте инструкциям, которые вам даны. Дыхательная трубка, вводимая во время общей анестезии, также может предотвратить попадание содержимого желудка в легкие.
После операции под общим наркозом частыми побочными эффектами являются тошнота и рвота.В большинстве случаев это лечится и длится недолго. Кроме того, у некоторых людей появляется боль в горле или охриплость голоса из-за дыхательной трубки, вставленной после того, как человек потерял сознание. Установка дыхательной трубки иногда может привести к повреждению рта или зубов человека, но это случается редко.
Редкие, но серьезные риски общей анестезии включают:
- Сердечный приступ, сердечная недостаточность или инсульт.
- Повышает или понижает артериальное давление.
- Пневмония или другие нарушения дыхания.

- Реакции на лекарства, применяемые при наркозе.
- Повреждение мышц и быстрое повышение температуры тела.
- Смерть.
Некоторые люди, которым предстоит общая анестезия, выражают обеспокоенность тем, что они не будут полностью потерять сознание, а «проснутся» и будут иметь некоторую осознанность во время хирургической процедуры. Но осознание во время наркоза бывает очень редко. Специалисты по анестезии уделяют пристальное внимание и используют множество методов, чтобы предотвратить это.
Общая анестезия vs.Местная анестезия — видео и стенограмма урока
Что такое общая анестезия?
Когда вы проходите стоматологическую процедуру, вы вспоминаете предыдущие операции, которые у вас были, или которые перенесли члены семьи, и понимаете, что во время этих процедур вы полностью спали. Во время длительных процедур вместо местной анестезии применяется общий наркоз. Это связано с облегчением дыхания, беспокойством и дискомфортом пациента.
Общая анестезия — это больше, чем просто глубокий сон.Во время этой процедуры применяемое лекарство блокирует любую боль, которую человек мог бы чувствовать без анестезии. Человек не вспомнит ничего, что происходило во время операции, если применяется общая анестезия.
Общая анестезия может вводиться в виде газа через противогаз или внутривенно. Однако оба метода можно использовать одновременно. Так почему же не во время всех медицинских процедур используется общая анестезия? Это связано с высокими рисками, связанными с этой процедурой.Человек не может самостоятельно дышать; поэтому для облегчения дыхания необходимо сложное медицинское оборудование. Общая анестезия также может иметь несколько побочных эффектов на пациента, например:
- Тошнота
- Боль в горле — это вызвано гибкой трубкой, вставленной в горло человека для облегчения дыхания
- Путаница
- Озноб
- Зуд
- Сонливость и / или
- Сухость во рту
Хотя эти побочные эффекты довольно распространены, могут возникать более серьезные побочные эффекты, такие как судороги и сердечные приступы.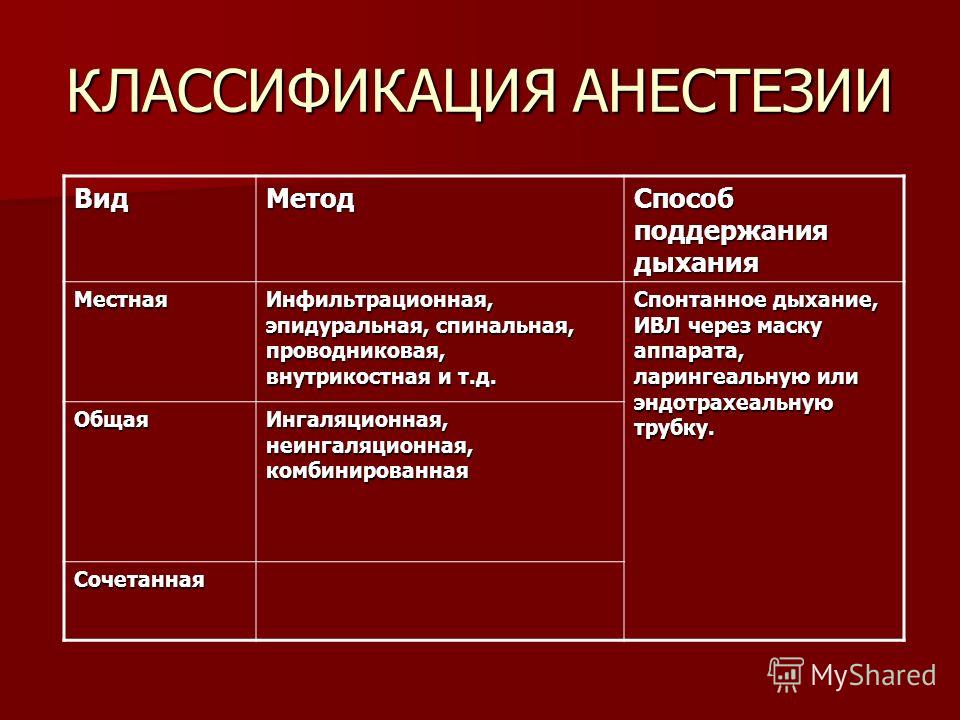 Поэтому медсестра или поставщик медицинских услуг должны наблюдать за пациентом после пробуждения.
Поэтому медсестра или поставщик медицинских услуг должны наблюдать за пациентом после пробуждения.
Что такое местная анестезия?
Однако бывают случаи, например, при стоматологических процедурах, когда применяется местная анестезия. Как упоминалось ранее и как следует из названия, местная анестезия — это концепция, при которой определенная часть тела теряет чувствительность. Если человеку предстоит простая стоматологическая процедура, удаление родинки, наложение швов или даже операция на глазу, местная анестезия может быть более безопасной альтернативой общей анестезии.Обычно его применяют во время небольших амбулаторных операций.
В отличие от общей анестезии, местная анестезия применяется в виде инъекции или геля в желаемой области. Эти особенности делают местную анестезию более безопасным вариантом.
Однако есть несколько побочных эффектов, таких как:
- Болезненность, кровотечение и синяки в области инъекции
- Головокружение
- Головные боли и / или
- Постоянное онемение
Поскольку эти побочные эффекты менее серьезны, чем побочные эффекты общей анестезии, для вашего стоматолога было безопаснее использовать местную анестезию вместо общей во время процедуры.За исключением опухшего рта и боли после удаления зубов мудрости, воздействие местной анестезии не должно вызывать каких-либо дополнительных проблем.
Резюме урока
Давайте сделаем несколько минут, чтобы повторить то, что мы узнали. Анестезия — это лекарство, используемое во время хирургических процедур для снятия боли. Мы узнали о различиях между местной анестезией и общей анестезией. Местная анестезия используется во время небольших процедур, так как требуется меньшая подготовка.Здесь успокаивается только определенная часть тела, что снижает любые возможные побочные эффекты. Это делается с помощью мази или инъекции.
Во время серьезной операции под общей анестезией предпочтительнее. Лекарство вводится внутривенно или через противогаз, чтобы вызвать глубокий сон. В это время человек теряет память о любых событиях, происходящих под действием анестезии, а также предотвращает любую боль. Общая анестезия может вызвать несколько побочных эффектов, поэтому после пробуждения требуется медицинское наблюдение.
Лекарство вводится внутривенно или через противогаз, чтобы вызвать глубокий сон. В это время человек теряет память о любых событиях, происходящих под действием анестезии, а также предотвращает любую боль. Общая анестезия может вызвать несколько побочных эффектов, поэтому после пробуждения требуется медицинское наблюдение.
Заявление об отказе от ответственности за медицинское обслуживание: Информация на этом сайте предназначена только для вашего сведения и не заменяет профессиональные медицинские консультации.
Общая анестезия против местной анестезии: продолжающаяся история | BJA: Британский журнал анестезии
Многие анестезиологи, хирурги, пациенты и медсестры считают, что серьезная операция по своей природе более безопасна, если ее можно проводить под местной или региональной анестезией (LA), а не под общей анестезией (GA), особенно у более тяжелых пациентов.Каротидная эндартерэктомия — одна из таких процедур, при которой взгляды часто поляризованы, так что в некоторых британских центрах ГА вообще не предлагается в качестве варианта. Есть ли какие-либо доказательства, подтверждающие такую позицию, применительно к этой или другим серьезным процедурам у здорового или непригодного с медицинской точки зрения пациента?
В исследовании GALA проверялась гипотеза о том, что ЛА более безопасна, чем ГА, в большой популяции, перенесшей каротидную эндартерэктомию (Таблица 1). 1,2 Краткое изложение проведенного систематического обзора и анализ предыдущих исследований, проведенных Рерказемом и его коллегами 3 , можно найти по адресу http: // www.dcn.ed.ac.uk/gala/. Было высказано предположение, что предотвращение физиологических нарушений, вызываемых ГА, полезно, и что могут быть преимущества, характерные для хирургии сонных артерий, в том числе следующие:
Окончательный мониторинг функции мозга у бодрствующего пациента, в частности, во время пережатия сонной артерии. Пациент также может сообщить о стенокардии или других проблемах.

Сохранение церебральной и системной ауторегуляции для обеспечения адекватного церебрального перфузионного давления и снижения риска низкой глобальной или региональной перфузии головного мозга.
В результате вышесказанного уменьшается потребность в каротидном шунте.
Ключевые особенности следа GALA
| Дизайн | Параллельное групповое, многоцентровое, рандомизированное контролируемое исследование 3526 пациентов с симптоматическим или бессимптомным стенозом сонной артерии из 95 центров в 24 странах. Участников случайным образом распределили на операцию по GA ( n = 1753) или LA ( n = 1773) в период с 1999 по 2007 год |
| Первичный результат | Первичным результатом была доля пациентов с инсультом (включая сетчатку сетчатки). инфаркт), ИМ или смерть между рандомизацией и 30 днями после операции |
| Анализ | Анализ проводился с целью лечения |
| Результаты | Первичный исход произошел у 84 (4.8%) пациенты с GA и 80 (4,5%) с LA; три события на 1000 пролеченных были предотвращены с помощью ЛА [95% ДИ от –11 до 17; отношение рисков 0,94 (95% ДИ 0,70–1,27)] |
| Результаты | Эти две группы существенно не различались по качеству жизни, продолжительности пребывания в больнице или первичному исходу в заранее определенных подгруппах возраста, окклюзии контралатеральной сонной артерии. и исходный хирургический риск |
| Интерпретация | Не было определенной разницы в исходах между ГА и ЛП при операциях на сонной артерии.Анестезиолог и хирург, консультируясь с пациентом, должны решить, какой метод использовать на индивидуальной основе пациента. стеноз из 95 центров в 24 странах. Участников случайным образом распределили на операцию по GA ( n = 1753) или LA ( n = 1773) в период с 1999 по 2007 год |
| Первичный результат | Первичным результатом была доля пациентов с инсультом (включая сетчатку сетчатки). инфаркт), ИМ или смерть между рандомизацией и 30 днями после операции инфаркт), ИМ или смерть между рандомизацией и 30 днями после операции |
| Анализ | Анализ проводился с целью лечения |
| Результаты | Первичный исход произошел у 84 (4.8%) пациенты с GA и 80 (4,5%) с LA; три события на 1000 пролеченных были предотвращены с помощью ЛА [95% ДИ от –11 до 17; отношение рисков 0,94 (95% ДИ 0,70–1,27)] |
| Результаты | Эти две группы существенно не различались по качеству жизни, продолжительности пребывания в больнице или первичному исходу в заранее определенных подгруппах возраста, окклюзии контралатеральной сонной артерии. и исходный хирургический риск |
| Интерпретация | Не было определенной разницы в исходах между ГА и ЛП при операциях на сонной артерии.Анестезиолог и хирург после консультации с пациентом должны решить, какой метод использовать для каждого пациента. контролируемое исследование 3526 пациентов с симптоматическим или бессимптомным стенозом сонной артерии из 95 центров в 24 странах. Участников случайным образом распределили на операцию по GA ( n = 1753) или LA ( n = 1773) в период с 1999 по 2007 год |
| Первичный результат | Первичным результатом была доля пациентов с инсультом (включая сетчатку сетчатки). инфаркт), ИМ или смерть между рандомизацией и 30 днями после операции |
| Анализ | Анализ проводился с целью лечения |
| Результаты | Первичный исход произошел у 84 (4.8%) пациенты с GA и 80 (4,5%) с LA; три события на 1000 пролеченных были предотвращены с помощью ЛА [95% ДИ от –11 до 17; отношение рисков 0,94 (95% ДИ 0,70–1,27)] |
| Результаты | Эти две группы существенно не различались по качеству жизни, продолжительности пребывания в больнице или первичному исходу в заранее определенных подгруппах возраста, окклюзии контралатеральной сонной артерии. и исходный хирургический риск |
| Интерпретация | Не было определенной разницы в исходах между ГА и ЛП при операциях на сонной артерии. Анестезиолог и хирург, консультируясь с пациентом, должны решить, какой метод использовать на индивидуальной основе пациента. стеноз из 95 центров в 24 странах. Участников случайным образом распределили на операцию по GA ( n = 1753) или LA ( n = 1773) в период с 1999 по 2007 год Анестезиолог и хирург, консультируясь с пациентом, должны решить, какой метод использовать на индивидуальной основе пациента. стеноз из 95 центров в 24 странах. Участников случайным образом распределили на операцию по GA ( n = 1753) или LA ( n = 1773) в период с 1999 по 2007 год |
| Первичный результат | Первичным результатом была доля пациентов с инсультом (включая сетчатку сетчатки). инфаркт), ИМ или смерть между рандомизацией и 30 днями после операции |
| Анализ | Анализ проводился с целью лечения |
| Результаты | Первичный исход произошел у 84 (4.8%) пациенты с GA и 80 (4,5%) с LA; три события на 1000 пролеченных были предотвращены с помощью ЛА [95% ДИ от –11 до 17; отношение рисков 0,94 (95% ДИ 0,70–1,27)] |
| Результаты | Эти две группы существенно не различались по качеству жизни, продолжительности пребывания в больнице или первичному исходу в заранее определенных подгруппах возраста, окклюзии контралатеральной сонной артерии. и исходный хирургический риск |
| Интерпретация | Не было определенной разницы в исходах между ГА и ЛП при операциях на сонной артерии.Анестезиолог и хирург после консультации с пациентом должны решить, какой метод использовать на индивидуальной основе. |
Исследование GALA не показало однозначной пользы от приема LA, а не GA. Он продемонстрировал, что результаты каротидной эндартерэктомии улучшились по сравнению с более ранними исследованиями 4,5 , где 30-дневная частота инсульта и смерти составила 6,5% (4,5% в GALA). Для достижения статистической значимости при такой низкой частоте событий потребуется существенная разница между LA и GA.GALA было хорошо проведенным исследованием с частотой последующего наблюдения 99,9%, но были проблемы со 167 перекрестными переходами между исследуемыми группами и возможностью смещения отбора, когда пациенты с высоким риском были исключены.
Испытание представляло собой прагматическое исследование, в котором не было стандартизировано ни хирургическое вмешательство, ни анестезия. Была разрешена обычная или эверсионная эндартерэктомия, и доля пациентов, перенесших каждую процедуру, была одинаковой в обеих группах. Поверхностная или глубокая блокада шейного сплетения или их комбинации, плюс хирургическая инфильтрация ЛП были допустимы, но точные детали не были записаны.Другие исследования показали, что поверхностная и глубокая блокада по отдельности или в комбинации обеспечивают сопоставимую анестезию, но существует более высокий риск осложнений, связанных с глубокой блокадой. 6 Исследование с использованием красителей показало, что блоки могут быть не такими анатомически отличными. 7
Результаты GALA следуют за результатами других исследований в этой области, которые не смогли показать последовательного снижения серьезных осложнений или летального исхода при использовании LA по сравнению с GA. Возможно, мы задаем неправильные вопросы.
Анестезия: комплексный пакет лечения
Кажется интуитивно понятным (но не доказано), что небольшие процедуры на поверхности кожи под местной или только инфильтрационной анестезией должны быть безопаснее, чем выполнение таких операций под общей анестезией (например, катаракта и стоматологические процедуры). Чем хуже пациент, тем очевиднее может быть польза, даже если только для пациентов, которым суждено потерять сознание в день операции, коллапс под LA, а не GA, к облегчению анестезиолога! Однако по мере того, как хирургия становится все более инвазивной с большим повреждением тканей и реакцией на стресс, а методы ЛА становятся более сложными и инвазивными, может быть чрезмерно упрощенным просто задаться вопросом, безопаснее ли локорегиональная анестезия или ГА в периоперационный период.
Многие техники ЛП, такие как поверхностная блокада шейного сплетения, имеют относительно низкий риск, но не лишены риска, как показано в GALA. Другие более глубокие блоки сплетения также связаны с ограниченными рисками. Спинальные и эпидуральные методы вызывают значительный симпатический блок и другие побочные эффекты. Пациенты, подвергающиеся регионарной анестезии, могут получать одну из нескольких схем седации или ГА, либо в качестве запланированных дополнительных средств, либо в качестве незапланированных преобразований. (Последние являются особой проблемой при хирургии сонных артерий.Эпидуральная анестезия и другие методы могут быть продолжены в послеоперационном периоде с помощью инфузий LA, и большее количество пациентов может лечиться в более высокой зоне зависимости, чем те, кто получает GA. Таким пациентам могут потребоваться вазопрессоры. Пациенты с ГА с большей вероятностью будут получать высокие дозы опиоидов и противорвотных средств. Таким образом, в большинстве исследований в этой области сравниваются пакеты услуг, которые различаются по нескольким элементам, помимо использования или других видов местной анестезии.
Другие исследования в этой области
Большая часть исследований предполагаемых преимуществ регионарной анестезии сосредоточена на эпидуральной блокаде.Мета-анализ объединенных данных из 141 исследования показал значительное снижение смертности в группе нейроаксиальной блокады, 8,9 , но достоверность этого анализа была поставлена под сомнение. 10 Исследование 44 000 пациентов, получавших эпидуральную анестезию, и такое же количество контрольных пациентов, сопоставленных с использованием шкалы предрасположенности, показало абсолютное снижение 30-дневной смертности в группе эпидуральной анестезии на 0,2%. 11 Хотя этот эффект статистически значим, он очень мал.Авторы заявили: «Наше исследование не предоставляет убедительных данных для оправдания использования эпидуральной анестезии или анальгезии специально для улучшения послеоперационной выживаемости». Однако есть и другие важные причины для использования эпидуральной анестезии, в том числе снижение частоты периоперационных легочных и сердечных осложнений в определенных условиях. 12,13 Доказательства того, что эпидуральная анестезия обеспечивает лучшую послеоперационную анальгезию, чем системные опиоиды, однозначны, 14 и риск серьезных осложнений при введении эпидуральной анестезии в периоперационном периоде невелик. 15
Если картина кажется сложной при эпидуральной и спинальной анестезии, то при других формах регионарной анестезии она еще менее ясна. Регионарная анестезия, безусловно, обеспечивает качественное обезболивание. 16 Однако он может нести риск неврологического дефицита. Систематический обзор неврологических осложнений после регионарной анестезии выявил частоту невропатии 1,48: 100 для подмышечной блокады и 2,84: 100 для интерскаленовой блокады, 17 , но стойкие неврологические повреждения очень редки.Баланс рисков и преимуществ следует рассматривать в контексте конкретного пациента, операции и регионального блока.
Долгосрочные эффекты: другая половина истории
Исследование GALA предлагает дразнящий намек на долгосрочную пользу от местной анестезии с незначительной тенденцией к меньшему количеству событий [инсульт / инфаркт миокарда (ИМ) / смерть] в группе местной анестезии через 1 год ( P = 0,094 ). Еще неизвестно, окажется ли этот эффект свидетельством реальной выгоды или статистическим артефактом.Было указано, что влияние регионарной анестезии на немедленные клинические исходы, такие как периоперационная смерть, тромбоз глубоких вен и ИМ, — это только половина дела. Есть основания полагать, что между ГА и регионарной анестезией могут быть различия в результатах, включая послеоперационный когнитивный дефицит (POCD), качество жизни, связанное со здоровьем (HRQL), и рецидив рака. 18
Частота POCD увеличивается с возрастом. 8 Препараты GA — лишь один из возможных механизмов этого снижения.Изофлуран может вызывать апоптоз и образование и агрегацию амилоидных бета-белков в клетках нейроглиомы человека, изученных in vitro . 19 Недавний систематический обзор не показал различий между регионарной анестезией и ГА с точки зрения POCD, 20 , но отметил, что многие исследования были недостаточно мощными или методологически ошибочными. Многие пациенты, получившие регионарную анестезию, также получали седативные средства. Если регионарные анестезиологические методы связаны со снижением частоты ПОКЛ, то это связано только с дозосохраняющим эффектом опиоидов и ГА или подавление нейрогуморального ответа на операцию также играет роль? Недавнее исследование показало лучшие результаты нейропсихологического тестирования у хирургических пациентов, получавших контролируемую пациентом эпидуральную анальгезию, чем у тех, кто получал i.v. обезболивание, контролируемое пациентом (PCA). 21 Другое исследование продемонстрировало связь между реакцией цитокинов на операцию и изменениями настроения и реакциями нейропсихологических тестов после операции. 22 Исследования, сравнивающие ПОКН после обширного хирургического вмешательства у пациентов, получающих ГА только с местно-регионарной анестезией (без седативных средств), было бы сложно провести, но они могут дать ценные сведения о профилактике ПОКН.
Регионарная анестезия также может влиять на КЖ, которое увеличивается через несколько недель и месяцев после операции.В одном исследовании пациенты, которым была проведена плановая резекция толстой кишки, были рандомизированы либо на послеоперационную АКП с морфином, либо на торакальную эпидуральную анальгезию бупивакаином и фентанилом. 23 Через 3 и 6 недель после операции у пациентов, получивших АКП, наблюдалось большее снижение переносимости физической нагрузки (по результатам теста 6-минутной ходьбы), более низкий компонент физического здоровья по шкале SF-36, и они были готовы к выписке. потом. Кажется вероятным, что качество жизни быстро изменится в течение нескольких недель после операции, если пациент выздоровеет, что потребует использования инструментов, которые выявляют краткосрочные изменения.
Возможно, что использование местных и региональных методов может повлиять на удовлетворенность пациента. Бодрствующий пациент может найти театральную обстановку и осознание того, что он «под ножом», стрессовым и неприятным, особенно если методика не обеспечивает идеальной анестезии. И наоборот, регионарные методы часто обеспечивают лучшую послеоперационную анальгезию, и, оставаясь в сознании, пациент может получить ощущение сохранения контроля. Культурные и этнические различия и понимание языка, используемого в театре, также могут повлиять на предпочтение пациентом ГА или ЛА, и результаты в одной популяции не могут быть экстраполированы на другую обстановку.Эти соображения, вероятно, зависят от конкретной процедуры. Что касается каротидной эндартерэктомии, исследование не показало разницы между тревогой, удовлетворением или общим опытом между LA и GA, но местное лечение дало лучшее восприятие выздоровления. 24
Вполне возможно, что регионарная анестезия может дать экономические выгоды. В настоящее время проводится экономический анализ исследования GALA. Можно предположить, что стоимость анестезии могла быть меньше в группе ЛА при меньшем использовании шунтов (14% против 43%). 2 Отказ от анестезиологического лечения при проведении этого или других видов хирургического вмешательства может дать лишь небольшую экономию средств, если только анестезиологи больше не потребуются или продолжительность пребывания в стационаре не будет сокращена. Однако потенциальная экономия — это только половина дела. Учитывая высокую стоимость ухода за жертвами инсульта, даже очень небольшие различия между группами могут привести к значительным различиям в стоимости. Использование неврологического мониторинга во время ГА также может увеличить стоимость. По этим причинам нельзя предрешать результат экономического анализа.Анализ полезности затрат исследует стоимость вмешательств в сравнении с пользой для здоровья, которую они приносят. Некоторые исследования показали, что использование регионарной анестезии может привести к более быстрому восстановлению HRQL после операции. 23
Преимущества регионарной анестезии могут выходить за рамки их обезболивающего эффекта. Из исследований in vitro, и на животных имеются существенные доказательства того, что LA обладает противовоспалительным действием, 25 , но ограничены клинические данные, подтверждающие пользу от таких эффектов.Два недавних обсервационных исследования, проведенных с участием пациентов, перенесших операцию по поводу рака груди и простаты, показывают, что использование регионарной анестезии может снизить частоту рецидивов рака. 26,27 В настоящее время проводится рандомизированное контролируемое исследование для изучения влияния техники анестезии на отдаленные исходы операции по поводу рака груди. 28 Гипотеза следующая: у многих онкологических больных во время операции будут обнаруживаться микрометастазы, а операция приводит к выбросу опухолевых клеток в кровь и лимфатическую систему.Проявляется ли это заболевание в виде местного или отдаленного рецидива, зависит от иммунной защиты пациента. Во время и после операции может быть «решающий период», в течение которого остаточное заболевание либо контролируется, либо остается активным до развития рецидива. Выбор анестетика может быть фактором успеха организма в удалении опухолевых клеток. Если, как показали экспериментальные исследования, анестетики и опиоиды подавляют иммунитет, вероятно, что при сохранении дозировки обоих препаратов региональная анестезия может снизить риск рецидива рака.
В заключение, исследование GALA опровергло ожидания того, что местно-регионарная анестезия окажется лучшим методом в этой ситуации. Первоначальные результаты намекают на то, что между двумя группами может быть различие в долгосрочных результатах, но еще предстоит выяснить, окажется ли это реальным, но они высвечивают нерешенные вопросы о влиянии анестезии на долгосрочный результат.
Данные, указывающие на то, что методы регионарной анестезии связаны с лучшим обезболиванием, являются достаточной причиной для использования этих методов.Однако для пациента периоперационный период — это только один короткий этап на пути к болезни. Остается вопрос, улучшает ли локорегиональная анестезия другие исходы. Это потребует очень тщательного дизайна исследования, в идеале в хирургически однородных популяциях. Следует понимать, что в таких исследованиях различные методы анестезии представляют собой пакет услуг, каждый элемент которого может иметь положительные или отрицательные эффекты.
Список литературы
1.Испытание GALA: дает ответы, нет
,Lancet
,2008
, vol.372
(стр.2092
—3
) 2« и др.Сравнение общей анестезии и местной анестезии при хирургии сонных артерий (GALA): многоцентровое рандомизированное контролируемое исследование
,Lancet
,2008
, vol.372
(стр.2132
—42
) 3,,.Сравнение местной анестезии при эндартерэктомии сонной артерии
,Кокрановская база данных Syst Rev
,2004
4Европейская группа исследователей хирургии сонных артерий
Рандомизированное исследование эндартерэктомии при недавно появившемся симптоматическом стенозе сонной артерии (ECST)
,Ланцет
,1998
, т.351
(стр.1379
—87
) 5Североамериканские участники исследования симптоматической каротидной эндартерэктомии
Положительный эффект каротидной эндартерэктомии у симптомных пациентов с стенозом сонной артерии высокой степени. Североамериканские участники исследования симптоматической каротидной эндартерэктомии
,N Engl J Med
,1991
, vol.325
(стр.445
—53
) 6,,.Поверхностная или глубокая блокада шейного сплетения при каротидной эндартерэктомии: систематический обзор осложнений
,Br J Anaesth
,2007
, vol.99
(стр.159
—69
) 7,,.Распространение инъекционного препарата при поверхностной блокаде шейного сплетения у людей: анатомическое исследование
,Br J Anaesth
,2003
, vol.91
(стр.733
—5
) 8.Послеоперационная когнитивная дисфункция
,Br J Anaesth
,2005
, vol.95
(стр.82
—7
) 9« и др.Снижение послеоперационной смертности и заболеваемости с помощью эпидуральной или спинальной анестезии: результаты обзора рандомизированных исследований
,Br Med J
,2000
, vol.321
стр.1493
10Какой метод анестезии?
,Патронташ
,2001
, т.86
стр.5
11,,,,.Эпидуральная анестезия и выживаемость после несердечных операций среднего и высокого риска: популяционное когортное исследование
,Lancet
,2008
, vol.372
(стр.562
—9
) 12,,, et al.Сравнительное влияние послеоперационной анальгетической терапии на легочный исход: кумулятивный метаанализ рандомизированных контролируемых исследований
,Anesth Analg
,1998
, vol.86
(стр.598
—612
) 13,,.Метаанализ демонстрирует статистически значимое снижение послеоперационного инфаркта миокарда при использовании торакальной эпидуральной анальгезии
,Anesth Analg
,2003
, vol.97
(стр.919
—20
) 14,,,,,.Эффективность послеоперационной эпидуральной анальгезии: метаанализ
,J Am Med Assoc
,2003
, vol.290
(стр.2455
—63
) 15,,.Основные осложнения центральной нейроаксиальной блокады: отчет о Третьем национальном аудиторском проекте Королевского колледжа анестезиологов
,Br J Anaesth
,2009
, vol.102
(стр.179
—90
) 16,,,,,.Эффективность и безопасность послеоперационного обезболивания: опрос 18 925 последовательных пациентов в период с 1998 по 2006 год (2-й пересмотр): анализ базы данных проспективно собранных данных
,Br J Anaesth
,2008
, vol.101
(стр.832
—40
) 17,,,.Неврологические осложнения после регионарной анестезии: современные оценки риска
,Anesth Analg
,2007
, vol.104
(стр.965
—74
) 18,.Результаты исследования регионарной анестезии и обезболивания
,Anesth Analg
,2000
, vol.99
(стр.1232
—42
) 19« и др.Ингаляционный анестетик изофлуран вызывает порочный цикл апоптоза и накопления амилоидного бета-белка
,J Neurosci
,2007
, vol.27
(стр.1247
—54
) 20,,,,.Послеоперационная когнитивная дисфункция после внесердечных операций: систематический обзор
,Анестезиология
,2007
, vol.106
(стр.572
—90
) 21« и др.Сравнение двух методов обезболивания под контролем пациента на нейропсихологическое функционирование в ближайшем послеоперационном периоде
,J Clin Exp Neuropsychol
,2008
, vol.30
(стр.674
—82
) 22« и др.Цитокины и холинергические сигналы совместно модулируют вызванные хирургическим стрессом изменения настроения и памяти
,Brain Behav Immun
,2008
, vol.22
(стр.388
—98
) 23,,,,,.Эпидуральная анестезия повышает функциональную способность к физической нагрузке и связанное со здоровьем качество жизни после операции на толстой кишке: результаты рандомизированного исследования
,Анестезиология
,2002
, vol.97
(стр.540
—9
) 24,,,,.Удовлетворенность пациентов каротидной эндартерэктомией, выполненной под местной анестезией
,Eur J Vasc Endovasc Surg
,2004
, vol.27
(стр.654
—9
) 25,,.Противовоспалительные свойства местных анестетиков, их настоящее и потенциальное клиническое значение
,Acta Anaesthesiol Scand
,2006
, vol.50
(стр.265
—82
) 26,,,,,.Анестезиологический метод при радикальной простатэктомии влияет на рецидив рака: ретроспективный анализ
,Анестезиология
,2008
, vol.109
(стр.180
—7
) 27,,,,.Может ли метод анестезии при первичной хирургии рака груди повлиять на рецидив или метастазирование?
,Анестезиология
,2006
, т.105
(стр.660
—4
) 28,,,,.Может ли региональная анальгезия снизить риск рецидива рака груди? Методология многоцентрового рандомизированного исследования
,Contemp Clin Trials
,2008
, vol.29
(стр.517
—26
)© Автор [2009]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
.Как действует анестезия? — Scientific American
Билл Перкинс, адъюнкт-профессор анестезиологии Медицинского колледжа Майо в Рочестере, Миннесота., объясняет.Оливер Венделл Холмс ввел термин «анестезия» в 1846 году для описания нечувствительности к ощущениям (особенно боли), вызванной лекарствами, вскоре после того, как первая публичная демонстрация вдыхаемого эфира сделала пациента невосприимчивым во время хирургической процедуры. Два широких класса фармакологических агентов, местные и общие, могут привести к анестезии. Местные анестетики, такие как новокаин, блокируют нервную передачу к болевым центрам в центральной нервной системе, связываясь и подавляя функцию ионного канала в клеточной мембране нервных клеток, известного как натриевой канал.Это действие препятствует движению нервных импульсов рядом с местом инъекции, но не происходит никаких изменений в осознании и чувственном восприятии в других областях.
Напротив, общие анестетики вызывают анестезирующее состояние другого типа, а именно общую нечувствительность к боли. Пациент теряет сознание, но его жизненно важные физиологические функции, такие как дыхание и поддержание артериального давления, продолжают функционировать. О механизме действия общих анестетиков известно меньше, чем у местных, несмотря на то, что они используются более 150 лет.Наиболее часто используемые общие анестетики вводятся путем дыхания и поэтому называются ингаляционными или летучими анестетиками. Они структурно связаны с эфиром, исходным анестетиком. Их основное действие находится в центральной нервной системе, где они подавляют нервную передачу по механизму, отличному от местного анестетика. Общие анестетики вызывают снижение нервной передачи в синапсах, местах, в которых нейротрансмиттеры высвобождаются и проявляют свое первоначальное действие в организме.Но как именно ингаляционные анестетики подавляют синаптическую нейротрансмиссию, еще полностью не изучено. Однако ясно, что летучие анестетики, которые более растворимы в липидах, чем в воде, в первую очередь влияют на функцию ионных каналов и белков рецепторов нейротрансмиттеров в мембранах нервных клеток, которые представляют собой липидную среду.
Два фактора затрудняют получение подробного описания того, как действуют эти агенты. Во-первых, летучие анестетики, в отличие от большинства лекарств, используемых в медицине, очень слабо связываются с местом (ами) своего действия.В результате для достижения анестезирующего состояния необходимы высокие концентрации, часто более чем в 1000 раз превышающие обычные рецепторы или нацеленные на белок лекарственные средства. Это затрудняет получение структурных деталей анестетиков, связанных особым образом с белком. Он также влияет на функцию многих белков в мембранах нервных клеток, что затрудняет определение того, какие из них являются ключевыми медиаторами анестезирующего действия. Вторая проблема заключается в том, что летучие анестетики имеют тенденцию разделяться на липиды и оказывать свое основное влияние на синаптическую нейротрансмиссию, взаимодействуя с белками в липидной среде.Для мембранных белков сложнее получить подробную структурную информацию, чем для водорастворимых белков. Такие структурные данные необходимы для понимания того, как анестетики взаимодействуют с белками и, что более важно, изменяют их функцию. Из-за отсутствия структурных данных для мембранных белков как в присутствии, так и в отсутствие анестетиков остается неясным, оказывают ли анестетики свои основные эффекты путем прямого взаимодействия с этими белками или косвенно через взаимодействие с окружающими их липидами.
Несмотря на эти ограничения, исследователи используют различные методы, чтобы лучше понять, как анестетики вызывают анестезирующее «состояние» на молекулярном уровне. Термин «состояние» заключен в кавычки, потому что широкий спектр агентов — от отдельных атомов, таких как ксенон, до полициклических углеводородов — может вызывать нечувствительность к боли и потерю сознания. Молекулярные мишени для этих разных агентов не одинаковы. Таким образом, представление о том, что существует единый молекулярный механизм действия всех анестетиков, вероятно, является чрезмерным упрощением.
Генетические инструменты дают многообещающие результаты в отношении молекулярного механизма анестезирующего действия. Например, исследователи могут изменить конкретную функцию белка, а затем определить, может ли этот белок быть связан с чувствительностью или устойчивостью к анестезирующему действию у низших организмов. Эти подходы определяют, какие белки участвуют в анестезиологическом действии, и могут рассматриваться как способ более точного определения соответствующих целей анестезии, на которых исследователи могут затем сосредоточиться для структурных исследований.Другие подходы, включая сложное структурное моделирование связывания анестетика с белками-мишенями в липидной среде и подробные структурные определения связывания анестетика с растворимыми белками, также демонстрируют многообещающие перспективы в дальнейшем раскрытии того, как анестетик действует на молекулярном уровне.
Таким образом, простой ответ на вопрос «Как действует анестезия?» заключается в том, что, хотя мы много знаем о физиологических эффектах и макроскопических участках действия, мы еще не знаем молекулярный механизм (ы) действия общих анестетиков.

 Инкубация помогает им избежать осложнений.
Инкубация помогает им избежать осложнений.


 Жидкость можно давать по разным причинам, но исследования показали, что у определенных групп пациентов введение жидкости может помочь предотвратить болезнь.
Жидкость можно давать по разным причинам, но исследования показали, что у определенных групп пациентов введение жидкости может помочь предотвратить болезнь. Проснувшись, вы должны начать пить и есть в течение 10-20 минут, так как это улучшит ваше выздоровление. Начните с небольших глотков воды и постепенно переходите к большим напиткам и легким закускам. Однако, если у вас была более сложная операция, ваш хирург может сначала запретить пить или есть. Ваши медсестры дадут вам совет по этому поводу.
Проснувшись, вы должны начать пить и есть в течение 10-20 минут, так как это улучшит ваше выздоровление. Начните с небольших глотков воды и постепенно переходите к большим напиткам и легким закускам. Однако, если у вас была более сложная операция, ваш хирург может сначала запретить пить или есть. Ваши медсестры дадут вам совет по этому поводу. Ароматерапия для лечения послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2012; 4: CD007598.
Ароматерапия для лечения послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2012; 4: CD007598.
 Эпидуральная анестезия и пятна крови не вызывают длительной боли в спине.
Эпидуральная анестезия и пятна крови не вызывают длительной боли в спине.
