Справочник неотложной помощи (Е. Ю. Храмова, 2012)
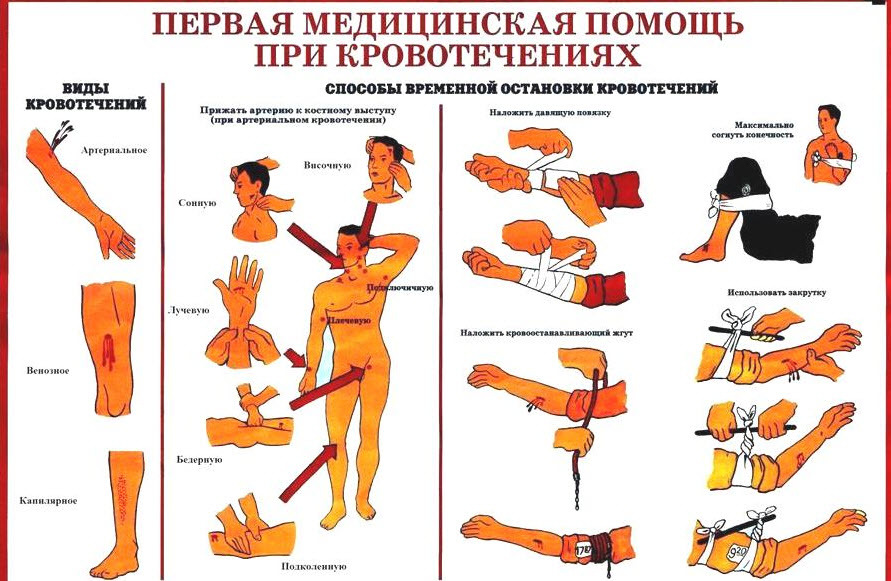
Правила наложения жгута
Жгут накладывают на конечность при сильном кровотечении (из артерий или крупных вен). Вместо него можно использовать закрутку.
Этот способ остановки кровотечения требует соблюдения ряда правил.
1. Жгут надо накладывать по возможности как можно ближе к ране.
2. Перед тем как наложить жгут на конечность, если возможно, нужно придать ей возвышенное положение.
3. Жгут необходимо накладывать на одежду или любую прокладку в виде платка, косынки, полотенца.
4. Перед наложением жгута следует вначале попытаться остановить кровотечение прижатием пальцем.
5. Необходимо надежно закрепить наложенный жгут.
6. Недопустимо держать жгут на конечности больше 2 ч летом и 1–1,5 ч зимой, так как прекращение кровоснабжения конечности на более длительный период при низких температурах приводит к ее омертвению.
7. После того как жгут наложен, нужно прикрепить к нему записку с указанием даты и точного времени его наложения.
8. Зимой конечность с наложенным жгутом требуется укутать одеждой или другим теплым материалом.
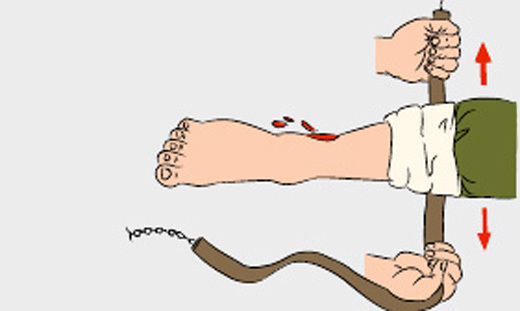
Для закрутки можно использовать платок, ремень, тесемку, полоску прочной ткани (рис. 12).
Рисунок 12. Наложение импровизированного жгута (ремня)
Эти предметы надо наложить выше или ниже места ранения, а их концы завязать узлом с петлей. В петлю следует вставить палку, с помощью которой затянуть закрутку до остановки кровотечения. Затем свободный конец палки закрепить бинтом. Когда накладывают закрутку, соблюдают те же правила, что и при пользовании жгутом. Нельзя использовать для закрутки тонкие веревки, электрические провода, телефонные кабели, так как они способны повредить мягкие ткани.
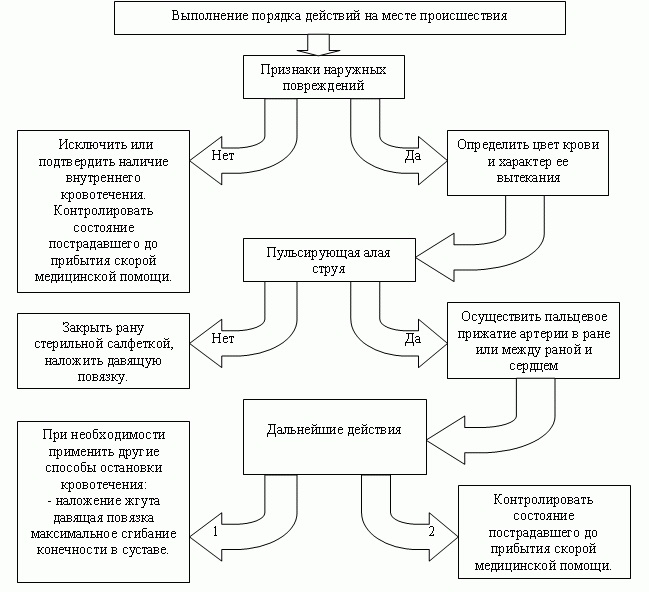
Кровотечением называется истечение крови из поврежденного кровеносного сосуда, которое бывает наружным или внутренним (из органов грудной или брюшной полости).Среди наружных кровотечений выделяют артериальные, венозные и капиллярные. Артериальные кровотечения отличаются истечением крови алого цвета, которая изливается из зияющей раны пульсирующей струей. Для венозного кровотечения характерно истечение из раны темной крови сплошной непрерывной струей. Капиллярное кровотечение отмечается при ссадинах или скальпированных ранах, при которых кровь из мелких поврежденных кровеносных сосудов вытекает, как из губки.
Особую опасность представляет кровотечение из артерий, которое за короткое время приводит к сильной кровопотере, а иногда – к смерти пострадав шего.
Величина кровопотери быстро определяется по шоковому индексу, т. е. по отношению частоты пульса к систолическому артериальному давлению (наибольшему показателю при измерении) (табл. 1).
Если признаки острой кровопотери весьма выражены, то после остановки кровотечения одновременно с перевозкой пострадавшего необходимо внутривенно капельно вводить противошоковые препараты (см. главу 1).
Таблица 1
Определение объема острой кровопотери по шоковому индексу
Остановка венозного кровотечения
Пальцевое прижатие вены проводят для кратковременной остановки кровотечения.
Наложение жгута ниже раны рекомендуется при массивном кровотечении.
Рисунок 13. Остановка венозного кровотечения подниманием конечности
Возвышенное положение конечности, тампонада раны и тугая бинтовая (давящая) повязка предназначены для остановки венозного кровотечения (рис. 13). Это в большинстве случаев помогает избежать использования таких довольно опасных методов остановки кровотечения, как наложение закрутки или жгута.
Остановка артериального кровотечения
Артериальное кровотечение приводит к большой кровопотере за короткое время. Поэтому после травмы надо сразу принимать необходимые меры.
Прижатие артерии пальцем. Остановка кровотечения всегда начинается с этого способа, и лишь затем уже применяют другие, более совершенные – чаще в виде наложения тугой давящей повязки или жгута. Для выполнения пальцевого прижатия сосуда нужно хорошо знать места, где поврежденная артерия располагается не очень глубоко и где ее можно прижать к кости. Обычно в таких местах всегда возможно прощупать пульсацию артериальных сосудов (рис. 14).
Рисунки 14. Точки для пальцевого прижатия артерии
При кровотечении из раны, находящейся на плечевом поясе, плече или предплечье, произвести остановку кровотечения можно прижатием большого пальца кисти подключичной артерии к I ребру над ключицей или прижатием плечевой артерии к плечевой кости.
При развитии артериального кровотечения из раны нижней конечности прижимают бедренную артерию к лобковой кости в области паховой складки. При прижатии артерии пальцем в нужных местах необходимо приложить значительное усилие. Артерию надо прижимать недолго, на время, которое требуется, чтобы наложить давящую повязку, жгут или закрутку.
Наложение жгута выше раны. См. выше.
Наложение давящей повязки. Эффективно только при кровотечении из мелких артерий. Требует наложения дополнительного перевязочного материала через короткий промежуток времени.
Сгибание конечности. При таком положении конечности кровеносный сосуд сдавливается. Это можно усилить, если на сгиб положить тугой ватномарлевый валик и потом надежно зафиксировать конечность в максимально согнутом положении. Такой прием применяют при остановке артериального кровотечения конечностей, но он не годится для остановки кровотечения из ран, которые сочетаются с переломами костей или повреждениями суставов.
Когда производят остановку кровотечения в области кисти и предплечья, нужно согнуть руку в локтевом суставе, вложить в локтевой сгиб ватно-мар левый валик и бинтовой повязкой или брючным ремнем хорошо зафиксировать плечо и предплечье с максимальным сближением их поверхностей (рис. 15).
Рисунок 15. Остановка артериального кровотечения из кисти и предплечья сгибанием конечности
При остановке кровотечения из подключичной области и верхней половины плеча валик вкладывают в область подмышечной ямки. Руки надо согнуть в локтевых суставах, завести за спину и плотно зафиксировать одну к другой при помощи брючного ремня или бинтовой повязки.
Рисунок 16. Остановка артериального кровотечения при ранении голени сгибанием конечности
Кровотечение при ранении голени можно остановить вкладыванием в подколенную ямку плотного ватно-марлевого валика или сильным сгибанием ноги в коленном суставе и прибинтовыванием голени к бедру (рис. 16).
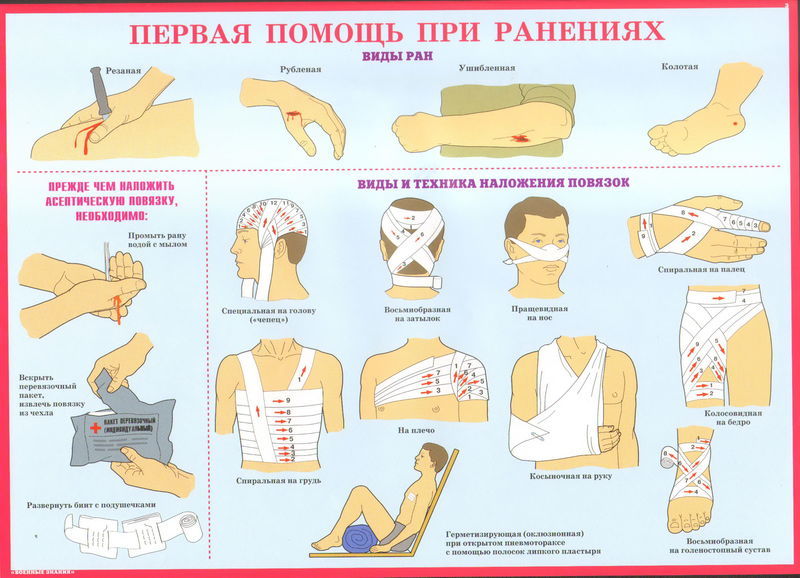
Ранами называют такой вид травм, при которых в результате воздействия внешних факторов происходит открытое повреждение кожных покровов. Часто при этом повреждаются и находящиеся под ними ткани и внутренние органы.
При ранениях часто нарушается работа поврежденного органа, а в дальнейшем может присоединиться инфекционное воспаление.
Главными признаками раны являются боль, зияние и наличие кровотечения.
Раны могут быть колотыми, ушибленными, резаными, скальпированными и огнестрельными.
Для колотых ран характерна небольшая зона повреждения тканей.
Если раны нанесены в область грудной клетки и живота, то они представляют большую опасность, так как при этом довольно часто происходит повреждение внутренних органов грудной и брюшной полостей.Причины
Рана наносится длинным тонким предметом (спицей, штыком, рапирой).
Симптомы
Чем длиннее ранящее орудие, тем большие повреждения оно наносит.
Когда происходят колотые ранения конечностей, то оказание неотложной помощи особенно необходимо, так как при этом часто повреждаются крупные кровеносные сосуды и нервы.
Неотложная помощь в позднем периоде после ранения нужна в связи с развитием инфекции, сопровождающейся сильной болью в месте травмы и высокой температурой. В некоторых случаях колотая рана может привести к развитию сепсиса или газовой гангрены.
Скальпированные раны
Причины
Такого рода раны возникают чаще при автотравмах, особенно в тех случаях, когда автомобиль какое-то время протаскивает пострадавшего по асфальту. Скальпированные раны могут быть нанесены и любым режущим орудием. Нередко они отмечаются на голове.
Симптомы
Участки кожи в месте травмы часто безвозвратно утрачиваются.
Чем обширнее скальпированная рана, тем больше опасность сильной кровопотери, развития шока и последующего омертвения скальпированных участков тела.
Эти раны характеризуются хорошей способностью к заживлению без осложнений.
Причины
Резаные раны возникают при воздействии острого режущего орудия (ножа, осколков стекла, металлической стружки).
Одним из вариантов резаных ран являются рубленые раны.
Симптомы
Длина их колеблется широко, но обычно составляет не менее 0,5 см. Тем не менее при них способна происходить значительная кровопотеря, особенно в тех случаях, когда повреждены крупные кровеносные сосуды; но и в иных случаях кровопотеря порою существенна, так как мелкие сосуды стенок и дна раны долго зияют.
Рваные раны с трудом заживают, оставляют некрасивые рубцы.
Причины
Рваные раны чаще наносят собаки или дикие животные. Они загрязняются их слюной. Особую опасность представляют раны от укусов бешеными животными.
Симптомы
У этих ран неправильные формы, разможженные края.
Часто они сопровождаются большой кровопотерей, отрывом кусков кожи, мышц.
Огнестрельные раны
Из огнестрельных ран в мирное время наиболее часто встречаются ранения дробью, намного реже – пулевые и осколочные.
Причины
Эти ранения происходят вследствие случайного выстрела во время охоты, при неосторожном обращении с ружьем, но в последнее время все чаще – в результате совершенных преступлений.
Симптомы
При ранении дробью, которое нанесено с близкого расстояния, отмечается довольно большая рваная рана, в краях которой содержатся порох и дробь. Если нанесено пулевое ранение, то у него округлое входное отверстие, немного больше диаметра пули. При осколочных ранениях рана всегда неправильной формы, причем происходит большое разрушение тканей.
Неотложная помощь при ранах
Для наиболее адекватного оказания неотложной помощи необходимо определение места, размеров и глубины раны, характера кровотечения. Нужно по возможности уточнить, насколько повреждены жизненно важные органы (грудной и брюшной полости, крупные кровеносные сосуды и нервы, трахея, пищевод, головной мозг).
Если ранение расположено в области спины, то надо установить наличие повреждений спинного мозга, почек; если имеются ранения в области промежности – каковы повреждения половых органов, мочеиспускательного канала, прямой кишки.
Если при травме развивается артериальное кровотечение, проводят мероприятия по его временной остановке. В первую очередь из раны следует удалить пинцетом кусочки одежды, волосы и большие инородные тела. Вокруг раны при необходимости надо выстричь ножницами волосы. Кожные покровы вблизи раны требуется обработать 70 %-ным этиловым спиртом и 5 %-ным спиртовым раствором йода. Далее наложить стерильную ватно-марлевую повязку из индивидуального пакета для оказания неотложной помощи. На рану укладывают несколько специальных стерильных салфеток, которые затем накрывают стерильной ватой и потом закрепляют чистым бинтом.
Чтобы укрепить повязку на голове, можно воспользоваться сетчатым бинтом, что делается гораздо быстрее, чем при обычном бинтовании. Когда пострадавший получает обширную и глубокую рану руки или ноги, необходимо обеспечить покой поврежденной конечности. Для чего руку надо подвесить на косынке или прибинтовать к туловищу, ногу зафиксировать транспортной лестничной шиной.
При ранениях туловища лучше сделать повязки по типу наклеек, причем рану после обработки кожи 70 %-ным этиловым спиртом и 5 %-ным спиртовым раствором йода нужно закрыть стерильными салфетками и наложить повязку с медицинским клеем (клеолом, БФ-6). Для фиксации салфеток воспользоваться полосками лейкопластыря.
Обработку укушенных ран см. в главе 5.
При ранениях с выраженной болью необходимо провести обезболивание (инъекции растворов метамизола натрия, трамадола), медработниками вводится 1 мл 1%-ного раствора промедола.
В хирургическое отделение больницы госпитализируются все пострадавшие с глубокими и широкими (более 6 см) ранениями, ранами головы, больные с кровотечениями из поврежденных крупных сосудов, с повреждениями нервов и внутренних органов, пострадавшие от укусов в области лица, шеи, пальцев и кистей рук и с укушенными ранами от неизвестных и бешеных животных.
Для уменьшения кровотечения раненой конечности требуется придать возвышенное положение, что достигается подкладыванием под ногу подушки или любой туго свернутой одежды. Если ранена рука, то ее подвешивают на косынку, а сверху повязки на 2–3 ч помещают пузырь со льдом. В больнице или в травматологическом пункте производят окончательную остановку кровотечения при помощи перевязки или электрокоагуляции кровоточащих сосудов.
Если у пострадавших рана небольшая и поверхностная или имеются глубокие ссадины, больным достаточно обратиться в травматологический пункт для первичной хирургической обработки раны.
Для профилактики столбняка вводят противостолбнячную сыворотку и столбнячный анатоксин по схеме. Для предотвращения инфекционных осложнений внутримышечно вводят антибиотик, чаще пенициллин.
Носовое кровотечение
Носовое кровотечение, которое быстро останавливается и сопровождается потерей крови небольшого объема, неопасно. Продолжительные и массивные кровотечения представляют угрозу для жизни. Чаще кровотечение происходит из одной половины носа, может самопроизвольно остановиться. Наиболее часто кровотечение происходит при повреждении сосудов передненижней части перегородки носа.
Причины
Чаще носовые кровотечения связаны с травмами головы, хирургическими операциями, а также заболеваниями, сопровождающимися нарушениями свертывания крови. Кроме того, их причиной могут стать атеросклероз, повышенное артериальное давление, заболевания печени и почек, анемии. Иногда носовые кровотечения происходят при инфекционных заболеваниях и пороках сердца. Пребывание в помещении с сухим воздухом способствует возникновению носовых кровотечений.
Симптомы
Порой кровотечение из носа происходит неожиданно. Небольшое носовое кровотечение можно обнаружить при высмаркивании. При повреждении относительно крупного сосуда кровь вытекает из носовых ходов струйкой. При обширных повреждениях слизистой или крупных сосудов кровь изливается из носа в большом объеме.
При горизонтальном положении больного или пострадавшего, запрокидывании головы при вертикальном положении кровь может стекать по задней стенке глотки в пищевод и объем кровопотери остается неизвестным.
При обильном и продолжительном носовом кровотечении проявляются симптомы общей кровопотери. К ним относятся бледность кожи и слизистых, головокружение, снижение артериального давления, учащение пульса. Затекание большого количества крови в желудок способно привести к рвоте, а попадание в нижние отделы дыхательных путей – к кашлю и удушью.
Неотложная помощь
При носовом кровотечении нельзя запрокидывать голову, высмаркиваться и вставлять в носовые ходы сухой ватный тампон. Высмаркивание препятствует остановке кровотечения, провоцирует новое кровотечение. При извлечении тампона из носа после остановки кровотечения слизистая вновь повреждается.
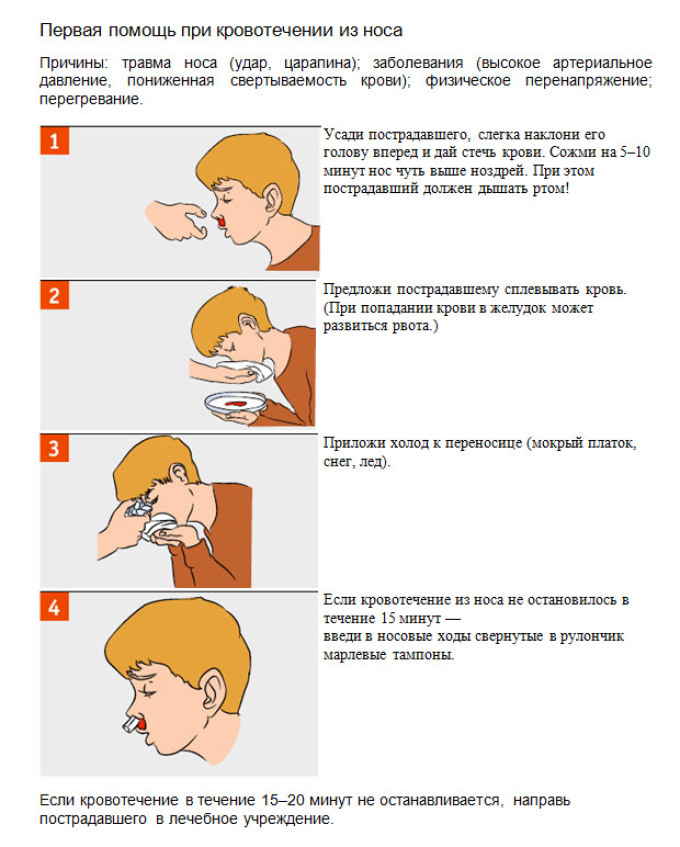
Дети на носовое кровотечение часто реагируют испугом. Поэтому их прежде всего нужно успокоить. Рекомендуется наклонить голову немного вперед и подставить емкость для стекающей крови. Для остановки небольшого кровотечения можно прижать пальцем крыло носа к носовой перегородке на несколько минут (5—10). В это время следует спокойно дышать ртом и не напрягаться. На переносицу или затылочную часть головы приложить полотенце, смоченное холодной водой, или пузырь со льдом (см. главу 18). Это вызывает рефлекторное сужение кровеносных сосудов и способствует остановке кровотечения. После нее рекомендуется смягчить слизистую носа вазелином, детским кремом. При образовании в носу корочек не следует сразу удалять их, лучше закапать в нос вазелиновое масло или раствор перекиси водорода для их размягчения (см. главу 18). В первое время после остановки кровотечения нежелательно наклонять голову или туловище вниз.
При отсутствии эффекта от этих мер или изначально сильном кровотечении следует ввести в кровоточащий носовой ход марлевый тампон, смоченный 3%ным раствором перекиси водорода или вазелиновым маслом. Можно использовать для тампонирования полости носа гемостатическую губку или фибринную пленку.
Первая помощь при кровотечениях. Оказание первой помощи при различных кровотечениях
В статье — о видах кровотечений и способах их остановки. Эти знания могут сохранить кому-то здоровье и жизнь.
О том, как оказать неотложную доврачебную помощь при кровотечениях, должен знать каждый. Ведь от быстроты и адекватности действий в некоторых ситуациях, которые, к сожалению, не являются редкостью, может зависеть его собственная жизнь или жизнь того, кто находится рядом.
Виды кровотечений и оказание первой медицинской помощи при кровотечениях
 Прежде чем оказать первую помощь, необходимо определить вид кровотечения
Прежде чем оказать первую помощь, необходимо определить вид кровотечения
Кровотечением называют вытекание крови из сосуда или сердца по причине их повреждения. Обычно, оно случается вследствие травмы или внутренней болезни.
Классификация кровотечений осуществляется по нескольким критериям.
По тому, какой сосуд поврежден, различают:
- Артериальное кровотечение – происходит при нарушении целостности стенок крупных кровеносных сосудов, несущих к тканям и органам обогащенную кислородом кровь, артерий. Такое повреждение медики считают наиболее опасным, так как из-за высшего давления в артериях организм теряет кровь слишком интенсивно. Она окрашена в алый цвет, выходит пульсируя, фонтанирует
- Венозное кровотечение – происходит при нарушении целостности сосудов, несущих кровь, обогащенную углекислым газом, вен. Этот вид травмы можно отличить по темно-вишневому цвету крови, которая равномерно вытекает из поврежденного сосуда
- Капиллярное кровотечение – слабая потеря крови из-за нарушения целостности мелких сосудов. Как правило, не представляет угрозу для жизни, но является самым распространенным видом
ВАЖНО: Возможен случай, когда при травме происходит нарушение целостности сразу нескольких видов кровеносных сосудов. Тогда возникает кровотечение, именуемое смешанным
В зависимости от того, куда именно уходит кровь из поврежденного сосуда, различают кровотечения:
- внешние – кровь поступает в окружающую среду
- внутренние – кровь поступает в полость тела или внутрь полого органа (например, гемоторакс, при котором кровь скапливается в плевральной полости)
Следующие несколько приемов должен знать каждый. С их помощью можно прекратить кровопотерю.
- Максимальное сгибание конечности. Применяется в случае, когда повреждение кровеносного сосуда случилось ниже какого-либо подвижного сустава, как правило, локтевого или коленного. При сгибании сустава происходит естественное пережатие сосуда
- Прямое давление на рану. Применяется с целью искусственного восстановления целостности небольшой артерии, вены или капилляров. В экстремальных условиях давящую повязку делают из подручных средств – сложенного в несколько раз бинта, марли, но чаще из обыкновенной многослойной ткани
- Наложение жгута. Эта помощь оказывается до прибытия медиков пострадавшему с серьезными повреждениями вен или артерий, как правило, на конечностях
ВАЖНО: Жгут может иметь различную конструкцию. Накладывать его нужно умеючи
Общие правила наложении кровеостанавливающей жгут-конструкции таковы:
- Кровеостанавливающая процедура такого типа проводится только при артериальном кровотечении
- Положение поврежденной артерии может быть разным, но жгут всегда накладывается между этим местом и сердцем
- Между жгутом и телом должна быть прослойка. Если там нет одежды, под жгут нужно подложить кусок ткани или бинт
- Над жгутом ничего быть не должно. Медики должны разу же увидеть его
- Пережимать артерию жгутом можно не более чем на полчаса. Как правило, под него кладут бумажку с обозначением времени наложения. Если сделать такую нет возможности, это время пишут кровью пострадавшего прямо у него на теле
- Если за полчаса медики не прибыли, жгут ослабляют (на 10-15 минут), в это время проводят кровеостанавливающие процедуры другого рода. После жгут вновь затягивают

 Наложение жгута на нижнюю конечность
Наложение жгута на нижнюю конечностьОбщий алгоритм оказания неотложной помощи при кровотечениях
Если человек оказался в ситуации, когда необходимо оказать помощь пострадавшему с кровотечением, нужно проделать следующее:
- Оценить ситуацию: попробовать выяснить, что представляет собой источник опасности, ликвидирован ли он
- Предпринять меры, чтобы обезопасить себя самого и пострадавшего в случае наличия источника опасности
- Попытаться оценить степень тяжести состоянии пострадавшего: определить, угрожает ли его жизни что-либо кроме кровотечения. Например, у пострадавшего могут быть остановка сердца или дыхания, пневмоторакс, открытые переломы, прочее
- Попытаться определить, нет ли у пострадавшего внутренних кровотечений помимо внешних
- Попытаться определить вид кровотечения и, в зависимости от него, способ оказания помощи. Если крови мало, скорее всего, нарушена целостность капилляров, достаточно промыть и продезинфицировать рану, наложить на нее повязку. Если крови много, она темная и течет, можно заподозрить венозное кровотечение. Нужно наложить повязку и передать пострадавшего медикам для дальнейшего оказания помощи. Если крови много, она алая и пульсирует, определяют опасное для жизни артериальное кровотечения. С целью его остановки накладывают жгут и ждут профессиональных медиков

 Общий алгоритм оказания неотложной помощи при кровотечениях
Общий алгоритм оказания неотложной помощи при кровотечениях
ВАЖНО: Признаки внутреннего кровотечения должен знать каждый. Пострадавший начинает чувствовать слабость внезапно или по нарастающей, у него кружится голова, ему хочется пить, перед глазами мелькают мушки, может случиться обморок. Кожные покровы пострадавшего бледные или синюшные, он может покрыться холодным потом. Пульс и давление у пострадавшего слабеют, при том дыхание учащается
Первая помощь при ушибах, переломах и кровотечениях.

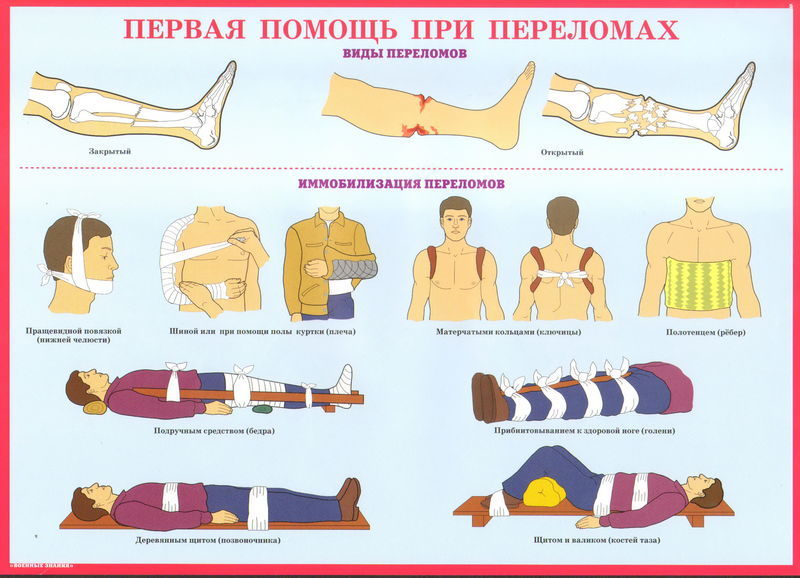

ВИДЕО: Первая медицинская помощь при переломах. Учебный фильм
Неотложная помощь при капиллярном кровотечении
Капиллярное кровотечение часто становится следствием бытовых травм. Оно случается у ребенка, например, который упал и ссадил коленку. Как правило, при таком виде кровотечений повреждаются мелкие подкожные капилляры. Травма не представляет опасности для жизни человека.

 Как правило, капиллярное кровотечение удается остановить легко.
Как правило, капиллярное кровотечение удается остановить легко.ВАЖНО: Само капиллярное кровотечение не опасно. Но есть риск инфицирования раны. Перед наложением повязки место повреждения нужно обязательно продезинфицировать.
Алгоритм оказания помощи при повреждении капилляров, рану:
- промывают проточной, обязательно чистой водой
- обрабатывают антисептиком — спиртом, водкой, перекисью водорода, спиртовым настоем календул, прочими
- накрывают повязкой из чистого бинта или марли
Как правило, помощь врача при кровотечении данного вида излишняя. Появляется необходимость осуществить визит в поликлинику только в том случае, если в рану все-таки попала инфекция.
Венозное кровотечение, признаки и первая помощь
Плавно, без пульса вытекающая из раны темная кровь — признак венозного кровотечения.
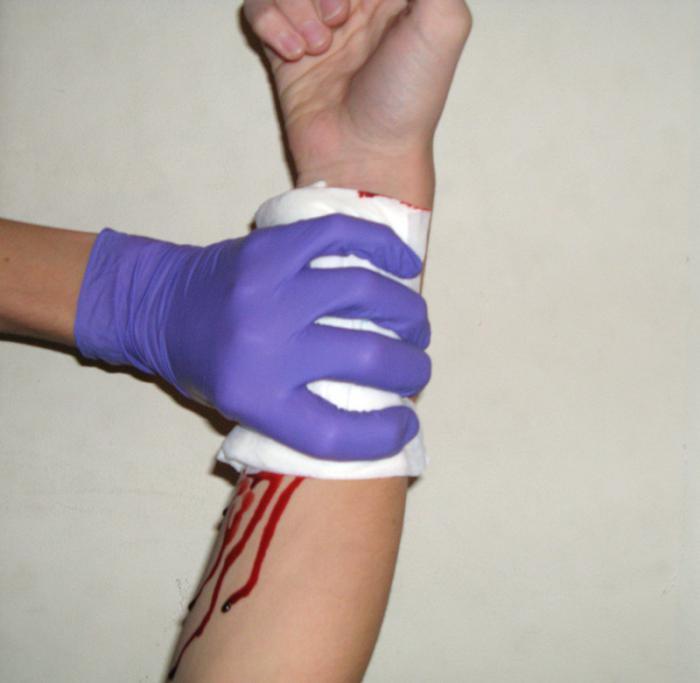
 При венозном кровотечении накладывают давящую повязку.
При венозном кровотечении накладывают давящую повязку.Необходимо оценить, насколько большая вена повреждена.
ВАЖНО: Если повреждена крупная вена, накладывают жгут. Обязательно ниже места ранения!
При нарушении целостности некрупной вены хватает давящей повязки.
- Пострадавшего усаживают или укладывают так, чтобы поврежденная конечность была приподнятой
- По возможности, освобождают поврежденное место от видимых загрязнений
- Накладывают давящую повязку
- Ждут медиков
Доврачебная помощь при артериальном кровотечении
Останавливать алую кровь, бьющую из артерии фонтаном, нужно очень быстро.
- Пострадавшего усаживают или укладывают так, чтобы поврежденная конечность была приподнятой
- Если есть возможность, пробуют прижать артерию пальцами. Сосуд нужно прижимать непосредственно к кости, иначе кровопотеря будет продолжаться
- Накладывают жгут. Он может быть импровизированным – ремнем, полотенцем, лоскутом ткани
- Ждут медиков
ВАЖНО: Жгут нельзя передерживать дольше отведенного времени. Иначе в конечности может нарушиться циркуляция крови, начнется некроз.
Оказание помощи при носовом кровотечении
Носовое кровотечение может открыться в силу многих обстоятельств. Чаще всего причиной тому бывает:
- высокое давление крови
- нарушение целостности кровеносных сосудов
- нарушение состава крови
 Оказание помощи при носовом кровотечении.
Оказание помощи при носовом кровотечении.Определить, было ли кровотечение из носа физиологически, травматическим или вызванным какой-либо болезнью, может только врач. Знать же, как оказать первую помощь в такой ситуации, должен каждый.
- Пострадавшего сажают так, чтобы его голова и туловище были слегка наклонены вниз
- Если причина кровотечения — явно не травма носового скелета, слегка прижимают крылья носа на 5 минут
- В носовой ход вставляют ватный тампон, пропитанный в чистой воде или 3% пергидроле
- Если кровотечение сильное, можно приложить к области носа холод – лед из морозильной камеры, холодную бутылку, даже замороженные овощи. Нужно позаботиться о том, чтобы в нос при этом не попала инфекция. Холод прикладывается максимум на полчаса

 При носовом кровотечении голову нельзя запрокидывать.
При носовом кровотечении голову нельзя запрокидывать.ВАЖНО: Необходимо убедиться, что кровь из носа не стекает через носоглотку. Если это происходит, у пострадавшего может начаться рвота. Именно поэтому при носовых кровотечениях нельзя запрокидывать голову или ложиться на спину.
Если кровь из носа не останавливается в течение 30 минут, нужно вызывать скорую.
ВИДЕО: Как остановить носовое кровотечение?
Первая помощь при желудочном кровотечении. Первая помощь при кишечном кровотечении
Желудочное, кишечное или желудочно-кишечное кровотечение – это состояние, при котором из-за повреждения или разрушения сосудистой стенки органа пищеварения кровь попадает в полость пищевода, желудка, того или отдела кишечника.
 Желудочно-кишечное кровотечение — очень опасное состояние.
Желудочно-кишечное кровотечение — очень опасное состояние.Тяжесть состояния пострадавшего определяется следующими факторами:
- степенью повреждения сосудистой стенки органа
- интенсивностью кровотечения
- уровня кровяного давления
- состоянием свертывающей системы крови
Причинами этих внутренних кровотечений
- эрозивные и язвенные болезни ЖКТ
- варикозное расширение вен пищевода
- доброкачественные и злокачественные образования желудка и кишечника
- длительная рвота, из-за которой лопнули сосуды в желудке или пищеводе
- травма
- инородное тело в желудке
Симптомы кровотечения в желудке или кишечнике — это бледность, тошнота, расстройство желудка, кал с красными или черными прожилками, рвота кровью, боль в животе.
ВАЖНО: При подозрении на желудочно-кишечное кровотечение нужно обязательно вызывать «Скорую помощь».
Самим нужно предпринять следующее:
- уложить пострадавшего, создать для него покой
- приподнять ноги больного под углом в 15 градусов
- положить холод на живот
ВАЖНО: У больного с желудочно-кишечным кровотечением возможна остановка дыхания и сердцебиения, поэтому эти функции нужно контролировать. Больного нельзя оставлять одного. Ему нельзя давать есть и пить.
Как правильно оказывать помощь при кровотечениях: советы и отзывы
Охрана безопасности жизни изучается в школе. Но, к сожалению, многие школьники относятся к этому предмету несерьезно, пропускают уроки или просто невнимательны на них. Поэтому они не знаю, как оказывать помощь при травмах и кровотечениях. Подобное невежество может стоить кому-либо здоровья или жизни.
Как правильно оказывать помощь при кровотечениях должен знать каждый!
ВИДЕО: Первая помощь при кровотечениях
Маточные кровотечения. Справочник неотложной помощи
Маточные кровотечения
Кровотечения из матки у женщин – явление в большинстве случаев нормальное, так как каждый месяц из-за циклических изменений гормональной активности происходит отторжение эндометрия с выделением в течение нескольких дней 80—100 мл крови. Если же кровотечение случилось между менструациями, в период беременности или после менопаузы, оно является признаком какого-то заболевания и зачастую пациентка нуждается в экстренном лечении.
Причины
Основными причинами маточных кровотечений являются нарушения в гормональном балансе женского организма. При подобных расстройствах женщин могут беспокоить так называемые дисфункциональные маточные кровотечения – отличающиеся по ритму от нормальных менструаций и бывающие порой довольно обильными. У девочек с неустановившимся менструальным циклом иногда случаются ювенильные кровотечения, также возникающие из-за нарушений гормонального баланса.
Кровотечения из матки, в основном мажущего характера, могут наблюдаться при приеме оральных контрацептивов, чаще всего после проведения экстренной контрацепции, а также при введении внутриматочных спиралей (редко). После 30 лет подобные проблемы зачастую возникают из-за роста фибромиомы матки – доброкачественного образования, а в более старшем возрасте кровотечения могут стать следствием распада раковой опухоли. Кроме того, кровоточить способны полипы шейки матки и эндометрия.
У некоторых женщин кровотечение является сигналом наличия гинекологического воспалительного заболевания, например воспаления придатков матки, а также болезни, в основе которой лежит расстройство свертывающей системы крови.
Если у пациентки молодого возраста начинается маточное кровотечение, никогда нельзя исключать факта беременности. При ее наличии появление мажущих кровянистых выделений или активного кровотечения может говорить о внематочном расположении плодного яйца, об угрозе выкидыша либо о начавшемся самопроизвольном аборте. Все эти состояния чрезвычайно опасны и обусловливают необходимость экстренной помощи.
Симптомы
Основной симптом маточных кровотечений – выделение крови из половых путей. Количество ее может быть от минимального до большого, цвет – от буроватого до ярко-алого. При большой кровопотере вероятно появление общих признаков кровотечения: похолодания рук и ног, бледности кожи, липкого пота, потери сознания, выраженной слабости. Оценивать эти симптомы очень важно для того, чтобы определить необходимость осуществления неотложной помощи.
Неотложная помощь
В проведении неотложной помощи женщина нуждается в трех случаях: если кровотечение обильное и сопровождается общими признаками кровопотери, если независимо от объема кровопотери оно возникло на фоне предположительной беременности или сопровождается болями в животе.
Позаботившись о как можно более раннем прибытии «скорой помощи», надо получить у больной необходимую информацию, которая позволит сделать вывод о происхождении кровотечения. Если оно случилось на фоне задержки менструации, нельзя исключить беременности. Часто повторяющиеся задержки менструаций со следующими за ними обильными кровотечениями могут говорить о дисфункциональных гормональных расстройствах. Предполагаемый факт беременности и кровотечение с болью в животе могут быть признаками внематочной беременности и угрозы выкидыша.
Далее следует установить объем кровопотери – уточнить у пациентки, сколько прокладок ей пришлось сменить c начала кровотечения и какого цвета кровь: если она яркая и быстро сворачивается, кровотечение продолжается.
Чтобы оценить состояние больной, надо обязательно измерить артериальное давление и подсчитать частоту пульса. При слишком сильном падении артериального давления (ниже 80–90 мм рт. ст.) и учащении пульса свыше 100–110 ударов в минуту существует опасность развития коллапса и шока. Это требует немедленных мероприятий по восполнению объема потерянной крови и быстрых действий по доставке больной в стационар.
При наличии общих признаков кровотечения пациентку укладывают так, чтобы голова была не выше уровня тела. При потере сознания ноги следует положить на возвышение (на подушку) для притока крови к головному мозгу. Обеспечивают своевременную смену гигиенических средств (прокладок). Чтобы увеличить объем крови в сосудах, дают выпить воды или горячего чая (кофе) с сахаром. При слишком быстрых темпах кровопотери и сниженном артериальном давлении можно прибегнуть к внутривенному капельному введению 400 мл 5%-ного раствора глюкозы или 0,9 %-ного раствора натрия хлорида. Повысить артериальное давление можно также внутримышечным введением 2 мл 10 %-ного раствора кофеина. Если артериальное давление ниже 80–90 мм рт. ст., в вену вводят 60–90 мг преднизолона.
Для того чтобы уменьшить кровотечение, необходимо применение кровоостанавливающих препаратов, например 1 мл 1%-ного раствора викасола внутримышечно или 2 мл 12,5 %-ного этамзилата в мышцу или вену.
При наличии беременности даже при минимальных выделениях крови женщине нужно обеспечить покой. В качестве экстренного лечения для предотвращения выкидыша единовременно дают 4 таблетки дидрогестерона (по 10 мг, всего 40 мг). Если кровянистые выделения сопровождаются болями в животе, внутримышечно вводят спазмолитики – 2 мл 2%-ного раствора папаверина гидрохлорида или 2 %-ного раствора дротаверина гидрохлорида. Также спазмолитические средства вводят в виде ректальных свечей (с папаверином гидрохлоридом или экстрактом красавки).
Сразу же после выполнения неотложных мер женщину с маточным кровотечением госпитализируют. При обильном кровотечении, подозрении на внематочную беременность, болях в животе транспортировку проводят в положении больной лежа.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкенеотложная помощь, причины, степени тяжести, алгоритм действий
Геморрагический шок – состояние критического дисбаланса в организме, вызванное быстрой однократной потерей крови. В результате нарушений сосуды не справляются с объемом крови, циркулирующей по ним.
Развитие геморрагического шока требует неотложной помощи, ведь его результатом является критическое снижение кровоснабжения в органы и ткани, что приводит к опасным проявлениям и последствиям. Состояния шока признаны опасными для жизни, так как стрессовая реакция организма не позволяет в полном объеме управлять его системой.

Механизмы развития патологии
Сразу следует отметить, что на развитие геморрагического шока влияет скорость потери крови. То есть, даже значительная кровопотеря не станет причиной патологического состояния, если она протекает медленно. Это факт объясняется с механизмами компенсации, которые «включаются» в работу по сигналу организма, ведь у него достаточно времени, чтобы восполнить недостающее количество кровяного баланса. Тогда как при внезапности наступления кровотечения даже пол-литра потерянной крови приведет к острому кислородному голоданию тканей.
Тяжесть развития геморрагического шока зависит от пяти факторов:
- Возможности конкретного организма к нервной регуляции тонусов сосудов;
- Уровень свертываемости крови;
- Состояние сердечно-сосудистой системы и ее возможности при работе в условиях острой гипоксии;
- Наличие или отсутствие дополнительного обеспечения кислородом тканей;
- Состояние иммунной системы.
Обратите внимание!
У пациента с хроническими патологиями внутренних органов шансов пережить геморрагический шок крайне мало.
Средняя наполненность кровью артерий и вен составляет порядка 5 литров. 75% из этого объема принимают вены или, как их еще называют, венозный магистральный поток. Поэтому скорость восстановления организма зависит от состояния венозной системы, возможностей ее адаптации. Резкая кровопотеря 1/10 от общего количества крови не позволяет немедленно восполнить недостающее количество из депо. Стремительно падает венозное давление, поэтом организм направляет оставшуюся кровь централизовано: он «спасает» ткани сердца, легких и головного мозга. Мышечная и кожная ткань, кишечник начинают играть второстепенную роль и вскоре полностью исключаются из процесса снабжения кровью.
Недостаток крови сказывается и на потере выталкиваемого объема в период систолического сокращения. Незначительного количества этого кровяного выброса хватает лишь на обеспечение кровью коронарных артерий, а ткани и внутренние органы его не получают вообще. В экстренном порядке начинается эндокринная защита, проявляющаяся в повышенной выработке гормонов. Это помогает остановить потерю жидкости, блокируя мочевыводящую способность почек.
Параллельно с потерей калия повышается концентрация натрия и хлоридов. Из-за чрезмерного синтезирования катехоламинов начинаются спазмы сосудов, что вызывает сосудистое сопротивление. Кислородное голодание тканей провоцирует повышенную концентрацию шлаков, которые быстро разрушают сосудистые стенки.
Начинают образовываться многочисленные тромбы, которые в виде накопленных клеточных элементов оседают в сосудах. В таких случаях возникает риск развития необратимых процессов свертывания крови в сосудах.
Сердце работает в усиленном режиме, увеличивая количество сокращений, но этих экстренных мер недостаточно: из-за стремительной потери калия уменьшается способность миокарда к сокращению, поэтому быстро развивается сердечная недостаточность, а показатели артериального давления стремительно падают.

Причины и проявления
Нарушение микроциркуляции крови, которое вызывает геморрагический шок, вызвано травмированием открытого или закрытого типа. Причины и признаки патологии всегда связаны с резкой потерей не менее 1 литра крови. К их числу относятся такие факторы:
- Послеоперационный период;
- Распад злокачественных образований на завершающей стадии онкологии;
- Прободение желудочной язвы;
- Внематочная беременность;
- Преждевременная отслойка плаценты;
- Обильные послеродовые кровопотери;
- Замершая беременность;
- Травмирование родовых путей во время родоразрешения.
Основными признаками шока считают такие проявления клинической картины:
- Сердце и легкие работают в ускоренном режиме: учащается сердцебиение и дыхание;
- Одышка;
- Психоэмоциональное возбуждение;
- Побледнение кожных покровов, их влажность;
- Тошнота;
- Ощущение сухости во рту;
- Слабость и головокружение;
- Запустение вен под кожей на руках;
- Появление темных кругов перед глазами;
- Потеря сознания, сопровождающаяся крайне низким артериальным давлением.
Симптоматика существенно отличается на разных стадиях развития патологии.
Степени тяжести геморрагического шока и специфика его проявлений представлены в таблице.

Обратите внимание!
Кровопотеря более 40% потенциально опасна для жизни пациента! В этом случае его состояние требует неотложных реанимационных действий.
Следует знать, что потерю крови у детей оценивают другими показателями. Для смертельного исхода новорожденному малышу достаточно потерять до 50 мл крови. К тому же подобное состояние у детей протекают значительно сложнее: в их организмах процессы компенсации еще не сформировались в полном объеме.
Диагностические мероприятия
Диагностические мероприятия при геморрагическом шоке направлены на определение количества потерянной крови. Внешний вид пациента не может дать объективных данных. Поэтому для уточнения стадии шока используют 2 методики:
- Непрямые способы. Определение кровопотери проводят с помощью визуального осмотра пациента и оценке работы главных органов и систем: наличие пульсации, артериальное давление, цвет кожных покровов и особенности дыхания.
- Прямые способы. Суть методик заключается в определении веса самого пациента или материалов, с помощью которых проводилась остановка крови.
Непрямые методики оценивания состояния пациента могут помочь высчитать индекс шока. Для этого нужно определить жизненно важные показатели у пострадавшего и сравнить их с примерными показателями степени кровопотери. Определением шокового индекса, как правило, занимаются на этапе до госпитализации. В условиях стационара диагностические данные уточняются с помощью лабораторных исследований.
Мероприятия неотложного характера
Неотложная помощь при геморрагическом шоке основывается на 2 главных задачах:
- Остановить потерю крови;
- Предотвратить обезвоживание.
Учитывая то, что при обширном кровотечении требуется его немедленная остановка, алгоритм неотложных действий будет следующим:
- Используйте жгут или особые перетягивающие повязки для остановки кровотечения;
- Обеспечьте неподвижность поврежденной части тела;
- Уложите пострадавшего, так как при наличии первой стадии шока больной пребывает в состоянии эйфории и может сделать попытки к самостоятельному передвижению;
- Давайте человеку как можно больше пить чистой воды без газов;
- Согрейте его с помощью любых подручных средств: одеял, одежды, грелок.
Помните!
Независимо от состояния пациента при подозрении на наличие геморрагического шока нужно немедленно вызвать медицинских работников. От того, как быстро профессионалы начнут оказывать неотложную помощь пострадавшему, зависит его жизнь.

Действия профессионалов
Чтобы исключить наступление тяжелого осложнения, врачебная помощь начинает оказываться еще по пути в медицинское учреждение. При остановке кровотечения параллельно проводятся лечебные мероприятия, которые заключаются в выполнении трех действий:
- Для восполнения в системе крови необходимого баланса и стабилизации клеточных мембран устанавливаются катетеры на периферические вены;
- Для поддержания обмена газов и нужной проходимости в органах дыхания устанавливают специальный зонд. В случае крайней необходимости используют аппарат для искусственной вентиляции легких;
- Устанавливают катетеры в область мочевого пузыря.
После того, как пострадавший доставлен в медицинское учреждение, проводят диагностические мероприятия для определения степени тяжести шока, а затем приступают к интенсивной терапии. Действия медицинского персонала проводятся согласно неотложному алгоритму:
- Проводятся необходимые лабораторные исследования;
- В экстренном порядке начинают мероприятия профилактического профиля, чтобы предотвратить развитие гипогликемии и энцефалопатии Вернике;
- В случае экстренной необходимости используют антидоты узкого профиля;
- Устраняют отечность мозговых оболочек и снижают внутричерепное давление;
- Используют симптоматическую терапию, направленную на устранение судорожного синдрома и рвоты;
- В период стабилизация состояния пациента в обязательном порядке проводят мониторинг давления, пульса, сердечной деятельности, количества выделяемой мочи.
Следует отметить, что собственно терапия проводится только после стабилизации состояния больного. Стандартный набор препаратов, улучшающих восполнение кровяного русла, следующий:
- Витамин C и лекарственные средства, его содержащие;
- Ганглиоблокаторы для купирования последствий спазмов вен;
- С целью улучшить сердечный метаболизм используют рибоксин, карветин и цитохром;
- Развивающаяся сердечная недостаточность может потребовать включение преднизолона и гидрокортизона для улучшения сократительных способностей сердечных мышц;
- Контрикал используют, чтобы привести в норму свертываемость крови.
Терапия неотложного состояния геморрагического шока прошла долголетнюю апробацию и признана успешной при строгих соблюдениях врачебных предписаний и дозировки медикаментозных средств. Для закрепления терапевтических действий важна реабилитация после лечения, которая включает в себя щадящие нагрузки ЛФК.
Восполнение кровяного русла
При значительных кровопотерях для предотвращения необратимых последствий пострадавшему в экстренном порядке проводят переливание крови. Процедура выполняется согласно определенным правилам:
- Потерю крови в пределах 25% возмещают ее заменителями;
- Малышам, не достигшим трехлетнего возраста, недостающий объем компенсируют кровью с добавлением эритроцитов в пропорциях 1 к 1;
- При кровопотерях до 35% от ОЦК компенсируемый раствор должен состоять из крови, ее заменителей и эритроцитарной массы;
- Объем жидкостей, искусственно вводимых в организм, должен превышать кровопотерю на 20%;
- В случае снижения объема ОЦК на половину, жидкости вводят больше в 2 раза, при этом количество эритроцитов должно превышать заменители крови также в 2 раза.
Неотложные мероприятия прекращают при стабилизации состояния больного, которое проявляется в нормализации артериального давления, сердечной деятельности и диуреза.
Кровотечения
Причины кровотечений у детей: травматические и нетравматические (увеличение хрупкости сосудистой стенки, нарушение функции тромбоцитов, свертывающей и антисвертывающей системы, поражение печени и др.).
Носовое кровотечение чаще обусловлено повреждением сосудистых сплетений Киссельбаха, встречается при геморрагических диатезах (тромбоцитопатии, тромбоцитопении, гемофилия, болезнь Виллебранда), гиповитаминозах, инфекционных заболеваниях, местных воспалительных и продуктивных процессах (полипы, аденоиды, новообразования и др.), при повышении АД.
При повреждении задних отделов кровь заглатывается, симулируя желудочное или легочное кровотечение, возможна рвота “кофейной гущей”, черный стул в связи с заглоченной кровью.
Неотложная помощь:
1. Успокоить ребенка, придать полусидячее положение с умеренно опущенной головой вперед.
2. Прижать крылья носа к носовой перегородке на 10-15 мин, холод на переносицу.
3. Носовые ходы очистить 3 % раствором перекиси водорода, закапать сосудосуживающие капли (0,1 % адреналин, нафтизин, санорин) ввести тампоны с облепиховым или маслом шиповника или гемостатическую губку.
4. При продолжительном кровотечении госпитализация в специализированное отделение, где проводят переднюю или заднюю тампонаду.
Кровотечение из желудочно-кишечного тракта.
Причины кровотечения зависят от возраста ребенка:
1. В неонатальном периоде – геморрагический синдром (мелена новорожденного).
2. У детей раннего возраста – инвагинация кишки, грыжа пищеводного отверстия диафрагмы, гемоколит при кишечных инфекциях.
3. В возрасте 3-7 лет – язва дивертикула Меккеля, полипноз толстого кишечника, геморрагические диатезы.
4. У школьников – варикозное расширение вен пищевода и желудка, язвенная болезнь желудка и 12-перстной кишки, эрозивный гастрит, неспецифический язвенный колит, болезнь Крона, геморрагические диатезы.
Мелена новорожденных обусловлена кровотечением из капилляров желудка или кишечника в результате нарушения гемостаза (дефицит II, VII, IX, Х факторов).
На 2-5 сутки появляются кровавая рвота, черный стул, кожные геморрагии, симптомы, связанные с кровоизлиянием в мозг, надпочечники, пупочные и носовые кровотечения.
Неотложная помощь:
1. Госпитализация в отделение патологии новорожденных или реанимации.
2. Ввести 1 % раствор викасола 0,3-0,5 мл в/м или в/в.
3. Ввести свежезамороженную плазму (СЗП в/в 10-15 мл/кг)
4. Внутрь назначить 0,5 % раствор гидрокарбаната натрия по чайной ложке 3 раза в день, 5 % раствор Е-аминокапроновой кислоты (Е-АКК) 50 мл + ампула тромбина + 0,025 % раствор адроксона 2 мл, принимать по 1 ч. л. 3-4 раза в день.
5. При выраженной анемии перелить эритроцитарную массу 10-15 мл/кг.
При пищеводном кровотечении характерна рвота неизмененной венозной кровью, из желудка типа “кофейной гущи”. Стул черного цвета свидетельствует о кровотечении из тонкого или толстого кишечника. Кровотечение из прямой кишки или геморроидальных узлов, определяемое по алой крови и сгусткам.
При профузном кровотечении возможно развитие коллапса или геморрагического шока: бледная кожа, холодный липкий пот, частый нитевидный пульс, артериальная гипотензия, уменьшение диуреза.
Неотложная помощь:
1. Экстренная госпитализация в хирургическое или реанимационное отделение в горизонтальном положении.
2. На область живота положить пузырь со льдом, холодное питье дробно, малыми порциями.
3. Воздержаться от приема пищи на 24 часа.
4. Дать внутрь альмагель.
5. Показано проведение фиброгастродуоденоскопии, ирригографии, ректороманоскопии, колоноскопии, пальцевое исследование в зависимости от клиники заболевания.
6. При язве желудка или 12-перстной кишки дать 5 % раствор Е-АКК по 1 ст. ложке, альмагель по 1 ч. л. каждый час.
7. При поражении печени ввести 1 % викасол 0,5-1 мл, дицинон 12,5 % 0,5-1 мл в/м.
8. При тяжелой анемии переливание эритромассы 10-15 мл/кг.
9. Симптоматическая терапия.
Геморрагический синдром при гемофилии.
Это остро возникшее кровотечение или кровоизлияние, в основе которых лежит дефицит VIII, IX, XI плазменных факторов.
Клиника: кровотечения из слизистых оболочек бывают длительными, отсроченными, связаны с травмами, не купируются без применения заместительной терапии. Кожный геморрагический синдром характеризуется наличием постепенно нарастающих гематом, сопровождающихся резким болевым синдромом, полихромией. Могут быть гемартрозы. Угрозу для жизни представляют кровоизлияния в мозг, коллапс, геморрагический шок.
Диагностика типа гемофилии основана на определении факторов свертывания крови.
Неотложная помощь:
При гемофилии А
1. Перед малыми хирургическими манипуляциями вводить криопреципитат (КП), антигемофильный глобулин (АГГ) 15-20 ед/кг/сут в/в струйно.
2. При обширных травмах, макрогематурии, профузных желудочно-кишечных кровотечениях, травматических операциях – КП, АГГ (60-100 ед/кг) в 1-2 приема, затем 25 ед/кг каждые 12 часов в/в струйно в течение 5-7 дней.
3. При отсутствии КП или АГГ ввести антигемофильную плазму (10-15 мл/кг разовая доза) при необходимости повторять каждые 8 час.
При гемофилии В
1. Концентрат IX фактора 250-500 ед 1-2 раза в день в/в струйно (бебулин 200, 600 ед или агемофил В 250 ед).
2. Лиофилизированный концентрат РРSB (содержит II, VII, IX, X факторы свертывания) в дозе 30-40 ед/кг в/в струйно.
3. Антигемофильная плазма, свежезамороженная плазма 15-20 мл/кг 1-2 раза в день в/в.
При кишечном кровотечении:
1. Концентрат VIII или IX фактора в/в струйно 60 ед/кг/сут – 5 дней, 40 ед/кг – 2 дн., 30 ед/кг – 3 дня.
2. Е-АКК 5 % — 0,05-0,1 кг/сут в/в струйно или капельно, затем внутрь.
При гемартрозе:
1. Ранняя пункция сустава с удалением крови и введением гидрокортизона в полость 4-6 мг/кг.
2. Иммобилизация сустава на 2-3 дня, затем ЛФК.
3. Заместительная гемостатическая терапия.
Геморрагический синдром при тромбоцитопениях и тромбоцитопатиях.
Он провоцируется вирусными и бактериальными инфекциями, лекарственными препаратами (салицилаты, сульфаниламиды, антибиотики и др.) физическими и психическими перегрузками, профилактическими прививками.
Клиника: Кровоизлияния в кожу характеризуются полиморфностью, полихромностью, асимметричностью, чаще спонтанным возникновением ночью. Кровотечения носовые, десневые, маточные, почечные, кровоизлияния в головной мозг, сетчатку глаза.
Диагностика: тромбоцитопения, нарушение агрегации тромбоцитов, снижение ретракции кровяного сгустка, изменение морфологии тромбоцитов.
Неотложная помощь:
1. Принять меры для остановки местного кровотечения и госпитализировать в гематологическое отделение.
2. Ввести 5 % раствор Е-АКК 0,1-0,2 г/кг/сут в/в струйно медленно или капельно.
3. Ввести дицинон 12,5 % в дозе 10-15 мг/кг/сут или 0,025 % раствор адроксона (5-10 мг/кг) в/в или в/м.
4. При носовом кровотечении тампонада носовых ходов (5 % Е АКК 50 мл + 2 мл 0,025 % адроксон + ампула тромбина).
При маточном кровотечении: прегнин 0,01 2 раза в сутки/сутки под язык или 0,05 % раствор фолликулина 1,0 1 раз в день в/м или 1 % раствор прогестерона по 1,0 мл 1 раз в день в/м.
8. Оказание неотложной помощи при послеродовом гипотоническом кровотечении.
Гипотонические кровотечения возникают в раннем послеродовом периоде (до 2 ч после родов). Гипотония – состояние, при котором снижены тонус и сократительная способность матки на фоне сохранённого ответа. Атония – состояние, при котором резко снижены тонус и сократительная способность матки на фоне паралича нервно-мышечного аппарата матки.
Мероприятия по остановке кровотечения при гипотонии следует проводить своевременно с обязательным подсчётом кровопотери:
1) Оценивают состояние и осуществляют контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
2) На начальных этапах кровотечения обязательна катетеризация вены, чаще кубитальной, и инфузионная терапия. В последующем катетер вводится либо в подключичную, либо в яремную вену.
3) Катетеризируют мочевой пузырь (мочевой пузырь должен быть пустым).
4) При кровопотере в пределах 300-400 мл производят наружный массаж матки.
5) На низ живота кладут пузырь со льдом.
6) В процессе оказания помощи по остановке кровотечения можно прижать брюшную аорту к позвоночнику через переднюю брюшную стенку.
7) Одновременно вводят утеротонические препараты (окситоцин, динопрост).
Время введения | Препарат | Дозировка |
Одномоментно | Окситоцин в\в | 5 ед. |
Первые 30 минут | Окситоцин + Энзапрост в\в | 10 ед. + 2,5 мг |
Поддерживающая доза | Окситоцин + Энзапрост в\в | 10 ед. + 5 мг |
Одномоментно | Энзапрост в шейку матки | 5 мг |
8) При кровопотере более 400 мл под наркозом производится ручное обследование матки, бимануальная компрессия матки. Методика ручного обследования – левой рукой раздвигают половые губы, правую руку сложенную в виде конуса вводят во влагалище, а затем в полость матки.
Левую руку помещают на переднюю брюшную стенку с наружи. Правой рукой расположенной в матке проводят контроль стенок, плацентарной площадки, маточных углов. При обнаружении долек обрывков плаценты, оболочек их удаляют рукой.
9) При продолжающемся кровотечении производят клеммирование маточных артерий по Бакшееву, Генкелю.
— Наложение зажимов по Бакшееву — шейку матки обнажают зеркалами, на ее боковые стороны накладывают по 3—4 абортцанга. При этом одну ветвь зажима располагают на внутренней поверхности шейки, вторую — на наружной. Потягивая рукоятки зажимов, матку смещают вниз.
— Зажимы по Генкелю – Ввести во влагалище зеркала, пулевыми щипцами низвести шейку. С обеих сторон через боковые своды на основания широких связок накладывают крепкие щипцы Мюзе перпендикулярно к уже наложенным на шейку матки щипцам таким образом, чтобы крючки захватывали и мускулатуру матки.
10) В качестве промежуточного метода при подготовке к операции можно провести внутриматочную баллонную тампонаду.
Методика применения внутриматочного гемостатического баллона:
Сначала собирают систему, затем в систему наливают небольшое количество 0,9% раствора натрия хлорида. Нажатием на баллон из системы удаляют воздух. Обнажив шейку матки в зеркалах, под контролем зрения баллон вводят в полость матки, систему заполняют 0,9% раствором натрия хлорида в объёме 200-400 мл. Для обеспечения давления в баллоне резервуар располагают выше уровня баллона. По уровню жидкости в системе можно судить о сокращении матки. Некоторые модели имеют двухканальный зонд (один используют для заполнения баллона, другой — для оттока крови из полости матки). При одноканальном зонде после введения баллона целесообразно провести УЗИ и убедиться, что в полости матки не скапливается кровь. При отсутствии кровотечения баллон может быть оставлен в полости матки на несколько часов. Чаще всего в течение 30 мин тонус матки восстанавливается (жидкость в резервуаре поднимается). Чтобы не препятствовать сокращению матки, резервуар необходимо постепенно опустить на уровень баллона, после чего он может быть извлечён из полости матки.
11) При продолжающемся кровотечении объёмом 1000 мл и более, выраженной реакции женщины на меньшую кровопотерю необходимо оперативное лечение – лапаротомия.
12) Накладывают гемостатические компрессионные швы на матку (Б-Линча, Перейра).
Методика B-Lynch – после лапаротомии производят поперечный разрез в нижнем маточном сегменте и дополнительно осуществляя контрольное исследование полости матки. Затем на 3 см ниже разреза и латерального края матки в нижнем сегменте производят вкол в полость матки с выколом на 3 см выше края разреза и на 4 см медиальнее ребра матки. Далее шовную нить (монокрил или другой рассасывающийся шовный материал) перекидывают над дном матки. На задней стенке на уровне крестцовых связок производят вкол и выкол в поперечном направлении. Затем нить возвращают над дном матки обратно на переднюю стенку; вкол на передней стенке делают на 3 см выше, а выкол — на 3 см ниже поперечного разреза. Затем нити натягивают, завязывают узел и ушивают разрез в нижнем маточном сегменте. Эффект от наложения шва продолжается 24-48 ч.
13) При перерастяжении нижнего сегмента накладывают стягивающие компрессионные швы.
14) При наличии возможности производится перевязка внутренних подвздошных артерий или эмболизация маточных артерий.
15) При неэффективности предыдущих этапов производится гистерэктомия.
Принципы адекватной инфузионно-трансфузионной терапии (ИТТ):
ИТТ проводится одновременно с остановкой кровотечения. Состав ее зависит от величины кровопотери.
Кровопотеря (мл) | до 1000 | 1000-1500 | 1500-2100 | 2100 и более |
Кровопотеря % ОЦК | до 15 | 15-25 | 25-35 | 35 и более |
Кровопотеря % массы тела | до 1,5 | 1,5-2,5 | 2,5-3,5 | 3,5 и более |
Кристаллоиды (мл) | x3 к кровопотере | 2000 | 2000 | 2000 |
Коллоиды 6% ГЭК 130/0,4 или 4% МЖ (мл) | 500-1000 | 1000-1500 | 2000 | |
Свежезамороженная плазма (мл/кг) | 12-15 | 20-30 | 20-30 | |
Эритроцитарная масса (мл) | 250-500 и более Hb <60-70 г/л | |||
алгоритм действий доврачебного оказания помощи при ЖКК
Желудочно-кишечные кровотечения (ЖКК) – это острые осложнения целого ряда заболеваний, синдромов, патологий, представляющие собой попадание крови в просвет ЖКТ. Практические всегда, они требуют проведения первичной неотложной помощи, а также как можно более оперативной транспортировки больного в стационар, специализирующийся на терапии и хирургии органов желудочно-кишечного тракта.
Каковы типичные причины ЖКК? Как вовремя выявить желудочно-кишечное кровотечение? Какие мероприятия включает в себя первая помощь при желудочно кишечном кровотечении в отношении пострадавшего? Об этом и многом другом вы прочитаете в нашей статье.
Возможные причины кровотечения
ЖКК часто путают с классическим полостным кровотечением из-за того, что источником патологии являются органы желудочно-кишечного тракта. Однако в этом случае, кровь попадает в брюшную полость, подавляющее большинство ситуаций связано с разрывом кишечника, травмами живота и проникающими ранениями в указанную локализацию, тогда как желудочное кровотечение преимущественно вызвано осложнениями заболеваний.
Наиболее известные причины желудочно-кишечных кровотечений:
- Гастриты эрозивного либо геморрагического типа;
- Дуодениты, в том числе язвенной формы;
- Варикозные расширения вен желудка и пищевода на фоне системной гипертензии портального типа;
- Эзофагиты;
- Синдром Мэллори-Вейса;
- Опухоли желудка, кишечника и пищевода, преимущественно злокачественного вида;
- Геморрои в запущенной стадии;
- Колиты инфекционного типа;
- Аортокишечные свищи;
- Гельминтозы;
- Инородные предметы в ЖКТ;
- Широкий спектр общих проблем с тонкой и толстой кишкой, от ангиодисплазии и полипов до туберкулёза и хронических воспалительных процессов;
- Редкие патологии – опухоли ДПК-структуры, множественные телеангиэктазии и мальформации сосудов, ДВС-синдром лекарственно-токсической природы, эзофагеальный тип язвы ротовой полости, Миккелеевы дивертикулы, болезнь Крона;
- Прочие заболевания, патологии, синдромы, косвенно влияющие на работу ЖКТ.
Как определить ЖКК?
Поскольку ЖКК не является отдельной болезнью, а выступает следствием ряда других патологий, проявления его неспецифичны и варьируются в весьма широких пределах.
Потенциальные симптомы ЖКК:
- Появление тошноты и рвоты с кровяными сгустками, цвета кофейной гущи;
- Общую слабость организма, от легкого недомогания до головокружений, обморока и даже комы;
- Резкие скачки пульса, чаще всего от слабого до учащенного;
- Общую интоксикацию, включающую в себя холодный пот, бледность кожных покровов, губ, конечностей;
- Снижение артериального давления, прогрессирующее в прямой зависимости от текущей кровопотери;
- Ненормальный стул с примесями крови, чаще всего дегтеобразной консистенции.
Помимо указанных проявлений, пациент также страдает от симптомов основного заболевания, вызвавшего желудочно-кишечное кровотечение.
Первая помощь при желудочном кровотечении
Проявление признаков желудочного кровотечения является основанием для вызова скорой и оказания первой помощи – пациент должен быть доставлен в стационар или отделение, специализирующееся на заболеваниях и острых состояниях при патологиях желудочно-кишечного тракта.
До приезда бригады медиков необходимо оказать человеку первую посильную помощь.
Первая неотложная помощь при желудочном кровотечении имеет свой алгоритм действий:
- Обеспечьте больному полный покой, уложив его в горизонтальное положение не спину и слегка приподняв ноги – под них можно подложить валик;
- До любых диагностических мероприятий не давайте человеку еду и питье – стимуляция работы ЖКТ в данной ситуации может привести к ухудшению состояния и появлению дополнительных осложнений;
- После выявления предполагаемой локализации ЖКК, приложите туда лед либо холодный предмет для сужения сосудов и недопущения слишком быстрого развития воспалительно-отечного процесса. Процедура занимает 20 минут с 3-х минутными перерывами, при необходимости (до приезда скорой помощи) её можно повторить, спустя 30-40 минут после первого мероприятия;
- Если человек находится в сознании, то предложите ему употребить несколько таблеток Дицинона. Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
- При обмороке у больного, попробуйте привести его в чувство, дав понюхать нашатырный спирт. Если человек не реагирует – скорее всего, он находится в коматозном состоянии и требует постоянного мониторинга жизненных показателей пульса и дыхания. В случае отсутствия последних – переходите к непрямому массажу сердца и искусственному дыханию, поддерживая жизнеспособность больного до приезда бригады медиков;
- После прибытия скорой помощи помогите уложить больного на носилки, зафиксировав положение тела лицом вверх, после чего тот будет доставлен в больницу.
4 825 0
Аппендицит Первые признаки аппендицита у мужчин и неотложная помощь4 434 0
Симптомы Боль в животе — как определить болезнь1 133 0
Особенности оказания помощи детям
Основой особенностью ЖКК у детей и подростков, является специфическая этиология кровотечения ЖКТ, которое обычно вызывается патологиями в развитии органов – язвенные процессы диагностируются лишь у каждого десятого ребенка. Также, частая причина желудочного кровотечения в возрасте от 3 до 10 лет – это клиническое осложнение портальной гипертензии.
Больному ребенку с подозрением на ЖКК необходимо срочно вызвать бригаду медиков, сообщив по телефону о возможном наличии желудочно-кишечного кровотечения.
Основа неотложной помощи при желудочно-кишечном кровотечении у детей до приезда врачебных специалистов – лед и покой, мониторинг жизненных показателей и запрет на употребление воды с пищей. В экстренных случаях и ярко выраженной симптоматике ЖКК необходимо ввести ребенку глюконат кальция (10-ти процентный раствор) и 2 кубика Викасола внутривенно. В качестве дополнения – 2 таблетки Дицинона в сухом виде без употребления воды, а также сделать внутривенную капельницу на основе аминокапроновой кислоты (или аналогичного системного гемостатика, если есть такая возможность) в охлажденном виде.
Лечение ЖКК в условиях стационара
Больной на машине скорой помощи поступает в стационар или отделение, специализирующееся на заболеваниях и острых состояниях при патологиях желудочно-кишечного тракта, после чего ему назначается немедленная диагностика, включающая себя помимо дифференциального диагноза, сбора анамнеза и клинического осмотра, также сдачу анализов (кровь, кал), ректальный осмотр, эндоскопическое, рентгенологическое обследование, спиральную контрастную КТ и прочие мероприятии по необходимости.
На основании данных, полученных в результате диагностики, ставится диагноз и прописывается терапевтическая схема с учетом локализации, стадии и тяжести течения ЖКК, индивидуальных особенностей организма пациента.
При остром желудочном кровотечении больной сразу помещается в реанимационный блок, где ему проводится катеризация периферической, подключичной вены и мочевого пузыря с соответствующими целями нормализации циркуляции крови, мониторинга венозного давления и контроля процесса диуреза. Далее, следует параллельное зондирование и промывание желудка для удаления скопившейся крови и продуктов распада, аналогичная процедура осуществляется и для кишечника.
В случае легкой или средней стадии ЖКК рационально использовать консервативную терапию.
Методы консервативного лечения:
- Кровоостанавливающий гемостаз, используя внутривенное введение Октреотида, Тромбина или Этамзилата. Дополнительно назначается капельница с аминокапроновой кислотой;
- Классическая инфузионная терапия, направленная на восполнение нормального объема циркулирующей крови – применяются реологические смеси (Гемодез, Альбумин), плазмозамещающие растворы либо же прямая донорская кровь в зависимости от тяжести ЖКК;
- В качестве дополнения – коррекционная диета, а также приём витаминно-минеральных комплексов.
При 3 и 4 степени тяжести желудочно-кишечного кровотечения, осложнённого профузиями, прободениями язв и прочими патологиями, напрямую угрожающими жизни пациента, принимается решение о проведении аппаратных и хирургических мероприятий.
Виды аппаратных и хирургических мероприятий:
- Механическое и химическое воздействие эндоскопом на пораженный участок;
- Стволовая ваготомия с резекцией;
- Гастротомия с параллельным иссечением язвы;
- Тампонада зондом Блейкмора;
- Ушивание слизистых оболочек;
- Прочие хирургические действия по жизненным и объективным показателям.
Экстренная остановка кровотечения — Википедия
Экстренная остановка кровотечения описывает действия, которые контролируют кровотечение у пациента, который получил травму или у которого есть заболевание, которое вызвало кровотечение. Многие методы борьбы с кровотечением преподаются как часть первой помощи во всем мире [1], хотя некоторые более продвинутые методы, такие как жгуты, часто преподаются как предназначенные для использования медицинскими работниками или как последнее средство для снижения связанных рисков. , например, потенциальная потеря конечностей.[2] Для эффективного управления кровотечением важно уметь легко определять типы ран и типы кровотечений.
Процедуры быстрого ограничения опасных уровней кровотечения
Виды ран
Раны обычно описываются разными способами. Описания могут включать размер (длину) и толщину раны; отчетливо видимые характеристики раны, такие как форма, открытая или закрытая; и происхождение, острое или хроническое [3] Наиболее распространенные описания ран следующие:
- Вырез: Прямые края к краям раны, как если бы порезано ножом.Они могут различаться по размеру и могут быть вызваны различными предметами, включая скальпель, нож, любой кусок прямого, острого металла или кусок стекла. Ткань редко отсутствует в месте раны, и края раны можно легко сопоставить с одной стороны раны на другую для закрытия. [4]
- Разрыв: Зубчатые края на краях раны, больше напоминающие разрыв, чем срез. Направление раны скорее случайное, чем прямое, и у нее может быть несколько ветвей.[5] Чаще всего возникает из-за предмета со сломанным или зазубренным краем, например, осколка стекла или металла, но также может быть вызвано ударом тупым предметом по ткани с костью непосредственно за ним.
- Прокол: Острый предмет проникает в ткань и движется внутрь, но не перемещается в боковом направлении ни в каком направлении от точки входа. [6] Такие раны могут вводить в заблуждение, так как при поверхностном осмотре они могут показаться довольно маленькими, но заходить довольно глубоко в тело, даже повреждая нервы, кровеносные сосуды или внутренние органы.Они могут вызвать сильное внутреннее кровотечение или вторичные травмы, такие как коллапс легкого, что не всегда очевидно при первичной оценке. Иногда предмет, вызвавший травму, остается в ране как пронзенный предмет. Колото-резаная рана от ножа или другого острого предмета или пулевое ранение являются примерами травм этого типа. Медицинские работники обычно называют этот тип ран проникающей травмой.
- Истирание: Царапины или царапины. Как правило, довольно поверхностно и затрагивает только поверхностные слои эпидермиса.[7] Никакие внутренние органы, нервы или кровеносные сосуды, кроме капилляров, не поражаются. Это может быть результатом падения или скольжения (трения) о неровные поверхности. Примером такого типа ран является дорожная сыпь , которую часто получают падающие мотоциклисты.
- Ушиб: Простой синяк. При этом типе травм капилляры эпидермиса и дермы повреждаются, не повреждая кожу. [8] Из этих сосудов кровь сочится в промежутки между c
Когда это срочно?
Незначительное кровотечение после тонзиллэктомии (удаления миндалин) может не вызывать беспокойства, но в некоторых случаях кровотечение может указывать на неотложную медицинскую помощь.
Если вам или вашему ребенку недавно была сделана тонзиллэктомия, важно понимать, когда кровотечение означает, что вам следует позвонить своему врачу, а когда — обратиться в скорую помощь.
Скорее всего, у вас начнется небольшое кровотечение сразу после операции или примерно через неделю, когда отпадут струпья после операции.Однако кровотечение может возникнуть в любой момент в процессе восстановления.
По этой причине в течение первых двух недель после операции ни вам, ни вашему ребенку не следует уезжать из города или куда-либо, куда вы не можете быстро добраться до врача.
По данным Mayo Clinic, после тонзиллэктомии часто можно увидеть небольшие пятна крови из носа или в слюне, но ярко-красная кровь вызывает беспокойство. Это может указывать на серьезное осложнение, известное как кровотечение после тонзиллэктомии.
Кровоизлияние бывает редко, примерно в 3 раза.5 процентов операций, и чаще встречается у взрослых, чем у детей.
Первичное кровотечение после тонзиллэктомии
Кровоизлияние — это еще одно слово для обозначения значительного кровотечения. Если кровотечение происходит в течение 24 часов после тонзиллэктомии, оно называется первичным пост-тонзиллэктомическим кровотечением.
Есть пять основных артерий, которые снабжают кровью миндалины. Если ткани, окружающие миндалины, не сжимаются и не образуют струп, эти артерии могут продолжать кровоточить. В редких случаях кровотечение может быть смертельным.
Признаки первичного кровотечения сразу после тонзиллэктомии включают:
- кровотечение изо рта или носа
- частое глотание
- рвота ярко-красной или темно-коричневой кровью
Вторичное кровотечение после тонзиллэктомии
Между 5 и 10 днями после тонзиллэктомия, струпья начнут отпадать. Это совершенно нормальный процесс, который может вызвать небольшое кровотечение. Кровотечение из струпьев является разновидностью вторичного кровотечения после тонзиллэктомии, поскольку оно возникает более чем через 24 часа после операции.
Вы должны ожидать увидеть пятнышки засохшей крови в слюне, когда струпья отпадут. Кровотечение также может произойти, если струпья отпадут слишком быстро. Скорее всего, струпья отпадут раньше, если вы обезвожены.
Если у вас кровотечение изо рта раньше, чем через пять дней после операции, немедленно обратитесь к врачу.
Небольшое количество темной крови или засохшей крови в слюне или рвоте не может быть поводом для беспокойства. Продолжайте пить жидкость и отдыхать.
С другой стороны, появление свежей ярко-красной крови в первые дни после тонзиллэктомии вызывает беспокойство.Если у вас идет кровь изо рта или носа, но кровотечение не прекращается, сохраняйте спокойствие. Осторожно прополощите рот холодной водой и держите голову приподнятой.
Если кровотечение продолжается, немедленно обратитесь за медицинской помощью.
Если у вашего ребенка быстрое кровотечение из горла, переверните ребенка на бок, чтобы убедиться, что кровотечение не затрудняет дыхание, а затем позвоните 911.
После операции обратитесь к врачу, если вы: повторно испытывает следующее:
- ярко-красная кровь из носа или рта
- рвота ярко-красной кровью
- лихорадка выше 102 ° F
- невозможность есть или пить что-либо более 24 часов
Взрослые
Согласно Согласно исследованию 2013 года, взрослые имеют более высокий шанс испытать кровотечение и боль после тонзиллэктомии, чем дети.В исследовании конкретно рассматривалась процедура тонзиллэктомии термической сваркой.
Позвоните 911 или обратитесь в скорую помощь, если у вас:
- сильная рвота или рвота сгустками крови
- внезапное усиление кровотечения
- непрерывное кровотечение
- проблемы с дыханием
Дети
Если ваш у ребенка появляется сыпь или диарея, обратитесь к врачу. Если вы видите сгустки крови, более чем несколько полос ярко-красной крови в рвоте или слюне, или ваш ребенок рвет кровью, позвоните в службу 911 или немедленно обратитесь в скорую помощь.
Другие причины для посещения отделения неотложной помощи детям включают:
- неспособность удерживать жидкость в течение нескольких часов
- проблемы с дыханием
Большинство людей восстанавливаются после тонзиллэктомии без проблем; однако есть несколько осложнений, на которые следует обратить внимание. Большинство осложнений требуют обращения к врачу или в отделение неотложной помощи.
Лихорадка
Субфебрильная температура до 101 ° F является обычным явлением в течение первых трех дней после операции. Температура, превышающая 102 ° F, может быть признаком инфекции.Если температура поднялась до такой степени, позвоните своему врачу или лечащему врачу вашего ребенка.
Инфекция
Как и при большинстве операций, тонзиллэктомия сопряжена с риском инфицирования. Ваш врач может назначить послеоперационные антибиотики для предотвращения инфекций.
Боль
У всех после тонзиллэктомии возникают боли в горле и ушах. Боль может усилиться через три или четыре дня после операции и уменьшиться через несколько дней.
Тошнота и рвота
Вы можете почувствовать тошноту и рвоту в течение первых 24 часов после операции из-за анестезии.Вы можете увидеть небольшое количество крови в рвоте. Тошнота и рвота обычно проходят после того, как прекратится действие анестезии.
Рвота может вызвать обезвоживание. Если у вашего ребенка появляются признаки обезвоживания, обратитесь к врачу.
Признаки обезвоживания у младенца или маленького ребенка включают:
- темная моча
- отсутствие мочи более восьми часов
- плач без слез
- сухие потрескавшиеся губы
Затрудненное дыхание
Отек в горле может сделать дыхание немного неудобным.Однако, если дыхание становится затрудненным, вам следует позвонить своему врачу.
Вы можете ожидать, что во время выздоровления произойдет следующее:
Дни 1-2
Вы, вероятно, будете очень уставшими и слабыми. Ваше горло будет болезненным и опухшим. Отдых в это время обязателен.
Вы можете принимать ацетаминофен (тайленол), чтобы уменьшить боль или незначительную температуру. Не принимайте аспирин или какие-либо нестероидные противовоспалительные (НПВП) препараты, такие как ибупрофен (мотрин, адвил), так как это может увеличить риск кровотечения.
Обязательно пейте много жидкости и избегайте твердой пищи. Холодные продукты, такие как фруктовое мороженое и мороженое, могут быть очень успокаивающими. Если врач прописал антибиотики, принимайте их в соответствии с указаниями.
3–5 дней
Боль в горле может усилиться между 3 и 5 днями. Вы должны продолжать отдыхать, пить много жидкости и придерживаться диеты из мягких продуктов. Пакет со льдом, помещенный на шею (ледяной воротник), может помочь от боли.
Вы должны продолжать принимать антибиотики в соответствии с предписаниями врача до тех пор, пока рецепт не будет закончен.
Дни 6–10
По мере созревания и отпадения струпов у вас может появиться небольшое кровотечение. Крошечные красные пятна крови в слюне считаются нормальным явлением. Со временем ваша боль должна уменьшиться.
Дней 10+
Вы снова начнете чувствовать себя нормально, хотя у вас может появиться небольшая боль в горле, которая постепенно проходит. Вы можете вернуться в школу или на работу, когда снова начнете есть и пить.
Как и при любой операции, время восстановления может значительно варьироваться от человека к человеку.
Дети
Дети могут выздоравливать быстрее взрослых. Некоторые дети могут вернуться в школу в течение десяти дней, а другим может потребоваться до 14 дней, прежде чем они будут готовы.
Взрослые
Большинство взрослых полностью выздоравливают в течение двух недель после тонзиллэктомии. Однако взрослые могут иметь более высокий риск возникновения осложнений по сравнению с детьми. Взрослые также могут испытывать более сильную боль в процессе восстановления, что может привести к более длительному восстановлению.
Обычно после тонзиллэктомии появляются пятна темной крови в слюне или несколько полосок крови в рвоте.Небольшое кровотечение также может произойти примерно через неделю после операции, когда струпья созреют и отпадут. Это не повод для беспокойства.
Вам следует вызвать врача, если кровотечение ярко-красное, более сильное, не прекращается или если у вас также высокая температура или сильная рвота. Питье большого количества жидкости в первые несколько дней после операции — лучшее, что вы можете сделать, чтобы облегчить боль и предотвратить кровотечение.
.Кровотечение из уха: причины, лечение и многое другое
Существует несколько возможных причин кровотечения из уха. Некоторые из них могут вызывать беспокойство. Обратитесь к врачу, если у вас появится кровотечение из уха. Они могут помочь вам понять, что происходит и почему.
Когда вы встретитесь со своим врачом, он попытается определить, что могло вызвать кровотечение. Они также спросят вас о других симптомах и попытаются определить любые другие признаки, которые у вас могут быть.
Продолжайте читать, чтобы понять наиболее частые причины кровотечения в ушах.
Кровотечение из уха может вызвать несколько состояний или травм. У каждого из них есть уникальные симптомы, которые могут помочь вашему врачу диагностировать основную причину.
Разрыв или разрыв барабанной перепонки
Разрыв или прокол барабанной перепонки также может вызывать такие симптомы, как:
- боль или дискомфорт в ухе
- потеря слуха
- звон в ухе
- ощущение вращения, известное как головокружение
- тошнота или рвота, вызванные головокружением
Некоторые люди прокалывают барабанную перепонку и не осознают этого, пока не почувствуют дополнительные симптомы.
Инфекция уха
Инфекция в среднем ухе также может привести к:
- Давлению или боли в ухе
- лихорадке
- Проблемы с равновесием
- трудности со сном
Баротравма
Могут возникнуть резкие резкие перепады высоты. баротравма уха. Это может привести к ушному кровотечению из-за разрыва барабанной перепонки, а также к:
- боли в ушах и давлению
- головокружению
- звону в ушах
Полет на самолете или подводное плавание с аквалангом может увеличить риск возникновения этой причины. кровотечение из уха.
Подробнее: 3 способа остановить звон в ушах после концерта »
Посторонний предмет в слуховом проходе
Потеря или нажатие на предмет в ушном канале может вызвать прокол барабанной перепонки. Это может привести к кровотечению из уха и другим симптомам, например:
Продолжайте читать: Симптомы и лечение инородных тел в теле »
Рак слухового прохода
Этот редкий вид рака может вызывать другие симптомы, в том числе:
- боль или давление в ухе
- головные боли
- лицевая боль или онемение
- нечеткость или изменение зрения
травма головы
Удар, падение или несчастный случай могут вызвать травму головы, которая может привести к кровотечению из ухо.Это может быть признаком кровоизлияния в мозг, поэтому вам следует обратиться за неотложной медицинской помощью.
Подробнее: Признаки сотрясения мозга у детей »
Кровотечение из уха всегда является поводом для обращения за медицинской помощью к врачу. Некоторые причины кровотечения из ушей могут быть опасными. Позвоните врачу или в клинику скорой помощи, когда впервые заметите кровотечение. Это особенно важно, если из ушей течет кровь и вы недавно перенесли травму головы.
Другие причины кровотечения из уха, например ушная инфекция, менее серьезны.Однако отказ от лечения инфекции или любой другой причины может привести к осложнениям или дополнительным проблемам. Запишитесь на прием к врачу независимо от того, в чем вы подозреваете причину.
Кровотечение из ушей обычно не приводит к осложнениям, но основные причины кровотечения могут привести к долгосрочным проблемам.
Например, можно заразиться разрывом барабанной перепонки. Барабанная перепонка — это естественный барьер между средним ухом и микробами, водой и другими объектами.Без барабанной перепонки, защищающей внутреннюю часть уха, может развиться инфекция.
Тяжелая инфекция уха может заразить очень хрупкие кости уха. Это может привести к необратимой потере слуха, если инфекция не лечится должным образом.
Общие осложнения других причин кровотечения из уха включают:
- изменения восприятия речи
- постоянная потеря слуха
- постоянный звон в ухе
- постоянные когнитивные проблемы
- частые головные боли
- частые головокружения
- проблемы с равновесием
Подробнее: Что вам нужно знать о хронических ушных инфекциях »
Когда вы посетите своего врача после того, как заметите кровотечение из уха, он сначала проведет физический осмотр и осмотрит ваши уши, шею, голову и горло.Они попросят предоставить полную историю болезни и подробную информацию о том, когда началось кровотечение и что могло к нему привести.
Если вы недавно упали или попали в аварию, ваш врач может быть уверен, что кровотечение возникло в результате травмы. Ваш врач может назначить визуализацию или лабораторные тесты, чтобы подтвердить диагноз или проверить наличие дополнительных повреждений.
В тяжелых случаях это считается чрезвычайной ситуацией. Ваш врач может отправить вас в больницу или учреждение неотложной помощи для дальнейших анализов, где медицинские работники могут внимательно следить за вами на предмет изменений в сознании.
Если причина кровотечения не выяснена, врач может провести более тщательный медицинский осмотр. Ваш врач может использовать отоскоп, чтобы заглянуть внутрь вашего уха и найти возможные повреждения, мусор или другую причину. Если этот тест не дает ничего очевидного, могут быть полезны дополнительные визуализационные тесты, такие как рентген или компьютерная томография. Лабораторные тесты также могут быть выполнены для оценки инфекции.
Продолжайте читать: Чего ожидать от осмотра уха »
После того, как ваш врач определит, что вызывает кровотечение из уха, вы двое можете вместе найти подходящее для вас лечение.Лечение кровотечения из уха направлено на устранение основной причины. Когда причина будет устранена, кровотечение остановится. Эти методы лечения включают:
- Антибиотики: Антибиотики могут лечить и устранять некоторые инфекции. Однако не все ушные инфекции поддаются лечению антибиотиками. Вирусные инфекции не поддаются лечению антибиотиками.
- Бдительное ожидание: Многие из основных причин кровотечения в ушах со временем исчезнут сами собой. Это наиболее распространенное лечение как разрыва барабанной перепонки, так и сотрясения мозга или других наблюдаемых травм головы.В течение нескольких дней и часов после начала кровотечения врач попросит вас сообщить о любых изменениях. Может потребоваться дополнительное лечение.
- Обезболивающие: Обезболивающие, отпускаемые без рецепта, могут облегчить дискомфорт и раздражающие болевые ощущения от инфекций уха, повреждений или проблем с давлением.
- Теплые компрессы: Смочите тряпку горячей или теплой водой. Положите ткань на больное ухо. Тепло от теплого компресса мягко облегчит боль и дискомфорт.
- Защитите свои уши: Пока ваш врач не предоставит вам все необходимое, используйте ушные крышки или заглушки, чтобы вода и мусор не попали в ваши уши.
Wikizero — Экстренная остановка кровотечения
Процедуры быстрого ограничения опасных уровней кровотечения
Экстренная остановка кровотечения описывает действия, которые контролируют кровотечение у пациента, который получил травму или у которого имеется заболевание, вызвавшее кровотечение. Многие методы борьбы с кровотечением преподаются как часть первой помощи во всем мире, [1] , хотя некоторые более продвинутые методы, такие как жгуты, часто преподаются как предназначенные для использования медицинскими работниками или как последнее средство для смягчения последствий. сопутствующие риски, такие как потенциальная потеря конечностей. [2] Для эффективного управления кровотечением важно уметь быстро определять типы ран и типы кровотечений.
Типы ран [править]
Раны обычно описываются различными способами. Описания могут включать размер (длину) и толщину раны; отчетливо видимые характеристики раны, такие как форма, открытая или закрытая; и происхождение, острое или хроническое. [3] Наиболее частыми описателями ран являются следующие:
- Разрез: Прямые края к краям раны, как если бы они были разрезаны ножом.Они могут различаться по размеру и могут быть вызваны различными предметами, включая скальпель, нож, любой кусок прямого, острого металла или кусок стекла. Ткань редко отсутствует на участке раны, и края раны можно легко сопоставить от одной стороны раны к другой с целью закрытия. [4]
- Разрыв: Неровные края краев раны, больше напоминающие разрыв, чем срез. Направление раны скорее случайное, чем прямое, и у нее может быть несколько ветвей. [5] Чаще всего вызвано предметом со сломанным или зазубренным краем, например осколком битого стекла или металла, но также может быть вызвано ударом тупым предметом по ткани с костью непосредственно за ним.
- Прокол: Острый предмет проникает в ткань и движется внутрь, но не перемещается в боковом направлении ни в каком направлении от точки входа. [6] Такие раны могут вводить в заблуждение, так как при поверхностном осмотре они могут показаться довольно маленькими, но заходить довольно глубоко в тело, даже повреждая нервы, кровеносные сосуды или внутренние органы.Они могут вызвать сильное внутреннее кровотечение или вторичные травмы, такие как коллапс легкого, что не всегда очевидно при первичной оценке. Иногда предмет, вызвавший травму, остается в ране как пронзенный предмет. Колото-резаная рана от ножа или другого острого предмета или пулевое ранение являются примерами травм этого типа. Медицинские работники обычно называют этот тип ран проникающей травмой.
- Истирание: Царапины или царапины. Как правило, довольно поверхностно и затрагивает только поверхностные слои эпидермиса. [7] Никакие внутренние органы, нервы или кровеносные сосуды, кроме капилляров, не поражаются. Это может быть результатом падения или скольжения (трения) о неровные поверхности. Дорожная сыпь , которая часто встречается у падающих мотоциклистов, является примером такого типа ран.
- Ушиб: Простой синяк. При этом типе травмы капилляры эпидермиса и дермы повреждаются, не повреждая кожу. [8] Кровь сочится из этих сосудов в промежутки между клетками или интерстициальное пространство, вызывая отек и обесцвечивание.Кровопотеря обычно ограничена и не имеет серьезных последствий. Однако он может служить указателем, указывающим на более серьезные травмы.
- Отрыв: Рваная рана на всю толщину, часто полукруглой формы. Это создает лоскут , который при поднятии открывает для просмотра более глубокие ткани или выдавливает их из самой раны. [9] Авульсии часто возникают в результате механических повреждений пальцев (иногда называемых отслаиванием) или, что более серьезно, могут повлиять на орбиту глаза или брюшную полость, обнажая внутренние внутренние органы.Отрывы трудно поддаются лечению, и никакие отрывы никогда не следует рассматривать как незначительную травму.
- Ампутация: Подобна авульсии, но отличается от нее. В то время как отрыв характеризуется удалением «лоскута» кожи, ампутация характеризуется полной потерей конечности. Это может произойти в любой точке конечности и обычно сопровождается значительным артериальным кровотечением. Однако какой бы серьезной ни была эта травма, ампутированную конечность, которую охлаждают и транспортируют в больницу, иногда можно восстановить хирургическим путем.
- Типы ран
-

-

Ссадина на ладони
-

Пораженные кровеносные сосуды [править]
Наружное кровотечение обычно описывается с точки зрения происхождения кровотока по типу судна. Основные категории внешнего кровотечения:
- Артериальное кровотечение: Как следует из названия, кровоток, возникающий в артерии.При этом типе кровотечения кровь обычно бывает ярко-красного или желтоватого цвета из-за высокой степени насыщения кислородом. Кровь обычно выходит из раны струйками, а не постоянным потоком; кровь брызжет в такт сердцебиению. Кровопотеря может быть обильной и происходить очень быстро. [10]
- Венозное кровотечение: Кровь течет из поврежденной вены. В результате он имеет черноватый цвет (из-за нехватки кислорода, который он переносит) и течет стабильно.Тем не менее следует соблюдать осторожность: хотя кровопотеря может быть не артериальной, она все же может быть довольно значительной и может происходить с удивительной скоростью без вмешательства. [11]
- Капиллярное кровотечение: Капиллярное кровотечение обычно возникает при поверхностных ранах, таких как ссадины. Цвет крови может несколько различаться (дистальная часть кровообращения при смешении оксигенированной и неоксигенированной крови) и обычно сочится в небольших количествах, а не течет или брызжет. [12]
Наружная обработка раны [править]
Тип раны (разрез, разрыв, прокол и т. Д.)) оказывает большое влияние на способ лечения раны, равно как и пораженная область тела и присутствие в ране посторонних предметов. Ключевые принципы лечения ран: [13]
Elevation [править]
Elevation обычно рекомендовали для контроля кровотечения. Некоторые протоколы продолжают включать его, но недавние исследования не смогли найти никаких доказательств его эффективности, и в 2006 году он был удален из руководства PHTLS. [14]
Прямое давление [править]
Оказание давления на сужения раны кровеносные сосуды вручную, помогая остановить кровоток.При приложении давления тип и направление раны могут иметь влияние, например, продольный разрез на руке может быть открыт, сжимая руку в кулак, в то время как разрез на руке будет закрыт сжатием кулака. , Пациент может оказывать давление непосредственно на собственную рану, если позволяет уровень его сознания. В идеале между устройством подачи давления и раной следует использовать барьер, такой как стерильная марля с низким уровнем прилипания, чтобы снизить вероятность инфицирования и помочь ране зашить.Третьим лицам, оказывающим помощь пациенту, всегда рекомендуется использовать защитные латексные или нитриловые медицинские перчатки, чтобы снизить риск передачи инфекции или контаминации. Прямое давление можно использовать, если из раны выступают посторонние предметы; набивка применяется с каждой стороны объекта, чтобы протолкнуть и закрыть рану — объекты никогда не удаляются.
Точки давления [править]
 Точки артериального давления
Точки артериального давленияВ ситуациях, когда прямое давление и подъем либо невозможны, либо оказываются неэффективными, и существует риск обескровливания, некоторые протоколы тренировок рекомендуют использование точек давления для ограничения основных артерия, питающая точку кровотечения.Обычно это выполняется в месте, где можно обнаружить пульс, например, в бедренной артерии. [15] Выполнение сужения точки давления сопряжено со значительными рисками, включая некроз области ниже сужения, и большинство протоколов дают максимальное время для сужения (часто около 10 минут). Особенно высока опасность сужения сонной артерии на шее, так как мозг чувствителен к гипоксии, и повреждение мозга может произойти в течение нескольких минут после приложения давления.Давление на сонную артерию также может вызвать брадикардию, вызванную тонусом блуждающего нерва, что в конечном итоге может привести к остановке сердца. Другие опасности при использовании метода сужения включают рабдомиолиз, который представляет собой накопление токсинов ниже точки давления, которые, если они попадают обратно в основной кровоток, могут вызвать почечную недостаточность.
Носовое кровотечение [править]
- Носовое кровотечение, или кровотечение из носа, — это особый случай, когда почти все лица, оказывающие первую помощь, тренируют использование точек давления. Подходящей точкой здесь является мягкая мясистая часть носа, которая должна в достаточной степени сжимать капилляры, чтобы остановить кровотечение, хотя, очевидно, это не останавливает кровотечение из носоглотки или слезных протоков.
Жгут [править]
Другой метод достижения сужения питающей артерии — жгут — повязка, туго обвязанная вокруг конечности для ограничения кровотока. Жгуты обычно используются для вывода вен на поверхность для катетеризации, хотя их применение в неотложной медицине более ограничено. В большинстве стран использование жгута разрешено только профессионалам, таким как врачи и фельдшеры, поскольку это часто считается недосягаемым для оказания первой помощи, а те, кто действует добросовестно, — добросовестными самаритянами.Ключевым исключением является армия, где многие армии носят с собой жгут как часть личной аптечки.
Самодельные жгуты, помимо создания потенциальных проблем для текущего лечения пациента, обычно не обладают достаточной силой для адекватного сжатия артерий конечности. В результате они не только не могут остановить артериальное кровотечение, но и могут даже усилить кровотечение, нарушив венозный кровоток. [16]
Свертывающие агенты [править]
Некоторые протоколы требуют использования агентов, ускоряющих свертывание, которые можно наносить наружно в виде порошка или геля, либо предварительно вводить в повязку или в виде внутривенной инъекции.Это может быть особенно полезно в ситуациях, когда рана не свертывается, что может быть связано с внешними факторами, такими как размер раны, или медицинскими факторами, такими как гемофилия. [17]
Рекомбинантный фактор VIIa (rFVIIa), по состоянию на 2012 г., не подтвержден доказательствами для большинства случаев обширных кровотечений. [18] Его использование сопряжено со значительным риском артериального тромбоза, поэтому его следует использовать только в клинических испытаниях или у пациентов с дефицитом фактора VII. [18]
Обработка внутренних ран [править]
Внутренние раны (обычно в туловище) труднее лечить, чем внешние раны, хотя они часто имеют внешнюю причину. Основные опасности внутреннего кровотечения включают гиповолемический шок (ведущий к обескровливанию), вызывающий тампонаду сердца или гемоторакс легкого. Аневризма аорты — это особый случай, когда аорта, главный кровеносный сосуд тела, разрывается из-за врожденной слабости, хотя физическая нагрузка, повышенное кровяное давление или резкие движения могут вызвать внезапный катастрофический отказ. [19] Это одна из самых серьезных неотложных медицинских ситуаций, с которыми может столкнуться пациент, поскольку единственным способом лечения является быстрое хирургическое вмешательство.
В случае кровотечения, вызванного внешним источником (травма, проникающая рана), пациент обычно наклоняется к травмированной стороне, так что «хорошая» сторона может продолжать функционировать должным образом без вмешательства крови внутри тела. полости.
Лечение внутреннего кровотечения выходит за рамки простой первой помощи, и человек, оказывающий первую помощь, должен считать это потенциально опасным для жизни. «Внутреннее кровотечение: первая помощь (онлайн-руководство Merck)». Проверено 3 февраля 2009. .