Политравма > Клинические протоколы МЗ РК
 РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2018
Категории МКБ: Внутричерепная травма (S06), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей верхней(их) и нижней(их) конечностей (T03.4), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей верхней(их) конечности(ей) (T03.2), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей нижней(их) конечности(ей) (T03.3), Другие множественные травмы живота, нижней части спины и таза (S39.7), Другие сочетания вывихов, растяжений капсульно-связочного аппарата суставов и перенапряжений нескольких областей тела (T03.8), Другие сочетания открытых ран, захватывающих несколько областей тела (T01.8), Другие сочетания переломов, захватывающих несколько областей тела (T02.8), Другие сочетания поверхностных травм, захватывающих несколько областей тела (T00.8), Другие сочетания размозжений нескольких областей тела (T04.8), Другие уточненные травмы с вовлечением нескольких областей тела (T06.8), Множественная травма тазовых органов (S37.7), Множественные вывихи на уровне шеи (S13.3), Множественные открытые раны головы (S01.7), Множественные открытые раны живота, нижней части спины и таза (S31.7), Множественные открытые раны стенки грудной клетки (S21.7), Множественные открытые раны шеи (S11.7), Множественные переломы грудного отдела позвоночника (S22.1), Множественные переломы пояснично-крестцового отдела позвоночника и костей таза (S32.7), Множественные переломы ребер (S22.4), Множественные переломы черепа и лицевых костей (S02.7), Множественные переломы шейных позвонков (S12.7), Множественные поверхностные травмы головы (S00.7), Множественные поверхностные травмы грудной клетки (S20.7), Множественные поверхностные травмы живота, нижней части спины и таза (S30.7), Множественные поверхностные травмы шеи (S10.7), Множественные травмы головы (S09.7), Множественные травмы грудной клетки (S29.7), Множественные травмы органов грудной полости (S27.7), Множественные травмы шеи (S19.7), Открытые раны нескольких областей верхней(их) и нижней(их) конечности(ей) (T01.6), Открытые раны нескольких областей верхней(их) конечности(ей) (T01.2), Открытые раны нескольких областей нижней(их) конечности(ей) (T01.3), Перелом других уточненных шейных позвонков (S12.2), Переломы, захватывающие несколько областей верхней(их) и нижней(их) конечностей (T02.6), Переломы, захватывающие несколько областей обеих верхних конечностей (T02.4), Переломы, захватывающие несколько областей обеих нижних конечностей (T02.5), Переломы, захватывающие несколько областей одной верхней конечности (T02.2), Переломы, захватывающие несколько областей одной нижней конечности (T02.3), Размозжение нескольких областей верхней(их) и нижней(их) конечностей (T04.4), Размозжение нескольких областей верхней(их) конечности(ей) (T04.2), Размозжение нескольких областей нижней(их) конечности(ей) (T04.3), Травма других внутрибрюшных органов (S36.8), Травма желудка (S36.3), Травма матки (S37.6), Травма нескольких внутрибрюшных органов (S36.7), Травма нескольких кровеносных сосудов грудного отдела (S25.7), Травма нескольких кровеносных сосудов на уровне голени (S85.7), Травма нескольких кровеносных сосудов на уровне голеностопного сустава и стопы (S95.7), Травма нескольких кровеносных сосудов на уровне живота, нижней части спины и таза (S35.7), Травма нескольких кровеносных сосудов на уровне запястья и кисти (S65.7), Травма нескольких кровеносных сосудов на уровне плечевого пояса и плеча (S45.7), Травма нескольких кровеносных сосудов на уровне предплечья (S55.7), Травма нескольких кровеносных сосудов на уровне тазобедренного сустава и бедра (S75.7), Травма нескольких кровеносных сосудов на уровне шеи (S15.7), Травма нескольких мышц и сухожилий на уровне голени (S86.7), Травма нескольких мышц и сухожилий на уровне голеностопного сустава и стопы (S96.7), Травма нескольких мышц и сухожилий на уровне плечевого пояса и плеча (S46.7), Травма нескольких мышц и сухожилий на уровне предплечья (S56.7), Травма нескольких мышц и сухожилий на уровне тазобедренного сустава и бедра (S76.7), Травма нескольких мышц-разгибателей и сухожилий на уровне запястья и кисти (S66.7), Травма нескольких мышц-сгибателей и сухожилий на уровне запястья и кисти (S66.6), Травма нескольких нервов на уровне голени (S84.7), Травма нескольких нервов на уровне голеностопного сустава и стопы (S94.7), Травма нескольких нервов на уровне запястья и кисти (S64.7), Травма нескольких нервов на уровне плечевого пояса и плеча (S44.7), Травма нескольких нервов на уровне предплечья (S54.7), Травма нескольких нервов на уровне тазобедренного сустава и бедра (S74.7), Травма нескольких структур коленного сустава (S83.7), Травма ободочной кишки (S36.5), Травма органов брюшной полости (S36), Травма печени или желчного пузыря (S36.1), Травма поджелудочной железы (S36.2), Травма почки (S37.0), Травма селезенки (S36.0), Травма сердца (S26), Травма тонкого кишечника (S36.4), Травматические ампутации, захватывающие несколько областей тела (T05), Травмы кровеносных сосудов с вовлечением нескольких областей тела (T06.3), Травмы мышц и сухожилий с вовлечением нескольких областей тела (T06.4), Травмы нервов и спинного мозга с вовлечением нескольких других областей тела (T06.1), Травмы нервов с вовлечением нескольких областей тела (T06.2)
Разделы медицины: Травматология и ортопедия
что это такое, причины, симптомы, диагностика и лечение :: SYL.ru
Сегодня травматизм – одна из причин смертности людей в возрасте до сорока лет. Ежегодно травмы разной степени тяжести в результате ДТП, несчастных случаев на производстве и падений с высоты получают больше пяти миллионов человек. Увеличение количества множественных повреждений, что характеризуются высокой смертностью, приводит к необходимости усовершенствования оказания неотложной помощи медиков. В травматологии политравма (что это такое, мы будем рассматривать ниже) раньше считалась проблемой, возникающей, когда проводились обширные боевые действия, но в наши дни количество таких повреждений сильно возросло.
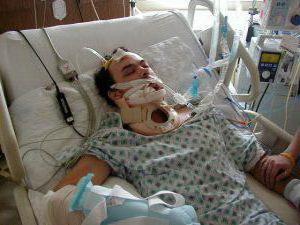
Описание
Политравма – понятие обобщающее, которое предполагает наличие у человека параллельно нескольких повреждений. В этом случае может наблюдаться как повреждение одной, так и нескольких систем. Например, костной ткани или черепа с внутренними органами. Это негативным образом сказывается на состоянии больного, поэтому требует незамедлительных лечебных мероприятий, поскольку риск появления травматического шока и смерти постоянно растет. Таким образом, политравма (что это такое, мы детально рассмотрим в данной статье) представляет собой множественные повреждения, которые по шкале ISS имеют семнадцать и больше баллов. Ее характерным признаком выступает несоответствие тяжести состояния и степени повреждения, поэтому происходит взаимное отягощение. Она является результатом травмы при автокатастрофах, падениях с большой высоты, боевых действий, а также различных природных и техногенных катастроф.
Этиология
Обычно политравмы рассматриваются в 15 % из всех случаев травмирования, в экстремальных ситуациях – до 40 %. При этом, рассматривая, что такое политравма при ДТП, нужно отметить, что это самый распространенный вид повреждений, на который приходится половина всех случаев. Представители сильного пола страдают чаще женщин. Обычно подвергаются травмированию мужчины в возрасте от восемнадцати до сорока лет. Очень часто наступает смертельный исход (в половине всех случаев).
Такие травмы находятся на третьем месте по смертности после онкологии и сердечно-сосудистых заболеваний. Смерть наступает в результате развития травматического шока или большой кровопотери, а также при появлении сопутствующих осложнений в виде расстройств головного мозга, пневмонии, инфекций и тромбоэмболии. В 30 % случаев многочисленные травмы приводят к инвалидности.

Эпидемиология
Политравма (МКБ 10) – это множественные травмы, которые находятся в нескольких областях тела (Т00-Т07) и включают двухсторонние повреждения конечностей со схожими уровнями поражений, а также те, что захватывают две и больше области тела. 5% от числа всех случаев травмирования приходится на детей, которые пострадали в результате аварий и ДТП. В этом случае наблюдается чаще всего поражение конечностей и черепно-мозговые травмы. У взрослых людей при ДТП чаще всего страдают конечности, грудная клетка, головной мозг, брюшная полость, позвоночник и мочевой пузырь. От того, насколько серьезными окажутся травмы головного мозга, брюшной полости и грудной клетки, зависит жизнь человека. При падениях с высоты страдает в основном головной мозг, при суицидах – конечности. Также в этих случаях наблюдается разрыв внутриторакальных сосудов, от этого развивается геморрагический шок.
Особенности
Мы знаем, что по МКБ политравма имеет номер Т00-Т07. Отличительными ее чертами выступают:
- Травматическое заболевание и синдром обоюдного отягощения.
- Нехарактерные симптомы, которые затрудняют постановку диагноза.
- Частое развитие травматического шока и обильной кровопотери.
- Множественные осложнения, частые смертельные исходы.
Политравма: классификация
В травматологии принято различать несколько степеней уровней тяжести травмы:
- Первая степень характеризуется небольшими повреждениями без наличия шока. Со временем все функции органов и систем организма полностью восстанавливаются.
- Вторая степень обуславливается повреждениями среднего уровня тяжести, появлением шока. Чтобы организм человека восстановился, необходима реабилитация длительный период времени.
- Третья степень характеризуется тяжелыми повреждениями, появлением шока. Функции органов и систем восстанавливаются частично, а некоторые из них полностью теряются, что приводит к инвалидности.
- Четвертая степень обуславливается крайне тяжелыми повреждениями, наличием сильного шока, нарушением деятельности систем и органов. В этом случае повышена вероятность смертельного исхода как в начале лечения, так и в последующее время.
Виды

Существует несколько видов политравм, которые зависят от анатомических особенностей:
- Травма множественная характеризуется двумя или более повреждениями в одной из анатомических областей. Это могут быть, например, различные переломы.
- Сочетанная политравма обуславливается двумя или более повреждениями в разных областях. Это может быть, например, травма головы и грудной клетки, перелом голени и повреждение селезенки, и так далее.
- Травма комбинированная характеризуется повреждениями вследствие одновременного влияния разных травмирующих факторов. Сюда можно отнести, например, ожоги с переломами конечностей, отравления токсинами с переломами бедра и прочее.
Также сочетанные и множественные политравмы могут быть частью комбинированного повреждения.
Опасность последствий
Политравма (что это такое, мы уже знаем) может быть различной в зависимости от опасности последствий. В медицине принято выделять такие виды:
- Нежизнеопасная травма представляет собой повреждения, которые не приводят к сильным нарушениям работы органов и систем организма, а также не представляют собой опасности для жизни человека, который пострадал.
- Жизнеопасная травма характеризуется повреждениями органов, работу которых можно восстановить путем оперативного вмешательства или интенсивной терапии.
- Смертельная травма обуславливается повреждениями важных органов, работу которых не удается восстановить даже при своевременно оказанной помощи.
Диагностика
Обычно политравма (что это такое, описано выше) предполагает одновременное диагностирование и лечение. Данные мероприятия зависят от тяжести состояния человека и высокого риска развития шока. Сначала медиками проводится оценка состояния пострадавшего, рассматриваются повреждения, опасные для жизни. В первую очередь проводят жизненно важную диагностику для определения травматического шока, затем приступают к исследованию мелких травм, если позволяет состояние человека. Обязательно проводят анализ крови и мочи, выявляют группу крови, измеряют кровяное давление и пульс. Делают также рентгенографию конечностей, грудной клетки, таза, черепа и так далее. В некоторых случаях проводят эхоэнцефалографию и лапароскопию. Диагностирование проводится с участием травматолога, реаниматолога, хирурга и нейрохирурга.
Лечение
Пострадавшего отправляют в отделение политравмы. Здесь проводят противошоковую терапию. При кровотечениях производят их остановку, все переломы подвергаются иммобилизации. Если наблюдается гемоторакс, медиками проводится дренирование полости груди, нередко используют лапаротомию. В зависимости от повреждений, проводят соответствующие хирургические вмешательства. Если наблюдаются обширные кровотечения, операции проводят две бригады врачей. Лечение переломов обычно проводят после того, как будет устранен травматический шок. В этом случае применяется инфузионная терапия. Потом пострадавшим назначают медикаментозное лечение для восстановления работы органов и систем, проводят разные манипуляции, например, перевязки. После того как состояние больного нормализуется, его переводят в травматологию или хирургическое отделение и продолжают лечение, проводят реабилитацию.

Осложнения
При политравмах нередко возникают различные осложнения, которые могут быть как опасными для жизни, так и неопасными. Ко вторым осложнениям относят технические (деформация фиксаторов и так далее) и функциональные (нарушение походки, осанки и прочее). К опасным относят неинфекционные (нарушения работы ЖКТ, пневмоторакс, стриктура трахеи и прочее), инфекционные (пневмония, дисбактериоз, пролежни, цистит и так далее), а также послеоперационные осложнения (некрозы, абсцессы, ампутации конечностей и прочее).
Таким образом, для медиков очень важно вовремя оказать экстренную помощь пострадавшим. От этого зависит дальнейшее образование осложнений и сохранность жизни человека. Важным моментом является лечение травматического шока, который может стать причиной летального исхода. Также важно правильно поставить диагноз, чтобы проводить лечебные мероприятия.
Компетентно о здоровье на iLive
Лечение политравмы
Цели лечения — интенсивная терапия пострадавших с сочетанной травмой — система лечебных мероприятий, направленных на предупреждение и коррекцию нарушений важных для жизни функций, обеспечение нормальных ответных реакций организма на повреждение и достижение устойчивой компенсации.Принципы оказания помощи на начальных этапах:
- обеспечение проходимости дыхательных путей и герметичности грудной клетки (при ее проникающих ранениях, открытом пневмотораксе),
- временная остановка наружного кровотечения, первоочередная эвакуация пострадавших с признаками продолжающегося внутреннего кровотечения,
- обеспечение адекватного сосудистого доступа и раннее начало инфузионной терапии,
- обезболивание,
- иммобилизация переломов и обширных повреждений транспортными шинами,
- бережная транспортировка пострадавшего для оказания специализированной медицинской помощи.
Общие принципы лечения пострадавших с политравмой
- максимально быстрое восстановление и поддержание адекватной тканевой перфузии и газообмена,
- если необходимы общие реанимационные мероприятия, то их проводят в соответствии с алгоритмом ABC (Airways, Breath, Circulation — проходимость дыхательных путей, искусственное дыхание и непрямой массаж сердца),
- адекватное обезболивание,
- обеспечение гемостаза (включая хирургические и фармакологические методы), коррекция коагулопатий,
- адекватное обеспечение энергетических и пластических потребностей организма,
- мониторирование состояния больного и повышенная настороженность в отношении возможного развития осложнений.
Терапия циркуляторных расстройств
- Необходимо постоянное наблюдение за состоянием пострадавшего.
- Пострадавшие часто поступают с явлениями переохлаждения и вазоконстрикции, что может маскировать и затруднять своевременное распознавание гиповолемии и нарушения периферического кровообращения.
- Первый этап гемодинамической поддержки — введение инфузионных растворов для быстрого восстановления адекватной перфузии. Изотонические кристаллоидные и изоонкотические коллоидные растворы обладают одинаковой клинической эффективностью. Для поддержания гемодинамики (после восстановления волемического статуса) иногда показано введение вазоактивных и/или кардиотонических препаратов.
- Мониторинг транспорта кислорода позволяет выявить развитие полиорганной дисфункции раньше, чем возникают ее клинические проявления (их наблюдают через 3-7 сут после травмы).
- При нарастании метаболического ацидоза необходимо проверить адекватность проводимой интенсивной терапии, исключить скрытое кровотечение или некроз мягких тканей, ОСН и повреждение миокарда, ОПН.
Коррекция респираторных расстройств
Всем пострадавшим показана иммобилизация шеи до тех пор, пока не будут исключены переломы и нестабильность шейных позвонков. В первую очередь исключают травму шеи у пациентов без сознания. С указанной целью проводят рентгенологическое исследование, пострадавшего осматривает невролог или нейрохирург.
Если пациенту проводят ИВЛ, то перед ее прекращением необходимо удостовериться в стабильности гемодинамики, удовлетворительном состоянии показателей газообмена, устранении метаболического ацидоза, адекватном согревании пострадавшего. Если же состояние больного нестабильное, то перевод на самостоятельное дыхание целесообразно отсрочить.
Если пациент дышит самостоятельно, то для поддержания адекватной артериальной оксигенации необходимо обеспечить подачу кислорода. С помощью не угнетающего, но эффективного обезболивания добиваются достаточной глубины дыхания, что препятствует ателектазированию легких и развитию вторичной инфекции.
При прогнозировании длительной ИВЛ показано скорейшее формирование трахеостомы.
 [23], [24], [25], [26], [27], [28], [29], [30], [31]
[23], [24], [25], [26], [27], [28], [29], [30], [31]
Трансфузионная терапия
Адекватный транспорт кислорода возможен при концентрации гемоглобина более 70-90 г/л. Однако у пострадавших с хроническими заболеваниями органов сердечно-сосудистой стистемы, выраженным метаболическим ацидозом, низким СВ и парциальным давлением кислорода в смешанной венозной крови необходимо поддержание более высокого значения — 90-100 г/л.На случай рецидива кровотечения или развития коагулопатии необходим запас эритроцитарной массы, сопоставленной по групповой и резус-принадлежности.
Показание для назначения СЗП — массивная кровопотеря (потеря ОЦК за сутки или его половины за 3 ч) и коагулопатия (тромбиновое время или АЧТВ более чем в 1,5 раза дольше нормального). Рекомендуемая начальная доза СЗП — 10-15 мл/кг массы тела пациента.
Необходимо поддерживать число тромбоцитов более 50х109/л, а у пострадавших с массивным кровотечением или тяжелой ЧМТ — более 100х109/л. Начальный объем донорских тромбоцитов — 4-8 доз или 1 доза тромбоконцентрата.
Показание для использования фактора свертывания крови VIII (криопреципитата) — снижение концентрации фибриногена менее 1 г/л. Его начальная доза — 50 мг/кг.
В интенсивной терапии тяжелого кровотечения при закрытых травмах реко-мендовано использование VII фактора свертывания крови. Начальная доза препарата — 200 мкг/кг затем через 1 и 3 ч — по 100 мкг/кг.
Обезболивание
Адекватное обезболивание необходимо для предотвращения развития гемодинамической нестабильности, увеличения дыхательной экскурсии грудной клетки (особенно у пациентов с повреждениями груди, живота и спинальной травмой).
Местное обезболивание (при отсутствии противопоказаний в виде локальной инфекции и коагулопатии), а также методы аналгезии, контролируемой пациентом, способствуют лучшему купированию болевого синдрома.
Опиоиды применяют в остром периоде травмы НПВП более эффективны для купирования болевого синдрома при повреждении костей. Однако они могут быть причиной коагулопатии, стрессовых язв слизистой оболочки желудка и кишечника, нарушения функции почек.
При определении показаний к обезболиванию необходимо помнить, что бес-покойство, возбуждение пострадавшего может быть вызвано иными, нежели боль, причинами (повреждением головного мозга, инфекцией и т. д.)
 [32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
[32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
Питание
Раннее назначение нутритивной поддержки (сразу после нормализации центральной гемодинамики и тканевой перфузии) приводит к значительному снижению количества послеоперационных осложнений.
Можно использовать полное парентеральное или энтеральное питание, а также их комбинации. Пока пострадавший находится в тяжёлом состоянии, суточная энергетическая ценность питания составляет не менее 25-30 ккал/кг. На полное энтеральное питание необходимо переводить пациента как можно раньше.
 [43], [44], [45], [46], [47], [48]
[43], [44], [45], [46], [47], [48]
Инфекционные осложнения
Развитие инфекционных осложнений в значительной степени зависит от локализации травмы и характера повреждения (открытое или закрытое, есть ли загрязнение раны). Могут потребоваться хирургическая обработка, профилактика столбняка, антибактериальная терапия (от однократного назначения до лечения в течение нескольких недель).
Внутривенные катетеры, установленные при проведении неотложных и реанимационных мероприятий (иногда без соблюдения условий асептики), необходимо заменить.
У пациентов с политравмой отмечают повышенный риск развития вторичных инфекций (в частности, инфекции дыхательных путей и раневых поверхностей, связанные с катетеризацией крупных сосудов, брюшной полости и забрюшинного пространства). Для своевременной их диагностики необходимо проводить регулярные (раз в 3 сут) бактериологические исследования сред организма (крови, мочи, трахеобронхиального аспирата, отделяемого из дренажей), а также осуществлять контроль за возможными очагами развития инфекции.
Периферические повреждения и осложнения
При травме конечностей нередко происходит повреждение нервов и мышц, тромбоз кровеносных сосудов, нарушение кровоснабжения, что в конечном итоге может приводить к развитию синдрома сдавления и рабдомиолизу. В отношении развития данных осложнений необходима повышенная настороженность, чтобы при необходимости в максимально короткие сроки выполнить корректирующее оперативное вмешательство.
Для профилактики неврологических и трофических нарушений (пролежней, трофических язв) используют специальные методики и оборудование (в частности, специальные противопролежневые матрасы и кровати, позволяющие осуществлять полноценную кинетическую терапию).
Профилактика основных осложнений
Для профилактики развития глубокого венозного тромбоза назначают препараты гепарина. Их использование особенно важно после ортопедических операций на нижних конечностях, тазу, а также при длительной иммобилизации. Необходимо отметить, что назначение малых доз низкомолекулярных гепаринов сопряжено с меньшим числом геморрагических осложнений, чем лечение нефракционированными препаратами.
Для профилактики стресс-язв органов ЖКТ наиболее эффективны ингибиторы протонной помпы.
Профилактика нозокомиальной инфекции
Регулярный контроль за состоянием пациентов необходим для своевременного выявления и коррекции возможных поздних осложнений (панкреатит, некалькулезный холецистит, ПОН), для чего может потребоваться выполнение повторных лапаротомий, УЗИ, КТ.
Медикаментозное лечение политравмы
Этап реанимационных мероприятий
Если интубация трахеи выполнена до катетеризации центральной вены, то адреналин, лидокаин и атропин можно вводить эндотрахеально, увеличив дозу в 2-2,5 раза по сравнению с необходимой для внутривенного введения.
Для восполнения ОЦК наиболее целесообразно использовать солевые растворы. Применение растворов глюкозы без мониторинга гликемии нежелательно из-за неблагоприятного влияния гипергликемии на ЦНС.
Адреналин при реанимации вводят начиная со стандартной дозы — 1 мг каждые 3-5 мин, если она неэффективна, то дозы увеличивают.
Натрия гидрокарбонат вводят при гиперкалиемии, метаболическом ацидозе, продолжительной остановке кровообращения. Однако в последнем случае использование препарата возможно только при интубации трахеи.
Добутамин показан пациентам с низким СВ и/или низким показателем сатурации смешанной венозной крови, но адекватным изменением АД в ответ на инфузионную нагрузку. Препарат может вызвать снижение АД, тахиаритмии. У пациентов с признаками ухудшения органного кровотока назначение добутамина может улучшить показатели перфузии за счет повышения СВ. Однако рутинное применение препарата для поддержания показателей центральной гемодинамики на супранормальном уровне [сердечный индекс более 4,5 л/(минхм2)] не сопровождается достоверным улучшением клинических исходов.
Допамин (дофамин) и норадреналин эффективно повышают АД. Перед их использованием необходимо убедиться в адекватном восполнении ОЦК. Допамин увеличивает СВ, однако его применение в ряде случаев ограничено из-за развития тахикардии. Норадреналин используют как эффективный вазопрессорный препарат.
Не рекомендуют использование низких доз допамина для поддержания функции почек.
Фенилэфрин (мезатон) — альтернативный препарат для повышения АД, особенно у пациентов, склонных к тахиаритмиям.
Применение адреналина обосновано у пациентов с рефрактерной гипотензией. Однако при его использовании часто отмечают побочные эффекты (например, он способен редуцировать мезентериальный кровоток, провоцировать развитие стойкой гипергликемии).
Для поддержания адекватного значения среднего АД и СВ возможно одновременное раздельное введение вазопрессорных (норадреналин, фенилэфрин) и инотропных препаратов (добутамин).
Немедикаментозное лечение политравмы
Показания к неотложной интубации трахеи:
- Обструкция дыхательных путей, в том числе при средней тяжести и тяжелых повреждениях мягких тканей лица, костей лицевого черепа, ожогах дыхательных путей.
- Гиповентиляция.
- Тяжёлая гипоксемия на фоне ингаляции О2.
- Угнетение сознания (шкала комы Глазго менее 8 баллов).
- Остановка сердца.
- Тяжелый геморрагический шок.
Рекомендации по проведению неотложной интубации трахеи
- Основной метод — оротрахеальная интубация прямым ларингоскопом.
- Если у пациента сохранен мышечный тонус (нельзя отвести нижнюю челюсть), то используют фармакологические препараты для достижения следующих целей:
- нейромышечной блокады,
- седации (при необходимости),
- поддержания безопасного уровня гемодинамики,
- предупреждения внутричерепной гипертензии,
- предупреждения рвоты.
- Если у пациента сохранен мышечный тонус (нельзя отвести нижнюю челюсть), то используют фармакологические препараты для достижения следующих целей:
Увеличение безопасности и эффективности проведения процедуры зависит:
- от опыта врача,
- мониторинга пульсоксиметрии,
- поддержания шейного отдела позвоночника в нейтральном (горизонтальном) положении,
- давления на область щитовидного хряща (прием Селика),
- мониторинга уровня СО2.
Коникотомия показана в случае, если голосовые связки не видны при ларингоскопии или ротоглотка заполнена большим количеством крови или рвотными массами.
Ларингеальная маска — альтернатива коникотомии при недостаточном опыте ее выполнения.
Хирургическое лечение политравмы
Главная проблема при политравме — выбор оптимального срока и объема хирургических вмешательств.
У пациентов, нуждающихся в хирургической остановке кровотечения, интервал между моментом травмы и операцией должен быть максимально коротким. Пострадавших в состоянии геморрагического шока с установленным источником кровотечения (несмотря на успешные начальные реанимационные мероприятия) оперируют немедленно для окончательной хирургической его остановки. Пострадавших в состоянии геморрагического шока с неустановленным источником кровотечения немедленно обследуют дополнительно (в том числе УЗИ, КТ и лабораторные методы).
Операции, проводимые при политравме, разделяют на:
- срочные первой очереди — неотложные, направлены на устранение прямой угрозы для жизни,
- срочные второй очереди — призваны исключить угрозу развития опасных для жизни осложнений,
- срочные третьей очереди — обеспечивают профилактику осложнений на всех стадиях травматической болезни и повышают вероятность хорошего функ-ционального исхода.
В более отдаленные сроки выполняют операции реконструктивно-восстановительного плана и вмешательства по поводу развившихся осложнений.
При лечении пострадавших в крайне тяжёлом состоянии рекомендуют при-держиваться тактики «damage control». Основной постулат указанного подхода — выполнение хирургических вмешательств в минимальном объеме (короткое время и наименьшая травматичность) и лишь для устранения сиюминутной угрозы жизни пациента (например, остановки кровотечения). В подобных ситуациях операция может быть приостановлена для проведения реанимационных мероприятий, а после коррекции грубых нарушений гомеостаза возобновлена. Наиболее частые показания к применению тактики «damage control»:
- необходимость ускорения окончания операции у пострадавших с массивной кровопотерей, коагулопатией и гипотермией,
- источники кровотечения, не подлежащие одномоментному устранению (например, множественные разрывы печени, поджелудочной железы с крово-течением в брюшную полость),
- отсутствие возможности ушить операционную рану традиционным способом.
Показания к неотложным операциям — продолжающееся наружное или внутреннее кровотечение, расстройства внешнего дыхания механической природы, повреждение жизненно важных внутренних органов, те состояния, требующие проведения противошоковых мероприятий. После их завершения продолжают комплексную интенсивную терапию до относительной стабилизации основных витальных параметров.
Период относительно стабильного состояния пострадавшего после выхода из шока используют для выполнения срочных оперативных вмешательств второй очереди. Операции направлены на устранение синдрома взаимного отягощения (его развитие непосредственно зависит от сроков полноценного хирургического пособия) Особенно важны (если не выполнили в ходе операций первой очереди) раннее устранение нарушений магистрального кровотока в конечностях, стабилизация повреждений опорно-двигательного аппарата, устранение угрозы осложнений при повреждении внутренних органов.
Переломы костей таза с нарушением целостности тазового кольца необходимо иммобилизировать. Для гемостаза используют ангиографическую эмболизацию, хирургическую остановку, включая тампонирование.
Гиподинамия — один из важных патогенетических механизмов синдрома взаимного отягощения. Для ее скорейшего устранения используют хирургическую иммобилизацию множественных переломов костей конечностей облегчёнными стержневыми аппаратами внеочаговой фиксации. Если позволяет состояние пострадавшего (нет осложнений, например, геморрагического шока), то использование ранней (в первые 48 ч) хирургической репозиции и фиксации повреждений костей ведет к достоверному уменьшению числа осложнений и снижает риск летального исхода.
Политравма – определение, тактика, лечебные мероприятия
Проблема лечения тяжелых механических повреждений во многих странах заняла одно из ведущих мест. Она определяется гигантскими масштабами травматизма и тенденцией к постоянному его возрастанию. Тяжелая механическая травма является одной из трех основных причин смертности, причем у населения до 40 лет эта причина выходит на первое место.
Несмотря на то, что пострадавшие с политравмой, подлежащие стационарному лечению, составляют всего 8—10%, на них приходится до 70% летальных исходов от всех травм.
В настоящее время число молодых и трудоспособных граждан России, которые погибают и становятся инвалидами от последствий и осложнений травм, сопоставимо с потерями нашей страны в локальных войнах и вооруженных конфликтах последних 60 послевоенных лет. Это превратило политравму в национальную проблему.
Уровень оказания медицинской помощи пострадавшим с политравмой в нашей стране нельзя назвать удовлетворительным. На месте происшествия и входе транспортировки погибают около 80% пострадавших. Госпитальная летальность варьирует от 14% до 62% даже в многопрофильных стационарах. При этом до 60% пострадавших умирают в острый (в течение двух суток) период политравмы.
По мнению большинства специалистов, высокая смертность пострадавших с политравмой во многом обусловлена проблемами в организации оказания медицинской помощи, как на догоспитальном этапе, так и в лечебных учреждениях.
Особое место среди управляемых причин смертности населения занимают повреждения, полученные вследствие дорожно-транспортных происшествий. Ряд авторов подчеркивают, что смертность среди пострадавших в ДТП в 12 раз выше, чем у лиц с иной травмой, инвалидизация — в 6 раз выше, а показания для экстренной госпитализации — в 7 раз выше.
Сочетанная травма представляет собой одну из сложнейших проблем неотложной медицины. В связи с поливалентностью она требует привлечения реаниматологов, хирургов, травматологов, всех узких специалистов, а также иммунологов, специалистов диагностических служб, восстановительного лечения и психологов.
Поэтому наиболее актуальным вопросом травматологии и хирургии повреждений на современном этапе является систематизация знаний по проблеме политравмы.
На протяжении последних десятилетий в связи с ростом урбанизации, высотного строительства, числа автомобилей на дорогах отмечается возрастание удельного веса множественных и сочетанных травм, которые в отечественной литературе объединяются в единый термин «политравма».
При описании механических повреждений выделяют изолированные повреждения и политравму (множественные и сочетанные повреждения). Изолированная травма — повреждение одного внутреннего органа или травма в пределах одного сегмента опорно-двигательной системы.
В политравме различают множественную травму, когда повреждено два или более внутренних органа в одной полости или несколько сегментов опорнодвигательной системы, и сочетанную травму, когда повреждено два и более внутренних органа, но в разных полостях, или внутренние органы и опорнодвигательная система.
Политравма — это высокоэнергетическое повреждение двух и более анатомических областей (голова, шея, грудь, живот, таз, позвоночник, конечности) человеческого тела.
Пострадавшие с политравмой — самый тяжелый и сложный контингент больных для здравоохранения. У этих пациентов самая высокая летальность и вероятность инвалидизации, которые обратно пропорциональны быстроте и качеству оказываемой медицинской помощи.
По данным зарубежных авторов, при политравме повреждения конечностей наблюдаются в 86% случаев, головы — в 69%, груди — в 62%, живота — в 36%, таза — в 28%, позвоночника — в 19%. Среди всего количества травмированных больных пострадавшие с политравмой составляют 20—25%, а при катастрофах — 50—75%.
Оценка тяжести травмы
В настоящее время существует много разных систем оценки тяжести травмы (ISS, PTS, SOFA, Apache II, ВПХ-СГ, шкала Ю.Н. Цыбина), на практике используются не все, но и те, которые применяются не лишены недостатков.
Так как основу патогенетических процессов политравмы составляют травматический шок и кровопотеря, то и оценка состояния пострадавших сводится к определению тяжести шока и величины кровопотери.
Для оценки тяжести травматического шока на догоспитальном этапе и определение объема кровопотери на госпитальном этапе широко используется простой и доступный метод, основанный на определении индекса Альговера.
Индекс Альговера — это соотношение частоты пульса к уровню систолического АД. В норме он равен 0,5. Каждое последующее его увеличение на 0,1 соответствует потере крови в объеме 0,2 л или 4% ОЦК.
При индексе 0,8 можно думать о шоке I степени (кровопотеря 500 мл), при 0,9—1,2 — II степени (кровопотеря около 1000 мл), при 1,3—1,4 — III степени (обратимый), кровопотеря составляет 1500 мл и > 1,5 — III степени (необратимый), кровопотеря > 2000 мл, потеря ОЦК 40%.
Сегодня не потеряла своей значимости трехстепенная классификация шока, в основу которой положен принцип Кисса. Данный принцип основывается на критерии измерения уровня систолического артериального давления.
Ряд авторов предложили современную интерпретацию этой классификации:
- травматический шок I степени — АД систолическое 90—100, ЧСС 80—90, исход обратимый;
- шок II степени — АД систолическое 85—75, ЧСС 90—100, исход условно обратимый;
- шок III степени (тяжелый) — АД систолическое 70 и ниже, ЧСС 120 и более, исход необратимый.
Данный метод диагностики шока доступен и прост, а самое главное, что он уже условно ориентирован на исход травмы.
Современные представления о политравме не отвечают на все лечебно-организационные вопросы, а в частности, нет общепринятых шкал оценки тяжести повреждений, тяжести состояния пострадавших и прогнозирования лечения и исхода травм.
Лечение политравмы
На сегодняшний день организация помощи пострадавшим с сочетанной шокогенной травмой основывается на концепции травматической болезни, золотого часа, полиорганной недостаточности.
Суть концепции «золотого часа» заключается в том, что в течение одного часа после травмы у тяжело-пострадавших должны быть восстановлены жизненно важные функции — иначе в органах и тканях развиваются необратимые изменения с летальным исходом в ближайшее время или позднее, через серию тяжелых осложнений.
При неоказании помощи в первые 30 минут пострадавшим с множественной и сочетанной травмой, сопровождающейся шоком, летальность возрастает в 3 раза и возрастает с той же пропорциональностью каждые 30 минут.
Речь идет о детерминированной фазности патологических и адаптивных процессов, возникающих у пострадавших, что позволяет проводить эффективную упреждающую терапию возможных осложнений и требует преемственности лечебных мероприятий на догоспитальном и госпитальном этапах.
В настоящее время осознание проблемы на государственном уровне привело к созданию специализированных бригад на догоспитальном этапе и травмоцентров (I, II уровня) на базе областных и многопрофильных стационаров (Приказ от 15.12.2009 г. № 991н «Об утверждении порядка оказания медпомощи пострадавшим с сочетанными, множественными и изолированными травмами, сопровождающимися шоком»; Приказ Минздрава России от 15.11.2012 № 927н «Об утверждении Порядка оказания медицинской помощи пострадавшим с сочетанными, множественными и изолированными травмами, сопровождающимися шоком»).
Лечение политравмы проводится поэтапно. Медицинская помощь таким пострадавшим на всех этапах лечения должна оказываться настолько быстро и в таких объемах, чтобы обгонять патологические процессы, развивающиеся в органах и тканях вследствие прогрессирующей гипоперфузии и гипоксии, и не допускать их необратимости и декомпенсации жизненно важных функций.
Данный принцип позволяет вывести пострадавших из состояния травматического шока, как посредством проведения консервативной интенсивной терапии, так и выполнения неотложных и срочных оперативных вмешательств.
Многие исследователи считают, что оказание помощи на догоспитальном этапе должно быть направлено на максимально быструю поддержку жизненно важных функций организма. Целью догоспитального этапа является предупреждение развития морфологических изменений в организме пострадавшего при травматическом шоке и скорейшая транспортировка больного в стационар.
Клинически эти изменения проявляются в виде нарушений функций внешнего дыхания, гипотонии, выраженной болевой чувствительности. Поэтому первоочередной задачей догоспитального этапа является диагностика этих патологических состояний и проведение мероприятий, направленных на их устранение.
Стабилизация гемодинамики достигается путем комплексного применения инфузионных средств, а это натрийсодержащие кристаллоиды, синтетические коллоиды, и кортикостероидных гормонов. Инфузионная терапия в зависимости от тяжести шока может проводиться в 1—2 периферические вены.
Согласно методическим рекомендациям по проведению реанимационных мероприятий Европейского совета по реанимации, а также рекомендациям всемирной ассоциации неотложной медицины и медицины катастроф (WADEM), устранений нарушений функций внешнего дыхания на догоспитальном этапе обеспечивается путем выполнения тройного приема Сафара, использования ротоглоточного воздуховода, либо ларингеальной маски, либо пищеводно-трахеальной комбинированной трубки типа «Combitube».
Золотым стандартом для восстановления проходимости верхних дыхательных путей и предотвращения аспирации является выполнение интубации трахеи с последующей санацией трахеобронхиального дерева и проведение аппаратной искусственной вентиляции легких по показаниям.
С целью прерывания болевой афферентации широко используются наркотические и ненаркотические препараты, регионарное и местное обезболивание, адекватная транспортная иммобилизация.
Условия оказания медицинской помощи на догоспитальном этапе в силу патофизиологических изменений приводят к решению вопроса о соотношении принципа времени, необходимого на оказание помощи, и адекватного объема выполняемой помощи. Важнейшим критерием выбора между минимизацией времени и максимально возможным объемом помощи является состояние пострадавшего, выраженность и глубина нарушений витальных функций.
Госпитальный этап
На втором этапе — госпитальном осуществляется активная инструментальная диагностика повреждений, проведение противошоковой реанимации и выполнение неотложных и срочных оперативных вмешательств. Основными задачами в лечении травматического шока на госпитальном этапе является коррекция нарушений кровообращения, дыхания, обезболивание.
Коррекция нарушений кровообращений должна проявляться в стабилизации гемодинамики, в первую очередь, систолического артериального давления (САД) выше критического уровня (> 70 мм рт. ст.).
Важной задачей в лечении шока является предотвращение снижения онкотического давления плазмы крови. Дефицит ОЦП (объем циркулирующей плазмы) достигает 20% у пострадавших с шоком II степени и 40% — III степени.
Доля коллоидных препаратов в составе инфузионно-трансфузионной терапии должна составлять ориентировочно в первые часы от начала терапии около 30% у пострадавших с шоком II степени и достигать 50% у пострадавших с шоком III степени.
Для достижения положительного гемодинамического эффекта у пострадавших с шоковой травмой необходимо применение полиионных глюкоз-электролитных растворов и препаратов с антигипоксантными свойствами, что подтверждается рядом исследований. Дефицит ОЦК (объем циркулирующей крови), как правило, возмещается гемотрансфузиями, трансфузией естественных и синтетических коллоидных препаратов.
Резервным средством остается использование адрено- и симпатомиметиков. Они позволяют повысить не только систолический объем сердца, но и ОПС (общее периферическое сопротивление сосудов), способствуя восстановлению компенсаторных механизмов, обеспечивающих адекватную органную гемоперфузию.
Некоторые исследователи полагают, что при кровопотери не превышающей 1,0 л показана инфузия плазмозамещающими растворами общими объемом до 2,0 — 2,5 л в сутки.
При кровопотере до 2,0 л возмещение дефицита ОЦК должно проводиться за счет совместного использования препаратов донорской крови и плазмозаменителей в соотношении 1:1, общий объемом до 3,5 — 4,0 л в сутки.
Если кровопотеря превышает 2,0 л, то необходимо переливать препараты крови и плазмозаменителей в соотношении 2:1, а общий объем вводимой жидкости в этом случае должен превышать 4,0 л.
Все перечисленные группы препаратов должны использоваться в комплексе. Исключение из терапии тяжелого шока каких-либо препаратов сделает противошоковые мероприятия неэффективными.
Грамотное проведение инфузионно-трансфузионной терапии при шоковой травме невозможно без констатации показателей гемодинамики (АД, пульс), центрального венозного давления, диуреза.
Травматический шок сопровождается острой кровопотерей и снижением кислородной емкости крови и, даже при отсутствии признаков нарушения функции внешнего дыхания, как правило, показан тот или иной вид респираторной поддержки.
Повысить парциальное давление кислорода в альвеолярном воздухе достигается при помощи применения инсуффляций кислорода, вспомогательной или искусственной вентиляции.
Потребление кислорода организмом пострадавшего значительно увеличивается при шоке II степени, достигает максимальных значений у пострадавших с «обратимым» шоком III степени, возрастая на всем протяжении острого периода. Исключение составляют только пострадавшие с «необратимым» шоком, кратковременная тенденция к увеличению потребления кислорода у которых отмечается только в фазе временной стабилизации функций.
Выбор респираторной поддержки зависит от исходного состояния пострадавшего, уровня сознания, тяжести кровопотери, пульсоксиметрии, наличие или отсутствие повреждений аппарата внешнего дыхания.
Наиболее рациональным способом обезболивания пострадавших с травматическим шоком является наркоз. При выборе обезболивания (проводниковая, эпидуральная, спинальная, общая анестезия) учитывается характер и локализация повреждений, тяжесть состояния пострадавшего и его сопутствующая патология.
Не вызывает противоречий тот факт, что экстренные оперативные вмешательства (трепанация черепа, лапаротомия, торакотомия, ампутация конечности) у пострадавших с тяжелой сочетанной шокогенной травмой необходимо выполнять в условиях общего наркоза с тотальной миоплегией и ИВЛ на фоне адекватной инфузионной терапии.
Хирургическая фиксация переломов является лучшим методом предупреждения респираторного дистресс-синдрома, тромбоэмболии, жировой эмболии, синдрома воспалительного ответа, а, следовательно, и полиорганной недостаточности.
Раннее восстановление некоторых видов повреждений опорно-двигательной системы само по себе является компонентом противошоковой терапии. Поэтому оно выполняется в срочном порядке, вслед за экстренными хирургическими вмешательствами.
Несмотря на многочисленные исследования, посвященные вопросам оказания медицинской помощи пострадавшим с политравмой на разных этапах, остаются некоторые аспекты недостаточно раскрытыми и требуют проработки.
В литературе мало освещено вопросов, связанных с применением малоинвазивных восстановительных методик в ранний период травматической болезни у пострадавших с разной степенью тяжести травматического шока, детально не изучены и не рассмотрены особенности формирования полиорганной дисфункции.
Несмотря на формирование новой системы организации скорой медицинской помощи пострадавшим с политравмой, направленная на экстренное устранение витальных расстройств, на современном этапе развития интенсивной терапии отсутствует общепринятая программа лечебной тактики при политравмах на догоспитальном и госпитальном этапах в зависимости от тяжести состояния пострадавшего, количества пораженных систем и специфики органной дисфункции.
Не разработаны единые подходы оценки тяжести состояния пострадавшего, необходимые для выбора объема интенсивной терапии, клинического мониторинга оценки эффективности лечения. Из-за отсутствия общепринятых шкал оценки тяжести пострадавших и тяжести травм нет полноценного обобщения и сравнения результатов лечения пациентов в различных травмацентрах на территории Российской Федерации, нет единых стандартов диагностики и лечения политравмы на догоспитальном и госпитальном этапах.
Г.П. Котельников, И.Г. Труханова, А.Ю. Шабанова
2014 г.
Политравма классификация особенности диагностики и тактики лечения. Определение понятия «множественная и сочетанная травма. Принципы диагностики политравмы
№ 158 Определение степени тяжести состояния, оказание помощи пострадавшим с переохлаждением на этапах медицинской эвакуации.
Легкая степень (адинамическая) проявляется чувством общей усталости, сонливостью, апатией, жаждой, затруднением активных движений, ознобом. У пострадавших обнаруживается холодная на ощупь «гусиная кожа», бледность или синюшность открытых участков тела. Речь его затруднена: он растягивает слова, произносит их по слогам (скандированная речь). Урежение пульса (до 60 уд/мин). АД норм, дыхание не нарушено. Температура в прямой кишке снижена до 35-33 °С.
Средняя степень тяжести общего охлаждения (ступорозная форма) характеризуется бледностью, синюшностью кожных покровов, иногда имеющих мраморную окраску. Резкая сонливость, угнетение сознания, бессмысленный взгляд, отсутствие мимики. Движения резко затруднены из-за начинающегося окоченения. АД норм или чуть понижено. Дыхание замедленное (8-12 в 1 мин) и поверхностное. Температура в прямой кишке снижена до 33-30 °С.
Тяжелая степень общего охлаждения (судорожная форма) характеризуется отсутствием сознания, наличием судорог. Особенно примечательно длительное судорожное сокращение жевательных мышц, может быть прикушен язык. Верхние конечности согнуты в локтевых суставах, попытки их распрямить встречают сильное сопротивление и иногда не удаются из-за наступившего окоченения. Нижние конечности полусогнуты, реже вытянуты. Мышцы брюшного пресса напряжены. Кожа бледная, синюшная, холодная на ощупь. Пульс редкий (менее 34-32 уд/мин), слабого наполнения. Иногда он прощупывается только на сонных или бедренных артериях. Тоны сердца глухие, артериальное давление снижено или совсем не определяется. Дыхание редкое (до 3-4 в 1 мин), поверхностное, прерывистое. Зрачки сужены, слабо реагируют (или не реагируют) на свет. Возможны рвота, непроизвольное мочеиспускание. Температура в прямой кишке ниже 30 °С.
Первая медицинская и доврачебная помощь:
Быстрое согревание (источник не выше 40С) – грелки, растирания, улучшение кровообращения в пораженных областях тела. Наложение асептической повязки, утепление её ватой, транспортная иммобилизация.
Поить горячим чаем, пищей.
Первая врачебная помощь :
Контроль за правильностью наложения повязок, исправление, продолжение согревания, попытки нормализации кровообращения, введение противостолбнячной сыворотки, инъекция антибиотиков, анальгетиков.
При нарушении СС деятельности – 10% р-р кофеина, 5% р-р эфедрина.
0,25% р-ра новокаина параартериально.
Футлярная блокада 0,25% новокаина на бедре.
При отморожении стоп и кистей – согревание в ванне, начальная температура на 2С больше т-ры участка. После этого извлекают из воды, осушить, обработать спиртом, асептическая повязка, возвышенное положение.
Общее охлаждение – лучше в/в ввести 10% р-р кальция хл
Сочетанные травмы и травматическая болезнь
Благодаря работам С.А. Селезнева, И.И. Дерябина и О.С. Насонкина с 1973 г. в отечественной литературе утвердился термин «травматическая болезнь». Наиболее часто он употребляется по отношению к тяжелым травмам, каковыми являются сочетанные и множественные повреждения. Фактически травматическая болезнь отражает серьезные изменения гомеостаза в ответ на массивную травматическую кровопотерю и шок.Таблица 17. Балльная оценка исследуемых параметров по системе АРАСНЕП
| Показатель | Балл | ||||||||
| +4 | +3 | +2 | +1 | 0 | +1 | +2 | +3 | +4 | |
| Температура, °С | >41 | 39-40,9 | 38,5-38,9 | 36-38,4 | 34-35,9 | 32-33,9 | 30-31,9 | < 29,9 | |
| Среднее АД, мм рт.ст. | >160 | 130-159 | 110-129 | 70-109 | 50-69 | <49 | |||
| Частота сердечных
сокращений в минуту | >180 | 140-179 | 110-139 | 70-109 | 55-69 | 40-54 | <39 | ||
| Частота дыхания в минуту | >50 | 35-49 | 25-34 | 12-24 | 10-11 | 6- 9 | < 5 | ||
| Градиент А а
р02 мм рт. ст. ра6 , мм рт.ст. | >500 | 350-499 | 200-349 | < 200
>70 |
61-70 |
55-60 |
<55 | ||
| РН артериальной крови Содержание НС03
— в сыворотке крови, ммоль /л | >7,7
> 52 | 7,6- 7,69
41-51,9 | 7,5-7,59
32-40,9 | 7,33-7,49
23-31,9 | 7,25-7,32
18-21,9 | 7,15-7,24
15-17,9 | < 7,15
< 15 | ||
| Содержание Na+
в сыворотке крови, ммоль/л | >180 | 160-179 | 155-159 | 150-154 | 130-149 | 120-129 | 111-119 | < ПО | |
| Содержание К+
в сыворотке крови, ммоль/л | >7 | 6- 6,9 | 5,5-5,9 | 3,5-5,4 | 3-3,4 | 2,5-2,9 | <2,5 | ||
| Содержание креатинина в сыворотке крови, мг% | >3,5 | 2-3,4 | 1,5-1,9 | 0,6-1,4 | <0,6 | ||||
| Показатель гематокрита, % | >60 | 50 59,9 | 46 49,9 | 30 45,9 | 20 29,9 | < 20 | |||
| Общее количество
лейкоцитов, 10^9/л | >40 | 20 39,9 | 15 19,9 | 3 14,9 | 1 2,9 | < 1 | |||
| ЧЛкала Глазго | |||||||||
В меньшей степени представлены изменения, характерные для мозговой комы и периферических и центральных расстройств дыхания, которые наблюдаются при сочетании тяжелой травмы груди и травмы головного мозга достаточно часто.
На практике стремление свести все многообразие нарушений, характерных для тяжелых травм, в какую-то схему не всегда оправдано.
Равным образом невозможно дать одну схему реанимационного, хирургического и других видов лечения тяжелых травм. В Международной классификации болезней (9-й пересмотр) есть только XIX класс — травмы и острые отравления и нет травматической болезни. В то же время обсуждение и пропагандирование термина «травматическая болезнь» способствовало выработке определенных алгоритмов диагностики и лечения политравм на самом ответственном, реанимационном, этапе, на котором наблюдается постоянный дефицит времени и полиморфизм клинической картины. Эти алгоритмы являются основой стандартов лечения травматического шока, острой кровопотери, мозговой комы и т.п., а также стандартов хирургического лечения, которые необходимы для снижения летальности и в конечном счете смертности от травм.
В описании травматической болезни четко не выделены осложнения политравм травматического, реанимационного и хирургического генеза, которые в значительной степени определяют непосредственный исход и наблюдаются у всех пострадавших. Эти осложнения замаскированы в описании патофизиологических изменений, не привязанных к срокам и этапам лечения политравм. Концепция травматической болезни срабатывает только в случаях тяжелых травм, каковыми являются травматические отрывы конечностей, обширные повреждения таза, травмы паренхиматозных органов живота с гемоперитонеумом, травмы органов груди с большим гемотораксом, т.е. политравмы с большой кровопотерей и гемодинамическим шоком.
Политравмы, где ведущими являются повреждения головного или спинного мозга, травмы груди с пневматическим синдромом, а менее тяжелые повреждения сопровождаются умеренной кровопотерей, отражаются на витальных функциях организма по-другому. Здесь на первый план выходят острые расстройства дыхания, а гемодинамика страдает в меньшей степени. В последующем биохимические, иммунологические и прочие изменения идут по иному пути, нежели при острой кровопотере. В позднем периоде серьезные нарушения гомеостаза зависят прежде всего от сепсиса, пневмонии, плеврита и других гнойных процессов, которых при адекватном лечении тяжелопострадавшего можно избежать.
Как в раннем, так и в более поздних периодах травматической болезни многие нарушения, которые ранее были основными среди непосредственных причин смерти, теряют свое фатальное значение или существенно уменьшаются.
Здесь основную роль играют прогресс в реаниматологии, зависящий от успехов фармакологии, медицинской техники, усовершенствования организационных мероприятий, направленных на лечение по протоколу, более строгие требования асептики и антисептики. Так, появление более совершенных дыхательных аппаратов существенно снижает количество и тяжесть пневмоний, трахеобронхитов, новые антибиотики широкого спектра действия (например, тиенам) позволяют успешно предупреждать и лечить тяжелые инфекционные осложнения, гипериммунные препараты (например, пентаглобин) — бороться с ранее безнадежным сепсисом.
В.А. Соколов
Множественные и сочетанные травмы
75. Понятие о травмах. Изолированные (одиночные), множественные, сочетанные, комбинированные травмы. Определение, дифференциальная диагностика ушибов, вывихов, растяжений, переломов.
Травма, или повреждение, — это внезапное воздействие факторов внешней среды на ткани и органы человеческого тела или на организм в целом, приводящее к анатомо-физиологическим изменениям, которые сопровождаются местной и общей реакцией организма. К наиболее частым повреждениям относят ушибы, раны, вывихи, переломы костей, ожоги, отморожения, электротравмы. Травмы могут быть изолированными, множественными, сочетанными и комбинированными. Изолированная травма – повреждение одного органа или в пределах одного сегмента опорно-двигательного аппарата. Множественная травма — ряд однотипных повреждений конечностей, туловища, головы, одновременные переломы двух и более сегментов или отделов опорно-двигательного аппарата, множественные раны. Сочетанная травма — повреждение опорно-двигательного аппарата и одного или нескольких внутренних органов. Из всего многообразия сочетанных и множественных повреждений выделяют основную, так называемую доминирующую травму, что очень важно для определения врачебной тактики в острый период. Комбинированная травма — повреждения, возникающие от воздействия механических и одного и более немеханических факторов — термических, химических, радиационных. Согласно представленной терминологии, переломы костей с одновременным повреждением сосудов или нервов в пределах одного сегмента следует считать изолированной травмой (например, перелом плеча, осложненный повреждением плечевой артерии).
76. Травмы позвоночника и тазового кольца. Диагностика. Первая медицинская, доврачебная и первая врачебная помощь. Транспортные положения при травмах позвоночника и тазового кольца.
77. Травмы грудной клетки и брюшной полости. Особенности клиники. Диагностика. Первая, доврачебная и первая врачебная помощь. Транспортные положения при травмах грудной клетки, брюшной полости.
Повреждения грудной клетки делятся на открытые и закрытые. При изолированных ранениях мягких тканей груди пострадавшие обычно находятся в удовлетворительном состоянии. Повреждение скелета грудной клетки утяжеляет состояние раненых. Переломы ребер и грудины возникают при воздействии прямой травмы большой силы. Различают осложненные и неосложненные переломы. При неосложненных переломах ребер легкие и плевра не повреждаются. При неосложненных переломах ребер в отличие от ушиба груди болевой синдром резко выражен при движении грудной клетки на вдохе, выдохе, а также при кашле и чихании. Отмечается отставание поврежденной половины грудной клетки при дыхании. Изолированные переломы грудины возникают, как правило, вследствие прямого удара или давления на грудину в переднезаднем направлении. Сопровождается резкой болью, усиливающейся при вдохе и пальпации, затруднении дыхания. Наиболее характерно переднезаднее смещение отломков, определяющееся в первые минуты при пальпации. При подозрении на перелом грудины пострадавшего укладывают на носилки со щитом в положении на спине.
При непроникающих ранениях груди возможны разнообразные и иногда тяжелые осложнения: околораневые флегмоны, остеомиелит поврежденных костей, сепсис, анаэробная инфекция, травматические плеврит и пневмония.
Среди проникающих ранений груди различают:
* без открытого пневмоторакса
* с открытым пневмотораксом
* с клапанным пневмотораксом.
Пневмоторакс — патологическое состояние, при котором воздух скапливается между внутренним и наружным листками плевры.
Закрытый пневмоторакс чаще наблюдается при осложненных переломах ребер. Поврежденное ребро может повредить ткань легкого, из которого воздух попадает в плевральную полость и сдавливает легкое. Как правило, имеет место пневмогематоракс (в плевральной полости вместе с воздухом скапливается и кровь). Пострадавший жалуется на боли в поврежденной половине грудной клетки, усиливающиеся даже при поверхностном дыхании, чувство нехватки воздуха. При пальпации определяется разлитая подкожная эмфизема в области повреждения, а при дыхательных движениях — грубый хруст, обусловленный смещением костных отломков ребер. При снятии одежды в первые минуты можно на глаз определить смещение «реберного клапана» при дыхании. В последующем развивается выраженная припухлость за счет скопления воздуха в подкожной клетчатке и межмышечных промежутках.
Первая медицинская помощь: наложение защитной повязки, анальгетики, сердечные средства.
Первая доврачебная помощь: обезболивание, исправление повязок, дача кислорода, симптоматические средства.
Первая врачебная помощь: исправление повязок, остановка наружного кровотечения, противошоковые мероприятия.
Квалифицированная помощь: зависит от общего состояния пострадавшего и характера повреждений.
Открытый пневмоторакс характеризуется таким патологическим состоянием, когда плевральная полость имеет постоянное сообщение с атмосферой. В момент вдоха поврежденное легкое спадается и отработанный воздух перекачивается в здоровое легкое. Во время выдоха часть воздуха из здорового легкого попадает в поврежденное, при этом развиваются колебательные движения средостения, что приводит к кардиопульмональному шоку. Из общих симптомов следует отметить выраженную дыхательную недостаточность. Число дыханий достигает 26 и более в минуту, дыхание поверхностное, характерно кровохарканье. Тахикардия, снижение АД. Выделяют местные признаки:в области раны слышны хлопающие, чмокающие звуки, возникающие как при вдохе, так и при выдохе. На выдохе из раны усиливается кровотечение, кровь пенистая. В окружности краев раны определяется подкожная эмфизема.
Первая медицинская помощь: наложение герметичной (окклюзионной) повязки.
Доврачебная помощь: исправление повязки, обезболивание, борьба с гипоксией.
Первая врачебная помощь: контроль герметичности повязки. При выраженномрасстройстве дыхания — ваго-симпатическая блокада. Обезболивание, сердечно-сосудистые средства.
Квалифицированная помощь: зависит от характера повреждения и состояния пострадавшего.
Клапанный пневмоторакс — прогрессирующее скопление воздуха в плевре вследствие образования клапана из поврежденной ткани легкого, который закрывает разорванный бронх при выдахе. Поступающий в плевральную полость атмосферный воздух с каждым вдохом повышает внутриплевральное давление, все более поджимая ткань легкого, а затем смещает средостение в здоровую сторону. Поэтому клапанный пневмоторакс принято называть напряженным. Резко нарушается деятельность сердца: развивается застой в малом круге кровообращения, резко нарушается насыщение крови кислородом. Нарастает дыхательная недостаточность. Над раной в проекции груди выслушиваются звуки вхождения воздуха в плевральную полость только на вдохе. Резко набухают вены шеи, быстро распространяется подкожная эмфизема на шею, лицо, туловище. Лицо становится лунообразным, при разговоре заметна гнусавость. С каждым последующим вдохом состояние пострадавшего утяжеляется.
На этапе первой медицинской помощи клапанный пневмоторакс обычно не диагностируется. Первая доврачебная помощь заключается в наложении герметизирующей окклюзионной повязки, даче кислорода, анальгетиков. Срочная транспортировка на носилках с приподнятым головным концом с кислородным ингалятором (кислородной подушкой).
Первая врачебная помощь: срочная пункция плевральной полости толстой иглой и отсасывание воздуха.
Квалифицированная помощь: дренаж плевральной полости. Торакотомия показана при продолжающемся кровотечении или безуспешности дренирования плевральной полости.
Грамотно о здоровье на iLive
Лечение политравмы
Цели лечения — интенсивная терапия пострадавших с сочетанной травмой — система лечебных мероприятий, направленных на предотвращение и коррекцию нарушений жизненно важных функций, обеспечение нормальной реакции организма на повреждения и достижение устойчивой компенсации.
Принципы оказания первой помощи:
- обеспечение проходимости дыхательных путей и герметичности грудной клетки (при проникающих ранениях, открытом пневмотораксе),
- временная остановка внешнего кровотечения, приоритетная эвакуация пострадавших с признаками продолжающегося внутреннего кровотечения,
- обеспечение адекватного сосудистого доступа и раннее начало инфузионной терапии,
- наркоз,
- иммобилизация трещин и обширных повреждений транспортными шинами,
- бережная транспортировка пострадавшего для оказания специализированной медицинской помощи.
Общие принципы лечения пострадавших с политравмой
- самое быстрое восстановление и поддержание адекватной тканевой перфузии и газообмена,
- , если требуются общие реанимационные мероприятия, то они проводятся по алгоритму ABC (Airways, Breath, Circulation — проходимость дыхательных путей, искусственное дыхание и непрямой массаж сердца),
- адекватная анестезия,
- поддержание гемостаза (включая хирургические и фармакологические методы), коррекция коагулопатий,
- адекватное обеспечение энергией и пластическими потребностями организма,
- наблюдение за состоянием пациента и повышенная настороженность в отношении возможного развития осложнений.
Терапия нарушений кровообращения
- Необходимо постоянно следить за состоянием пострадавшего.
- Жертвы часто приходят с переохлаждением и сужением сосудов, что может маскировать и препятствовать своевременному распознаванию гиповолемии и нарушений периферического кровообращения.
- Первым этапом гемодинамической поддержки является введение инфузионных растворов для быстрого восстановления адекватной перфузии. Изотонические кристаллоидные и изонкотические коллоидные растворы имеют одинаковую клиническую эффективность.Для поддержания гемодинамики (после восстановления волемического статуса) иногда показано введение вазоактивных и / или кардиотонических препаратов.
- Мониторинг транспорта кислорода позволяет выявить развитие полиорганной дисфункции раньше, чем ее клинические проявления (они наблюдаются через 3-7 дней после травмы).
- При нарастании метаболического ацидоза необходимо проверить адекватность проводимой интенсивной терапии, исключить скрытое кровотечение или некроз мягких тканей, поражение ОКН и миокарда, артрит.
Коррекция респираторных заболеваний
Всем пострадавшим показана иммобилизация шеи до исключения переломов и нестабильности шейных позвонков. В первую очередь исключают травму шеи у пациентов без сознания. Для этого проводится рентгенологическое обследование, пострадавшего осматривает невролог или нейрохирург.
Если пациенту проводится вентиляция легких, то перед ее прекращением необходимо убедиться в стабильности гемодинамики, удовлетворительном состоянии параметров газообмена, устранении метаболического ацидоза, адекватном согревании пострадавшего.Если состояние пациента нестабильное, то переход на самостоятельное дыхание следует отложить.
Если пациент дышит самостоятельно, необходимо подавать кислород для поддержания адекватной оксигенации артериальной крови. С помощью не давящей, но эффективной анестезии достигается достаточная глубина дыхания, что предотвращает ателектаз легких и развитие вторичной инфекции.
При прогнозировании длительной ИВЛ показано раннее формирование трахеостомы.
 [23], [24], [25], [26], [27], [28], [29], [30], [31]
[23], [24], [25], [26], [27], [28], [29], [30], [31]
Трансфузионная терапия
Адекватный транспорт кислорода возможен при концентрации гемоглобина более 70-90 г / л. Однако у пациентов с хроническими заболеваниями сердечно-сосудистой системы, выраженным метаболическим ацидозом, низким ЦБ и парциальным давлением кислорода в смешанной венозной крови необходимо поддерживать более высокое значение — 90-100 г / л.
В случае рецидива кровотечения или развития коагулопатии необходим запас эритроцитарной массы по сравнению с групповой и резус-принадлежностью.
Показания к назначению СЗП — массивная кровопотеря (потеря ОЦК за сутки или половина ее за 3 часа) и коагулопатия (тромбиновое время или АЧТВ более чем в 1,5 раза дольше нормы). Рекомендуемая начальная доза СЗП составляет 10-15 мл / кг массы тела пациента.
Необходимо поддерживать количество тромбоцитов более 50х10 9 / л, а у пациентов с массивным кровотечением или тяжелым ТБТ более 100х10 9 / л. Начальный объем донорских тромбоцитов составляет 4-8 доз или 1 доза тромбоконцентрата.
Показание к применению фактора свертывания крови VIII (криопреципитат) — снижение концентрации фибриногена менее 1 г / л. Его начальная доза составляет 50 мг / кг.
В реанимации при сильном кровотечении с закрытыми повреждениями рекомендуется применение VII фактора свертывания крови. Начальная доза препарата составляет 200 мкг / кг, затем через 1 и 3 часа — 100 мкг / кг.
Анестезия
Соответствующая анестезия необходима для предотвращения развития гемодинамической нестабильности, увеличения дыхательной экскурсии грудной клетки (особенно у пациентов с травмами грудной клетки, живота и позвоночника).
Местная анестезия (при отсутствии противопоказаний в виде местной инфекции и коагулопатии), а также контролируемые пациентом методы обезболивания способствуют лучшему купированию болевого синдрома.
Опиоиды используются в остром периоде травм. НПВП более эффективны для купирования болевого синдрома при повреждении костей. Однако они могут вызывать коагулопатию, стрессовые язвы слизистой оболочки желудка и кишечника, а также нарушение функции почек.
При определении показаний к анестезии необходимо помнить, что беспокойство, возбуждение пострадавшего могут быть вызваны другими причинами (поражение головного мозга, инфекция и т. Д.) чем боль.
 [32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
[32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
Еда
Раннее назначение нутритивной поддержки (сразу после нормализации центральной гемодинамики и тканевой перфузии) приводит к значительному снижению количества послеоперационных осложнений.
Можно использовать полное парентеральное или энтеральное питание, а также их комбинации. Пока пострадавший находится в тяжелом состоянии, дневная энергетическая ценность пищи составляет не менее 25-30 ккал / кг.Пациента на полноценную энтеральную диету следует как можно скорее перевести.
 [43], [44], [45], [46], [47], [48]
[43], [44], [45], [46], [47], [48]
Инфекционные осложнения
Развитие инфекционных осложнений во многом зависит от локализации травмы и характера травмы (открытая или закрытая, есть ли заражение раны). Может потребоваться хирургическое лечение, профилактика столбняка, антибактериальная терапия (от разового приема до лечения в течение нескольких недель).
Внутривенные катетеры, установленные во время неотложных и реанимационных мероприятий (иногда без соблюдения асептических условий), подлежат замене.
Пациенты с политравмой имеют повышенный риск развития вторичных инфекций (в частности, инфекций дыхательных путей и раневых поверхностей, связанных с катетеризацией крупных сосудов, брюшной полости и забрюшинного пространства). Для их своевременной диагностики необходимо проводить регулярные (1 раз в 3 дня) бактериологические исследования сред организма (кровь, моча, трахеобронхиальный аспират, отделенный от дренажа), а также контролировать возможные очаги инфекции.
Периферические травмы и осложнения
При травмах конечностей часто поражаются нервы и мышцы, тромбозы сосудов, нарушение кровоснабжения, что в конечном итоге может привести к развитию компрессионного синдрома и рабдомиолиза. Что касается развития этих осложнений, необходима повышенная бдительность, чтобы как можно скорее провести корректирующую операцию.
Для профилактики неврологических и трофических расстройств (пролежней, трофических язв) используют специальные методики и оборудование (в частности, специальные антипролежневые матрасы и кровати, позволяющие проводить полноценную кинетическую терапию).
Профилактика серьезных осложнений
Для предупреждения развития тромбоза глубоких вен назначают препараты гепарин. Их использование особенно актуально после ортопедических операций на нижних конечностях, тазу, а также при длительной иммобилизации. Следует отметить, что введение малых доз низкомолекулярных гепаринов связано с меньшим количеством геморрагических осложнений, чем лечение нефракционированными препаратами.
Для профилактики стрессовых язв желудочно-кишечного тракта наиболее эффективными являются ингибиторы протонной помпы.
Профилактика внутрибольничной инфекции
Регулярное наблюдение за состоянием пациентов необходимо для своевременного выявления и коррекции возможных поздних осложнений (панкреатит, некалькулезный холецистит, ПОН), при которых может потребоваться повторная лапаротомия, УЗИ, КТ.
Медикаментозное лечение политравмы
Этап реанимации
Если интубация трахеи проводится до катетеризации центральной вены, то адреналин, лидокаин и атропин можно вводить эндотрахеально, увеличивая дозу в 2–2 раза.В 5 раз больше, чем требуется для внутривенного введения.
Для восполнения ОЦК наиболее целесообразно использовать физиологические растворы. Использование растворов глюкозы без контроля гликемии нежелательно из-за неблагоприятного воздействия гипергликемии на центральную нервную систему.
Адреналин для реанимации вводят, начиная со стандартной дозы 1 мг каждые 3-5 минут, при неэффективности дозы увеличивают.
Бикарбонат натрия назначают при гиперкалиемии, метаболическом ацидозе, длительной остановке кровообращения.Однако в последнем случае применение препарата возможно только при интубации трахеи.
Добутамин показан пациентам с низким CB и / или низким сатурацией смешанной венозной крови, но с адекватным изменением артериального давления в ответ на инфузионную нагрузку. Препарат может вызвать снижение артериального давления, тахиаритмии. У пациентов с признаками нарушения органного кровотока назначение добутамина может улучшить показатели перфузии за счет увеличения CB. Однако при обычном применении препарата для поддержания центральной гемодинамики на сверхнормальном уровне [сердечный индекс больше 4.5 л / (мин. 2 )] не сопровождается значительным улучшением клинических исходов.
Допамин (допамин) и норэпинефрин эффективно повышают кровяное давление. Перед их применением необходимо обеспечить адекватное восполнение ОЦК. Допамин увеличивает CB, но его использование ограничено в некоторых случаях из-за развития тахикардии. Норэпинефрин используется как эффективное вазопрессорное средство.
Не рекомендуется использовать низкие дозы дофамина для поддержания функции почек.
Фенилэфрин (мезатон) — альтернативный препарат для повышения артериального давления, особенно у пациентов, склонных к тахиаритмии.
Применение адреналина оправдано у пациентов с рефрактерной гипотензией. Однако при его употреблении часто отмечаются побочные эффекты (например, он способен снижать брыжеечный кровоток, спровоцировать развитие стойкой гипергликемии).
Для поддержания адекватных значений среднего АД и CB возможно одновременное раздельное введение вазопрессоров (норадреналин, фенилэфрин) и инотропных препаратов (добутамин).
Немедикаментозное лечение политравмы
Показания к немедленной интубации трахеи:
- Обструкция дыхательных путей, в том числе при средней степени тяжести и тяжелом поражении мягких тканей лица, костей лицевого черепа, ожогах дыхательных путей.
- Гиповентиляция.
- Тяжелая гипоксемия с вдыханием O2.
- Угнетение сознания (по шкале комы Глазго менее 8 баллов).
- Сердечная недостаточность.
- Геморрагический шок тяжелой степени.
Рекомендации по экстренной интубации трахеи
- Основной метод — оротрахеальная интубация прямым ларингоскопом.
- Если у пациента сохраняется мышечный тонус (нельзя снимать нижнюю челюсть), то используйте фармакологические препараты для достижения следующих целей:
- нервно-мышечная блокада,
- седация (при необходимости),
- поддержание безопасного уровня гемодинамики,
- профилактика внутричерепной гипертензии,
- предупреждение о рвоте.
- Если у пациента сохраняется мышечный тонус (нельзя снимать нижнюю челюсть), то используйте фармакологические препараты для достижения следующих целей:
Повышение безопасности и эффективности процедуры зависит от:
- из опыта врача,
- пульсоксиметрический мониторинг,
- поддержание шейного отдела позвоночника в нейтральном (горизонтальном) положении,
- давление на щитовидный хрящ (прием Селика),
- мониторинг уровня СО2.
Коникотомия показана, если голосовые связки не видны при ларингоскопии или ротоглотка заполнена большим количеством крови или рвотой.
Ларингеальная маска — альтернатива коникотомии при недостаточном опыте ее выполнения.
Хирургическое лечение политравмы
Основная проблема при политравме — это выбор оптимального времени и объема хирургических вмешательств.
У пациентов, которым необходима хирургическая остановка кровотечения, интервал между моментом травмы и операцией должен быть как можно короче. Пострадавших в состоянии геморрагического шока с установленным источником кровотечения (несмотря на успешную первоначальную реанимацию) немедленно оперируют для окончательной остановки операции.Пострадавшие в состоянии геморрагического шока с неустановленным источником кровотечения немедленно проходят дополнительное обследование (включая УЗИ, КТ и лабораторными методами).
Операции, выполняемые при политравме, делятся на:
- срочно первая линия — срочно, направленная на устранение прямой угрозы жизни,
- срочная вторая линия — предназначена для устранения угрозы развития опасных для жизни осложнений,
- срочная третья стадия — обеспечивает профилактику осложнений на всех стадиях травматической болезни и увеличивает вероятность хорошего функционального исхода.
В более отдаленных условиях проводят реконструктивно-восстановительные операции и вмешательства при развивающихся осложнениях.
При лечении пациентов в крайне тяжелом состоянии рекомендуется придерживаться тактики «контроля повреждений». Главный постулат этого подхода — выполнение хирургических вмешательств в минимальном объеме (короткое время и наименьшая травматичность) и только для устранения непосредственной угрозы жизни пациента (например, остановки кровотечения).В таких ситуациях операция может быть приостановлена для реанимации, а после исправления грубых нарушений гомеостаза возобновлена. Наиболее частые показания к применению тактики «устранения повреждений»:
- необходимость ускоренного завершения операции у пациентов с массивной кровопотерей, коагулопатией и переохлаждением,
- источников кровотечения, не подлежащих одноэтапному устранению (например, множественные разрывы печени, поджелудочной железы с притоком крови в брюшную полость),
- отсутствие возможности зашить операционную рану традиционным способом.
Показания к неотложным операциям — продолжающееся внешнее или внутреннее кровотечение, внешнее механическое нарушение дыхания, поражение жизненно важных внутренних органов, состояния, требующие противошоковых мероприятий. По их окончании продолжают комплексную интенсивную терапию с относительной стабилизацией основных жизненных показателей.
Период относительно стабильного состояния пострадавшего после выхода из шока используется для проведения неотложных хирургических вмешательств второго этапа.Операции направлены на устранение синдрома взаимных отягощений (его развитие напрямую зависит от сроков выполнения полного хирургического руководства). Раннее устранение основных нарушений кровотока в конечностях, стабилизация травм опорно-двигательного аппарата, устранение угрозы осложнений в случае повреждения особенно важны (если выполняется во время операции первого этапа). Внутренние органы.
Перелом костей таза с нарушением целостности тазового кольца необходимо иммобилизовать.Для гемостаза применяется ангиографическая эмболизация, хирургическая остановка, в том числе тампонация.
Гиподинамия — один из важных патогенетических механизмов синдрома взаимного отягощения. Для его скорейшего устранения применяется хирургическая иммобилизация множественных переломов костей конечностей с помощью легких стержневых фиксаторов экстрафокусной фиксации. Если состояние пациента позволяет (нет осложнений, например, геморрагического шока), использование ранней (в первые 48 часов) хирургической репозиции и фиксации повреждений костей приводит к значительному сокращению количества осложнений и снижает риск смерти.
.Дом с политравмой / ЧМТ
Система оказания помощи при политравме / ЧМТ
Система лечения политравм (PSC)VA представляет собой интегрированную сеть специализированных программ реабилитации, предназначенных для обслуживания ветеранов и военнослужащих с боевыми и гражданскими травмами головного мозга (ЧМТ) и политравмами. Услуги, доступные через PCS, включают: междисциплинарную оценку и лечение, разработку комплексного плана ухода, ведение пациентов, обучение и обучение пациентов и их семей, психосоциальную поддержку, а также применение передовых методов реабилитации и протезных технологий.(Узнайте больше о системе оказания помощи при ЧМТ при политравме …)
Понимание TBI
 ЧМТ — обычное явление и серьезная проблема для здоровья. Мозг очень уязвим для повреждений в результате падений, дорожно-транспортных происшествий или нападений. В последнее время опасения по поводу ЧМТ, связанной с конфликтами в Ираке и Афганистане, а также по поводу сотрясений мозга в спорте привели к повышению интереса к профилактике, диагностике и лечению заболеваний, связанных с ЧМТ.(Узнать больше о TBI …)
ЧМТ — обычное явление и серьезная проблема для здоровья. Мозг очень уязвим для повреждений в результате падений, дорожно-транспортных происшествий или нападений. В последнее время опасения по поводу ЧМТ, связанной с конфликтами в Ираке и Афганистане, а также по поводу сотрясений мозга в спорте привели к повышению интереса к профилактике, диагностике и лечению заболеваний, связанных с ЧМТ.(Узнать больше о TBI …)
Что такое политравма?
Когда ЧМТ связана со значительной вторичной травмой (ампутация, ожог, переломы) или с психическими расстройствами (посттравматический стресс, депрессия, беспокойство, употребление психоактивных веществ), полученная «политравма» может иметь разрушительные последствия, которые усугубляют последствия, наблюдаемые в Только TBI.
В недавних военных конфликтах политравма в первую очередь вызвана близостью к взрывному событию. Достижения в области военной медицины и защитного снаряжения помогли спасти жизни.Реабилитация направлена на оптимизацию выздоровления и облегчение возвращения к самостоятельной жизни и более высокого качества жизни. (Узнать больше о политравме …)
Сотрудничество со стратегическими партнерами
VA поддерживает постоянное сотрудничество с Центром защиты мозга и ветеранов травм головного мозга (DVBIC) и Национальными институтами здравоохранения для продвижения исследований, образования, политики и клинического управления TBI. Сотрудничество с программой TBIMS Национального института исследований инвалидности, независимого образа жизни и реабилитации (NIDILRR) привело к созданию в 2010 году исследовательской программы VA TBIMS.Эта программа позволяет VA выполнять многоцентровые исследовательские протоколы в сотрудничестве с 16 академическими центрами TBIMS.


| [1] | Урман М.Г. Травма живота.Пермь, 2003, с. 258. | ||
| [2] | Michel Ph. Разрыв желудка после травмы // J. Чир. 1987. Vol. 124, № 2, С. 138–139. | ||
| [3] | Анишин Н.С. и др. Закрытие повреждения желудка при тупой травме верхнего отдела живота. Вестник хирургии, 1986, № 3. с. 67-69. | ||
| [4] | Агаджанян В.В. Политравма. — Новосибирск.Наука, 2003. с. 483. | ||
| [5] | Абакумов М.М. конец и др. Травма живота в комбинированной траме // М., Мед., 2005. | ||
| [6] | Горшков С.З. Козлов И.З., Волков В.С. Закрытие травмы желудка // Сов. Медицина, 1978, № 9. с. 135-138. | ||
| [7] | Абакумов М.М. и др. Сочетанные травмы грудной клетки // Первый съезд московских хирургов.Неотложная и специализированная хирургическая помощь. Тезисы докладов. М., 2005. с. 202-203. | ||
| [8] | Zhang M., Liu Z.H., Yang J.X. и др. Быстрое выявление пневмоторакса с помощью УЗИ у пациентов с множественной травмой // Критик. Уход. 2006. 10 (4). С. 112. | ||
| [9] | Горшков С.З. и др. al. Закрытые травмы живота // Сов. Медицина, — 1978, — № 9.- с. 135-138. | ||
| [10] | Шапошников Ю. и др.al. Травмы желудка, М .: Медицина 1986, с. 55. | ||
| [11] | Durham R.M., Moran J.J., Mazuski J.E. et al. Полиорганная недостаточность у больных с травмами // Травма. 2003. Oct. 55 (4): 608-16. | ||
| [12] | Феннерти М.Б. Патофизиология верхних отделов желудочно-кишечного тракта у тяжелобольного пациента: Ratijnale по терапевтическим преимуществам подавления кислоты // Crit. Уход. Med. 2002.№ 30. С. 351-355. | ||
| [13] | Холте К., Кехлет Х. Послеоперационная кишечная непроходимость: прогресс на пути к эффективному лечению // Лекарственные средства. 2002. 62: 2603-15. | ||
| [14] | Michel Ph. Разрыв желудка после травмы // J. Чир. 1987. Vol. 124, № 2, С. 138–139. | ||
| [15] | Финкельман Дж. Д., Гаджик О., Фармер Дж. К. и др. Первоначальный опыт клиники Mayo Clinic с использованием высокочастотной осцилляторной вентиляции для взрослых пациентов: ретроспективное исследование // BMC Emerg.Med. 2006. — Т. 6. № 1. С. 2. | ||
| [16] | Ерюхин И.А. и другие. Организация и объем хирургической помощи раненым. // Опыт медицинского обеспечения войск в Афганистане, 1979-1989 гг. М. Имени акад. Н.Н. Бурденко, 2002. 400 с. | ||
| [17] | Розанов В.Е. Пальчиков А.А. Малообъемная реанимация при тяжелой сочетанной травме // Тезисы Х Всероссийской конф. «Актуальные вопросы анестезиологии и реанимации CP, 2003, с.117-118. | ||
Политравма — Википедия
Als Политравма bezeichnet man in der Medizin mehrere gleichzeitig erlittene Verletzungen Verschiedener Körperregionen, wobei mindestens eine Verletzung oder die Kombination mehrerebenstein Verletzung. In der Regel wird als Polytrauma eine Verletzung mit einem Schweregrad nach Оценка тяжести травмы (ISS) от mindestens 16 Punkten Definiert, wobei zusätzlich die Definition von Tscherne Anwendung findet.Das Polytrauma unterscheidet sich somit von einem sogenannten Barytrauma, einer Verletzung in nur einer Körperregion mit einem ISS≥16. [1]
Ein Trauma (griechisch τραῦμα) находится в Medizin eine Schädigung, Verletzung oder Wunde, die durch Gewalt verursacht wird. Die durch das griechische Wort poly- (gr. Πολύ = viel) angezeigte Mehrfach verletzung wird unterschieden von der isolierten Verletzung einzelnen Körperregion, die körperregion, die körperregion, die körperregion, die körperregion.B. isoliertes Schädel-Hirn-Trauma bei Kopfschuss.
Die häufigsten Ursachen für Polytraumen sind Verkehrsunfälle und Stürze aus großer Höhe. Die Versorgung polytraumatisierter Patienten macht zirka 1% Aller Notarzteinsätze aus.
Patienten mit Polytrauma werden im allgemeinen medizinischen Sprachgebrauch zu den Schwerst- bzw. Schwerverletzten gezählt. Die amtliche Verkehrsunfallstatistik kennt ebenfalls den Begriff des «Schwerverletzten», Definiert diesen aber als Unfallopfer, das für mindestens 24 Stunden stationär in einem Krankenhaus behandelt wurde und über den 30.Тег hinaus überlebte, wobei diese Kriterien schon bei weniger schweren Verletzungen gegeben sein können.
Unter den von der Medizin behandelten Verletzungen nimmt das Polytrauma aus mehreren Gründen eine Sonderstellung ein.
- Schwer unfallverletzte Patienten sind für Laien wie für Professionalelle Helfer eine besondere mentalische Herausforderung, weil sie z. B. blutüberströmt, entstellt oder stark deformiert sein können. Bei Verkehrsunfällen sind häufig mehrere (Begleit-) Personen mitverletzt.
- Für Patienten mit Polytrauma besteht Lebensgefahr. Das behandelnde Team steht somit unter großer Verantwortung, es besteht zudem Zeitdruck für all durchzuführenden Maßnahmen.
- Определения: gemäß sind mehrere Körperregionen oder Organe betroffen. Der behandelnde Arzt muss также unterschiedlich schwerwiegende und dringliche Verletzungen gleichzeitig beurteilen und eventuell sofort die dringendsten Probleme behandeln.
Es handelt sich также um eine außerordentlich komplexe medizinische Fragestellung, die unter Zeitdruck und unter großer mentalischer Belastung gelöst werden muss.
Für die Beurteilung der Verletzungsschwere haben sich mehrere spezielle Trauma-Score etabliert: [2]
- Шкала комы Глазго (GCS) zur Beurteilung einer Schädel-Hirn-Verletzung bzw. des Bewusstseinszustands
- Оценка тяжести травмы (ISS) zur Beurteilung des Ausmaßes der anatomischen Verletzungsschwere als Quadratsumme der drei schwersten Verletzungen von sechs abgegrenzten anatomischen Regionen, deren einzelne Verletzungennatomischen Regionen, deren einzelne Verletzungenderexwere, abgegrenzten anatomischen Regionen, deren einzelne Verletzungenderefisan, deren Einzelne Verletzungenn, schwere alswirez Punkten annehmen, mit höheren Werten für höhere Verletzungsschwere. [3] Der ISS wird am häufigsten eingesetzt, auch als allgemein geläufige und in wissenschaftlichen Studien häufig verwendete Definition eines Polytraumas mit einer Verletzungsschwere mit einem ISS> 15. Es besteht eine lineare Korrelation zwischen ISS und Mortalität, Morbidität und Krankenhausaufenthalt, аллергены имеют более высокий рейтинг на 48% для Fehlklassifikationen.
- Revised Trauma Score (RTS gemäß HR Champion) als Ausmaß der Physicologischen Beeinträchtigung ist eine (mit Koeffizienten) gewichte Summe der drei Параметр Шкала комы Глазго (GCS) для оценки функциональности (038) для многократной оценки , systolischer Blutdruck (0 до 4 пунктов, multipliziert mit 0,736) и Atemfrequenz (0 до 4 пунктов, multipliziert mit 0,2908).Ein Wert von (gerundet) 8 kennzeichnet somit ein leichtes Trauma, ein Wert von 6 ein mittelschweres, einer von 4 ein schweres и ein Wert unter 2 eine lebensgefährliche Verletzung. Der RTS liegt zwischen 0 und 7,84, wobei höhere Werte geringeren Physiologischen Störungen entsprechen. Если вы планируете прогнозировать корректировку с учетом RTS, то при RTS = 4 до 60,5% и при RTS = 3 до 36%. [4] Hervorgegangen ist der RTS 1989 aus dem mehr Variablen berücksichtigenden, 1981 ebenfalls von H.R. Champion entwickelten Оценка травм (TS) mit den Physiologischen Parametern GCS (1–5 баллов), Atemfrequenz (0–4 балла), Atemexkursion (1–2 балла), systolischer Blutdruck (0–4 балла) и kapillälläre W auf Nagelbettdruck (0 до 2 пунктов). Der TS unterschätzte jedoch den Schweregrad von Schädel-Hirn-Traumen und erwies sich in Bezug auf die Bewertung von Atemexkursionen und Kapillarfüllung als unpraktisch am Unfallort. [5]
- Rein Deskriptiv ist die Schweregradeinteilung nach Schweiberer von Grad I (mäßige, aber stationäre Behandlung erfordernde Verletzung ohne Schock) über Grad II (schwere, aber nicht lebensbedrohliche% Verletzung mit Schockustzüberfen. [6]
Die Therapie von Polytrauma-Patienten kann eingeteilt werden in vier Behandlungsphasen: [7]
- Akutphase (etwa 1. bis 3. Stunde): Schweregradabschätzung, Schockbehandlung, ggf. Wiederbelebung, ggf. lebensrettende Operationen
- Primärphase (etwa 1. bis 3. Tag): Stabilisierung von Kreislauf und Atmung auf der Intensivstation, Röntgendiagnostik, Ultraschalldiagnostik, Ausschluss von Gefäß-, Harnblasen- und Harnröhrenvergletzungen, gNoteingriffe
- Sekundärphase (etwa 2. bis 8. Tag): weitere Stabilisierung von Herz und Kreislauf sowie von Lungen- und Hirnfunktionen, ggf. weitere Operationen
- Tertiärphase (etwa ab 8. Tag): ggf. Entwöhnung von der Beatmungsmaschine, zunehmende Mobilisierung, ggf. Durchführung bisher aufgeschobener operativer Eingriffe.
Lebensrettende Sofortmaßnahmen [Bearbeiten | Quelltext Bearbeiten]
Standardmaßnahmen sind die Absicherung der Unfallstelle unter Eigenschutz und das Absetzen des Notrufs — hierbei ist die Rettungskette zu beachten.
Noch am Unfallort müssen dann eventuell lebensrettende Sofortmaßnahmen durchgeführt werden wie die Stillung starker Blutungen, bei Bewusstlosigkeit eine stabile Seitenlage und gegebenenfalls die Durchfüzieung-einbeungen.
Rettungsdienstliche Maßnahmen am Unfallort [Bearbeiten | Quelltext Bearbeiten]
Versorgung eines Patienten auf der AutobahnDer Rettungsdienst (Notfallsanitäter, Rettungsassistent, Rettungssanitäter, Notarzt) untersucht den Patienten nach einer eventuellen technischen Rettung am Unfallort zunächst kurz in Bezug auf die Vitalfunktionen und ergreift mazda.Hierbei kommen standardisierte Abläufe (zum Beispiel gemäß dem Pre-Hospital-Trauma-Life-Support-Konzept) zum Einsatz.
Der Rettungsdienst verschafft sich in der Erstbeurteilung einen groben Überblick über einige wichtige Körperstrukturen und Funktionen (Atemwege / Atmung, Kreislauffunktion, Verletzungen wichtiger Organsystememe). Von primärer Bedeutung ist die Stabilisierung der Vitalfunktionen; neben einer Sauerstoffgabe und einer Atemwegssicherung (часто при интубации трахеи) wird, sofern vorhanden, ein Spannungspneumothorax entlastet; spritzende Blutungen werden mittels Druckverband или durch Abbinden gestillt; zur Infusionstherapie sind mehrere großlumige периферийно-венозный Zugänge beim polytraumatisierten Patienten indiziert.Die Wirbelsäule des Patienten wird mit Cervicalstütze und Spineboard oder Vakuummatratze immobilisiert.
Ist die Transportfähigkeit hergestellt, wird der Patient schnellstmöglich in ein für die Versorgung von polytraumatisierten Patienten geeignetes Krankenhaus gebracht. Die Transportbereitschaft sollte innerhalb von 10–15 Minuten hergestellt sein, damit man innerhalb der ersten «золотой час», während der der der der der der der der der der der der dere Prognose hat, den Patienten einem Traumazentrum zukommen lassen kann.Es ist Aufgabe des Notarztes, aufgrund des Verletzungsmusters einzuschätzen, welche medizinischen Fachrichtungen in diesem Krankenhaus vorhanden sein müssen, um den Patienten adäquat zu versorgen z. B. Mund-, Kiefer- und Gesichtschirurgie, Thoraxchirurgie, Neurochirurgie bei Schädel-Hirn-Trauma. Der Notarzt muss auch entscheiden, wie dringlich der Transport ist und welches Transportmittel (Rettungswagen oder Rettungshubschrauber) benutzt wird, um den Patienten schnellstmöglich einer bestmöglichen Versorgung zuzuführen.
Versorgung im Krankenhaus [Bearbeiten | Quelltext Bearbeiten]
 Schockraum eines Traumazentrums
Schockraum eines TraumazentrumsDie Erstversorgung des Polytraumatisierten wird typischerweise im Schockraum des Krankenhauses vorgenommen, часто nach standardisierten Vorgehensweisen, wie etwa dem ATLS-Konzept. Diagnostik und Behandlung erfolgt interdisziplinär unter Hinzunahme verschiedener Fachrichtungen (Allgemein- und Unfallchirurgie, Anästhesie, Neurochirurgie, Radiologie und evtl. weiterer benötigter Disziplinen)
Strukturiert werden die wichtigsten lebensbedrohlichen Verletzungen rasch diagnostiziert und behandelt.Dazu wird der Patient klinisch untersucht, eine Sonographie des Brust- und Bauchraumes wird durchgeführt, um eine innere Blutung или Organverletzungen zu entdecken (FAST-Sonographie). Dann wird innerhalb weniger Minuten eine Ganzkörper-Computertomographie («Trauma-Scan», «Traumaspirale») durchgeführt, so dass all wesentlichen Verletzungen erkannt werden können. Röntgenbilder werden eventuell angefertigt, Fall die Situation des Patienten für dieses relativ zeitaufwendige Verfahren стабильный генугист.Es wird im Anschluss rasch über die notwendigen Akutbehandlungen (etwa operative Beckenstabilisierung, Laparotomie bei Blutungen im Bauchraum, Trepanation bei Schädelhirntrauma; anschließende Intensivtherapie) entschieden.
Jedes Jahr verletzen sich in Deutschland от 32 000 до 38 000 Menschen schwer (mit ISS> 15), die mittlere 10,3 Интенсивные медицинские унд миттлере 22,1 Tage stationär im Krankenhaus behandelt werden müssen. [1] Die Überlebensrate ist von 63% in den 1990er Jahren auf 78% (2004) gestiegen.Das Traumaregister der Deutschen Gesellschaft für Unfallchirurgie hat im Jahresbericht 2002 Daten von 14.110 Polytraumata zusammengefasst. Die Unfallopfer waren im Mittel 39,9 Jahre alt, 72% фарфор Männer. Младшие верлетцунги отставали от МКС от 24,3 пункта. В 95% случаев отстает от травм, в 4% от них страдает травма (Schuss-, Stichverletzung) vor. В 62% handelte es sich um einen Verkehrsunfall, bei 15% um einen Sturz aus mehr als 3 Meter Höhe и 6% um einen Selbstmordversuch.Bei 58% lag eine schwere Schädel-Hirn-Verletzung vor, der Brustraum war bei 57,6% der Patienten schwer betroffen, schwere Bauchverletzungen fanden sich bei 25,5%, schwere Extremitätenverletzungtens bei 40,6%, jeweils mit einem drei Punkten.
Noch am Unfallort wurden 59% intubiert, insgesamt wurden 84% beatmet. При 20% -ном отставании от начального значения Schock mit einem Blutdruck, когда ниже 90 мм рт.ст., 32% снижается. Получите 8% звезд в Unfallort или в районе 24 Stunden, получите 16% starben в Entlassung.Bei 32% entwickelte sich ein Multiorganversagen. Bereits in der Primärversorgung im Schockraum erfolgte bei 43% eine Bluttransfusion. 78% der Unfallopfer wurden operiert, im Mittel 4,5 mal. Bei 12% erfolgte der erste operative Eingriff bereits im Schockraum. In dieser Studie betrug der mittlere Krankenhausaufenthalt 31 Tage, davon 13 Tage auf einer Intensivstation. [8]
Um die Inzidenz von Polytraumata bei Straßenverkehrsunfällen und die zugrunde liegenden Unfallmechanismen zu bestimmen, führte die Unfallforschung der Versicherer (UDV) 2008 eine Volfrexebungsvonn 32 Millionen Einwohnern durch.Innerhalb eines Jahres wurden 131 Patienten mit dieser Verletzungsschwere, die in der Studienregion verunglückt waren, в Kliniken eingeliefert, während 66 Unfallopfer noch am Unfallort verstarben. Überlebende Patienten nach Polytrauma hatten damit einen Anteil von 10% unter den schwerverletzten Verkehrsunfallopfern gemäß amtlicher Определение. [9]
Die Deutsche Gesellschaft für Unfallchirurgie fordert в ihrem Weißbuch фон 2006 [1] умирают Entwicklung Эйнесло flächendeckenden Netzwerks фон Traumazentren цур optimierten Versorgung schwerverletzter Patienten в Эйнем dreistufigen Система фон етек lokalen Basisversorgung über сделай Регионал Schwerpunktversorgung бис цур Versorgung Schwerverletzter в überregionalen Traumazentren дера Maximalversorgung sowie spezialisierten Behandlungszentren.Dazu werden genaue Aufgabenstellungen, Strukturelle, räumliche und personelle Ausstattungsmerkmale empfohlen. Daneben werden eine fortlaufende Qualitätssicherung und eine Strukturierte Kommunikation zwischen allen Ebenen gefordert. Dieses System ist bei den teilnehmenden Kliniken [10] des Traumaregisters der DGU (der Deutschen Gesellschaft für Unfallchirurgie) bereits weitgehend realisiert.
Neben der Forschung im Bereich des Traumaregisters befassen sich Forschungsgruppen auch mit immmunologischen Fragen beim Polytrauma.Ziel ist es, frühzeitige Marker der Akute-Phase-Reaktion zu finden, die im Sinne einer immunologischen Verletzungsschwere das Risiko einer systemischen Entzündungsreaktion oder Sepsis nach schwerer Unfallverletzung abbildengebreezeungen, котор нужно убить. Andererseits wird der Frage nach der Schwere und Dauer einer zwischenzeitlichen Immunsuppression zwischen dem zweiten und vierten Tag nach dem Unfall nachgegangen, während derer ein stark erhöhtes Risiko bei erneuten operativeen () лучше Eingriffen ().
- ↑ a b c http://www.dgu-online.de/: Weißbuch Schwerverletzten-Versorgung. (PDF; 246,51 kB) (Nicht mehr online verfügbar.) Deutsche Gesellschaft für Unfallchirurgie (Hrsg.), Июнь 2012 г., архивный документ Оригинал до 23 сентября 2015 г .; abgerufen am 9. Februar 2015.
 Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.dgu-traumanetzwerk.de
Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.dgu-traumanetzwerk.de - ↑ M. Bardenheuer u. a .: Epidemiologie des Schwerverletzten. In: Notfall & Rettungsmedizin. 2000; 3. С. 309–317.
- ↑ С. П. Бейкер u. a .: Оценка тяжести травмы: метод описания пациентов с множественными травмами и оценки неотложной помощи. В: Журнал травм. 1974; 14, С. 187–196.
- ↑ Х. Р. Чемпион u. а .: Пересмотр оценки травм. В: Журнал травм. 1989; 29, S. 623–629.
- ↑ Валиед Абдулла: Interdisziplinäre Intensivmedizin. Urban & Fischer, München u. а. 1999, ISBN 3-437-41410-0, с. 467 ф.
- ↑ Валиед Абдулла: Interdisziplinäre Intensivmedizin. Urban & Fischer, München u. а. 1999, ISBN 3-437-41410-0, с. 466.
- ↑ В. Абдулла (1999), С. 469 ф.
- ↑ AG Polytrauma der DGU: Jahresbericht 2002 des Traumaregisters der AG «Polytrauma» der DGU .Deutsche Gesellschaft für Unfallchirurgie (DGU), Берлин 2003.
- ↑ Schwerstverletzungen bei Verkehrsunfällen. Forschungsbericht der UDV 2011: PDF
- ↑ teilnehmende Kliniken beim Traumaregister (Memento des Originals vom 15. Juni 2009 im Internet Archive )
 Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.traumaregister.de abgerufen am 7. апреля 2011 г.
Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.traumaregister.de abgerufen am 7. апреля 2011 г.
 Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! .
Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! .
 Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.dgu-traumanetzwerk.de
Информация: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. @ 1 @ 2Vorlage: Webachiv / IABot / www.dgu-traumanetzwerk.de