МЕТОДЫ ПЕРЕЛИВАНИЯ КРОВИ -Медицинский портал
МЕТОДЫ ПЕРЕЛИВАНИЯ КРОВИ.
В лечебной практике применяют следующие основные методы
гемотрансфузий: 1) прямое переливание крови – трансфузия
непосредственно от донора реципиенту. 2) непрямое переливание
крови ( переливание консервированной крови из флакона или
пластикового мешка, в которые она была заготовлена. 3)
обменное переливание крови – трансфузия донорской
консервированной крови с одновременной эксфузией крови
реципиента. 4) аутогемотрансфузия – переливание
консервированной аутокрови, заблаговременно заготовленной у
больного. 5) реинфузия крови – обратное переливание крови,
излившейся в различные полости (брюшную, грудную) во время
операции.
В зависимости от источника получения различают донорскую,
посмертную (фибринолизную), аутокровь (полученную от
больного), а от метода и срока консервации –
свежезаготовленную и консервированную кровь различных сроков
хранения, эритроцитную массу (нативную), отмытые эритроциты,
эритроцитную взвесь, размороженные отмытые эритроциты.
В зависимости от скорости введения крови различают
трансфузии капельные, струйные, струйно-капельные. В
зависимости от путей введения – внутривенные,
внутриартериальные, внутриаортальные, внутрикостные.
Прямое переливание крови. Прямое или непостредственное
переливание крови от донора реципиенту является одним из
первых методов, который использовался до открытия
стабилизаторов, позволяющих консервировать кровь. Имеется три
способа прямого переливания крови: 1) прямое соединение с
помощью трубки артерии донора и вены реципиента. 2)
прерывистый метод с помощью обыкновенных шприцев 3)
непрерывный метод с применением различных аппаратов для
переливания крови из вены донора в вену реципиента. Первый
способ в настоящее время не используется, остальные способы в
инфузионной практике применяются.
Преимуществом прямого переливания крови является то, что
больному переливается свежая кровь без стабилизатора,
полностью сохранившая свои биологические субстраты, в
частности, клеточные и белковые элементы и все факторы
свертывающей системы. Поэтому прямое переливание крови
используется при нарушениях свертывающей системы крови
(гемофилия, гипо и афибриногенемия, фибринолиз и др.). В
подобных случаях отмечается более выраженный лечебный эффект,
чем при переливании консервированной крови. Противопоказанием
к прямым переливаниям крови являются острые и хронические
инфекции, вирусные и риккетсиозные заболевания у донора или
реципиента, септицимия, недостаточное медицинское обследование
донора. Недостатком прямого переливания крови является
организационные и технические трудности при его осуществлении.
Непрямое переливание крови. Непрямым переливанием
называется такое переливание, при котором операция взятия
крови по времени отдалена от ее переливания. Кровь от донора
предварительно забирается в специальную емкость (флакон,
пластиковый пакет) с гемоконсервантом и затем используется в
различные сроки хранения. Этот метод является основным в
гемотрансфузиологии. Непрямое переливание проводят
внутривенно, внутриартериально или внутрикостно. Трансфузии
проводят капельно, струйно, струйно-капельно.
Наиболее часто используют внутривенный путь введения
(рис.2). Для этого необходимо произвести венопункцию или вено-
секцию (когда закрытая венопункция невозможна) одной из по-
верхностных, наиболее выраженных подкожных вен конечностей,
чаще всего вен в области локтевого сгиба (рис.3,4). Если пред-
полагаемая длительность инфузионной терапии превышает 2-3 су-
ток, для ее проведения разумно прибегнуть к катетеризации ма-
гистральных вен – подключичной, яремной (рис.5).
Вливание крови и растворов со скоростью 10 мл и более в
минуту считается струйным способом, а вливание каплями со
скоростью 1-5 мл в минуту – капельным способом. Скорость
гемотрансфузии выбирается в зависимости от состояния больного.
Метод внутриартериальный трансфузий применяют в случаях
терминальных состояний: остановка дыхания и сердца, вызванных
невосполненной массивной кровопотерей, тяжелым травматическим
шоком.
Лечебный эффект внутриартериального переливания крови
определяется рефлекторной стимуляцией сердечно-сосудистой
деятельности и восстновлением кровотока по коронарным сосудам.
Для достижения эффекта кровь вводят со скоростью 200-250 мл за
1,5-2 минуты под давлением 200 мм рт. ст. по направлению к
сердцу. При восстановлении сердечной деятельности, давление
снижают до 120 мм. рт. ст., а при четком определении пульса
переходят к внутривенному вливанию крови: при стабилизации
систолического артериального давления на цифрах 90 -100 мм.
рт.ст. иглу из артерии извлекают.
Для внутриартериального вливания используют бедренную,
плечевую артерии. Артерию пунктируют через кожу иглой Дюфо или
производят артериосекцию. Система для внутриартериального
переливания крови (рис.6) представляет собой систему,
аналогичную системе для внутривенного введения, но с тем
исключением, что к длинной игле, введенной во флакон,
подсоединяют баллон для нагнетания воздуха.
Внутрикостный метод применяется при невозможности
использовать внутривенный путь. После анестезии раствором
новокаина места прокола внутрикостной иглой с мандреном
прокалывают ткани области гребешка подвздошной, пяточной или
эпифиза большеберцовой кости и винтообразными движениями
проникают через кортикальный слой в губчатое вещество. После
удаления мандрена иглу соединяют с системой и приступают к
переливанию крови.
Очень редко применяют другие методы трансфузий – в
пещеристые тела полового члена, в роднички новорожденных и др.
Обменное переливание крови. Обменное переливание крови –
частичное или полное удаление крови из кровеносного русла
реципиента с одновременным замещением ее адекватным или
превышающим объемом донорской крови. Основная цель этой опера-
ции – удаление вместе с кровью различных ядов (при отравлени-
ях, эндогенных интоксикациях),продуктов распада, гемолиза, ан-
тител (при гемолитической болезни, гемотрансфузионном шоке,
почечной недостаточности).
Сочетание кровопускания и переливания крови нельзя свести
к простому замещению. Действие этой операции состоит в
сочетании заместительного и дезинтоксикационного эффектов.
Используют два метода обменных трансфузий:
непрерывно-одномоментный – скорость трансфузии соизмеряется со
скоростью эксфузии; прерывисто-последовательный – удаление и
введение крови производится небольшими дозами прерывисто в
одну и ту же вену. Для обменного переливания предпочтительна
свеже-заготовленная кровь, но возможно применение
консервированной крови малых сроков хранения (до 5 дней).
Переливание крови производят в любую поверхностную вену, а
кровопускание из крупных венозных стволов или артерий.
Скорость переливания устанавливают таким образом, чтобы было
равновесие между количеством выведенной и введенной крови.
Средняя скорость обменной гемотрансфузии – 1000 мл за 15 минут.
Большим недостатком обменных гемотрансфузий, помимо
опасности синдрома массивных трансфузий, является то, что в
период кровопускания вместе с кровью больного частично
удаляется и кровь донора. Для полноценного замещения крови
требуется до 10-15 л донорской крови.
Аутогемотрансфузия. Аутогемотрансфузия – переливание
больному собственной крови. Она осуществляется двумя путями:
1) трансфузией консервированной крови, заблаговременно взятой
от больного и сохранявшейся до операции, 2) реинфузией крови,
собранной из серозных полостей (грудной, брюшной) и излившейся
в них при больших операциях.
Аутогемотрансфузии имеют преимущества перед переливанием
донорской крови: 1) исключается опасность осложнений,
связанных с несовместимостью, а также заражением инфекционными
и вирусными заболеваниями, 2) исключается риск изоиммунизации,
3) предотвращается развитие так называемого синдрома
гомологичной крови, 4) возможно проведение трансфузий больным
с редкими группами крови.
Реинфузия крови – переливание больному его крови,
излившейся в серозные полости. Чаще всего этот метод
используют при трубной беременности, разрывах селезенки, ране-
ниях органов грудной клетки. Кровь, излившуюся в плевральную
или брюшную полости собирают ложкой-черпаком в градуированный
сосуд или флаконы из-под кровезаменителей. Одновременно прово-
дят стабилизацию крови. Для этого можно использовать гепарин,
6% раствор лимонно-кислого натрия, ЦОЛИПК-7. После стабилиза-
ции проводят фильтрацию крови. Ее проводят путем фильтрации
самотеком через 8 слоев марли. Стабилизированную и профильтро-
ванную кровь можно возвращать больному немедленно без ка-
ких-либо проб и исследований. Реинфузию можно сочетать с пере-
ливанием донорской крови или любого кровезаменителя.
Методика непрямого переливания крови.
В настоящее время наиболее широко применяется непрямое
переливание крови.
Следует всегда помнить, что переливание крови очень
ответственная манипуляция, которая может привести к тяжелым
последствиям и смерти больного. Поэтому, производя
гемотрансфузию, следует неотступно выполнять все принятые
правила. Переливание крови производит только врач,
передоверять среднему медицинскому персоналу запрещается.
В современной трансфузиологии необходимо ориентироваться
на переливание только одногруппной крови. При этом
резус-отрицательным реципиентам можно переливать только
резус-отрицательную кровь, а резус-положительным – только
резус-положительную. Лишь в исключительных случаях
резус-положительным реципиентам допускается переливание
резус-отрицательной крови.
По жизненным показаниям возможно также переливание
реципиентам в объеме не более 500 мл так называемой
“совместимой” по группам АВО крови и крови “универсального”
донора. При этом пренебрегают разрушающим действием
групповых агглютининов крови донора на эритроциты
реципиента, т.е. не принимают во внимание так называемый
“обратный гемолиз”. Согласно схеме (Ландштейнера или
Оттенберга) (рис.7) при переливании учитывается только
возможный гемолиз эритроцитов донора групповыми агглютининами
реципиента. При этом предполагается, что кровь группы О(I)
“универсальна” и может переливаться реципиентам всех групп.
Кровь групп А(II) и B(III) может переливаться лицам
одноименной группы и группы АВ(IY). Кровь группы АВ(IY) может
переливаться только реципиентам этой же группы. Лица, имеющие
кровь группы АВ(IY) являются универсальными реципиентами.
Подготовка больного.
Перед переливанием крови необходимо провести тщательное
обследование больного для оценки показаний и выявления
противопоказаний, выбора рациональной трансфузионной среды и
способа трансфузий. У больного следует выяснить
гемотрансфузионный, а у женщин акушерский анамнез.
Больному необходимо выполнить общий анализ крови с
определением количества эритроцитов, гемоглобина, гематокрита,
цветного показателя и общий анализ мочи, а также измерить
артериальное давление и подсчитать пульс. За два часа до
гемотрансфузии не рекомендуется принимать пищу,
непосредственно перед инфузией больной должен освободить
мочевой пузырь.
Оценка годности консервированной крови.
Проверяется герметичность упаковки сосуда, устанавливается
пригодность крови по сроку хранения, правильность ее
паспортизации, проводится макроскопическое исследование крови.
Макроскопическая оценка годности крови производится при
хорошем освещении. Взятая из холодильника или отстаявшаяся
свеже-заготовленная кровь пригодна к переливанию, если она
разделилась на три слоя: на дне красный слой эритроцитов, над
ними – тонкий серый слой лейкоцитов, сверху – прозрачная,
слегка желтоватая плазма. Непригодной считается кровь с
красным или розовым окрашиванием плазмы (гемолиз), при наличии
в плазме хлопьев, помутнении, наличии пленки на поверхности
(инфицированная кровь), при наличии сгустков (свертывание
крови). Иногда при наличии в крови большого количества
нейтрального жира плазма ее мутнеет, т.н. “хилезная кровь” или
ее поверхность покрывается ровным белым налетом. При
согревании такой “жирной” крови в течение 1,5-2 часов плазма
становится прозрачной и кровь к переливанию пригодна.
Монтаж аппаратуры для гемотрансфузии.
Флаконы с кровью извлекают из холодильника за 30-60 минут
до применения. Перед заполнением системы кровь перемешивается
осторожным переводом флакона из вертикального положения в
горизонтальное и медленным вращением по оси. С горлышка
флакона снимается пергаментная обертка или центральная часть
металлического колпачка. Резиновая пробка обрабатывается
спиртом. Путем пункции пробки к флакону подсоединяется
стерильная система для переливания крови.
Проведение изосерологических проб перед переливание крови.
После того как выбранная кровь подготовлена для
переливания, врач должен вновь сравнить паспортные данные на
флаконе с данными о больном в истории болезни и убедиться, что
кровь донора принадлежит к одноименной группе крови больного.
Однако только проверкой записей довольствоваться нельзя и
непосредственно перед переливанием крови врач должен провести
контрольные исследования.
Перед гемотрансфузией проводят следующие реакции и пробы.
1. Определение группы крови и резус-принадлежности
больного.
2. Определение группы крови донора.
3. Пробу на индивидуальную совместимость
4. Проба на резус-совместимость.
5. Биологическая проба на совместимость.
Несмотря на то, что непосредственно перед гемотрансфузией
группы крови донора и реципиента известны, необходимо провести
Bedside-test, т.е. вновь определить групповую принадлежность
крови больного и донора по выше описанной методике.
После контрольного определения группы крови донора и реци-
пиента ставят пробу на индивидуальную совместимость. Пробы на
совместимость помогают не только предупредить ошибку в отноше-
нии групп крови АВО, но и выявить несовместимость при сенсеби-
лизации больного к факторам системы резус и антигенам других
систем.
Проба на индивидуальную совместимость (рис.8).
Проба проводиться при комнатной температуре на фарфоровой
или другой белой пластинке. На тарелку наносят 2-3 капли
сыворотки больного и туда же добавляют каплю крови донора, в
соотношении 1:10. Кровь размешивают сухой стеклянной палочкой,
пластинку слегка покачивают, наблюдая за ходом реакции в
течение 5 минут. Если через 5 минут появляется агглютинация,
то кровь не совместима. При некоторых патологических
состояниях сыворотка больного вызывает неспецифическое
склеивание эритроцитов, симулирующее агглютинацию. В таких
случаях необходимо снова проверить группу крови донора и
больного по системе АВО. Если кровь была подобрана правильно,
то следует проверить результат пробы на совместимость
микроскопически при подогревании и добавлении раствора хлорида
натрия. Если при микроскопии видны не агглютинины из
эритроцитов, а монетные столбики, которые при добавлении 1-2
капель изотонического раствора хлорида натрия и подогревании
до 37 градусов расходятся, то кровь совместима.
Проба на совместимость по резус-фактору.
Для выявления несовместимости по резус-фактору применяются
проба с применением желатина, проба в сывороточной среде на
чашке Петри, непрямая проба Кумбса.
Проба с применением желатина.
В пробирку, емкостью 10 мл, на которой пишут фамилию,
инициалы, группу крови больного и донора, номер флакона с
кровью, помещают пипеткой одну каплю крови донора, 2 капли
разжиженного подогреванием 10% раствора желатина и 2-3 капли
сыворотки больного. Пробирку встряхивают, перемешивая содержи-
мое и помещают в водяную баню при температуре 46-48о С на 10 минут. Через 10 минут доливают 5-8 мл 0,85% раствора хлорис-того натрия. Содержимое перемешивают переворачиванием пробирки и невооруженным глазом или через лупу определяют результат исс-
ледования. Если в пробирке отмечается агглютинация эритроци-
тов, т.е. образовались мелкие или крупные комочки на фоне
просветленной жидкости, то кровь донора не совместима и не мо-
жет быть перелита.
Если содержимое равномерно окрашено и не имеет признаков
агглютинации, то кровь совместима.
Проба в сывороточной среде на чашке Петри (рис.9).
На маркированную чашку Петри наносят 2-3 капли сыворотки
крови больного и добавляют одну каплю крови донора в
соотношении 1:5. После перемешивания капель стеклянной
палочкой, чашку Петри помещают в водяную баню при температуре
46-48о С на 10 минут. Если наблюдается агглютинация, то кровь донора и больного несовместима и не может быть перелита.
Непрямая проба Кумбса. Это самая чувствительная проба,
выявляющая несовместимость, связанную с антителами других
систем – Даффи, Келл, Кидд и др. Эта реакция довольно
трудоемкая и выполняется врачом-изосерологом. Пробой Кумбса
пользуются при индивидуальном подборе крови больным с
осложненным трансфузионным анамнезом, при повторных
гемотрансфузиях и при изосерологических конфликтах у
беременных.
Биологическая проба на совместимость.
В начале переливания: струйно троекратно с интервалом в 3
минуты переливают по 15 мл крови. Если за это время реакция на
переливание крови (беспокойство, чувство жара, стеснения в
груди, затрудненное дыхание, боль в пояснице или в голове,
красная окраска лица, сменяющая бледность, снижение
артериального давления и учащение дыхания и пульса) не
наступило, то можно переливать необходимую дозу.
Для проведения биологической пробы на совместимость у
детей переливают кровь струйно троекратно с интервалом по 3
минуты в следующих дозах: детям до 2 лет – 2 мл, до 5 лет – 5
мл, до 10 лет – 10 мл, старше 10 лет – 15 мл.
Грубой ошибкой является введение указанных доз крови не
струйно, а капельно, ибо при капельном вливании можно
переливать значительно большее количество несовместимой крови
без выраженной реакции с последующим развитием
гемотрансфузионного шока.
При переливании крови, когда больной находится под
наркозом, биологическую пробу можно проводить следующим
образом: после переливания первых 100 мл крови в сухую
пробирку с несколькими каплями гепарина берут 5 мл крови и
центрифугируют. Наличие розовой окраски плазмы, а также
учащенный пульс, падение артериального давления, указывает на
гемолиз и на то, что перелита несовместимая кровь. Если плазма
имеет обычную окраску, то кровь совместима.
После проведения всех проб продолжают гемотрансфузию, во
время которой и по ее окончании необходимо следить за
состоянием больного. Измеряется уровень артериального
давления, частота пульса, следят за мочеотделением. Появление
озноба, болей в пояснице, резкое ухудшение состояния больного
могут указывать на реакцию или осложнение. В этой ситуации
надо немедленно прекратить гемотрансфузию.
После окончания гемотрансфузии троекратно, с интервалом
в 1 час, измеряется температура тела. На следующий день
проводят исследование крови и мочи.
Документация.
Каждое переливание крови должно быть зарегистрировано в
истории болезни, в которой обычно ставится штамп или
вклеивается специальный вкладыш и заполняются его графы, или
все сведения записываются в ручную (показания к переливанию
крови, дата переливания, группа крови и резус-принадлежность
донора и больного, дата заготовки крови, N этикетки, донор,
количество, пробы на совместимость, метод переливания, реакция
на переливание и фамилия врача, перелившего кровь).
Способы переливания крови. Пути введения крови. Совместимость крови донора и реципиента.
- Подробности
По виду используемой крови методы переливания можно разделить на две принципиально различные группы:
■ переливание собственной крови (аутогемотрансфузия),
■ переливание донорской крови.
АУТОГЕМОТРАНСФУЗИЯ
Основная черта аутогемотрансфузии, определяющая ее несомненное преимущество, — это отсутствие иммунологических реакций на переливаемую кровь и возможности передачи с кровью инфекционных заболе-ваний.
Аутогемотрансфузия осуществляется двумя способами:
■ трансфузия собственной заранее заготовленной крови,
■ реинфузия крови.
а) Трансфузия заранее заготовленной крови
Такой метод аутогемотрансфузии применяется при плановых операциях, сопровождающихся массивной кровопотерей. Используют либо однократный метод забора крови, либо ступенчато-поэтапный метод. Противопоказаниями к заготовке крови с последующей гемотрансфузией являются исходная анемия и тяжелые сопутствующие заболевания.
Переливание крови проводят в конце операции после завершения основного по травматичности этапа или в раннем послеоперационном периоде. Однократный забор применяют при операциях с относительно небольшой кровопотерей.
Ступенчато-поэтапный метод позволяет накопить значительные (800 мл и более) объемы крови путем чередования эксфузии и трансфузии ранее заготовленной аутокрови.
б) Реинфузия крови
Реинфузия является разновидностью аутогемотрансфузии и заключается в переливании больному его собственной крови, излившейся в закрытые полости организма (грудную или брюшную), а также в операционную рану.
При реинфузии кровь собирают в асептических условиях специальными черпаками или с помощью стерильных трубок и добавляют стабилизатор (гепарин, глюгицир и др.). После этого кровь фильтруют (наиболее просто — через 4-6 слоев марли), собирают в стерильные бутылочки (полиэтиленовые пакеты) и переливают через систему для гемотрансфузии (с фильтром) внутривенно.
Противопоказаниями к реинфузии являются:
■ нахождение крови в полости более 12 часов (возможность дефибринирования и инфицирования),
■ сопутствующее повреждение полых органов (желудок, кишечник).
ПЕРЕЛИВАНИЕ ДОНОРСКОЙ КРОВИ
В качестве трансфузионной среды используется кровь донора.
При этом переливание крови и ее компонентов может быть прямым (непосредственным) и непрямым (посредственным). Кроме того выделя¬ют обменное переливание крови.
а) Прямое переливание
Прямым называется метод переливания непосредственно от донора — больному, без стабилизации и консервации крови. Таким методом переливается только цельная кровь. Возможны следующие способы прямого переливания крови:
2. Взятие крови у донора с помощью шприца (20 мл) и максимально быстрое переливание ее реципиенту (прерывистый способ).
3. Прерывистый способ с использованием специальных аппаратов.
Преимущества прямого метода: отсутствие консерванта и переливание свежей, теплой крови, сохраняющей все свои функции.
Недостатки:
■ риск попадания в кровеносное русло реципиента мелких тромбов,
■ риск инфицирования донора (!).
б) Непрямое переливание
При непрямом переливании заготовка крови в специальные флаконы (пакеты) с консервантом осуществляется в плановом режиме на станциях (в отделениях) переливания крови. Заготовленная кровь, хранящаяся в определенных условиях, составляет так называемый банк крови и используется по мере необходимости.
В то же время этот метод имеет и ряд отрицательных моментов: в процессе хранения кровь и ее компоненты теряют некоторые ценные целебные свойства, а наличие консервантов может вызывать побочные реакции у реципиента.
в) Обменное переливание
Обменное переливание крови применяется при гемолитической желтухе новорожденных (Rh-конфликт), массивном внутрисосудистом гемолизе, тяжелых отравлениях. При этом наряду с переливанием донорской крови осуществляется эксфузия собственной крови реципиента.
Основные пути введения крови
Внутривенное переливание крови – основной путь вливания крови. Чаще используют локтевую вену или подключичную, реже используют венесекцию.
Внутриартериальное переливание крови применяется при массивной кровопотере в состоянии клинической смерти больного, тяжелого травматического шока с длительным снижением систолического АД до 60 мм. рт. ст.
Внутриаортальное переливание крови проводят через катетеры, проведенные в аорту из переферических артерий (бедренной, плечевой).
Проба на индивидуальную совместимость позволяет убедиться в том, что у реципиента нет антител, направленных против эритроцитов донора и таким образом предотвратить трансфузию эритроцитов, несовместимых с кровью больного.
Основной метод определения – это двухэтапная проба в пробирках с антиглобулином.
Первый этап. В маркированную пробирку вносят 2 объема (200 мкл) сыворотки реципиента и 1 объем (100 мкл) 2% взвеси трижды отмытых эритроцитов донора, суспендированных в физиологической растворе или LISS (раствор низкой ионной силы). Содержимое пробирки перемешивают и центрифугируют при 2500 об/мин (около 600g) в течение 30 с. Затем оценивают наличие гемолиза в надосадочной жидкости, после чего осадок эритроцитов ресуспендируют, слегка постукивая кончиком пальца по дну пробирки, и определяют наличие агглютинации эритроцитов. При отсутствии выраженного гемолиза и/или агглютинации переходят к выполнению второго этапа пробы с использованием антиглобулиновой сыворотки.
Второй этап. Пробирку помещают в термостат при температуре 37°С на 30 мин, после чего снова оценивают наличие гемолиза и/или агглютинации эритроцитов. Затем эритроциты трижды отмывают физиологическим раствором, добавляют 2 объема (200 мкл) антиглобулиновой сыворотки для пробы Кумбса и перемешивают. Пробирки центрифугируют в течение 30 с, осадок эритроцитов ресуспензируют и оценивают наличие агглютинации.
Учет результатов проводят невооруженным глазом или через лупу. Выраженный гемолиз и/или агглютинация эритроцитов указывает на присутствие в сыворотке реципиента групповых гемолизинов и/или агглютининов, направленных против эритроцитов донора, и свидетельствует о несовместимости крови реципиента и донора. Отсутствие гемолиза и/или агглютинации эритроцитов свидетельствует о совместимости крови реципиента и донора.
СПОСОБЫ ПЕРЕЛИВАНИЯ КРОВИ — Med24info.com
По способу введения крови гемотрансфузии разделяют на внутривенные и внутриартериальные (внутрикостные в настоящее время не применяются). В подавляющем большинстве случаев кровь вводят в организм больного внутривенно капельно. Лишь при массивной кро- вопотере с резким ослаблением сердечной деятельности и крайне низким уровнем артериального давления прибегают к внутриартериальному нагнетанию крови.
По виду используемой крови методы переливания можно разделить на две принципиально различные группы:
- переливание собственной крови (аутогемотрансфузия),
- переливание донорской крови.
- АУТОГЕМОТРАНСФУЗИЯ
Основная черта аутогемотрансфузии, определяющая ее несомненное преимущество, — это отсутствие иммунологических реакций на переливаемую кровь и возможности передачи с кровью инфекционных заболеваний.
Аутогемотрансфузия осуществляется двумя способами:
- трансфузия собственной заранее заготовленной крови,
- реинфузия крови.
а) Трансфузия заранее заготовленной крови
Такой метод аутогемотрансфузии применяется при плановых операциях, сопровождающихся массивной кровопотерей. Используют либо однократный метод забора крови, либо ступенчато-поэтапный метод. Противопоказаниями к заготовке крови с последующей гемотрансфузией являются исходная анемия и тяжелые сопутствующие заболевания.
При однократном заборе крови накануне или прямо в операционной до начала операции проводят эксфузию в объеме 400-500 мл крови, возмещая ее кровезамещающим раствором.
Переливание крови проводят в конце операции после завершения основного по травматичности этапа или в раннем послеоперационном периоде. Однократный забор применяют при операциях с относительно небольшой кровопотерей.
Например, у больного забирают 400 мл крови, заместив кровезамещающим раствором или донорской плазмой. Через несколько дней забирают 600 мл крови, параллельно возмещая кровопотерю предварительно забранными 400 мл и кровезаменителями. Еще через несколько дней аналогичным образом осуществляют забор уже 800 мл крови с возвращением 600 мл крови, забранной ранее, и введением плазмозамещающих средств. В результате в распоряжении врача к моменту операции удается создать достаточный запас свежей крови.
б) Реинфузия крови
Реинфузия является разновидностью аутогемотрансфузии и заключается в переливании больному его собственной крови, излившейся в закрытые полости организма (грудную или брюшную), а также в операционную рану.
При реинфузии кровь собирают в асептических условиях специальными черпаками или с помощью стерильных трубок и добавляют стабилизатор (гепарин, глюгицир и др.). После этого кровь фильтруют (наиболее просто — через 4-6 слоев марли), собирают в стерильные бутылочки (полиэтиленовые пакеты) и переливают через систему для гемотрансфузии (с фильтром) внутривенно.
Противопоказаниями к реинфузии являются:
- нахождение крови в полости более 12 часов (возможность дефиб- ринирования и инфицирования),
- сопутствующее повреждение полых органов (желудок, кишечник).
Во всех остальных случаях при массивном скоплении крови в полости или ране реинфузия является методом выбора. Наиболее широко она применяется при нарушенной внематочной беременности и разрыве кисты яичника, разрыве селезенки, внутриплевральном кровотечении, травматичных операциях на костях таза, бедренной кости, позвоночнике.
В качестве трансфузионной среды используется кровь донора.
При этом переливание крови и ее компонентов может быть прямым (непосредственным) и непрямым (посредственным). Кроме того выделяют обменное переливание крови.
а) Прямое переливание
Прямым называется метод переливания непосредственно от донора — больному, без стабилизации и консервации крови. Таким методом переливается только цельная кровь. Возможны следующие способы прямого переливания крови:
- Прямое соединение сосудов донора и реципиента пластиковой трубкой (непрерывный способ).
- Взятие крови у донора с помощью шприца (20 мл) и максимально
быстрое переливание ее реципиенту (прерывистый способ).
- Прерывистый способ с использованием специальных аппаратов.
Преимущества прямого метода: отсутствие консерванта и переливание свежей, теплой крови, сохраняющей все свои функции.
Недостатки:
- риск попадания в кровеносное русло реципиента мелких тромбов,
- переливание недостаточно проверенной донорской крови,
- риск инфицирования донора (!).
Указанные недостатки, особенно последний, подрывающий сами основы донорства, привели к тому, что в настоящее время классическое прямое переливание крови не применяется.
При необходимости производят переливание теплой донорской крови: вызывают донора резерва, забирают у него кровь в бутылочку (пакет) со стабилизатором и непосредственно после забора в другом помещении эту кровь переливают реципиенту.
Таким образом, переливают теплую свежую кровь, сохранившую все свои функции, но момент забора крови у донора и гемотрансфузия реципиенту разделены во времени и пространстве, что исключает всякий риск заражения донора.
б) Непрямое переливание
Непрямое переливание крови — это основной метод гемотрансфузии. Он отличается простотой выполнения и несложным техническим оснащением, при нем исключается опасность инфицирования донора и отрицательный психологический эффект присутствия донора при переливании.
Важно, что такой метод дает возможность заготовки больших количеств донорской крови, которую можно использовать как в плановом, так и в экстренном порядке.
При непрямом переливании заготовка крови в специальные флаконы (пакеты) с консервантом осуществляется в плановом режиме на станциях (в отделениях) переливания крови. Заготовленная кровь, хранящаяся в определенных условиях, составляет так называемый банк крови и используется по мере необходимости.
В то же время этот метод имеет и ряд отрицательных моментов: в процессе хранения кровь и ее компоненты теряют некоторые ценные целебные свойства, а наличие консервантов может вызывать побочные реакции у реципиента.
в) Обменное переливание
Обменное переливание крови применяется при гемолитической желтухе новорожденных (Rh-конфликт), массивном внутрисосудистом гемолизе, тяжелых отравлениях. При этом наряду с переливанием донорской крови осуществляется эксфузия собственной крови реципиента.
Методы и техника переливания крови — Студопедия
Различают 2 метода переливания крови:
прямой — кровь переливается непосредственно от донора к реципиенту;
непрямой — взятая кровь стабилизируется лимоннокислым натрием или консервируется по принятой методике и переливается по мере необходимости. Надо иметь ввиду, что непрямой метод переливания крови делится на переливание свежецитратной крови и метод переливания консервированной крови, которая набирается в стандартную банку емкостью 250 и 500 мл. Если свежецитратная кровь готовится только из донорской крови, то консервированная кровь готовится из крови доноров; трупной крови; крови, полученной при кровопускании; плацентарной крови и т. д. В организм больного кровь водится внутривенно, внутриартериально и внутрикостно (в костный мозг крыла подвздошной кисти и др.).
Техника переливания крови.
Перед переливанием крови опять определяются группы крови донора и реципиента, проводится реакция на индивидуальную совместимость. Причем определение группы крови и реакции на индивидуальную совместимость обязан производить врач, переливающий кровь.
Берут 3-5 мл крови из вены или из пальца реципиента, центрифугируют или отстаивают, плазму отсасывают пипеткой. На тарелку капают 1-2 капли плазмы реципиента и добавляют в 10 раз меньшую каплю крови донора. Смешивают и наблюдают 5 мин. Если появилась агглютинация, значит кровь донора и реципиента несовместимы.
В начале переливания крови производят биологическую пробу. Вводят трижды по 25 мл через каждые 3 мин.
Переливание крови производится медленно. Ведется наблюдение за больным, его пульсом, артериальным давлением, дыханием, субъективными ощущениями, чтобы при первых признаках несовместимости тотчас прекратить переливание. Рассмотренное переливание применяется при венепункции или венесекции. Срок годности крови, консервированной по рецепту № 7 — 30 дней, по рецепту № 10 — 45 дней.
Внутрикостный метод разработан и применен И. А. Кассипрским и Г. А. Алексеевым в 1942 г. Кровь вводится в грудину, гребешок подвздошной кости, эпифиз большеберцовой кости, пяточную кость. Метод применяется в тех случаях, когда внутривенное вливание невозможно (спавшиеся вены, обширные ожоги, разжижение тканей и др.).
Внутриартериальный метод хорош тем, что кровь подается тотчас в сосуды головного мозга и коронарные сосуды. По В. А. Неговскому, этот метод переливания крови под давлением 200-250 мл рт. ст. выводил пострадавших из состояния агонии и клинической смерти. Переливалось по 200-250 мл за 1 прием.
Способы переливания крови

 Вам или вашим близким нужно пройти процедуру переливания крови? Вы не знаете, к чему готовиться, что делать и каким образом будет вводиться кровь? Могут ли быть последствия после этой манипуляции?
Вам или вашим близким нужно пройти процедуру переливания крови? Вы не знаете, к чему готовиться, что делать и каким образом будет вводиться кровь? Могут ли быть последствия после этой манипуляции?По способу переливания крови эта манипуляции делится на две основные группы:
- Переливание собственной крови;
- Переливание крови от чужого человека – донорская кровь.
Процедура аутогемотрансфузии
Переливание собственной крови в медицине называется аутогемотрансфузия. Если действительно без переливания крови не обойтись, то в таком случае лучше всего предпочесть именно этот способ (по показаниям врача и по состоянию здоровья).
Достоинство метода аутогемотрансфузии в том, что у человека (пациента) не возникнет специфических иммунологических реакций на кровь. Также, полностью уходит риск передачи вместе с кровью вирусов, инфекций, бактерий.
Переливание крови осуществляется двумя основными методами:
- Трансфузия – то есть кровь заранее подготавливают, очищают и переливают;
- Реинфузия.
Метод трансфузии применяют при планируемых заранее операциях, в которых присутствует риск большой потери крови. Кровь у пациента забирают однократно или же в несколько этапов/ступеней.
Запрещено переливать кровь этим способом при малокровии, а также при тяжелых острых хронических инфекционных заболеваниях.
Итак, если врачами было принято решение забрать кровь однократно, то непосредственно в операционной комнате или же за несколько часов до операции проводят забор крови. Общий объем крови – 500 мл. Потери крови замещают специальным кровезамещающим раствором.
Первоначально пациенту проводят хирургическую операцию, затем, уже переливают крови (после ее потери во время процедур, выполненных ранее).
Однократный забор крови проводят исключительно при незначительной/небольшой кровопотери во время хирургической операции.
Если врачами принято решение забирать кровь в несколько этапов, то таким образом можно накопить около 800 мл крови (рекомендовано для операций с большим объемом кровопотери).
Реинфузия крови
Реинфузия – это переливание собственной крови, но только той, которая во время операции или же травмы излилась в брюшную полость/грудную клетку или в ту рану, которая осталась после операции.
Во время этой процедуры кровь собирают специальными стерильными черпаками и трубками. После собранную кровь фильтруют через несколько слоев марли, собирают в специальные пакеты для переливания и собственно – проводят переливание внутривенно.
Запрещено проводить реинфузии в случаях:
- Если кровь находилась в полости 12 и более часов;
- При проведении хирургической операции были травмированы близлежащие органы – это кишечник и желудок.
Донорская кровь
Второй способ переливания крови – от другого человека, то есть, от донора. В таком случае переливание крови может быть:
- Прямым;
- Непрямым;
- Обменным.
Рассмотрим три вида переливания крови
Под прямым переливанием крови понимают ее транспортировку непосредственно от больного. Кровь при этом предварительно не консервируют и не подвергают стабилизации.
Прямым переливанием можно перелить только цельную кровь.
Способы переливания крови при прямом методе:
- Непрерывный способ – соединяют кровеносные сосуды донора и больного человека;
- Прерывистый способ — донора берут 20-кубовым шприцем кровь и сразу же, в считанные секунды/минуты переливают кровь больному;
- Прерывистый способ, но с использованием специальных аппаратов для переливания крови.
Прямой метод переливания донорской крови выбирают в случае, когда нет возможности использовать консервант и больной жизненно нуждается именно в свежей крови с сохранением всех функций. Но! Такой способ имеет ряд минус – существует большой риск заражения больного инфекцией от донора.
При непрямом переливании крови кровь донора предварительно подготавливают в специальных пакетах с добавлением консервантов. Такую кровь можно приобрести на станциях переливания крови. Кровь заготавливают заранее, хранят при определенных условиях и температурном режиме и затем выдают по требованию медучреждений.
Недостатки этого метода заключаются в том, что при хранении такая кровь теряет спои полезные свойства, так необходимые для восстановления организма больного человека. Также, не всегда положительным образом влияют консерванты на организм – они могут спровоцировать ряд побочных реакций.
Переливание обменным типом применяют в случае диагностирования у пациента гемолитической желтухи (как правило, у новорожденных детей). Также этот способ подходит при тяжелых пищевых отравлениях.
Как вводят кровь?
Кровь переливают внутривенно через локтевую вену (наиболее распространенный вариант) или же подключицей. Если пациент потерял большой объем крови, то в таком случае переливание проводят внутриартериальным способом. Также, именно по артериям переливают кровь, если пациент находится на стадии клинической смерти и в случае снижения у него давления до отметки в 60 мм.рт.ст.
Перед переливанием крови в обязательном порядке необходимо пройти исследование на совместимость крови донора и пациента (проба с антиглобулином). Это позволит предотвратить возникновение ряда осложнений.
Процедура переливания
- При прямом переливании берут кровь из вены донора и тут же переливают в вену реципиента. Чаще всего применяют при сепсисе и обильной потери крови.
- При непрямом переливании кровь изначально собирают в банки, добавляют в них консервант и затем – проводят переливание.
- При внутривенном переливании ведут переливание крови со скоростью 20 капель минуту. Таким образом можно перелить до 1,5 литров крови.
- Внутриартериальное переливание ведут больным при угрозе клинической смерти или же критическом состоянии организма.
- Обменное переливание эффективно при отравлении медикаментами, некачественными продуктами, ядами.
зачем оно нужно и чем опасно Правильно сделать переливание крови
Аутогемотерапия (процедура переливания крови) – это эффективный способ лечения различных кожных заболеваний, включая угревую сыпь. По статистике, в 80% случаев методика позволяет полностью избавиться от прыщей, независимо от причины их появления.
Принцип действия аутогемотерапии
Почему чистка крови позволяет избавиться от прыщей? Эффективность метода обусловлена активизацией защитных сил организма на борьбу с высыпаниями на коже. Аутогемотерапия стимулирует собственный иммунитет пациента, позволяя избавиться от прыщей естественным путем.
Метод способствует:
- повышению иммунитета;
- улучшению обменных веществ;
- нормализации трофики в тканях;
- ускорению регенерации.
Недостаток у аутогемотерапии всего один – это большая длительность лечения. Результаты становятся заметны не сразу, а лишь спустя несколько процедур.
Преимущества метода – абсолютная безопасность, так как пациенту вводится его собственная кровь без применения каких-либо вспомогательных медикаментозных средств.
Очищение организма происходит из-за того, что вводимая кровь содержит различные примеси – токсины, бактерии, болезнетворные агенты. Все эти примеси уже содержатся в организме пациента, поэтому воспаления или заражения при введении крови не происходит.
Иммунитет реагирует на болезнетворные агенты повышением защитных функций, пытаясь подавить чужеродные элементы. В результате происходит естественный процесс очищения, что благоприятно сказывается на состоянии кожи и всего организма в целом.

Показания и противопоказания для переливания крови от прыщей
Аутогемотерапия применяется для лечения различных заболеваний эпидермиса воспалительного и неинфекционного характера. В дерматологии метод показан для лечения:
- угревой сыпи;
- дерматитов различной природы;
- фурункулеза;
- незаживающих ран.
Метод часто применяется в случае низкой эффективности медикаментозного лечения различных высыпаний, а также для ускорения регенерации незаживающих ран.
Аутогемотерапия достаточно эффективно используется для лечения следов от заживших прыщей.
Переливание крови способствует повышению защитной функции организма,
Методы и способы переливания крови
По виду используемой крови методы переливания делят на две группы:
переливание собственной крови (аутогемотрансфузия),
переливание донорской крови.
Посмертную (фибринолизную) кровь в настоящее время не переливают.
В зависимости от метода и срока консервации различают переливание свежезаготовленной и консервированной крови различных сроков хранения.
По способу введения крови гемотрансфузии делят на внутривенные, внутриартериальные, внутрикостные. Наиболее часто применяют внутривенное введение. Только в критических состояниях при массивной кровопотере с резким ослаблением сердечной деятельности и крайне низким уровнем артериального давления используют внутриартериальный путь введения. Внутрикостные инфузии в настоящее время практически не применяются. Очень редко применяют другие методы трансфузий – в пещеристые тела полового члена, в роднички новорожденных и др.
В зависимости от скорости введения крови различают трансфузии капельные, струйные, струйно-капельные. Вливание крови и растворов со скоростью 10 мл и более в минуту считается струйным способом, а вливание каплями со скоростью 1 — 5 мл в минуту – капельным способом. Скорость гемотрансфузии выбирается в зависимости от состояния больного.
Аутогемотрансфузия
Аутогемотрансфузия – это переливание больному собственной крови, взятой у него заблаговременно до операции, непосредственно перед или во время операции. В клинической практике нередко приходится прибегать к переливанию больному его собственной крови. Преимущество метода аутогемотрансфузии перед переливанием донорской крови заключается в исключении опасности развития осложнений, связанных с иммунологическими реакциями на переливаемую кровь, переносом инфекционных и вирусных заболеваний донора (вирусный гепатит, СПИД), переливанием большого количества крови, а также позволяет преодолеть трудности подбора индивидуального донора для больных с наличием антител к антигенам эритроцитов, не входящих в систему АВО и резус.
При аутогемотрансфузиях отмечается лучшая функциональная активность и приживаемость эритроцитов в сосудистом русле больного.
Основная цель аутогемотрансфузии — возмещение потери крови во время операции собственной кровью больного, лишенной отрицательных свойств донорской крови. Показания к аутогемотрансфузии — кровопотеря во время операции. Особенно это актуально у больных с редкой группой крови и невозможностью подбора донора, а также при наличии у пациента нарушений функции печени и почек. В таких ситуациях переливание донорской крови может привести к развитию постгемотрансфузионных осложнений. В последнее время аутогемотрансфузию стали широко применять и при сравнительно небольших по объему кровопотери операциях с целью снижения тромбогенной опасности.
Противопоказаниями к аутогемотрансфузии служат воспалительные заболевания, тяжелые заболевания печени и почек в стадии декомпенсации, поздние стадии злокачественных заболеваний, панцитопения. Абсолютно исключено применение метода аутогемотрансфузии в педиатрической практике. Заготовка аутокрови (плазмы, эритроцитов, тромбоцитов) допустима у лиц от 18 до 60 лет
Аутогемотрансфузия может быть осуществлена двумя способами:
трансфузия собственной крови, заготовленной заблаговременно до операции;
реинфузия крови, собранной из серозных полостей тела больного после массивного кровотечения.
Переливание крови — клиника Мэйо
Обзор
Переливание крови — это обычная медицинская процедура, при которой донорская кровь подается вам через узкую трубку, помещенную в вену на руке.
Эта потенциально спасающая жизнь процедура может помочь восполнить потерю крови в результате операции или травмы. Переливание крови также может помочь, если из-за болезни ваше тело не вырабатывает кровь или некоторые ее компоненты правильно.
Переливания крови обычно проходят без осложнений.Когда возникают осложнения, они обычно легкие.
Продукты и услуги
Показать больше продуктов от Mayo ClinicЗачем это делается
Людям делают переливание крови по многим причинам — например, хирургическим путем, травмами, болезнями и нарушениями свертываемости крови.
Кровь состоит из нескольких компонентов, в том числе:
- Красные клетки переносят кислород и помогают удалять отходы
- Белые клетки помогают вашему телу бороться с инфекциями
- Плазма — жидкая часть вашей крови
- Тромбоциты помогают правильно свертывать кровь
Переливание обеспечивает необходимую часть или части крови, причем чаще всего переливают эритроциты.Вы также можете получить цельную кровь, которая содержит все части, но переливание цельной крови встречается нечасто.
Ученые работают над созданием искусственной крови. Пока нет хорошей замены человеческой крови.
Риски
Переливание крови обычно считается безопасным, но существует определенный риск осложнений. Легкие и редко тяжелые осложнения могут возникнуть во время переливания крови или через несколько дней или более после нее.
Более частые реакции включают аллергические реакции, которые могут вызывать крапивницу, зуд и жар.
Инфекции, передающиеся с кровью
Банки крови проверяют доноров и тестируют донорскую кровь, чтобы снизить риск инфекций, связанных с переливанием крови, поэтому такие инфекции, как ВИЧ или гепатит B или C, чрезвычайно редки.
Другие серьезные реакции
Также редко, к ним относятся:
- Острая иммунная гемолитическая реакция. Ваша иммунная система атакует перелитые эритроциты, потому что группа донорской крови не совпадает. Атакующие клетки выделяют в кровь вещество, которое вредит почкам.
- Отсроченная гемолитическая реакция. Подобно острой иммунной гемолитической реакции, эта реакция протекает медленнее. Чтобы заметить снижение уровня эритроцитов, может пройти от одной до четырех недель.
- Болезнь трансплантат против хозяина. В этом состоянии перелитые лейкоциты атакуют ваш костный мозг.Обычно со смертельным исходом, это чаще поражает людей с сильно ослабленной иммунной системой, например, тех, кто лечится от лейкемии или лимфомы.
Как вы готовитесь
Ваша кровь будет проверена перед переливанием, чтобы определить, является ли ваша группа крови A, B, AB или O и является ли ваша кровь резус-положительной или отрицательной. Сданная кровь, используемая для переливания, должна быть совместима с вашей группой крови.
Сообщите своему врачу, если в прошлом у вас была реакция на переливание крови.
Что вас ждет
Переливание крови обычно проводится в больнице, амбулатории или кабинете врача. Процедура обычно занимает от одного до четырех часов, в зависимости от того, какие части крови вы получаете и сколько крови вам нужно.
Перед процедурой
В некоторых случаях вы можете сдать кровь для себя перед плановой операцией, но в большинстве случаев переливания крови проводятся незнакомыми людьми.Проверка личности гарантирует, что вы получите правильную кровь.
Во время процедуры
Внутривенный (IV) шланг с иглой вводится в один из кровеносных сосудов. Сданная кровь, которая хранилась в пластиковом пакете, попадает в ваш кровоток через капельницу. Вы будете сидеть или лежать во время процедуры, которая обычно занимает от одного до четырех часов.
Медсестра будет наблюдать за вами на протяжении всей процедуры и измерять ваше кровяное давление, температуру и частоту сердечных сокращений.Немедленно сообщите медсестре, если вы разовьетесь:
- Лихорадка
- Одышка
- Озноб
- Необычный зуд
- Боль в груди или спине
- Чувство беспокойства
После процедуры
Игла и капельница будут удалены. У вас может образоваться синяк вокруг места укола, но он пройдет через несколько дней.
Обратитесь к своему врачу, если у вас возникнет одышка, боль в груди или спине в первые дни после переливания крови.
Результаты
Вам может потребоваться дополнительный анализ крови, чтобы увидеть, как ваше тело реагирует на донорскую кровь, и проверить свои показатели крови.
Некоторые состояния требуют более одного переливания крови.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или управления этим заболеванием.
.Переливание крови
Переливание крови осуществляется через трубку, соединенную с иглой или тонкой трубкой (катетером), которая находится в вене. Количество и часть переливаемой крови зависят от того, что нужно пациенту.
Во-первых, проводятся анализы крови, такие как общий анализ крови (CBC), чтобы выяснить, можно ли облегчить симптомы пациента после переливания. Общий анализ крови измеряет уровни компонентов в крови, таких как эритроциты, лейкоциты и тромбоциты.Тесты на свертываемость (коагуляцию) также могут быть выполнены, если аномальное кровотечение является проблемой.
Если необходимо переливание крови, оно должно быть назначено врачом. На этом этапе необходимо сделать больше анализов крови, чтобы найти компонент донорской крови, который точно соответствует пациенту.
Группы крови
Типы крови важны, когда дело доходит до переливания. Если вам сделают переливание, не соответствующее вашей группе крови, иммунная система вашего организма сможет бороться с донорской кровью.Это может вызвать серьезную или даже опасную для жизни реакцию на переливание крови. (См. «Возможные риски при переливании крови».)
Чтобы убедиться в отсутствии ошибок, донорская кровь тщательно проверяется, чтобы определить ее тип. Это делается, когда он забирается у донора и снова поступает в больничную лабораторию. На пакете с кровью указан тип крови, который в нем содержится. Когда человеку требуется переливание крови, у него берут образец крови и исследуют таким же образом.
Вся кровь имеет одинаковые компоненты, но не вся кровь одинакова.У людей разные группы крови, которые основаны на веществах, называемых антигенами, на клетках крови человека. Два наиболее важных антигена для определения группы крови называются A, B, O и Rh.
- Каждый человек имеет группу крови ABO — A, B, AB или O , что означает, что антиген A, антиген B, оба антигена (тип AB) или ни один антиген (тип O) не обнаружен в их клетках крови. .
- У каждого человека также либо резус-положительный, либо резус-отрицательный (у вас либо резус-фактор, либо его нет).
Эти 2 фактора можно объединить в 8 возможных групп крови:
Положительный | B положительный | AB положительный | O положительный |
Отрицательный | B отрицательный | AB отрицательный | O отрицательный |
Группа крови ABO
Два антигена на клетках крови (A и B) определяют группу крови человека по системе ABO (A, B, AB или O).В Соединенных Штатах наиболее распространена группа крови O, за которой следует группа A.
- Если у вас кровь типа O, вы можете сделать переливание эритроцитов только типа O. Но вы можете дать свои красной крови людям с кровью типа A, B, AB или O, поэтому вас иногда называют универсальным донором . (Универсальные донорские клетки крови обычно используются только в экстренных случаях. Например, если у человека сильное кровотечение и он приближается к смерти, у него может не быть времени для тестирования.В повседневной практике людям в США почти всегда дают точно такой же тип эритроцитов, что и у них.)
- Если у вас кровь типа А, вы не можете получить эритроциты ни типа B, ни AB.
- Если у вас кровь типа B, вы не можете получить эритроциты типа A или AB.
- Если у вас кровь типа AB, вы можете сделать переливание эритроцитов O, A, B или AB.
Относительный фактор
Кровь бывает резус-положительной или резус-отрицательной, в зависимости от того, есть ли на поверхности эритроцитов резус-антигены.Человека с резус-положительной кровью типа B называют B-положительной , тогда как человека с резус-отрицательной кровью типа B называют B-отрицательной .
Если у вас резус-положительная кровь, вы можете сделать переливание резус-положительных или резус-отрицательных эритроцитов. Но люди с резус-отрицательной кровью должны получать только резус-отрицательные эритроциты, за исключением крайних случаев. Это связано с тем, что переливание резус-положительной крови может вызвать у человека с резус-отрицательной кровью вырабатывать антитела против резус-фактора, вызывая реакцию переливания (обсуждается ниже).Если резус-отрицательная женщина вырабатывает такие антитела, это может серьезно повредить резус-положительным детям, которые у нее могут быть в будущем. Ее анти-резус-антитела могут атаковать резус-положительные клетки крови плода.
Другие антигены
В эритроцитах есть и другие антигены, которые могут вызывать реакции переливания крови. Это редко, потому что люди не вырабатывают антитела против них, если им раньше не делали переливания крови. Тем не менее, эти антигены могут стать фактором сопоставления крови для человека, которому в прошлом делали много переливаний, как в случае с некоторыми людьми, больными раком.
Плазма, тромбоциты, крио и группа крови
Группы крови также важны для переливания плазмы, но правила отличаются от правил переливания эритроцитов. Например, люди с кровью типа AB являются универсальными донорами плазмы, и они могут получать только плазму типа AB.
При переливании тромбоцитов и криопреципитата сопоставление группы крови донора и реципиента обычно не критично, но лаборатории по-прежнему пытаются сопоставить их. Это может стать важным для пациентов, которые уже перенесли много переливаний или которые реагировали на переливания в прошлом.
Антитела и перекрестное сопоставление
После того, как кровь набрана, проводится тест, называемый скринингом на антитела , чтобы увидеть, содержит ли плазма пациента другие антитела, кроме антител против A, B и Rh. Если есть дополнительные антитела, перекрестное сопоставление может занять больше времени. Это связано с тем, что некоторые единицы донорской крови могут не полностью соответствовать крови реципиента, даже если они имеют одинаковые типы ABO и Rh.
Перед тем, как человеку сделать переливание эритроцитов, необходимо провести еще один лабораторный тест, называемый cross-match , чтобы убедиться, что донорская кровь совместима с кровью реципиента.
Выбирается единица крови правильного типа ABO и Rh, и капля донорских эритроцитов из единицы смешивается с каплей плазмы пациента. За смесью следят, чтобы увидеть, вызывает ли плазма пациента слипание донорских клеток крови. Это может произойти, если у пациента есть дополнительные антитела к белку в донорской единице. Если проблем нет (нет комков), кросс-матч занимает около 30 минут.
Перекрестное сопоставление обычно не требуется для переливания тромбоцитов или плазмы, если только тромбоциты не выглядят так, как будто они могут содержать некоторые эритроциты.
Процесс переливания
Большинство переливаний крови проводится в больницах или амбулаториях.
Переливание эритроцитов обычно начинается медленно, при этом за пациентом внимательно наблюдают на предмет признаков и симптомов реакции на переливание. Часто проверяют жизненно важные показатели пациента (такие как температура, частота сердечных сокращений и артериальное давление). Если проблем нет, скорость инфузии будет постепенно увеличиваться (так кровь поступает быстрее). Каждая единица красных кровяных телец обычно дается в течение пары часов и должна быть завершена в течение 4 часов.Другие продукты крови, такие как плазма и тромбоциты, поступают намного быстрее.
Медсестра может проводить переливание крови и наблюдать за пациентами дома. При переливании в домашних условиях соблюдаются те же стандарты безопасности, что и при переливании в больнице. Медицинский работник должен быть уверен в том, что здоровье пациента стабильно для переливания в домашних условиях. Неотложная медицинская помощь должна быть доступна поблизости на случай, если она понадобится. А кровь нужно держать в определенном температурном диапазоне, пока ее забирают домой.
Возможные риски при переливании крови
Хотя переливание крови может спасти жизнь, оно сопряжено с определенными рисками.Когда-то инфекции были основным риском, но они стали чрезвычайно редкими после тестирования и скрининга доноров. Реакции на переливание крови и другие неинфекционные проблемы сейчас более распространены, чем инфекции.
Когда вам делают переливание любого вида, очень важно сразу же сообщить медсестре, если вы заметили какие-либо изменения в своем самочувствии, такие как зуд, дрожь, головная боль, боль в груди или спине, стеснение в горле, тошнота, головокружение, затрудненное дыхание или другие проблемы. Вы также должны сообщать обо всех изменениях, которые произойдут в ближайшие несколько дней.
Реакции переливания крови
Переливание крови иногда вызывает трансфузионных реакций . Есть несколько типов реакций, одни из которых хуже других. Некоторые реакции возникают сразу же после начала переливания, другие развиваются через несколько дней или даже дольше.
Многие меры предосторожности принимаются перед началом переливания, чтобы предотвратить развитие реакций. Группа крови единицы проверяется много раз, и единицы тщательно подбираются, чтобы убедиться, что она соответствует группе крови и резус-фактору человека, который ее получит.После этого медсестра и лаборант банка крови просматривают информацию о пациенте и информацию о единице крови (или компоненте крови), прежде чем она будет выпущена. Перед началом переливания информация еще раз проверяется в присутствии пациента.
Аллергическая реакция
Это самая частая реакция. Это происходит во время переливания, когда организм реагирует на белки плазмы или другие вещества в донорской крови. Обычно единственными симптомами являются крапивница и зуд, которые можно лечить антигистаминными препаратами, такими как дифенгидрамин (Бенадрил).В редких случаях эти реакции могут быть более серьезными.
Фебрильная реакция
У человека внезапно поднимается температура во время или в течение 24 часов после переливания. Вместе с лихорадкой могут сопровождаться головная боль, тошнота, озноб или общее чувство дискомфорта. Ацетаминофен (тайленол) может помочь при этих симптомах.
Эти реакции часто являются реакцией организма на лейкоциты в донорской крови. Они чаще встречаются у людей, которым ранее делали переливания, и у женщин, которые были беременны несколько раз.Другие типы реакции также могут вызывать лихорадку, и могут потребоваться дальнейшие исследования, чтобы убедиться, что реакция только лихорадочная, а не что-то более серьезное.
Пациентам, у которых наблюдались лихорадочные реакции или которые относятся к группе риска, обычно назначают продукты крови с пониженным содержанием лейкоцитов. Это означает, что белые кровяные тельца были удалены с помощью фильтров или других средств. Больные раком часто получают продукты крови с пониженным содержанием лейкоцитов.
Острое повреждение легких, связанное с переливанием крови
Острое повреждение легких, связанное с переливанием крови (TRALI) — редкая, но очень серьезная трансфузионная реакция.Это может произойти при любом типе переливания, но гораздо более вероятно у людей, которые уже серьезно больны. Переливания, содержащие больше плазмы, например свежезамороженной плазмы или тромбоцитов, с большей вероятностью приведут к TRALI. Часто это начинается в течение 1-2 часов после начала переливания, но может произойти в любое время до 6 часов после переливания. Существует также синдром отсроченного TRALI, который может начаться через 72 часа после переливания.
Основной симптом TRALI — затрудненное дыхание, которое может стать опасным для жизни.Если во время переливания подозревается наличие TRALI, его следует немедленно прекратить.
Врачи теперь считают, что это заболевание связано с несколькими факторами. Многие пациенты, получающие TRALI, недавно перенесли операцию, травмы, лечение рака, переливания крови или имеют активную инфекцию. В большинстве случаев TRALI уходит в течение 2 или 3 дней, если человеку помогают кислород, жидкости и иногда дыхательный аппарат. Даже при таком лечении он смертельно опасен в 5-10% случаев. . TRALI с большей вероятностью приведет к летальному исходу, если пациент уже был очень болен до переливания.
Отсроченный TRALI наблюдался у людей, которые уже были в критическом состоянии или серьезно травмированы. Эти пациенты имеют более высокий риск смерти. Если пациенту, который ранее принимал TRALI, нужны эритроциты, врачи могут попытаться предотвратить это, удалив большую часть плазмы из красных кровяных телец или приняв другие меры. Исследователи работают над другими способами снизить риск TRALI.
Острая иммунная гемолитическая реакция
Острая гемолитическая реакция является наиболее серьезным типом трансфузионной реакции, но осторожное обращение с кровью помогло сделать ее очень редкой. Бывает, когда группы крови донора и пациента не совпадают. Антитела пациента атакуют перелитые эритроциты, заставляя их разрушаться (гемолиз) и выделять вредные вещества в кровоток.
Пациенты могут испытывать озноб, жар, боль в груди и пояснице и тошноту.Почки могут быть сильно повреждены, и может потребоваться диализ. Гемолитическая реакция может быть смертельной, если переливание крови не прекратить сразу после начала реакции.
Отсроченная гемолитическая реакция
Этот тип реакции происходит, когда организм медленно атакует антигены (кроме антигенов ABO) на перелитых клетках крови. Клетки крови разрушаются через несколько дней или недель после переливания. Обычно симптомы отсутствуют, но перелитые эритроциты разрушаются, и количество эритроцитов пациента падает.В редких случаях могут быть поражены почки, и может потребоваться лечение.
У людей обычно не бывает такой реакции, если в прошлом они не делали много переливаний крови. Тем, у кого действительно есть такая реакция, необходимо провести специальные анализы крови, прежде чем можно будет переливать больше крови. Необходимо использовать единицы крови, не содержащие антигена, который атакует организм.
Болезнь трансплантат против хозяина
Болезнь «трансплантат против хозяина» (РТПХ) может возникать, когда человеку с очень слабой иммунной системой переливается продукт крови, содержащий лейкоциты.Белые клетки при переливании атакуют ткани пациента, получившего кровь.
В течение месяца после переливания у пациента могут появиться лихорадка, проблемы с печенью, сыпь и диарея.
Чтобы лейкоциты не вызывали РТПХ, донорскую кровь можно обработать радиацией перед переливанием. (Излучение останавливает работу белых кровяных телец, но не влияет на красные кровяные тельца.) Их называют облученными продуктами крови. Их часто используют при онкологических заболеваниях.
Инфекции
Переливание крови может передавать инфекции, вызываемые бактериями, вирусами и паразитами. Вероятность заражения через кровь в Соединенных Штатах чрезвычайно низка, но точный риск для каждой инфекции варьируется. Тестирование единиц крови на наличие инфекции и постановка вопросов, чтобы узнать о рисках доноров, сделали кровоснабжение очень безопасным. Тем не менее, ни один тест или набор вопросов не являются точными на 100%.
Бактериальное заражение
Изредка кровь во время сдачи крови заражается крошечным количеством кожных бактерий.Тромбоциты являются наиболее вероятным компонентом крови, имеющим эту проблему, поскольку тромбоциты необходимо хранить при комнатной температуре. Другие компоненты охлаждаются или замораживаются, что сдерживает рост бактерий.
Банки крови теперь регулярно проверяют тромбоциты и уничтожают единицы, которые могут причинить вред. Тесты все еще дорабатываются, но сегодня все меньше случаев заболевания вызвано тромбоцитами. Кроме того, в большем количестве больниц используются тромбоциты одного донора, которые имеют более низкий риск бактериального заражения, чем объединенные тромбоциты.
Вирусы гепатита В и С
Для снижения риска вирусного гепатита в результате переливания крови обычно предпринимаются несколько шагов. Людям, которые собираются сдать кровь, задают вопросы о факторах риска гепатита и симптомах гепатита. Сданная кровь также проверяется на наличие инфекции вирусом гепатита В, вирусом гепатита С и других проблем с печенью, которые могут быть признаками других типов гепатита.
Вирусный гепатит, передающийся при переливании крови, встречается редко.Риск заражения гепатитом В при переливании крови в США составляет от 1 на 800,00 до 1 на 1 миллион. Риск заражения гепатитом С составляет примерно 1 на 1 миллион.
Продолжается работа по дальнейшему снижению риска этих инфекций.
Вирус иммунодефицита человека (ВИЧ)
Вирус иммунодефицита человека (ВИЧ) вызывает синдром приобретенного иммунодефицита (СПИД). Тестирование каждой единицы донорской крови на ВИЧ началось в 1985 году, и теперь вся сданная кровь проверяется на ВИЧ с помощью двух скрининговых тестов.
С улучшением тестирования на ВИЧ число случаев СПИДа, связанных с переливанием крови, продолжает снижаться. Риск передачи ВИЧ при переливании составляет примерно от 1 на 1 миллион до 1 на 1,5 миллиона. Наряду с тестированием риск снижается, если донорам задавать вопросы о факторах риска и симптомах ВИЧ.
Цитомегаловирус (CMV)
Цитомегаловирус (ЦМВ) — очень распространенная инфекция в США. До 3 из 4 человек заболевают этой инфекцией к 40 годам.Большинство людей с ЦМВ не знают, что у них он есть, потому что он редко вызывает серьезные симптомы. Тем не менее, поскольку донорская кровь не вызывает проблем у большинства людей, ее не всегда проверяют на ЦМВ.
Если у вас не было ЦМВ и ваша иммунная система ослаблена, контакт с ЦМВ может серьезно ухудшить ваше состояние. ЦМВ передается от человека к человеку через жидкости организма, такие как кровь, слюна, моча, сперма и грудное молоко. Если у вас не было ЦМВ и вам необходимо переливание, ваша врачебная бригада может назначить вам ЦМВ-отрицательных продуктов крови , полученных от доноров, отрицательных по ЦМВ.Или они могут использовать продукты крови, приготовленные с меньшим количеством лейкоцитов, в которых живет вирус. Любая из этих мер значительно снижает риск заражения ЦМВ, если ваша иммунная система слаба.
Другие инфекции
Наряду с упомянутыми выше тестами вся кровь для переливания проверяется на сифилис, а также на HTLV-I и HTLV-II (вирусы, связанные с Т-клеточным лейкозом / лимфомой человека). С 2003 года донорская кровь также проверяется на вирус Западного Нила. В 2007 году банки крови также начали тестирование на болезнь Шагаса (распространенную в Южной и Центральной Америке).
Заболевания, вызываемые определенными бактериями, вирусами и паразитами, такие как бабезиоз, малярия, болезнь Лайма и другие, также могут передаваться при переливании продуктов крови. Но поскольку потенциальные доноры проверяются с вопросами об их состоянии здоровья и поездках, такие случаи очень редки.
Прочие риски
Некоторые ретроспективные исследования показали, что пациенты с определенными видами рака, такими как рак прямой кишки, простаты, легких (мелкоклеточный или немелкоклеточный) и рак груди, имели худшие результаты, если переливание крови проводилось до или во время операции и / или во время химиотерапии. .Причины этого не были ясны, хотя возможно, что перелитая кровь может повлиять на иммунную систему, что может вызвать проблемы позже. Но также важно знать, что во многих исследованиях сравнивались группы, которые могли начаться с серьезных различий между ними. Например, пациенты, нуждающиеся в переливании, часто в самом начале чувствуют себя хуже и могут иметь худшие результаты только на этом основании. Кроме того, пациенты, перенесшие переливание, могли лечиться по-разному во время операции и после нее.
.Переливание крови | Общество лейкемии и лимфомы
Переливание крови с использованием клеток, предоставленных здоровыми добровольцами, может помочь заменить эритроциты, тромбоциты и другие компоненты крови. Некоторым людям с лейкемией, лимфомой, миеломой и другими заболеваниями или расстройствами крови, такими как наследственная анемия и апластическая анемия, необходимо периодическое переливание крови по нескольким причинам:
- Сам процесс болезни иногда может нарушать нормальную выработку эритроцитов, лейкоцитов и тромбоцитов в костном мозге.Например, почти все пациенты с лейкемией (которая в первую очередь поражает костный мозг и кровь) нуждаются в переливании крови во время лечения.
- Многие химиотерапевтические препараты могут временно ухудшать производство клеток крови в костном мозге и подавлять функции иммунной системы.
- Пациенты с трансплантацией стволовых клеток получают высокие дозы химиотерапии, которые истощают запасы нормальных клеток крови.
У больных с недостаточными показателями крови могут развиться:
- Анемия (низкий уровень эритроцитов)
- Тромбоцитопения (низкие тромбоциты)
- Лейкопения (низкий уровень лейкоцитов, гранулоцитов или лимфоцитов, или того и другого)
Врачи используют разные подходы при принятии решения о целесообразности переливания.Как наилучшим образом сбалансировать преимущества и риски переливания крови — предмет некоторых дискуссий в медицинской сфере. В настоящее время политика переливания крови обычно зависит от состояния пациента, индивидуальной подготовки и опыта врача, а также от многолетних медицинских стандартов.
Компоненты крови
Когда вам сделают переливание, вы не получите цельную кровь. Вместо этого вы получите отфильтрованные компоненты крови. Цельная кровь собирается у донора и отправляется в лабораторию для разделения, что позволяет одной донации принести пользу до четырех пациентов и сохранить драгоценные ресурсы крови.
Другой процесс разделения некоторых компонентов крови называется аферез или гемаферез. Это включает в себя удаление определенных компонентов из донорской крови и возвращение донору ненужных частей.
Компоненты, которые вы можете получить отдельно при переливании:
- Красные клетки
- Тромбоциты
- Гранулоциты (белые клетки)
- Плазма и криопреципитат
- Гамма-глобулин
- Альбумин
Облучение крови
Редкое, но потенциально опасное для жизни осложнение переливания крови — это болезнь трансплантат против хозяина, которая возникает, когда лейкоциты донора атакуют иммунную систему реципиента.Чтобы предотвратить это, некоторые центры облучают (обрабатывают радиацией) компоненты крови пациентов, получающих интенсивную химиотерапию, перенесших трансплантацию стволовых клеток или пациентов с ослабленной иммунной системой. Облучение предотвращает атаку лейкоцитов.
Переливание красных клеток
Низкое количество эритроцитов (анемия) при отсутствии лечения может вызвать слабость, утомляемость и, в крайних случаях, одышку или учащенное сердцебиение. Большинство врачей назначают переливание эритроцитов до того, как у пациента разовьются серьезные симптомы, особенно при ведении пожилых пациентов или пациентов с заболеваниями сердца или кровеносных сосудов в анамнезе.Кровь, сдаваемая пациентам с заболеваниями крови, всегда должна содержать белые клетки, удаляемые фильтрацией, этот процесс называется лейкоредуцированным или лейкодеплетированным. Лейкоредукция снижает риски:
- Лихорадка и озноб после переливания крови
- Не отвечает на переливание тромбоцитов
- Передача некоторых вирусных инфекций, таких как цитомегаловирус и HTLV-1
Если вам постоянно переливают эритроциты, вы рискуете получить перегрузку железом, которая, если ее не лечить, может повредить ваше сердце и печень.Вам может потребоваться лечение препаратом, называемым хелатором железа, для удаления излишка железа из организма.
Переливание тромбоцитов
Переливание тромбоцитов проводится для предотвращения или лечения кровотечений из-за крайне низкого уровня тромбоцитов (тромбоцитопения). Поддержание количества тромбоцитов более 5000 на микролитр (мкл) крови, а иногда и выше, по-видимому, снижает риск:
- Незначительное кровотечение, например носовое
- Ушибы кожи (экхимозы)
- Красные пятна размером с булавочную головку под кожей, вызванные кровотечением (петехии)
Не все врачи согласны с правильным подсчетом тромбоцитов, который должен сигнализировать о начале профилактических (профилактических) переливаний, поэтому решения о переливании тромбоцитов сильно различаются среди гематологов и онкологов.
Переданные единицы тромбоцитов должны быть удалены с помощью фильтрации перед переливанием и, если необходимо, их также следует облучить.
Переливание гранулоцитов
Гранулоциты — это разновидность лейкоцитов. Если у вас мало циркулирующих лейкоцитов или их нет, у вас может развиться инфекция, не поддающаяся лечению антибиотиками. Поэтому ваш врач может назначить вам переливание гранулоцитов, что может принести некоторую пользу до тех пор, пока ваши собственные показатели лейкоцитов не восстановятся.Перед переливанием клетки следует облучить, но не обрабатывать лейкоредукционными фильтрами. Поскольку существует неуверенность в том, дают ли современные методы сбора гранулоцитов эффективное переливание крови, донорам гранулоцитов иногда вводят фактор, стимулирующий колонию гранулоцитов (G-CSF), для увеличения выработки лейкоцитов.
Переливание плазмы и криопреципитата
Свежезамороженная плазма (СЗП), жидкость, которая содержит клетки крови, и криопреципитат, часть плазмы, содержащая факторы свертывания (часто называемые для краткости крио), могут быть перелиты пациентам, у которых в крови есть аномальные или низкие уровни крови. белки свертывания.Проблемы могут развиться у пациентов в результате заболевания печени или инфекции. К счастью, эти состояния не характерны для большинства людей с раком крови, за исключением людей с промиелоцитарным лейкозом, которым может потребоваться переливание крови для предотвращения или лечения кровотечения.
Гамма-глобулин для внутривенного введения
Гамма-глобулины — это части белков плазмы, которые играют ключевую роль в предотвращении инфекции. Сильно низкие уровни гамма-глобулина могут привести к повышенному риску некоторых типов бактериальных инфекций.Очень низкий уровень гамма-глобулинов характерен для хронического лимфолейкоза. Ваш врач может захотеть увеличить уровень гамма-глобулина:
.- Если вы проходите трансплантацию стволовых клеток
- Для снижения риска заражения цитомегаловирусом, его иммунных осложнений или лечения
Переливание альбумина
Альбумин — наиболее распространенный белок крови человека. Редко требуется переливание альбумина пациентам, страдающим тяжелым нарушением функции печени.
Безопасность переливания крови
Каждый пациент и врач озабочены безопасностью кровоснабжения. Хорошая новость заключается в том, что риск передачи вирусных заболеваний, таких как вирус иммунодефицита человека (ВИЧ) и гепатит, при переливании крови резко снизился за последние 25 лет. Это результат многоуровневого подхода к безопасности. Сегодня проводится 12 различных тестов на каждую единицу сданной крови на следующие инфекционные заболевания:
- Сифилис
- ВИЧ-1 и ВИЧ-2
- Гепатит В
- Гепатит C
- Т-лимфоцитотропные вирусы человека (HTLV-1 и HTLV-2)
Иногда также проводится дополнительное тестирование на такие заболевания, как цитомегаловирус (ЦМВ) и вирус Западного Нила.
Осложнения при переливании крови
Большинство пациентов, которым делают переливание, не страдают побочными реакциями. Тем не менее, все еще возможны реакции с любым компонентом крови. Реакция может возникнуть во время переливания или только через несколько недель или месяцев.
Симптомы и побочные эффекты, которые могут возникнуть во время или вскоре после переливания, включают:
- Лихорадка (называемые лихорадочными реакциями, это наиболее частые осложнения, которые обычно не являются серьезными)
- Кожная сыпь или крапивница (называемая уритикарией, это вторая по частоте реакция)
- Озноб
- Тошнота
- Боль в месте переливания (вена руки)
- Боль в спине
- Одышка
- Падение артериального давления
- Моча темного или красного цвета
Если вы заметите какие-либо из этих изменений во время переливания крови, пусть даже незначительные, немедленно сообщите об этом медперсоналу.Серьезные осложнения можно предотвратить, если вовремя распознать реакцию, прекратить переливание и ограничить количество сдаваемой крови. Гемолитическая трансфузионная реакция, хотя и редко, может возникнуть при повреждении или разрушении перелитых эритроцитов. Это может привести к падению артериального давления, кровотечению или повреждению почек, что может быть опасным для жизни.
Не мгновенные реакции:
- Аллоиммунизация . Аллоиммунизация происходит, если вы производите антитела против определенных антигенов в переливаемой крови.Хотя это не обязательно вызывает немедленные симптомы, персонал центра крови должен знать об этой реакции и принимать меры предосторожности, если вы перенесете последующее переливание крови.
- Передача вирусной инфекции . Поскольку кровь является биологическим веществом, она никогда не может быть полностью безопасной. Но более чувствительные тесты значительно снизили вероятность заражения вирусным заболеванием за последние 20 лет.
- Передача цитомегаловируса (ЦМВ) . ЦМВ — распространенный вирус, но у пациентов, перенесших трансплантацию стволовых клеток крови или костного мозга, он может вызвать серьезные проблемы, например пневмонию.
- Передача бактериальной инфекции . Бактериальная инфекция при переливании эритроцитов возникает крайне редко — один раз на миллион переливаний. Инфекция после переливания тромбоцитов встречается чаще, чем при переливании эритроцитов, но во всех центрах крови США принимаются специальные меры, чтобы этого не произошло.
- Болезнь трансплантат против хозяина (РТПХ) . Донорские лейкоциты (лимфоциты) могут атаковать кожу, печень, кишечник и костный мозг реципиента после переливания крови, хотя это случается редко.К счастью, это тяжелое осложнение встречается редко и почти никогда не возникает после переливания облученной крови.
Переливание крови — Simple English Wikipedia, бесплатная энциклопедия
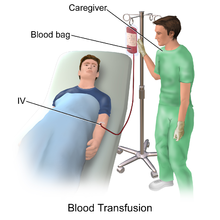 Иллюстрация, показывающая переливание крови.
Иллюстрация, показывающая переливание крови.Переливание крови — это медицинский термин. Это процедура, используемая для передачи крови (или некоторых продуктов на ее основе) из кровеносной системы одного человека в систему кровообращения другого человека.
Переливание крови может спасти жизнь человеку, если он потерял много крови. Человек может потерять кровь в результате травмы, травмы или в результате медицинской операции.Переливание крови также может применяться для лечения некоторых заболеваний крови (например, анемии).
Кровь не собирается и не используется немедленно. Вместо этого он хранится до тех пор, пока он не понадобится. Зона хранения неофициально называется банк крови . Добавив антикоагулянт для предотвращения свертывания крови и охладив кровь, можно хранить ее в течение нескольких дней. Информация о переливании и донорстве доступна на веб-сайте Национальных институтов здравоохранения [1].
Не все люди могут сдавать кровь другим людям. Тестирование на группу крови обычно предотвращает любую плохую реакцию на переливание крови. Однако особые проблемы возникают у людей с редкими группами крови. Во избежание осложнений при переливании крови очень важно выявлять лиц с редкими группами крови. Обычные тесты для системы групп крови ABO покажут их как группу O. Может быть невозможно вообще сделать переливание крови, если в репозитории нет запаса крови, который не вызовет реакции.он сдает кровь
.