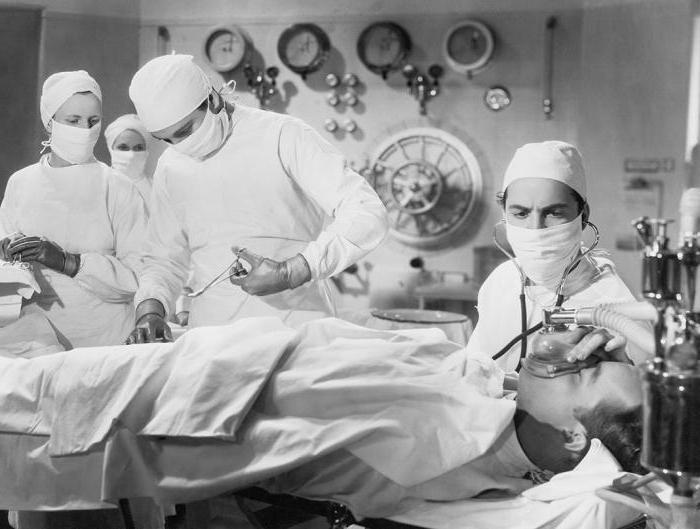
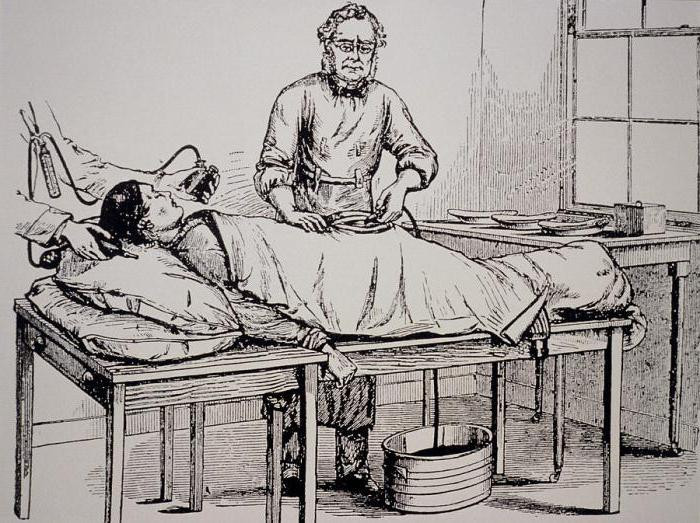
В Лондоне стоматолог по имени Джеймс Робинсон под эфирным наркозом удалил зуб мисс Лонсдейл. Спустя два дня, в больнице Университетского колледжа Роберт Листон ампутировал ногу некоему Фредерику Черчиллю, в роли анестезиолога в этой операции выступил студент медицинского университета по имени Уильям Сквайр, который провел анестезию эфиром.
Сегодня трудно оценить, сколь большим было это достижение в истории анестезиологии. До этого операция была ужасным последним средством в попытке спасти жизнь пациенту. При этом возможным было проведение лишь очень ограниченного числа хирургических манипуляций. Малая хирургия, ампутация конечностей, иссечение некротизированных тканей, удаление камней из мочевого пузыря – вот, пожалуй, и все области, в которых хирург мог практиковать. Брюшная полость и грудная клетка были по существу
Выдающийся хирург того времени Роберт Листон (Robert Liston) вспоминал, как он проводил однажды операцию по удалению камней из мочевого пузыря: … «в панике пациент сумел вырваться из мускулистых рук ассистентов, выбежал из операционной и заперся в уборной. Листон бросился за ним по пятам и, будучи человеком решительным, выломал дверь и унес кричащего пациента назад, чтобы завершить операцию»… (Rapier «Man against Pain», London, 1947: 49).
А вот еще один ужасный факт из истории анестезиологии, напечатанный в газете New York Herald 21 июля 1841 года: «Пациентом был юноша лет пятнадцати, бледный, худой, но спокойный и решительный. Ему необходимо было ампутировать ногу. Профессор нащупал бедренную артерию, наложил жгут и доверил ассистенту удерживать ногу. Мальчику дали немного вина; его отец поддерживал голову и левую руку сына. Второй профессор взял длинный, сверкающий скальпель, нащупал кость, вонзил лезвие в плоть осторожно, но быстро. Мальчик ужасно кричал, слезы текли по щекам отца. Первый разрез с внутренней стороны был завершен, и окровавленное лезвие скальпеля извлечено из раны. Кровь лилась рекой, зрелище было отвратительное, вопли ужасающими, но хирург был спокоен».
История развития анестезиологии
История развития анестезиологии начинается с общей анестезии. С появлением общей анестезии положение изменилось – хирургия перешла на совершенно другой уровень. Стало возможным проводить операции медленнее, а значит, и точнее. Хирургия двинулась в «запретные зоны» и эволюция напрямую была связана с появлением и развитием анестезиологии.
Сначала использовали только эфир, затем в анестезиологическую практику были внедрены и другие ингаляционные анестетики. В ноябре 1847 года врачом-акушером из Эдинбурга Джеймсом Симпсоном впервые был использован хлороформ. Он оказался более сильным анестетиком, чем эфир, но имел более серьезные побочные эффекты. Применение хлороформа иногда приводило к внезапной смерти (первый из подобных инцидентов произошел в начале 1848 года) и со временем стать причиной очень серьезных повреждений печени. Тем не менее, он был проще в использовании, чем эфир, поэтому, несмотря на свои недостатки, стал очень популярен. В течение последующих 40 лет на практике было опробовано большое количество различных агентов, каждый из которых имел свои явные преимущества, но лишь немногие из них выдержали испытание временем.
Следующим важным шагом вперед в истории анестезиологии стало появление местной анестезии. В 1877 году впервые для этих целей был использован кокаин. Затем появились местная инфильтрационная анестезия и блокады периферических нервов, еще позже – спинальная и эпидуральная анестезия, позволившие в 1900-х годах осуществлять хирургические операции на брюшной полости без глубокого наркоза, который достигается при использовании эфира и хлороформа. В начале 1900-х годов в медицинскую практику были введены новые, менее токсичные местные анестетики.
История применения миорелаксантов в анестезиологии
Это был ещё один шаг в истории анестезиологии. В 1940-х и начале 1950-х годов появились миорелаксанты
К современным миорелаксантам относятся: нимбекс, эсмерон, тракриум, мивакрон, ардуан и листенон.
Когда и кто изобрел наркоз?
«Божественное искусство уничтожать боль» долгое время было неподвластно человеку. На протяжении веков пациенты были вынуждены терпеливо переносить мучения, а лекари не имели возможности прекратить их страдания. В XIX веке наука, наконец, смогла победить боль.
Современная хирургия использует для обезболивания общую и местную анестезию. А кто первый изобрел наркоз? Об этом вы узнаете в процессе прочтения статьи.
Приёмы обезболивания в древности
Кто и зачем изобрел наркоз? С момента зарождения медицинской науки врачи пытались решить важную проблем: как сделать хирургические манипуляции максимально безболезненными для пациентов? При сильных увечьях люди погибали не только от последствий травмы, но и от испытанного болевого шока. Для проведения операций у хирурга было не более 5 минут, иначе боль становилась непереносимой. На вооружении эскулапов древности были различные средства.
В Древнем Египте использовали в качестве анестетиков крокодилий жир или порошок из кожи аллигатора. В одном из древнеегипетских манускриптов, датированным 1500 г. до н.э., описываются обезболивающие свойства опийного мака.
В Древней Индии лекари использовали для получения болеутоляющих препаратов вещества на основе индийской конопли. Китайский врач Хуа То, живший во 2 в. н.э., предлагал пациентам выпить перед операцией вино с добавлением марихуаны.
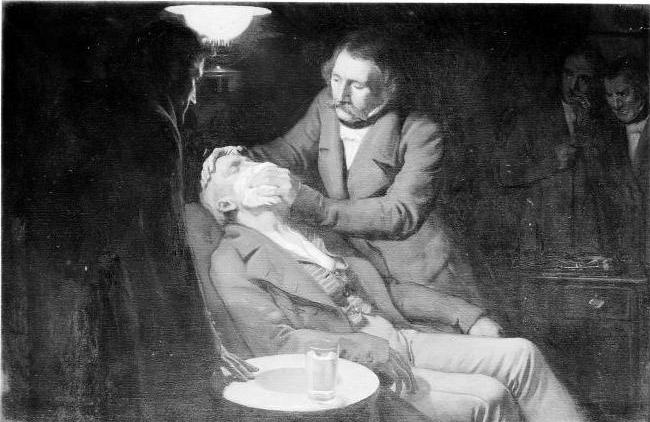
Методы обезболивания в Средние века
Кто изобрел наркоз? В Средние века чудодейственный эффект приписывался корню мандрагоры. Это растение из семейства паслёновых содержит в своём составе сильнодействующие психоактивные алкалоиды. Снадобья с добавлением вытяжки из мандрагоры оказывали наркотическое воздействие на человека, затуманивали сознание, притупляли боль. Однако неверная дозировка могла привести к летальному исходу, а частое употребление вызывало наркозависимость. Обезболивающие свойства мандрагоры впервые в 1 в н.э. описал древнегреческий философ Диоскорид. Он дал им название «анестезия» — «без чувства».
В 1540 г. Парацельс предложил использовать для обезболивания диэтиловый эфир. Он неоднократно испробовал вещество на практике — результаты выглядели обнадеживающе. Другие медики не поддержали новаторство и после смерти изобретателя про этот метод забыли.
Чтобы отключить сознание человека для проведения наиболее сложных манипуляций, хирурги использовали деревянный молоток. Пациенту наносился удар по голове, и он временно впадал в беспамятство. Метод был грубым и неэффективным.
Самым распространённым способом средневековой анестезиологии была ligatura fortis, т. е.ущемление нервных окончаний. Мера позволяла незначительно снизить болевые ощущения. Одним из апологетов подобной практики был придворный врач французских монархов Амбруаз Паре.
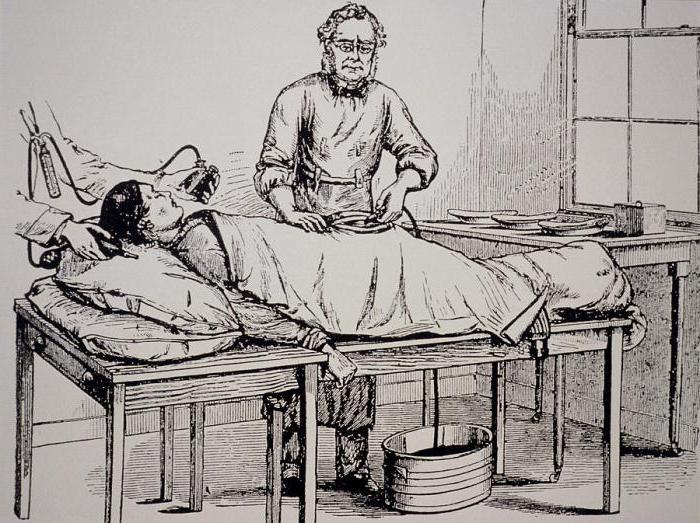
Охлаждение и гипноз как методы обезболивания
Неаполитанский врач Аурелио Саверина на рубеже XVI-XVII века уменьшал чувствительность оперируемых органов с помощью охлаждения. Больная часть тела натиралась снегом, таким образом подвергаясь незначительной заморозке. Пациенты испытывали меньше страданий. Этот метод был описан в литературе, но к нему мало кто прибегал.
Про обезболивание с помощью холода вспомнили во время наполеоновского вторжения в Россию. Зимой 1812 года французский хирург Ларрей проводил массовые ампутации обмороженных конечностей прямо на улице при температуре — 20… -29 оС.
В XIX веке, в период повального увлечения месмеризацией, были предприняты попытки гипнотизирования пациентов перед началом операции. А когда и кто изобрел наркоз? Об этом поговорим далее.
Химические опыты XVIII–XIX века
С развитием научных знаний учёные стали постепенно приближаться к решению сложной проблемы. В начале XIX века английский естествоиспытатель Х. Дэви установил на основе личного опыта, что вдыхание паров закиси азота притупляет ощущение боли у человека. М. Фарадей установил, что похожий эффект вызывают пары серного эфира. Их открытия не нашли практического применения.
В середине 40-х гг. XIX века дантист Г. Уэлс из США стал первым в мире человеком, который подвергся хирургической манипуляции, находясь под воздействием обезболивающего средства — закиси азота или «веселящего газа». Уэлсу удалили зуб, но боли он не почувствовал. Уэлс вдохновился удачным опытом и стал пропагандировать новый метод. Однако повторная публичная демонстрация действия химического анестетика завершилась крахом. Уэлсу не удалось завоевать лавры первооткрывателя наркоза.

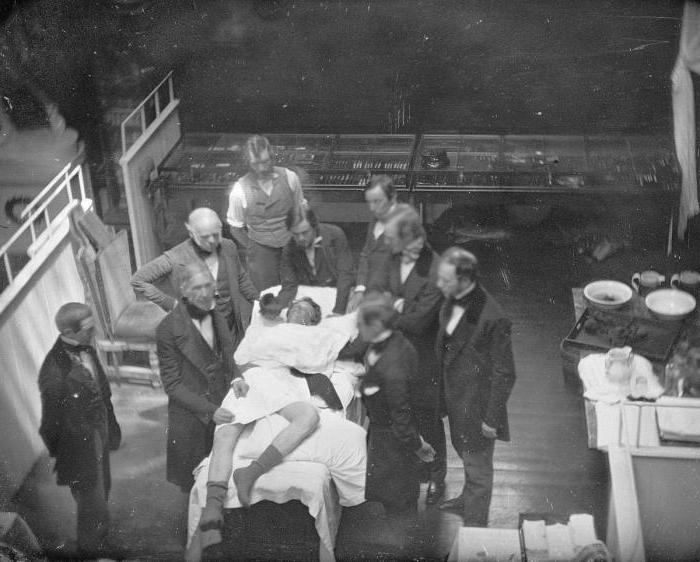
Изобретение эфирного наркоза
Исследованием болеутоляющего действия серного эфира заинтересовался У. Мортон, практиковавший в области стоматологии. Он осуществил серию удачных опытов на себе и 16 октября 1846 г. погрузил в состояние наркоза первого пациента. Была проведена операция по безболезненному удалению опухоли на шее. Событие получило широкий резонанс. Мортон запатентовал своё нововведение. Он официально считается изобретателем наркоза и первым в истории медицины анестезиологом.
В медицинских кругах подхватили идею эфирного наркоза. Операции с его применением были сделаны врачами во Франции, Великобритании, Германии.
Кто изобрел наркоз в России? Первым российским врачом, рискнувшим испытать передовой метод на своих пациентах, был Федор Иванович Иноземцев. В 1847 году он произвёл несколько сложных полостных операций над пациентами, погруженными в медикаментозный сон. Поэтому он является первооткрывателем наркоза в России.

Вклад Н. И. Пирогова в мировую анестезиологию и травматологию
По стопам Иноземцева пошли другие российские доктора, среди которых Николай Иванович Пирогов. Он не только оперировал больных, но и изучал воздействие эфирного газа, пробовал разные способы его введения в организм. Свои наблюдения Пирогов обобщил и опубликовал. Он первым описал приёмы эндотрахеальной, внутривенной, спинальной и ректальной анестезии. Его вклад в развитие современной анестезиологии бесценен.
Пирогов — это тот, кто изобрел наркоз и гипс. Он впервые в России стал фиксировать повреждённые конечности с помощью гипсовой повязки. Свой метод медик опробовал на раненых солдатах во время Крымской войны. Однако Пирогова нельзя считать первооткрывателем данного способа. Гипс в качестве фиксирующего материала применяли задолго до него (арабские врачи, голландцы Гендрихс и Матиссен, француз Лафарг, россияне Гибенталь и Басов). Пирогов лишь усовершенствовал гипсовую фиксацию, сделал её лёгкой и мобильной.
Открытие хлороформного наркоза
В начале 30-х гг. XIX века был открыт хлороформ.
Новый вид наркоза с помощью хлороформа был официально презентован медицинской общественности 10 ноября 1847 г. Его изобретатель шотландский акушер Д. Симпсон активно внедрял обезболивание рожениц, чтобы облегчить процесс родов. Существует предание, что первой девочке, появившейся на свет безболезненно, дали имя Анастезия. Симпсон по праву считается основателем акушерской анестезиологии.
Хлороформный наркоз был намного удобнее и выгоднее, чем эфирный. Он быстрее погружал человека в сон, оказывал более глубокое воздействие. Для него не нужна была дополнительная аппаратура, достаточно вдохнуть пары со смоченной в хлороформе марли.
Кокаин – местный анестетик южноамериканских индейцев
Родоначальниками местной анестезии принято считать южноамериканских индейцев. Они с давних времён практиковали в качестве обезболивающего средства кокаин. Этот растительный алкалоид добывался из листьев местного кустарника Erythroxylon coca.
Индейцы считали растение даром богов. Коку высаживали на специальных полях. Бережно обрывали с куста молодые листья и сушили их. В случае необходимости высушенные листья разжёвывали и слюной поливали повреждённое место. Оно теряло чувствительность, и народные целители приступали к операции.
Исследования Коллера в области местной анестезии
Необходимость осуществлять обезболивание на ограниченном участке особо остро стояла перед стоматологами. Удаление зубов и прочие вмешательства в зубные ткани вызывали нестерпимую боль у пациентов. Кто изобрел местный наркоз? В XIX веке параллельно с опытами по общей анестезии проводились поиски эффективного метода для ограниченного (местного) наркоза. В 1894 г. была изобретена полая игла. Для купирования зубной боли врачи-стоматологи использовали морфий и кокаин.
О свойствах производных коки снижать чувствительность в тканях писал в своих работах профессор из Петербурга, Василий Константинович Анреп. Его труды были детально изучены австрийским офтальмологом Карлом Коллером. Молодой врач решился применить кокаин в качестве анестетика при операции на глазах. Опыты оказались успешными. Пациенты оставались в сознании и при этом не чувствовали боли. В 1884 г. Коллер информировал сообщество венских врачей о своих достижениях. Таким образом, результаты экспериментов австрийского доктора являются первыми, официально подтверждёнными примерами местной анестезии.
История развития эндотрахиального наркоза
В современной анестезиологии чаще всего практикуют эндотрахеальный наркоз, именуемый ещё интубационным или комбинированным. Это наиболее безопасный для человека вид анестезии. Его применение позволяет держать под контролем состояние пациента, осуществлять сложные полостные операции.
Кто изобрел эндотрохиальный наркоз? Первый документально зафиксированный случай использование дыхательной трубки в медицинских целях связан с именем Парацельса. Выдающийся врач Средневековья ввёл трубку в трахею умирающему человеку и тем самым спас его жизнь.
Профессор медицины из Падуи Андре Везалий в XVI веке проводил эксперименты над животными, вводя в их трахеи дыхательные трубки.
Эпизодичное применение трубок для дыхания во время операций дало основу для дальнейшего развития в области анестезиологии. В начале 70-х годов XIX века германский хирург Тренделенбург изготовил дыхательную трубку, снабжённую манжетой.
Применение миорелаксантов в интубационной анестезии
Массовое применение интубационной анестезии началось с 1942 г., когда канадцы Гарольд Гриффит и Энид Джонсон применили во время операции миорелаксанты — препараты, расслабляющие мышцы. Они ввели пациенту алкалоид тубокурарин (интокострин), получаемый из известного яда южноамериканских индейцев кураре. Нововведение облегчило проведение интубационных мероприятий и сделало операции более безопасными. Канадцев принято считать новаторами эндотрахеального наркоза.
Теперь вам известно, кто изобрел общий наркоз и местный. Современная анестезиология не стоит на месте. Успешно применяются традиционные методы, внедряются новейшие медицинские разработки. Наркоз представляет собой сложный, многокомпонентный процесс, от которого зависит здоровье и жизнь пациента.
Мы то и дело слышим «наркоз»… «анестезия»… Хоть раз в жизни каждому из нас приходилось сталкиваться с этим лично. Но, как оказалось, немногие знают, какая разница между первым определением и вторым.
В двух словах, анестезия — общее название разных видов обезболивания и «отключки» пациента (подробнее читайте в материале «Виды анестезии в медицине: что важно знать». Видов анестезии существует около десяти, и одним из них является наркоз.
Наркоз – это один из видов анестезии, его второе название — общая анестезия. Это самый сильный и часто используемый во время операций вид процедуры. Наркоз делает пациента невосприимчивым к внешним раздражителям и является по существу искусственной комой.
А так как во время общей анестезии парализуются в том числе и мышцы тела, включая дыхательные, то пациенту требуется искусственная вентиляция легких, выполняющая во время операции функции диафрагмы и других дыхательных мышц.
Наркоз не позволяет человеку осознавать все происходящее вокруг. Представьте только, что вам оперируют, например, сердце, а вы лежите на операционном столе, боли не чувствуете, но при этом понимаете все происходящее, слышите разговоры врачей. Бр-р!..
С ЧЕГО НАЧИНАЕТСЯ НАРКОЗ
С седации (успокоение), тип седативного средства выбирает анестезиолог.
Когда пациент находится в операционной, все контрольные устройства подключены и протоколы безопасности соблюдены, может начаться анестезия.
Состояние пациента во время операции очень тщательно контролируется электронными устройствами, которые отслеживают частоту сердечных сокращений, количество кислорода в крови, количество вдохов в минуту. Анестезиолог и его ассистент обеспечивают безопасность и эффективность наркоза, их задача – блокировать болевые ощущения и отключить сознание пациента.
КАК ЧЕЛОВЕК ДЫШИТ
При общей анестезии парализуются мышцы тела, включая дыхательные, а это значит, что легкие не могут функционировать самостоятельно. По этой причине необходима искусственная вентиляция легких. Сами легкие работают во время анестезии, но им не хватает силы, чтобы совершить вдох, так как мышцы, которые выполняют эту работу, временно не функционируют.
Для вентиляции легких в трахею вводится эндотрахеальная трубка, к ней присоединяют более широкую трубку, прикрепленную к вентилирующему устройству, подающему кислород. Процесс вставки трубки называется интубацией.
КАК ПАЦИЕНТ «ПРОСЫПАЕТСЯ»
Пробуждение во многом зависит от типа операции. Неосложненные операции обычно заканчиваются выниманием дыхательной трубки из трахеи пациента и введением лекарства, которое устраняет эффект анестезии. Это приводит пациента в сознание и снимает паралич мышц.
После серьезных операций, таких как операция на открытом сердце или на головном мозге, пациент пробуждается медленно, без использования медикаментов, устраняющих эффект анестезии. Это означает, что пациент может оставаться некоторое время на искусственной вентиляции легких после операции, и дыхательная трубка удаляется после пробуждения.
Некоторые пациенты нуждаются в вентиляции легких в течение нескольких дней и дольше, но такие случаи редки. Пациенты с респираторными заболеваниями, курильщики и люди с ожирением чаще других испытывают трудности с отключением вентиляции.
Местная анестезия используется со время приема у стоматолога, а также при косметических процедурах.Фото: Дарья МИТРОФАНОВА
Действие анестетиков полностью прекращается в течение суток или чуть более. До этого времени пациент может чувствовать сонливость, тошноту или спутанность сознания.
В течение первого дня после операции следует больше отдыхать, дремать, полностью исключить любую работу и другие трудоемкие действия. Нельзя управлять никаким оборудованием, включая автомобиль. Не стоит подписывать никакие юридические документы в течение как минимум 24 часов после операции.
Кто-то из близких должен доставить вас домой из больницы. Избегайте употребления алкоголя и любых успокоительных медикаментов, не назначенных врачом. Если у вас есть маленькие дети, постарайтесь найти кого-то, кто позаботится о них в течение нескольких дней, пока вы не оправитесь.
КСТАТИ
После пробуждения пациенту дают кусочек льда или несколько глотков воды. Если все проходит нормально, ему позволяют пить по желанию, а вскоре разрешают вернуться к привычному рациону. Процесс нормализации пищеварения может занимать от нескольких часов до нескольких дней. Тем, кто после наркоза испытывает тошноту, требуется больше времени, чтобы начать употреблять пищу. В большинстве случаев пациент может начать есть обычные продукты питания в течение суток после общего наркоза.
КАКИЕ У НАРКОЗА РИСКИ
Общая анестезия связана с определенным риском. Но избавление от боли во время операции этого стоит. Принимая решение об операции под общим наркозом, необходимо учитывать все риски и преимущества — операция почти всегда связана с риском для здоровья и даже для жизни. Но в некоторых случаях обойтись без нее невозможно. В любом случае, последнее слово всегда остается за вами.
Риски, связанные с наркозом, варьируются в зависимости от процедуры и состояния пациента. Как нет двух одинаковых людей, так нет и одинаковых реакций на анестезию. Так например у 90-летнего пациента уровень риска при хирургическом вмешательстве будет выше, чем у 12-летнего.
Вот некоторые из возможных рисков:
* Спутанность сознания, усиление психических расстройств – этот симптом крайне редок, тем не менее, он встречается, и чаще всего возникает у пожилых людей и пациентов с болезнью Альцгеймера, слабоумием или другими психическими проблемами, в том числе зависимых от алкоголя людей.
* Тошнота и рвота – наиболее распространенная проблема, с которой сталкиваются пациенты после наркоза. Через время этот симптом проходит.
* Трудности с восстановлением дыхания. С этой проблемой сталкиваются пациенты с заболеваниями органов дыхания.
* Образование тромбов – эта проблема возникает из-за того, что пациент долгое время остается обездвижен.
* Гипертермия – потенциально опасное для жизни состояние, оно возникает, потому что при наркозе организм более уязвимы к внешним температурным влияниям.
* Боль в горле и охриплость вызванная дыхательной трубкой. Это раздражение обычно незначительно. Сухость во рту – еще одна незначительная проблема, которая обычно проходит, когда пациент выпьет немного жидкости.
* Дрожь и озноб обычно длятся в течение некоторого времени после операции и проходят, когда к пациенту возвращается способность двигаться.
Пробуждение после наркоза во многом зависит от типа операцииФото: GLOBAL LOOK PRESS
НА ЗАМЕТКУ
Выделяют следующие виды наркоза:
— Ингаляционный – введения средство при помощи маски или интубации трахеи.
— Внутривенный — постановка капельницы с анестетиком.
— Ректальный – введения обезболивающих средств в прямую кишку.
— Комбинированный – одновременное использования нескольких методов.
История наркоза
Современные историки медицины полагают, что впервые анестезию начали применять еще на заре развития человечества. Разумеется, методы применения той анестезии сильно отличались от сегодняшней. Тогда действовали просто и грубо: например, вплоть до XVIII века общий наркоз пациент получал в виде сильного удара дубинкой по голове; после того, как он терял сознание, врач мог приступать к операции.
Также, в качестве местной анестезии использовались наркотические препараты. В одной из древнейших медицинских рукописей (Египет, примерно 1500 г. до н.э.) описано, что в качестве обезболивающего средства пациентам выдавались лекарства на основе опиума.
В Китае и Индии опиум долгое время был неизвестен, однако там довольно рано открыли чудесные свойства марихуаны. Во II веке н.э. знаменитый китайский врач Хуа То во время операций давал пациентам в качестве анестезии изобретенную им смесь вина и растертой в порошок конопли.
Тем временем на территории еще не открытой Колумбом Америки местные индейцы активно использовали в качестве анестезии кокаин из листьев растения кока. Достоверно известно, что инки в высокогорных Андах использовали коку для местной анестезии: местный знахарь жевал листья, а потом капал насыщенной соком слюной на рану пациента, чтобы облегчить его боль.
Когда люди научились производить крепкий алкоголь, анестезия стала более доступна. Многие армии стали брать с собой в поход запасы спиртного, чтобы давать его в качестве обезболивающего раненым солдатам. Не секрет, что этот метод анестезии до сих пор используется в критических ситуациях (в походах, во время катастроф), когда нет возможности использовать современные препараты.
В XIII веке испанец Р. Луллий открыл эфир, в 1540 году Парацельс описал его обезболивающие свойства. 16 октября 1846 года в бостонской клинике (США) Уильям Томас Грин Мортон провёл первую публичную демонстрацию эфирного наркоза при операции удаления подчелюстной опухоли.
Опыт применения наркоза в России также начинается с эфира. 7 февраля 1847 года его применяет Ф.И.Иноземцев. В клинике факультетской хирургии Московского университета он проводит операцию по поводу рака молочной железы. Неделей позже — 14 февраля 1847 года свою первую операцию под эфирным наркозом во 2-м Военно-сухопутном госпитале Санкт-Петербурга осуществляет другой великий русский хирург — Н.И.Пирогов. В июле 1847 года Пирогов первым практикует эфирный наркоз в полевых условиях во время Кавказской войны, за год он лично провел около 300 эфирных анестезий.
В 1847 году шотландский акушер Дж. Симпсон впервые использовал хлороформ для наркоза во время приема родов.
В конце XX века для наркоза начали использовать ксенон.
В редких случаях врачи пытались использовать в качестве анестезии силу внушения, например, погружать пациентов в гипнотический сон. Современным последователем этой практики стал скандально известный психотерапевт Анатолий Кашпировский, который в марте 1988 года во время специального телемоста организовал обезболивание женщине, которой в другом городе без анестезии вырезали опухоль из груди. Впрочем, продолжателей его дела что-то не нашлось.
Наркоз Википедия
Нарко́з (др.-греч. νάρκωσις — онемение, оцепенение; синонимы: общее обезболивание) — искусственно вызванное обратимое состояние торможения центральной нервной системы, при котором возникает сон, потеря сознания, расслабление скелетных мышц, снижение или отключение некоторых рефлексов, а также пропадает болевая чувствительность (наступает общее обезболивание). Всё это возникает при введении одного или нескольких общих анестетиков, оптимальная доза и комбинация которых подбирается врачом-анестезиологом с учётом индивидуальных особенностей конкретного пациента и в зависимости от типа медицинской процедуры.
Состояние наркоза характеризуется обратимым угнетением ЦНС с выключением сознания, подавлением чувствительности (в первую очередь, болевой) и рефлекторных реакций, снижением тонуса скелетных мышц. Средства для наркоза угнетают межнейронную (синаптическую) передачу возбуждения в ЦНС. При этом нарушается передача афферентных импульсов, изменяются корково-подкорковые взаимоотношения, функция промежуточного, среднего, спинного мозга, что и обусловливает развитие наркоза. Синаптическое образование разных уровней ЦНС и различной морфофункциональной организации неодинаково чувствительны к средствам для наркоза. Этим объясняется стадийность действия средств для наркоза.
Клиническое применение[ | ]
Главная цель наркоза — замедление реакций организма на оперативное вмешательство, прежде всего ощущения боли. При этом медикаментозный сон, с которым чаще всего и ассоциируется понятие «наркоз», является лишь одним компонентом наркоза. При проведении наркоза также важно подавление или значительное снижение выраженности вегетативных (автоматических) реакций организма на хирургическую травму, которые проявляются увеличением частоты сердечных сокращений (тахикардия), повышением артериального давления (артериальная гипертензия) и другими явлениями, которые могут иметь место даже при выключенном сознании. Это подавление вегетативных реакций называется обезболиванием или анальгезией. Третий компонент наркоза — миорелаксация, или расслабление мышц, необходимое для обеспечения нормальных условий для работы хирургов.
Боль и борьба с нею — это приоритет: не будет боли — не запустятся физиологические (в контексте боли — принимающие патологическое значение) механизмы защиты. Это главная задача анестезиолога: н
История анестезиологии
Хирургические операции производились еще в глубокой древности. Различные документы, исторические памятники, найденные при раскопках хирургические инструменты свидетельствуют о том, что хирурги еще в древние века владели такими операциями, как трепанация черепа, камнесечение и др. Хирурги стремились найти средство, которое позволило бы оперировать безболезненно. Было предложено множество способов, но все они были несовершенны.
В частности, с целью обезболивания применялись корень мандрагоры, дурман, мак, опий, алкоголь. Обезболивающие средства вводились различными путями: через кожу (втирание), через прямую кишку, принимались внутрь.
В России до 50-х годов XIX века обезболивание было также примитивным. Применялись указанные выше средства. При вправлении грыж применялись табачные клизмы. Использовались такие методы, как доведение больного до обморока путем с давления сосудов шеи или удара тяжелым предметом по голове. Для местной анестезии применяли холод в виде обкладывания снегом, льдом, а также перетягивание конечности жгутом.
Однако все эти методы были бессильны полностью уничтожить боль, а в больших дозах часто приводили к смертельным исходам. Поэтому зачастую операции производились вообще без всякого обезболивания, что порой приводило к смерти от операционного шока. Вследствие этого хирурги стремились максимально сократить время операции. Так, Н. И Пирогов делал высокое сечение мочевого пузыря за 2 минуты, удаление грудной железы — за 1,5 мин. Видный хирург наполеоновской армии Ларрей в ночь после Бородинской битвы произвел 200 ампутаций.
Эпоха общего обезболивания берет начало с 1846 года, когда зубной врач из Бостона (США) Уильям Мортон впервые публично продемонстрировал обезболивающее действие эфира при операции удаления опухоли подчелюстной области. Вмешательство прошло в полной тишине, что произвело ошеломляющее впечатление на окружающих, привыкших к воплям во время операции.
После этого началось триумфальное шествие эфира по всему миру. Уже через 4 месяца после демонстрации Мортона эфирный наркоз применили в России Иноземцев, Пирогов и др.
Н. И. Пирогов (1810 — 1881) — великий русский хирург, которому медицина обязана многими важнейшими идеями и методами. Наиболее значительные из них — внедрение в хирургию эксперимента и разработка современной топографической анатомии, что сразу сделало хирургию действительно научной дисциплиной, организация медицинской помощи раненым на войне, в том числе применение наркоза на поле боя, и создание службы медицинских сестер. Н. И. Пирогов одним из первых в России применил наркоз эфиром и хлороформом. Но главная его заслуга в области анестезиологии и реаниматологии — экспериментальная разработка методов наркоза, которые используются и в наши дни. Эксперименты были обобщены Н. И. Пироговым в монографии по наркозу (1847), изданной впервые в мире. Предложенные им методы и аппарат для «этеризации» обеспечили успех внедрения наркоза в нашей стране. Н. И. Пирогов первым указал на отрицательные свойства наркоза, возможность тяжелых осложнений, необходимость знания клиники наркоза. В его трудах заключены идеи многих современных методов — эндотрахеального, внутривенного, ректального наркоза, спинальной анестезии.
Наркотизирующее действие закиси азота в 1844 году пытался продемонстрировать американец Уэллс при удалении зуба, но больной при этом закричал. Уэллс был освистан, а наркоз закисью азота — незаслуженно отвергнут. Неудача Уэллса объясняется слабыми наркотическими свойствами этого препарата. Сейчас закись азота широко применяется в составе многокомпонентного обезболивания.
Спустя год после открытия эфирного наркоза, в 1847 году в качестве общего анестетика был использован хлороформ (Симпсон). Он также получил большое распространение во всем мире, порой даже вытесняя эфир, что обусловливалось более мощным наркотическим эффектом, быстрым наступлением сна, простотой применения, невоспламеняемостью. Однако вскоре обнаружились отрицательные свойства хлороформа, большое количество смертельных исходов, в связи с чем он был постепенно оставлен. В 50-х годах 20 века вновь возникла волна интереса к хлороформу, т.к. было установлено, что при использовании этого препарата с кислородом, а не с воздухом токсичность его значительно меньше. Но вскоре обнаружилось его отрицательное влияние на печень, в связи с чем он был окончательно исключен из арсенала анестезиологии.
В 1902 году было предложено использовать гедонал для внутривенного наркоза. Это положило начало широкому внедрению внутривенного наркоза в практику. В 1913 году для внутривенного наркоза был предложен веронал, но из-за слабого наркотического действия вскоре оставлен. В 1932 году был синтезирован гексенал, а затем тиопентал-натрий. Эти средства применяются по настоящее время.
В годы Великой Отечественной войны применялся алкогольный внутривенный наркоз.
На передовой раненые получали 100 — 200 гр. водки с морфином. Это предупреждало развитие шока в случае ранения.
Учитывая, что каждый из предлагаемых анестетиков имел определенные недостатки, хирурги стали использовать смешанные наркозы, стремясь максимально использовать положительные качества каждого препарата и снизить негативные
Одновременно с общей анестезией широкое распространение получила местная анестезия. В 1881 году Коллер применил кокаин при операциях на глазах. В 1898 году Бир предложил спинномозговую анестезию. В 1905 году был синтезирован малотоксичный препарат новокаин. Разрабатываются различные виды местного обезболивания: инфильтрационная, проводниковая, спинномозговая анестезия.
В нашей стране большую роль сыграл разработанный А.В.Вишневским метод тугого ползучего инфильтрата.
Революционное значение для развития анестезиологии имело внедрение в практику миорелаксантов препаратов, расслабляющих скелетную мускулатуру. Отпала необходимость в глубоких стадиях наркоза, что значительно уменьшило опасность анестезии. В то же время выключение мышц потребовало проведения искусственной вентиляции легких, что дало толчок к созданию соответствующей аппаратуры. Это, в свою очередь, явилось стимулом к развитию грудной хирургии, так как стало возможным обеспечивать эффективный газообмен в легких, когда вскрыты обе плевральные полости. Внедрение методики интубации трахеи привело к созданию эндотрахеального метода наркоза (50-е годы).
Именно с этого времени начинается становление анестезиологии как науки. Проведение наркоза стало сложной процедурой, что потребовало подготовки специалистов. При крупных больницах. а затем и более мелких, стали появляться отделения анестезиологии.
Значительно углубились теоретические знания о сущности общего обезболивания. Наряду с наркозом и релаксацией важным компонентом анестезиологического пособия становится нейровегетативная блокада. Таким образом, общее обезболивание становится многокомпонентным.
Значительно расширился арсенал средств для обшей анестезии. Появились фторотан (1956), виадрил (1955), препараты для нейролептаналгезии (1959), метоксифлуран (1959), натрия оксибутират (1960), сомбревин (1964), кетамин (1965).
Рост числа анестезиологов и повышение безопасности анестезии способствовали расширению показаний для общего обезболивания. Если в 50-х годах 90% операций производилось под местной анестезией, то в 60-х уже 50% вмешательств осуществляли под наркозом.
В 70-е годы возрос интерес к регионарной анестезии, в основном, эпидуральной и проводниковой. Этому способствовало появление новых местных анестетиков (лидокаин, тримекаин, бупивакаин и др.)
В 60-е годы началось сближение анестезиологии с реаниматологией. Это произошло потому, что в тот период времени для решения задач реаниматологии наиболее подготовленными оказались именно анестезиологи. Это объясняется тем. что анестезиология и реаниматология имеют много общего в теоретических основах, в содержании, а также в средствах и методах воздействия на организм больного. В 1969 году был издан приказ № 605 «Об улучшении анестезиолого-реанимационной службы в стране», в соответствии с которым отделения анестезиологии были преобразованы в отделения анестезиологии и реанимации, а анестезиологи стали называться анестезиологами-реаниматологами.
Статья по теме:
История реаниматологии
Кто и когда изобрел наркоз?
2
2
0
2
6,562
просмотров
«Божественное искусство уничтожать боль» долгое время было неподвластно человеку. На протяжении веков пациенты были вынуждены терпеливо переносить мучения, а лекари не имели возможности прекратить их страдания. В XIX веке наука, наконец, смогла победить боль.
Приёмы обезболивания в древности
Кто и зачем изобрел наркоз? С момента зарождения медицинской науки врачи пытались решить важную проблем: как сделать хирургические манипуляции максимально безболезненными для пациентов? При сильных увечьях люди погибали не только от последствий травмы, но и от испытанного болевого шока. Для проведения операций у хирурга было не более 5 минут, иначе боль становилась непереносимой. На вооружении эскулапов древности были различные средства.
В Древнем Египте использовали в качестве анестетиков крокодилий жир или порошок из кожи аллигатора. В одном из древнеегипетских манускриптов, датированным 1500 г. до н.э., описываются обезболивающие свойства опийного мака.
В Древней Индии лекари использовали для получения болеутоляющих препаратов вещества на основе индийской конопли. Китайский врач Хуа То, живший во 2 в. н.э., предлагал пациентам выпить перед операцией вино с добавлением марихуаны.
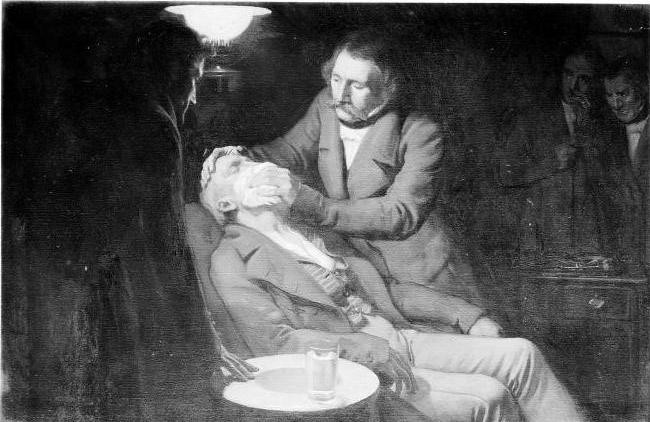
Методы обезболивания в Средние века
Кто изобрел наркоз? В Средние века чудодейственный эффект приписывался корню мандрагоры. Это растение из семейства паслёновых содержит в своём составе сильнодействующие психоактивные алкалоиды. Снадобья с добавлением вытяжки из мандрагоры оказывали наркотическое воздействие на человека, затуманивали сознание, притупляли боль. Однако неверная дозировка могла привести к летальному исходу, а частое употребление вызывало наркозависимость. Обезболивающие свойства мандрагоры впервые в 1 в н.э. описал древнегреческий философ Диоскорид. Он дал им название «анестезия» — «без чувства».
В 1540 г. Парацельс предложил использовать для обезболивания диэтиловый эфир. Он неоднократно испробовал вещество на практике — результаты выглядели обнадеживающе. Другие медики не поддержали новаторство и после смерти изобретателя про этот метод забыли.
Чтобы отключить сознание человека для проведения наиболее сложных манипуляций, хирурги использовали деревянный молоток. Пациенту наносился удар по голове, и он временно впадал в беспамятство. Метод был грубым и неэффективным.
Самым распространённым способом средневековой анестезиологии была ligatura fortis, т. е.ущемление нервных окончаний. Мера позволяла незначительно снизить болевые ощущения. Одним из апологетов подобной практики был придворный врач французских монархов Амбруаз Паре.
Охлаждение и гипноз как методы обезболивания
Неаполитанский врач Аурелио Саверина на рубеже XVI-XVII века уменьшал чувствительность оперируемых органов с помощью охлаждения. Больная часть тела натиралась снегом, таким образом подвергаясь незначительной заморозке. Пациенты испытывали меньше страданий. Этот метод был описан в литературе, но к нему мало кто прибегал.
Про обезболивание с помощью холода вспомнили во время наполеоновского вторжения в Россию. Зимой 1812 года французский хирург Ларрей проводил массовые ампутации обмороженных конечностей прямо на улице при температуре — 20… -29 оС.
В XIX веке, в период повального увлечения месмеризацией, были предприняты попытки гипнотизирования пациентов перед началом операции. А когда и кто изобрел наркоз? Об этом поговорим далее.
Химические опыты XVIII–XIX века
С развитием научных знаний учёные стали постепенно приближаться к решению сложной проблемы. В начале XIX века английский естествоиспытатель Х. Дэви установил на основе личного опыта, что вдыхание паров закиси азота притупляет ощущение боли у человека. М. Фарадей установил, что похожий эффект вызывают пары серного эфира. Их открытия не нашли практического применения.
В середине 40-х гг. XIX века дантист Г. Уэлс из США стал первым в мире человеком, который подвергся хирургической манипуляции, находясь под воздействием обезболивающего средства — закиси азота или «веселящего газа». Уэлсу удалили зуб, но боли он не почувствовал. Уэлс вдохновился удачным опытом и стал пропагандировать новый метод. Однако повторная публичная демонстрация действия химического анестетика завершилась крахом. Уэлсу не удалось завоевать лавры первооткрывателя наркоза.

Изобретение эфирного наркоза
Исследованием болеутоляющего действия серного эфира заинтересовался У. Мортон, практиковавший в области стоматологии. Он осуществил серию удачных опытов на себе и 16 октября 1846 г. погрузил в состояние наркоза первого пациента. Была проведена операция по безболезненному удалению опухоли на шее. Событие получило широкий резонанс. Мортон запатентовал своё нововведение. Он официально считается изобретателем наркоза и первым в истории медицины анестезиологом.
В медицинских кругах подхватили идею эфирного наркоза. Операции с его применением были сделаны врачами во Франции, Великобритании, Германии.
Кто изобрел наркоз в России? Первым российским врачом, рискнувшим испытать передовой метод на своих пациентах, был Федор Иванович Иноземцев. В 1847 году он произвёл несколько сложных полостных операций над пациентами, погруженными в медикаментозный сон. Поэтому он является первооткрывателем наркоза в России.

Вклад Н. И. Пирогова в мировую анестезиологию и травматологию
По стопам Иноземцева пошли другие российские доктора, среди которых Николай Иванович Пирогов. Он не только оперировал больных, но и изучал воздействие эфирного газа, пробовал разные способы его введения в организм. Свои наблюдения Пирогов обобщил и опубликовал. Он первым описал приёмы эндотрахеальной, внутривенной, спинальной и ректальной анестезии. Его вклад в развитие современной анестезиологии бесценен.
Пирогов — это тот, кто изобрел наркоз и гипс. Он впервые в России стал фиксировать повреждённые конечности с помощью гипсовой повязки. Свой метод медик опробовал на раненых солдатах во время Крымской войны. Однако Пирогова нельзя считать первооткрывателем данного способа. Гипс в качестве фиксирующего материала применяли задолго до него (арабские врачи, голландцы Гендрихс и Матиссен, француз Лафарг, россияне Гибенталь и Басов). Пирогов лишь усовершенствовал гипсовую фиксацию, сделал её лёгкой и мобильной.
Открытие хлороформного наркоза
В начале 30-х гг. XIX века был открыт хлороформ.
Новый вид наркоза с помощью хлороформа был официально презентован медицинской общественности 10 ноября 1847 г. Его изобретатель шотландский акушер Д. Симпсон активно внедрял обезболивание рожениц, чтобы облегчить процесс родов. Существует предание, что первой девочке, появившейся на свет безболезненно, дали имя Анастезия. Симпсон по праву считается основателем акушерской анестезиологии.
Хлороформный наркоз был намного удобнее и выгоднее, чем эфирный. Он быстрее погружал человека в сон, оказывал более глубокое воздействие. Для него не нужна была дополнительная аппаратура, достаточно вдохнуть пары со смоченной в хлороформе марли.
Кокаин – местный анестетик южноамериканских индейцев
Родоначальниками местной анестезии принято считать южноамериканских индейцев. Они с давних времён практиковали в качестве обезболивающего средства кокаин. Этот растительный алкалоид добывался из листьев местного кустарника Erythroxylon coca.
Индейцы считали растение даром богов. Коку высаживали на специальных полях. Бережно обрывали с куста молодые листья и сушили их. В случае необходимости высушенные листья разжёвывали и слюной поливали повреждённое место. Оно теряло чувствительность, и народные целители приступали к операции.
Исследования Коллера в области местной анестезии
Необходимость осуществлять обезболивание на ограниченном участке особо остро стояла перед стоматологами. Удаление зубов и прочие вмешательства в зубные ткани вызывали нестерпимую боль у пациентов. Кто изобрел местный наркоз? В XIX веке параллельно с опытами по общей анестезии проводились поиски эффективного метода для ограниченного (местного) наркоза. В 1894 г. была изобретена полая игла. Для купирования зубной боли врачи-стоматологи использовали морфий и кокаин.
О свойствах производных коки снижать чувствительность в тканях писал в своих работах профессор из Петербурга, Василий Константинович Анреп. Его труды были детально изучены австрийским офтальмологом Карлом Коллером. Молодой врач решился применить кокаин в качестве анестетика при операции на глазах. Опыты оказались успешными. Пациенты оставались в сознании и при этом не чувствовали боли. В 1884 г. Коллер информировал сообщество венских врачей о своих достижениях. Таким образом, результаты экспериментов австрийского доктора являются первыми, официально подтверждёнными примерами местной анестезии.
История развития эндотрахиального наркоза
В современной анестезиологии чаще всего практикуют эндотрахеальный наркоз, именуемый ещё интубационным или комбинированным. Это наиболее безопасный для человека вид анестезии. Его применение позволяет держать под контролем состояние пациента, осуществлять сложные полостные операции.
Кто изобрел эндотрохиальный наркоз? Первый документально зафиксированный случай использование дыхательной трубки в медицинских целях связан с именем Парацельса. Выдающийся врач Средневековья ввёл трубку в трахею умирающему человеку и тем самым спас его жизнь.
Профессор медицины из Падуи Андре Везалий в XVI веке проводил эксперименты над животными, вводя в их трахеи дыхательные трубки.
Эпизодичное применение трубок для дыхания во время операций дало основу для дальнейшего развития в области анестезиологии. В начале 70-х годов XIX века германский хирург Тренделенбург изготовил дыхательную трубку, снабжённую манжетой.
Применение миорелаксантов в интубационной анестезии
Массовое применение интубационной анестезии началось с 1942 г., когда канадцы Гарольд Гриффит и Энид Джонсон применили во время операции миорелаксанты — препараты, расслабляющие мышцы. Они ввели пациенту алкалоид тубокурарин (интокострин), получаемый из известного яда южноамериканских индейцев кураре. Нововведение облегчило проведение интубационных мероприятий и сделало операции более безопасными. Канадцев принято считать новаторами эндотрахеального наркоза.
Теперь вам известно, кто изобрел общий наркоз и местный. Современная анестезиология не стоит на месте. Успешно применяются традиционные методы, внедряются новейшие медицинские разработки. Наркоз представляет собой сложный, многокомпонентный процесс, от которого зависит здоровье и жизнь пациента.
90000 Anesthesiologists: Roles, responsibilities, and qualifications 90001 90002 An anesthesiologist is a doctor who gives a patient medication so they do not feel pain when they are undergoing surgery. 90003 90002 However, these specialist physicians play a much wider role than just putting people to sleep for surgery. 90003 90002 They are also involved in a range of other medical procedures, including carrying out assessments in critical care units, dealing with emergency situations, and giving advice about pain management.90003 90002 Anesthesiology is defined by the American Society of Anesthesiologists as: «The practice of medicine dedicated to the relief of pain and total care of the surgical patient before, during and after surgery.» 90003 90002 Anesthesiologists are involved in around 90 percent of the more than 40 million surgical procedures that are carried out under anesthetic each year in the United States. 90003 90002 This involvement may include direct care of the patient or supervision of Certified Registered Nurse Anesthetists (CRNAs) or Anesthesia Assistants, who also play a key role in the field.90003 90002 In 2016, there were over 30,000 anesthesiologists employed in the US and many more who were self-employed. 90003 90002 The anesthesiologist provides pain relief before, during and after surgery, but they also fulfill a number of other important roles. 90003 90018 Pain relief in surgery 90019 90002 Before an operation, a patient will meet with the anesthesiologist for an evaluation. The anesthesiologist will make a plan for the operation that takes into account the individual needs of the patient.90003 90002 On the day of the operation, the anesthesiologist supervises the administration of medication so that the patient will not experience pain. 90003 90002 However, the anesthesiologist does not physically provide most anesthetics. They supervise either a CRNA or Anesthesia Assistant while they provide the anesthetic. CRNAs often work independently without supervision as well. 90003 90002 The type of pain relief offered during surgery may be: 90003 90002 90029 General anesthesia 90030: The patient «goes to sleep» while the operation lasts.90003 90002 90029 Sedation 90030: Intravenous drugs calm the patient or make them unaware of the procedure. 90003 90002 90029 Regional anesthesia 90030: Local anesthetic is injected near the nerves to numb the area that will be operated. These may be nerve blocks or spinal or epidural injections. 90003 90002 During the procedure, the surgeon carries out the surgical work, but the anesthesiologist will continue to be responsible for the medical management of the patient. 90003 90002 They monitor the patient’s bodily functions, assess the best way to treat the vital organs, and provide a balance of medications suited to the individual’s needs.90003 90002 The functions they need to monitor include: 90003 90046 90047 heart rate and rhythm 90048 90047 breathing 90048 90047 blood pressure 90048 90047 body temperature 90048 90047 fluid balance 90048 90057 90002 The anesthesiologist controls these vital measures and the patient’s level of pain and unconsciousness throughout the operation. 90003 90018 After surgery 90019 90002 After the procedure, the anesthesiologist continues to be responsible for the patient’s overall care. They will reverse the effects of the anesthesia and continue to evaluate the patient and keep them comfortable as they recover.90003 90002 During this process, the anesthesiologist will direct other health workers, including specialist nurses. 90003 90018 Critical and emergency care and other roles 90019 90002 The anesthesiologist also plays a key role in critical care and treatment and trauma. They assess patients, make diagnoses, provide support for breathing and circulation, and help to ensure that infection is prevented. 90003 90002 Anesthesiologists are also qualified to contribute to emergency medicine, providing airway and cardiac resuscitation and support and advanced life support, as well as pain control.They help stabilize patients and prepare them for surgery. 90003 90002 Some anesthesiologists will seek additional training and qualifications to specialize in pain medicine and critical care. 90003 90002 Every anesthesiologist is trained to support surgical intervention, but many also specialize in particular areas. 90003 90002 These include: 90003 90046 90047 cardiac anesthesia, for heart surgery 90048 90047 pediatric anesthesia, for pain management and anesthetics in children 90048 90047 neuroanesthesia, related to surgery for the nervous system, brain, and spinal cord 90048 90047 obstetrics, offering pain relief during labor and delivery 90048 90057 90002 Other areas of medical care include pediatric anesthesia (pain management and anesthetics in children), care of the dying in hospice, and palliative care.90003 90018 Pain control and advice 90019 90002 An anesthesiologist who specializes in pain medicine may assist patients who have pain due to a range of causes, including headaches, burns, diabetes and herpes, or where they are experiencing chest pain, abdominal, pain pelvic pain , and so on. 90003 90002 Their role in this field includes: 90003 90046 90047 treating the patient 90048 90047 prescribing medication and rehabilitative services 90048 90047 performing pain-relieving procedures 90048 90047 counseling patients and families 90048 90057 90002 They may also direct a multidisciplinary team, coordinate other health care professionals, and act as a consultant about the best way to deliver care to patients who have pain.90003 90018 Critical care 90019 90002 Anesthesiologists who work in critical care are sometimes known as intensivists. 90003 90002 The anesthesiologist-intensivist helps with diagnosing and managing disorders that affect all body systems, whether to do with circulation, digestion, the kidneys, the nervous system, or any other system. 90003 90002 Anesthesiologists working in critical care are also qualified to help when a patient is unconscious, whatever the reason. 90003 90002 This involves coordinating the overall medical management of a patient and coordinating with a range of medical professionals and possibly also the patient’s family and friends.90003 90018 Obstetrics 90019 90002 Anesthesiologists are involved in maternity units, where they administer pain relief and assist if complications arise. 90003 90002 A midwife can give some kinds of pain relief medication, but if this is insufficient, the anesthesiologists can administer stronger medicines intravenously (IV). 90003 90002 An epidural supplies anesthetic medicines to the lower back to reduce the pain felt from contractions. 90003 90002 If a cesarean section is needed, stronger anesthetics can be given in the same location, to numb the lower body completely for surgery.90003 90002 If severe complications arise, the anesthesiologist may need to provide a general anesthesia. 90003 90002 The anesthesiologist can provide or supervise the administration of medications such as morphine, fentanyl, and others. 90003 90002 The patient may be given control of their pain management, under the anesthesiologist’s supervision. They may be given an infusion pump that delivers additional analgesic medication whenever the patient presses the button. 90003 90002 Anesthesiologists are doctors.Like other doctors, they start by taking a 4-year undergraduate degree, followed by 4 years of medical school. 90003 90002 After this, they must complete a further 4 years in an anesthesiology residency program. 90003 90002 Finally, they can go on to sit a further examination for certification from the American Board of Anesthesiology (ABA). 90003 90002 If they wish to specialize further, they will enter a fellowship program of one year or more, to train in: 90003 90046 90047 pain management 90048 90047 cardiac anesthesia 90048 90047 pediatric anesthesia 90048 90047 neuroanesthesia 90048 90047 obstetric anesthesia 90048 90047 critical care medicine 90048 90047 hospice and palliative medicine 90048 90057 90002 Before a procedure, the ABA suggests that patients ask questions such as the following, to find out more about their anesthesiologist, and what to expect: 90003 90046 90047 Are you qualified by the ABA? 90048 90047 What type of anesthesiology do you recommend for my case? 90048 90047 What are the risks and benefits of this option, and what other options are there? 90048 90047 Will I need a breathing tube, and will it be there when I wake up? 90048 90047 What options will there be for managing my pain after the procedure? 90048 90057 90002 To check whether an anesthesiologist is fully qualified and board certified, contact the ABA website.90003.90000 The Shadowy History of Anesthesia 90001 90002 Although it has not always been called anesthesia, the concept has been around for as long as people have been performing surgery — no matter how primitive or crude. Early anesthetics were 90003 soporifics 90004 (which dull the senses and induce sleep) or 90003 narcotics 90004. These included opium, mandrake, jimsonweed, marijuana, alcohol and belladonna. Native American societies such as the Incas chewed coca leaves (from which cocaine is derived).While all of these substances can provide some level of pain relief, sedation or amnesia, there were no guarantees. There is also a history of using nonmedical methods such as hypnosis, ice (to numb the area) and acupuncture. 90007 90002 By the mid-1840s, the only two anesthetic agents regularly used in industrialized countries were opium and alcohol. Both had many negative side effects, such as addiction, and neither could typically dull the pain completely by themselves. Doses large enough to provide the desired effect could just as easily result in death.Sometimes, patients were knocked unconscious by a blow to the head. But without good anesthesia, surgery usually resulted in the tortured screams of patients. 90007 90002 Everything changed in 1846. A dentist named Dr. William Morton put on a demonstration at Massachusetts General Hospital when he removed a tumor from the jaw of a patient. Prior to the operation, he used a sponge soaked with ether to render his patient unconscious. Afterward, the patient claimed that he had no memory of the operation or any pain.The doctors witnessing this were highly skeptical, but Morton was soon hailed as the conqueror of pain. 90007 90002 The problem was that Morton was not the first to claim the discovery of modern surgical pain relief. A few years after medical journals published articles about Morton, Dr. Crawford Long stated that he had first used ether in operations in тисячі вісімсот сорок один after observing its effects upon recreational users. In addition, Dr. Charles Jackson claimed that his work had influenced Morton.He went to Congress in attempt to gain recognition with the support of Oliver Wendell Holmes (credited with suggesting the use of the word «anesthesia»). 90007 90002 The American Medical Association as well as the American Dental Association endorsed Dr. Horace Wells, a dentist, as the first person to use nitrous oxide to pull teeth in 1845. Chloroform was first used as an anesthetic by Dr. James Simpson in the mid-1840s as well. Because it’s highly toxic, chloroform ceased to be used in favor of ether in the early 1900s.90007 90002 Now, there’s a wide variety of anesthetics available, but we still use derivatives of some of these early substances, such as morphine, the «-aine» drugs chemically related to cocaine, and nitrous oxide. Anesthesia continues to evolve and become safer, enabling doctors to perform necessary and life-saving operations. The next time you need anesthesia, you’ll have a better understanding of the process. 90007 90002 For lots more information on anesthesia and related topics, check out the links below.90007 90020 Related Articles 90021 90020 More Great Links 90021 90020 Sources 90021 90026 90027 Albin, Maurice S. and Patrick Sim. «Oliver Wendell Holmes, M.D., 1809-1984, Poet, Physician and Anesthesia Advocate.» ASA Newsletter. October 2004.http: //www.asahq.org/Newsletters/2004/10_04/albin.html 90028 90027 American Association of Nurse Anesthetists. «Conscious Sedation: What Patients Should Expect.» AANA. 2009.http: //www.aana.com/uploadedFiles/For_Patients/sedation_brochure03.pdf 90028 90027 American Dental Association. «Anesthesia.» ADA. 2009.http: //www.ada.org/public/topics/anesthesia_faq.asp 90028 90027 American Pregnancy Association. «Epidural Anesthesia.» APA. October 2007.http: //www.americanpregnancy.org/labornbirth/epidural.html 90028 90027 American Society of Anesthesiologists. «Anesthesia and You.» ASA. 1994.http: //www.asahq.org/patientEducation/anesandyou.htm 90028 90027 BCMA Medical Museum. «Anaesthesiology Collection.» British Columbia Medical Association.2008.http: //www.bcmamedicalmuseum.org/collections/Anaesthesiology 90028 90027 Hewer, C. Langton. «The Stages and Signs of General Anesthesia.» British Journal of Medicine. August 7, 1937.http: //www.pubmedcentral.nih.gov/articlerender.fcgi? Artid = 2087073 90028 90027 Mayo Clinic Staff. «General Anesthesia.» June 27, 2008. Mayo Foundation for Medical Education and Research (MFMER) .http: //www.mayoclinic.com/health/anesthesia/MY00100/METHOD=print 90028 90027 Massachusetts General Hospital Neurosurgical Service, Harvard Medical School.» ‘We Have Conquered Pain’: A Celebration of Ether 1846-1996.» MSH Neurosurgical Service. May 11, 2005. http://neurosurgery.mgh.harvard.edu/History/ether1.htm 90028 90027 Miller, Ron D. «Miller’s Anesthesia.» New York: Elsevier / Churchill Livingstone. 2005. 90028 90027 National Institute of General Medical Sciences. «Understanding Anesthesia.» National Institutes of Health. December 2007.http: //www.nigms.nih.gov/Publications/factsheet_Anesthesia.htm 90028 90027 Oysten, Dr. John. «A Patient’s Guide to Local and Regional Anesthesia.»Department of Anesthesia at Orillia Soldiers ‘Memorial Hospital. 1998.http: //www.oyston.com/anaes/local.html 90028 90051 .90000 How brain activity changes when anesthesia induces unconsciousness — ScienceDaily 90001 90002 Investigators at Massachusetts General Hospital (MGH) and Massachusetts Institute of Technology (MIT) have identified for the first time a pattern of brain activity that appears to signal exactly when patients lose consciousness under general anesthesia. Although their study only involved use of one anesthetic drug, propofol, the researchers believe that their findings will apply to other forms of general anesthesia and could lead to better ways of monitoring anesthetized patients.90003 90002 «How anesthetics produce unconsciousness is a major scientific mystery, so this finding is very important because it suggests a specific mechanism for how propofol, one of the most widely used anesthetic drugs, works,» says Patrick Purdon, PhD, senior author of the report appearing in 90005 PNAS Plus 90006. «The pattern that we found marks a new brain state in which neurons in different areas become inactivated at different times, impairing communication between different brain regions.»Purdon is an Instructor in Anesthesia in the MGH Department of Anesthesia, Critical Care and Pain Medicine at Harvard Medical School. 90003 90002 The current hypothesis on the nature of unconsciousness is that it represents a loss of communication functions throughout the brain. Animal studies of the effects of general anesthesia can not accurately determine when consciousness is lost. The current study measured the activity of both single neurons and neuronal networks in three patients who previously had electrodes implanted into their brain to help diagnose epilepsy.At the outset of surgical procedures to remove the electrodes, patients were asked to press a button whenever they heard a tone, which was generated every four seconds. When a patient failed to respond to two tones in a row, the five-second period defined by those tones was identified as the point when consciousness was lost. 90003 90002 Measurement of the activity of single neurons showed a drop in overall activity but not until up to 30 seconds after consciousness had been lost. But the time when consciousness was lost did coincide with a significant change in the overall structure of brain activity.While electrical activity in the conscious brain appears to be disorganized with no apparent regular patterns, at the point when study participants lost consciousness, their brain activity began to show regular oscillations between states of activation and deactivation. 90003 90002 «These deactivated or silent periods of brain activity occur at different times in different brain regions, so communication between regions is interrupted» says Laura Lewis, co-lead author of the report. «It’s as if one brain region is in Boston and the other is in Singapore — they can not make phone calls to each other because one is asleep when the other is awake.»While this slow oscillation pattern has been previously observed in humans who are asleep or under ansethesia, this is the first study to record neuronal activity during the transition to unconsciousness, so it is the first to match the onset of this pattern with the loss of consciousness, she adds. Lewis is a graduate student in the MIT Department of Brain and Cognitive Sciences, working with Purdon and with Emery Brown, MD, PhD, the Warren M. Zapol professor of Anaesthesia at MGH and Harvard Medical School and professor in the MIT Department of Brain and Cognitive Sciences.90003 90002 Purdon explains, «Previously, the brain wave patterns and brain physiology indicating unconsciousness were not clear, so anesthesiologists did not have a principled way to monitor the brain during general anesthesia. Without this knowledge, existing anesthetic brain monitors are highly inaccurate. Now that we have identified a specific physiological marker associated with unconsciousness, we can develop systems that accurately indicate patients ‘level of consciousness and help anesthesiologists determine the best drug dosage to use.Having that information could both prevent the rare instances when patients regain consciousness during surgery and avoid anesthesia overdoses. «90003 90002 90017 Story Source: 90018 90003 90002 Materials provided by 90017 Massachusetts General Hospital 90018. 90005 Note: Content may be edited for style and length. 90006 90003 .90000 Consciousness is partly preserved during general anesthesia — ScienceDaily 90001 90002 When people are administered an anaesthetic, they seem to lose consciousness — or at least they stop reacting to their environment. But is consciousness lost fully during anaesthesia or does consciousness persist in the brain but in an altered state? This question has been explored in the joint research project «The Conscious Mind: Integrating subjective phenomenology with objective measurements» of the University of Turku and the Hospital District of Southwest Finland studying neural mechanisms of human consciousness.In the study, the changes caused by the anaesthetics were monitored with electroencephalogram (EEG) and positron emission tomography (PET). 90003 90002 The study is a joint project between the research group of Adjunct Professor of Pharmacology and Anaesthesiologist Harry Scheinin studying anaesthesia mechanisms, and the research group of Professor of Psychology Antti Revonsuo studying human consciousness and brain from the point of view of philosophy and psychology. The study was conducted in collaboration with investigators from the University of Michigan, Ann Arbor, and the University of California, Irvine, USA.The latest research findings in the project have been published as four different publications in the July issues of the two leading journals in anaesthesiology. The main funders of the project are the Academy of Finland and Jane and Aatos Erkko Foundation. 90003 90002 90007 Brain dreams and processes words during anaesthesia 90008 90003 90002 In the first part of the study, healthy voluntary participants were anaesthetised either with dexmedetomidine or propofol. The drugs were administered with computer-driven target-controlled infusions until the subject just barely lost responsiveness.From this state, the subjects could be woken up with light shaking or a loud voice without changing the drug infusion. Immediately after the subjects regained responsiveness, they were asked whether they experienced anything during the anaesthesia period. 90003 90002 Nearly all participants reported dream-like experiences that sometimes mixed with the reality, says Professor Revonsuo. 90003 90002 The subjects were played Finnish sentences during the anaesthesia, half of which ended as expected (congruent) and half in an unexpected (incongruent) word, such as «The night sky was filled with shimmering tomatoes.»Normally, when a person is awake, the unexpected word causes a response in the EEG, which reflects how the brain processes the meaning of the sentence and word. The researchers tested whether the subjects detected and understood words or entire sentences while under anaesthesia. 90003 90002 The responses in the EEG showed that the brain can not differentiate between normal and bizarre sentences when under anaesthesia. When we used dexmedetomidine, also the expected words created a significant response, meaning that the brain was trying to interpret the meaning of the words.However, after the participants woke from the anaesthesia, they did not remember the sentences they had heard and the results were the same with both drugs, says Senior Researcher, Adjunct Professor Katja Valli who participated in the study. 90003 90002 The subjects were also played unpleasant sounds during the anaesthesia. After the subjects woke up, the sounds were played again and, surprisingly, they reacted faster to these sounds than to new sounds they had not heard before. The subjects who were given dexmedetomidine also recognised the played sounds better than by chance, even though they could not recall them spontaneously.90003 90002 In other words, the brain can process sounds and words even though the subject did not recall it afterwards. Against common belief, anaesthesia does not require full loss of consciousness, as it is sufficient to just disconnect the patient from the environment, explains Dr. Scheinin 90003 90002 90007 The applied study design enabled separation of consciousness from other drug effects 90008 90003 90002 The perceived changes in the EEG were mostly similar to earlier studies. However, the current study used constant infusion both when the participants were asleep and awake, which enabled the researchers to differentiate the effects of the drugs on consciousness from other possible direct or indirect effects.Partly because these effects get mixed, it is still a great challenge to estimate the depth of anaesthesia during surgery. 90003 90002 The project also studied the effects of four different anaesthetics on regional cerebral glucose metabolism with PET imaging. The findings alleviated the concern for potential harmful effects of dexmedetomidine on the ratio of cerebral blood flow and metabolism. In the future, the project will further analyse the association between cerebral blood flow or metabolism and the state of consciousness.90003 90002 90007 Consciousness is in a dream-like state during anaesthesia 90008 90003 90002 All in all, the findings indicate that consciousness is not necessarily fully lost during anaesthesia, even though the person is no longer reacting to their environment. However, dream-like experiences and thoughts might still float in consciousness. The brain might still register speech and try to decipher words, but the person will not understand or remember them consciously, and the brain can not construe full sentences from them.90003 90002 The state of consciousness induced by anaesthetics can be similar to natural sleep. While sleeping, people dream and the brain observes the occurrences and stimuli in their environment subconsciously, summarises Professor Revonsuo. 90003 90002 Anaesthesia could resemble normal sleep more than we have previously thought, adds Dr. Scheinin. 90003 .